Expert medical al articolului
Noile publicații
Fluid în cavitatea pericardică: ce înseamnă, norme acceptabile
Ultima examinare: 12.07.2025

Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
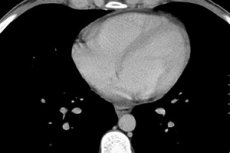
Inima este motorul nostru vital, a cărei funcționare depinde de mulți factori, inclusiv de procesele biologice interne. Uneori, cauza durerii și a disconfortului din zona inimii este lichidul din pericard, care înconjoară inima din toate părțile. Iar cauza indispoziției este compresia inimii de către lichid sau un proces inflamator localizat în țesuturile miocardului sau pericardului.
Epidemiologie
Conform statisticilor, aproximativ 45% din totalul pericarditelor sunt de natură virală, în tratamentul cărora prioritatea este creșterea imunității (vitamine, imunostimulante), în timp ce bacteriile, pentru combaterea cărora se utilizează antibiotice, provoacă procese inflamatorii în pericard în doar 15% din episoadele bolii. Cele mai rare tipuri de patologie sunt pericarditele fungice și parazitare.
Cauze lichid pericardic
Să încercăm să înțelegem în mod specific ce afecțiuni și patologii pot provoca o creștere a volumului de lichid din pericard, care acum este considerat nu un lubrifiant în timpul frecării inimii, ci un factor care pune viața în pericol.
Cea mai frecventă cauză a acumulării de lichide neinflamatorii în pericard este considerată a fi sindromul edematos. Aceasta nu este o boală, ci un simptom care poate însoți următoarele procese patologice și nepatologice:
- diverticulită congenitală a ventriculului stâng al inimii,
- insuficiență cardiacă,
- patologii ale sistemului excretor, în special ale rinichilor,
- o afecțiune în care există o comunicare directă între cele două straturi ale pericardului,
- stări de deficit, cum ar fi anemia,
- starea de epuizare a organismului,
- tumori mediastinale, mixedem
- tulburări metabolice în țesuturile corpului,
- diverse patologii inflamatorii,
- leziuni însoțite de umflarea țesuturilor,
- reacții alergice.
Uneori, dezvoltarea hidropericardului poate fi observată ca o consecință a administrării de vasodilatatoare sau ca o complicație a radioterapiei.
Factori de risc
Sarcina și vârsta înaintată pot fi considerate factori de risc pentru dezvoltarea patologiei.
Cele mai frecvente cauze ale procesului inflamator din pericard ( pericardită ) sunt considerate a fi tuberculoza și leziunile reumatice ale organului. Vorbim despre o reacție infecțio-alergică, în urma căreia se formează o cantitate mare de exudat.
Factorii de risc în acest caz pot fi luați în considerare:
- boli bacteriene, virale și fungice: scarlatină, infecții virale respiratorii acute, HIV, pneumonie, pleurezie, endocardită, candidoză etc.
- prezența paraziților în organism ( infecție echinococică, toxoplasmoză etc.),
- patologii alergice, inclusiv alergii alimentare și medicamentoase,
- boli autoimune ( artrita reumatoidă, lupusul eritematos, sclerodermia sistemică, dermatomiozita etc.),
- procese autoimune ( febra reumatică etc.),
- insuficiență cardiacă cronică,
- boli inflamatorii ale membranelor cardiace ( miocardită, endocardită),
- orice leziuni cardiace (penetrante și nepenetrante),
- cancer și radioterapie,
- patologii congenitale și dobândite ale dezvoltării pericardice (prezența chisturilor și diverticulelor în aceasta),
- tulburări hemodinamice, sindrom de edem
- boli ale sistemului endocrin și tulburări metabolice ( obezitate cardiacă, tulburări ale metabolismului glucozei și diabet zaharat, hipotiroidism ).
După cum am mai spus, lichidul din pericard se poate acumula ca urmare a unor răni prin înjunghiere în inimă, dar aceeași situație poate fi observată și după o intervenție chirurgicală la nivelul organului, ca urmare a unei complicații postoperatorii (inflamație).
O traumă specifică inimii este infarctul miocardic, care poate apărea și cu complicații inflamatorii și poate provoca o creștere a nivelului de lichid în sacul pericardic. Același lucru se poate spune și despre modificările ischemice (necrotice) din miocardul inimii.
Dacă te uiți cu atenție, poți observa multe coincidențe în cauzele pericarditei și hidropericardului. În teorie, a doua patologie este un tip de pericardită neinfecțioasă, deoarece congestia din pericard provoacă în orice caz procese patologice în acesta de tip inflamator.
 [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
Patogeneza
Se știe din biologia școlară că inima noastră se naște într-o „cămașă”. Această „cămașă” se numește pericard, este alcătuită din țesuturi fiziologice dense și îndeplinește o funcție de protecție.
Pericardul este numit și sacul pericardic, în interiorul căruia inima se simte confortabil și poate funcționa fără întrerupere. Sacul pericardic este format din două straturi (foi): visceral sau extern și parietal (intern), care se pot deplasa unul față de celălalt.
Inima, ca organ muscular mobil, este în mișcare constantă (pereții săi se contractă și pompează sânge ca o pompă). În astfel de condiții, dacă nu ar exista pericard în jurul ei, s-ar putea deplasa, ceea ce ar duce la îndoirea vaselor și la perturbarea circulației sângelui.
Mai mult, pericardul protejează inima de dilatarea sub sarcini mari asupra organului. Se crede că este, de asemenea, o barieră protectoare care împiedică infecția să pătrundă în țesutul cardiac în timpul inflamației organelor interne.
Însă o funcție la fel de importantă a pericardului este de a preveni frecarea inimii extrem de mobile împotriva structurilor imobile din apropiere ale toracelui. Și pentru ca inima să nu experimenteze frecare împotriva pericardului în sine și a organelor din apropiere, există o cantitate mică de lichid între straturile sale.
Astfel, există întotdeauna lichid în pericard, dar în mod normal cantitatea acestuia, conform diverselor surse, nu ar trebui să depășească 20-80 ml. De obicei, această cifră este limitată la 30-50 ml, iar o creștere a volumului revărsatului pericardic la 60-80 ml este considerată patologie. Dar dacă cu o astfel de cantitate de lichid liber de culoare ușor gălbuie o persoană se simte sănătoasă și nu prezintă simptome suspecte, nu există niciun motiv de îngrijorare.
Cu totul altceva este dacă lichidul din pericard se acumulează în cantități moderate și mari. Poate fi de 100-300 ml sau 800-900 ml. Când indicatorul este foarte mare și ajunge la 1 litru, vorbim despre o afecțiune care pune viața în pericol, numită tamponadă cardiacă (compresia inimii prin acumularea de lichid în sacul pericardic).
Dar de unde provine excesul de lichid din pericard? Este clar că acest lucru este imposibil în contextul sănătății absolute. Lichidul din pericard este reînnoit constant, fiind absorbit de foile pericardice, iar cantitatea sa rămâne aproximativ constantă. O creștere a volumului său este posibilă doar în două cazuri:
- în cazul tulburărilor metabolice ale țesuturilor pericardice, în urma cărora absorbția transudatului scade,
- adăugarea de exudat inflamator la lichidul neinflamator existent.
În primul caz, vorbim despre boli asociate cu tulburări hemodinamice, dezvoltarea sindromului edematos sau hemoragic, procese tumorale, în urma cărora se acumulează în cavitatea pericardică un lichid transparent, care conține urme de celule epiteliale, proteine și particule de sânge. Această afecțiune patologică se numește de obicei hidropericard.
Apariția exudatului inflamator este cel mai adesea asociată cu pătrunderea infecției în pericard prin sânge și limfă, dacă în organism a existat deja un focar de inflamație purulentă. În acest caz, vorbim despre o patologie infecțioasă și inflamatorie numită „pericardită”, care are mai multe forme diferite.
Însă inflamația din pericard poate fi și neinfecțioasă. Aceasta se observă în procesele tumorale cu metastaze în zona inimii, când procesul se răspândește din țesuturile din apropiere (de exemplu, în miocardită), tulburări metabolice în țesuturile pericardului și traumatisme ale pericardului (o lovitură în zona inimii, o rană, o înjunghiere).
Simptome lichid pericardic
Tabloul clinic al pericarditei, în care se acumulează exces de lichid în pericard, poate varia în funcție de cauză și de cantitatea de transudat/exudat. Pericardita în sine nu apare. Ea acționează ca o complicație a unor patologii sau leziuni deja prezente în organism, deci nu este nevoie să vorbim despre simptome specifice.
Foarte des, pacientul nici măcar nu bănuiește că se acumulează lichid în pericard, adică nu se gândește la un astfel de motiv pentru deteriorarea stării de sănătate, suspectând patologii cardiovasculare, răceli și boli ale sistemului respirator, boli de rinichi. Cu aceste probleme apelează la terapeut, dar studiile diagnostice arată că simptomele apărute sunt deja manifestări tardive ale bolilor, adică complicarea lor.
Deci, ce plângeri ar putea aduce medicului un pacient cu volum crescut de lichid pericardic?
- dificultăți de respirație atât în repaus, cât și la efort,
- disconfort în spatele sternului, care se simte mai ales atunci când o persoană se apleacă în față,
- durere în zona inimii de intensitate variabilă, asociată cu presiunea asupra organului, durerea poate iradia în spate, umăr, gât, braț stâng,
- senzație de strângere în piept, o senzație de zdrobire,
- dificultăți de respirație, atacuri de sufocare, senzație de lipsă de aer,
- sindromul edemului, care este vizibil în special pe față, extremitățile superioare și inferioare,
- scăderea presiunii sistolice și creșterea presiunii venoase, umflarea venelor de la nivelul gâtului,
- simptome de tahicardie, aritmie,
- o tuse lătrătoare neproductivă care nu aduce ușurare,
- voce răgușită,
- transpirație crescută, în special pe fondul tuberculozei,
- ficat mărit și durere în hipocondrul drept,
- probleme cu trecerea alimentelor prin esofag din cauza compresiei pericardului mărit,
- sughițuri frecvente ca urmare a compresiei nervului frenic,
- piele albastru pal din cauza tulburărilor circulatorii (compresia inimii prin revărsat pericardic și exudat duce la o perturbare a funcției sale contractile),
- pierderea poftei de mâncare și pierderea în greutate asociată.
Este clar că pacienții se pot plânge de o deteriorare a stării generale, slăbiciune, dureri de cap și dureri musculare, însă doar unii pacienți prezintă astfel de simptome. Însă febra, cauzată de creșterea temperaturii corporale din cauza inflamației, este prezentă în majoritatea cazurilor de solicitare a asistenței medicale cu disconfort asociat cu acumularea de lichid în pericard, în special în cazurile de leziuni infecțioase. Aceste plângeri pot fi considerate primele semne nespecifice ale inflamației, care ulterior determină revărsarea pericardului cu lichid.
Dar dificultățile de respirație, durerile de inimă, fluctuațiile pulsului și ale tensiunii arteriale pot indica direct faptul că lichidul din pericard interferează cu funcționarea inimii.
Este important să înțelegem că pericardita poate fi nu numai infecțioasă sau neinfecțioasă, acută sau cronică, ci are mai multe varietăți care diferă prin evoluția lor și prin cantitatea de lichid din pericard.
În forma acută, poate apărea pericardită uscată (cunoscută și sub numele de fibrinoasă) și exudativă. În primul caz, fibrina din membrana seroasă a inimii exudă în cavitatea pericardică, ceea ce este cauzat de revărsarea acesteia cu sânge. În acest caz, în pericard se găsesc doar urme de lichid. În pericardita exudativă, lichidul liber din pericard se găsește în cantități mari.
Revărsatul pericardic poate consta în exudat semilichid în procesele inflamatorii și tulburările hemodinamice, lichid sanguinolent (pericard hemoragic) în caz de plăgi, tuberculoză sau anevrism rupt și lichid amestecat cu puroi în caz de leziuni infecțioase.
Pericardita exudativă poate fi de lungă durată, devenind cronică după 6 luni. O cantitate mică de lichid în pericard (80-150 ml) poate să nu provoace simptome pronunțate ale bolii, iar pacientul poate crede că și-a revenit deja. Dar, după un timp, procesul inflamator sub influența diferiților factori se poate intensifica, iar nivelul crescut de lichid în pericard va provoca simptome neplăcute, care sunt, de asemenea, complet nesigure.
Dacă în pericard s-a acumulat mult lichid, care începe să comprime puternic inima, drept urmare funcționarea acesteia este perturbată, vorbim despre tamponadă cardiacă. În acest caz, există o relaxare insuficientă a camerelor inimii și acestea nu pot face față pompei volumului necesar de sânge. Toate acestea duc la apariția simptomelor de insuficiență cardiacă acută:
- slăbiciune severă, scădere a tensiunii arteriale (colaps, pierderea conștienței ),
- hiperhidroză (secreție intensă de transpirații reci),
- presiune severă și greutate în piept,
- puls rapid,
- dificultăți severe de respirație,
- presiune venoasă crescută, manifestată prin mărirea venei jugulare,
- excitație mentală și fizică excesivă,
- respirație rapidă, dar superficială, incapacitatea de a respira adânc,
- apariția anxietății, a fricii de moarte.
După ascultarea pacientului cu un stetoscop, medicul observă tonuri cardiace slabe și înăbușite, apariția de croncănituri și murmure în inimă (observate într-o anumită poziție a corpului pacientului), ceea ce este tipic pericarditei, care apare cu sau fără tamponadă cardiacă.
Lichidul pericardic la copii
Oricât de ciudat ar suna, excesul de lichid în pericard poate apărea chiar și la un copil nenăscut. O mică acumulare de revărsat pericardic, ca manifestare a unei reacții hiperkinetice a sistemului cardiovascular, poate indica dezvoltarea unei anemii ușoare până la moderate. În anemia severă, cantitatea de transudat poate depăși semnificativ valorile normale, ceea ce reprezintă un simptom care amenință viața copilului.
Însă lichidul din pericardul fătului se poate forma și ca urmare a unor tulburări de dezvoltare a țesuturilor ventriculului stâng al inimii. În acest caz, în partea superioară a inimii, pe partea ventriculului stâng, există o proeminență a pereților - un diverticul, care perturbă fluxul de efuziune pericardică (hidropericard). Transudatul se acumulează între straturile pericardice și, după un timp, poate duce la dezvoltarea tamponadei cardiace.
Patologiile în dezvoltarea inimii fetale și apariția unei cantități mari de lichid în jurul acesteia pot fi detectate în timpul unei examinări cu ultrasunete a femeii însărcinate.
Pericardita la un copil poate fi diagnosticată în copilăria timpurie. Cel mai adesea, boala apare pe fondul unor infecții virale anterioare, pe fondul reumatismului și al bolilor difuze (comune) ale țesutului conjunctiv. Dar sunt posibile și forme nespecifice de pericardită cauzate de infecții fungice, intoxicație a organismului din cauza bolilor renale, deficit de vitamine, terapie hormonală etc. La sugari, patologia se dezvoltă adesea pe fondul unei infecții bacteriene (stafilococi, streptococi, meningococi, pneumococi și alte tipuri de agenți patogeni).
Este foarte dificil să recunoști boala la sugari, mai ales dacă vorbim despre forma uscată de pericardită. Pericardita acută începe întotdeauna cu o creștere a temperaturii corpului, care nu este un simptom specific, creșterea ritmului cardiac și durere, care pot fi recunoscute prin episoade frecvente de anxietate și plâns la bebeluș.
Copiii mai mari cu o cantitate mică de lichid în pericard se vor plânge de dureri în piept în partea stângă, care devin mai intense atunci când copilul încearcă să respire adânc. Durerea poate crește la schimbarea poziției corpului, de exemplu, la aplecare. Adesea, durerea iradiază la umărul stâng, așa că plângerile pot suna exact așa.
Pericardita exudativă (efuzivă) este considerată deosebit de periculoasă, în care cantitatea de lichid din pericard crește rapid și poate atinge niveluri critice odată cu dezvoltarea tamponadei cardiace. La un sugar, simptomele patologiei pot fi considerate:
- creșterea presiunii intracraniene,
- umplere semnificativă a venelor mâinii, cotului și gâtului, care devin clar vizibile și palpabile, fiind exclusă la o vârstă fragedă,
- apariția vărsăturilor,
- slăbiciune a mușchilor din spatele capului,
- fontanela bombată.
Aceste simptome nu pot fi numite specifice, dar sunt importante pentru recunoașterea unei probleme de sănătate la un copil care nu este încă capabil să vorbească despre alte simptome ale bolii.
Stadiul acut al pericarditei exudative la un copil mai mare este însoțit de dificultăți de respirație, durere surdă în zona inimii și deteriorarea stării generale. În timpul atacurilor de durere, copilul încearcă să se așeze și să se aplece, înclinându-și capul spre piept.
Pot apărea următoarele simptome: tuse lătrătoare, răgușeală, scăderea tensiunii arteriale, greață cu vărsături, sughiț, dureri abdominale. Este caracteristică apariția unui puls paradoxal cu umplere redusă a venelor la intrare.
Dacă vorbim despre tamponadă cardiacă, atunci există o creștere a dificultăților de respirație, apariția unei senzații de lipsă de aer și frică, pielea copilului devine foarte palidă, apare transpirație rece. În același timp, se observă o excitabilitate psihomotorie crescută. Dacă nu se iau măsuri urgente, copilul poate muri din cauza insuficienței cardiace acute.
Pericardita exudativă cronică de orice etiologie la un copil se caracterizează printr-o deteriorare a stării generale și o slăbiciune constantă. Copilul obosește rapid, are dificultăți de respirație și disconfort în piept, în special atunci când se mișcă, face exerciții fizice sau practică sport.
Complicații și consecințe
Congestia în sacul pericardic și procesele inflamatorii din acesta, însoțite de o creștere a volumului de lichid din pericard, nu pot trece fără urmă, apărând doar prin deteriorarea stării generale a pacientului, apariția dificultăților de respirație și a durerii în spatele sternului.
În primul rând, crescând în volum, lichidul apasă din ce în ce mai mult pe inimă, îngreunând funcționarea acesteia. Și întrucât inima este un organ responsabil pentru alimentarea cu sânge a întregului corp, eșecurile în funcționarea sa sunt pline de tulburări circulatorii. Sângele, la rândul său, este considerat principala sursă de nutriție pentru celule, le furnizează și oxigen. Circulația sângelui este perturbată, iar diverse organe umane încep să sufere de foame, funcționalitatea lor este perturbată, ceea ce implică apariția altor simptome, de exemplu, manifestări de intoxicație, reducând semnificativ calitatea vieții unei persoane.
În al doilea rând, acumularea de exudat inflamator este plină de dezvoltarea unui proces cicatricial-adeziv. În acest caz, nu pericardul în sine poate suferi din cauza creșterii excesive a țesutului fibros și a compactării straturilor sale prin acumularea de calciu, ci inima, care nu poate asigura umplerea suficientă a camerelor cu sânge în timpul diastolei. Drept urmare, se dezvoltă congestie venoasă, ceea ce duce la un risc crescut de formare a trombilor.
Procesul inflamator se poate răspândi și la miocard, provocând modificări degenerative ale acestuia. Această patologie se numește miopericardită. Răspândirea procesului adeziv este plină de fuziunea inimii cu organele din apropiere, inclusiv țesuturile esofagului, plămânilor, pieptului și coloanei vertebrale.
Stagnarea lichidului în pericard, în special cu o cantitate mare de sânge, poate duce la intoxicația organismului cu produșii săi de descompunere, în urma căreia diverse organe suferă din nou, și în primul rând organele excretoare (rinichi).
Dar cea mai periculoasă afecțiune în exudativă și hidropericardită cu o creștere rapidă a volumului de lichid din pericard este tamponada cardiacă, care, în absența unui tratament eficient urgent, duce la moartea pacientului.
Diagnostice lichid pericardic
Lichidul pericardic nu este considerat o afecțiune patologică dacă cantitatea sa nu depășește normele general acceptate. Dar, de îndată ce volumul revărsatului devine atât de mare încât începe să provoace simptome de insuficiență cardiacă și alte organe din apropiere, nu puteți amâna.
Întrucât simptomele pericarditei pot semăna cu diverse boli, pacienții solicită sfatul unui medic generalist, care, după un examen fizic, anamneză și ascultarea pacientului, îl trimite la un cardiolog. Simptomele pe care le vor numi pacienții vor spune puțin despre adevărata cauză a afecțiunii, dar pot împinge medicul în direcția corectă, deoarece majoritatea indică totuși probleme cardiace.
Atingerea și ascultarea inimii vor ajuta la confirmarea presupunerii. Atingerea va arăta o mărire a marginilor inimii, iar ascultarea va arăta o bătaie a inimii slabă și înăbușită, ceea ce indică o mișcare limitată a structurilor inimii din cauza compresiei acesteia.
Efectuarea testelor de laborator de sânge și urină va ajuta la evaluarea naturii problemelor de sănătate existente, la determinarea cauzei și tipului de pericardită și la evaluarea intensității inflamației. În acest scop, sunt prescrise următoarele teste: analize de sânge clinice și imunologice, biochimie sanguină, analiză generală de urină.
Însă nici examenul fizic cu ascultare, nici testele de laborator nu permit un diagnostic precis, deoarece nu permit evaluarea prezenței lichidului în pericard și a volumului acestuia, precum și determinarea exactă a ceea ce este asociat cu perturbarea inimii. Această problemă este rezolvată prin diagnostic instrumental, multe dintre metodele sale permit evaluarea situației în cele mai mici detalii.
Principala metodă care permite determinarea nu numai a prezenței lichidului în pericard, ci și a nivelului acestuia, este considerată a fi ecocardiograma (EchoCG). Un astfel de studiu permite identificarea chiar și a unei cantități minime de transudat (de la 15 ml), clarificând modificările activității motorii a structurilor cardiace, îngroșarea straturilor pericardului, aderențele în zona inimii și fuziunea acestuia cu alte organe.
Determinarea cantității de lichid din pericard prin ecocardiografie
În mod normal, foile pericardice nu se ating între ele. Divergența lor nu trebuie să depășească 5 mm. Dacă EchoCG prezintă o divergență de până la 10 mm, vorbim despre stadiul inițial al pericarditei, de la 10 la 20 mm - un stadiu moderat, peste 20 - sever.
La determinarea caracteristicilor cantitative ale fluidului din pericard, un volum nesemnificativ se consideră a fi mai mic de 100 ml, până la jumătate de litru este considerat moderat, iar peste 0,5 l este considerat mare. În cazul unei acumulări mari de exudat, este obligatorie o puncție pericardică, care se efectuează sub controlul ecocardiografiei. O parte din lichidul pompat este supusă examinării microbiologice și citologice, care ajută la determinarea naturii sale (transudatul are o densitate mai mică și un conținut proteic nesemnificativ), prezența unui agent infecțios, puroi, sânge, celule maligne.
Dacă se detectează lichid în pericard la făt, se efectuează o puncție fără a aștepta nașterea copilului. Această procedură complexă trebuie efectuată strict sub control ecografic, deoarece există un risc ridicat de rănire a mamei sau a copilului ei nenăscut. Cu toate acestea, există cazuri în care lichidul din cavitatea pericardică dispare spontan și nu este necesară o puncție.
O electrocardiogramă (ECG) poate oferi, de asemenea, informații despre patologie, deoarece pericardita exudativă și cronică reduce activitatea electrică a miocardului. Fonocardiografia poate oferi informații despre zgomotele cardiace care nu au legătură cu activitatea sa și despre oscilațiile de înaltă frecvență care indică acumularea de lichid în pericard.
Pericardita exudativă și hidropericardul cu un volum de lichid mai mare de 250 ml sunt determinate pe radiografie prin creșterea în dimensiune și modificarea siluetei inimii, definirea neclară a umbrei acesteia. Modificările pericardului pot fi observate în timpul ecografiei, tomografiei computerizate sau imagisticii prin rezonanță magnetică toracică.
Diagnostic diferentiat
Întrucât lichidul pericardic nu apare întâmplător și apariția sa este asociată cu anumite patologii, un rol important este acordat diagnosticului diferențial, care permite identificarea cauzei revărsatului pericardic intens. Pericardita acută, prin simptomele sale, poate semăna cu infarctul miocardic acut sau cu miocardita acută. Este foarte important să diferențiem aceste patologii una de cealaltă, astfel încât tratamentul prescris în funcție de diagnostic să fie eficient.
 [ 39 ]
[ 39 ]
Tratament lichid pericardic
După cum știm deja, există întotdeauna lichid în pericard, iar o ușoară creștere a nivelului acestuia este puțin probabil să afecteze sănătatea pacientului. Medicul poate descoperi astfel de modificări din întâmplare, după care va dori să observe pacientul o perioadă de timp. Dacă cantitatea de lichid crește, dar rămâne nesemnificativă, este necesar să se afle cauza care duce la acumularea de efuziune. Tratamentul va avea ca scop în primul rând inactivarea factorului care a cauzat hidratarea patologică.
Locul în care va fi tratat pacientul depinde de severitatea patologiei. Se recomandă ca pericardita acută să fie tratată într-un cadru spitalicesc. Acest lucru ar trebui să ajute la evitarea tamponadei cardiace. Formele ușoare ale patologiei, cu o cantitate moderată de transudat sau exudat, sunt tratate în regim ambulatoriu.
Întrucât pericardita este un proces inflamator, pentru a reduce secreția de exudat, este necesară mai întâi oprirea inflamației. În majoritatea cazurilor, acest lucru se poate face cu ajutorul medicamentelor antiinflamatoare non-hormonale (AINS). Printre acestea, cel mai popular medicament este ibuprofenul, care ajută la ameliorarea febrei și a inflamației, are un efect pozitiv asupra fluxului sanguin și este bine tolerat de majoritatea pacienților.
Dacă cauza acumulării de lichid în pericard este ischemia cardiacă, tratamentul cu Diclofenac, Aspirină și alte medicamente pe bază de acid acetilsalicilic, care reduc vâscozitatea sângelui, va fi mai eficient. Utilizarea Indometacinului este, de asemenea, acceptabilă, dar acest medicament poate provoca diverse efecte secundare și complicații, așa că poate fi utilizat doar în cazuri extreme.
Dacă administrarea de AINS nu dă rezultatul dorit sau este imposibilă din anumite motive, terapia antiinflamatorie se efectuează folosind medicamente steroizi (cel mai adesea Prednisolon).
Pericardita, pe măsură ce lichidul crește, este însoțită de sindromul durerii, care este ameliorat cu ajutorul analgezicelor convenționale (Analgin, Tempalgin, Ketanov etc.). Pentru a combate sindromul edemului, se utilizează diuretice (cel mai adesea Furosemid). Dar pentru a menține echilibrul vitamino-mineral, diureticele sunt suplimentate cu preparate de potasiu (de exemplu, Asparkam) și vitamine.
Odată cu rezolvarea problemei inflamației și a lichidului din pericard, se tratează și boala subiacentă. Dacă este vorba de o infecție, atunci terapia antibiotică sistemică este obligatorie. Se prescriu antibiotice peniciline și cefalosporine; în infecțiile purulente severe, se preferă fluorochinolonele. Datorită rezistenței multor tulpini de agenți patogeni la acțiunea antibioticelor convenționale, în terapie se utilizează din ce în ce mai mult noi tipuri de medicamente antimicrobiene, la care majoritatea bacteriilor sunt sensibile (unul dintre aceste medicamente este Vancomicina).
În mod ideal, după o puncție pericardică, ar trebui efectuat un test de fluide pentru a determina tipul de agent patogen și rezistența acestuia la antibioticele prescrise.
Dacă pericardita exudativă se dezvoltă pe fondul tuberculozei, se prescriu medicamente antituberculoase speciale. În cazul proceselor tumorale, citostaticele vor fi eficiente. În orice caz, antihistaminicele vor ajuta la reducerea umflăturilor și inflamației, deoarece chiar și reacția organismului la un factor infecțios este considerată alergică.
În pericardita acută, se indică repaus strict la pat și alimentație ușoară. Dacă boala are o evoluție cronică, se prescriu limitarea activității fizice și o dietă în timpul exacerbării acesteia.
În cazul generalizării procesului inflamator, este indicată hemodializa. În cazul unui volum mare de lichid în pericard, se efectuează puncția acestuia (paracenteza), care este singura modalitate de evacuare sigură, non-chirurgicală, a excesului de lichid. Puncția poate fi prescrisă în cazul tamponadei cardiace, formei purulente de pericardită, precum și în cazul în care 2-3 săptămâni de tratament conservator nu au dus la reducerea lichidului dintre straturile pericardice. Dacă se detectează puroi în exudat, se efectuează drenajul cavității pericardice cu introducerea de antibiotice în aceasta.
În unele cazuri, puncția trebuie efectuată de mai multe ori. Dacă inflamația nu poate fi oprită și lichidul din pericard continuă să se acumuleze în ciuda puncțiilor multiple, se prescrie tratamentul chirurgical - pericardiectomia.
Tratamentul fizioterapeutic pentru pericardita cu efuziune nu se efectuează, deoarece poate doar agrava situația. În perioada de reabilitare, sunt posibile terapia prin exerciții fizice și masajul terapeutic.
Pe parcursul întregului tratament al formei acute de patologie, pacientul trebuie să fie sub supravegherea personalului medical. Tensiunea arterială și venoasă i se măsoară periodic, iar indicatorii ritmului cardiac (pulsului) sunt monitorizați. În cursul cronic al bolii, pacientului i se recomandă să aibă propriul dispozitiv pentru măsurarea tensiunii arteriale și a pulsului, care îi va permite să își monitorizeze independent starea.
Medicamente pentru pericardită
Tratamentul hidropericardului, atunci când se acumulează lichid neinflamator în pericard, adesea nu necesită un tratament special. Este suficient să se elimine factorii provocatori, iar cantitatea de lichid revine la normal. Uneori, boala dispare spontan fără tratament. În alte cazuri, decongestionantele (Spironolactonă, Furosemidă etc.) ajută.
Furosemid
Un diuretic cu acțiune rapidă, adesea prescris pentru sindromul de edem asociat cu patologii cardiovasculare. Nu suprasolicită rinichii, ceea ce permite utilizarea sa chiar și în insuficiența renală. Pe lângă efectul diuretic, promovează expansiunea vaselor de sânge periferice, ceea ce face posibilă nu numai ameliorarea edemului, ci și reducerea tensiunii arteriale crescute.
Medicamentul poate fi prescris atât sub formă de comprimate (40 mg dimineața, zilnic sau o dată la două zile), cât și injecții. Doza zilnică maximă admisă a medicamentului sub formă de comprimate este de 320 mg. În acest caz, este mai bine să luați medicamentul de două ori pe zi. Intervalul dintre administrarea comprimatelor trebuie să fie de 6 ore.
Soluția de furosemid poate fi injectată intramuscular sau intravenos (sub formă de perfuzii lente). Această practică este utilizată în cazurile de edem sever și risc de tamponadă cardiacă. De îndată ce edemul scade, medicamentul se administrează oral. În prezent, medicamentul se administrează o dată la 2-3 zile. Doza zilnică de medicament injectabil poate varia de la 20 la 120 mg. Frecvența administrării este de 1-2 ori pe zi.
Terapia injectabilă cu medicamentul se efectuează timp de cel mult 10 zile, după care pacientului i se administrează comprimate până când starea se stabilizează.
În ciuda faptului că sarcina este considerată unul dintre factorii de risc pentru dezvoltarea hidropericarditei, medicii nu recomandă utilizarea medicamentului în prima jumătate a sarcinii. Cert este că diureticele ajută la eliminarea potasiului, sodiului, clorului și a altor electroliți necesari organismului, ceea ce poate afecta negativ dezvoltarea fătului, a cărui formare a principalelor sisteme are loc tocmai în această perioadă.
De asemenea, este interzisă utilizarea medicamentului în caz de deficit de potasiu în organism (hipokaliemie), comă hepatică, stadiu critic al insuficienței renale, obstrucție a tractului urinar (stenoză, urolitiază etc.).
Administrarea medicamentului poate provoca următoarele simptome neplăcute: greață, diaree, scăderea tensiunii arteriale, pierderea temporară a auzului, inflamația țesutului conjunctiv al rinichilor. Pierderea de lichide va duce la sete, amețeli, slăbiciune musculară, depresie.
Efectul diuretic poate fi însoțit de următoarele modificări ale organismului: scăderea nivelului de potasiu, creșterea conținutului de uree din sânge (hiperuricemie), creșterea nivelului de glucoză din sânge (hiperglicemie) etc.
Dacă vorbim despre un proces inflamator în pericard, în urma căruia se acumulează o cantitate mare de exudat între straturile sacului amniotic, terapia decongestionantă și antihistaminică este suplimentată cu terapie antiinflamatoare (administrarea de AINS sau corticosteroizi).
Ibuprofen
Un medicament antiinflamator nesteroidian și antireumatic care ajută la reducerea febrei și a febrei (scăderea temperaturii), reduce umflarea și inflamația și ameliorează durerea ușoară până la moderată. Uneori, aceste efecte sunt suficiente pentru a trata pericardita neinfecțioasă.
Medicamentul este disponibil sub formă de comprimate filmate și capsule destinate administrării orale. Medicamentul trebuie administrat după mese pentru a reduce efectul iritant al AINS asupra mucoasei gastrice.
Medicamentul Ibuprofen este prescris în doză de 1-3 comprimate per doză. Frecvența administrării medicamentului este determinată de medic și este de obicei de 3-5 ori pe zi. Pentru copiii sub 12 ani, doza este calculată ca fiind 20 mg pentru fiecare kilogram din greutatea copilului. Doza se împarte în 3-4 părți egale și se administrează pe parcursul zilei.
Doza zilnică maximă a medicamentului pentru adulți este de 8 comprimate a câte 300 mg, iar pentru copii cu vârsta peste 12 ani - 3 comprimate.
Contraindicațiile pentru utilizarea medicamentului sunt: sensibilitatea individuală la medicament sau la componentele sale, stadiul acut al leziunilor ulcerative ale tractului gastrointestinal, boli ale nervului optic și unele deficiențe de vedere, astmul cauzat de aspirină, ciroza hepatică. Medicamentul nu este prescris pentru insuficiență cardiacă severă, hipertensiune arterială persistentă, hemofilie, coagulare deficitară a sângelui, leucopenie, diateză hemoragică, deficiențe de auz, tulburări vestibulare etc.
Copiilor li se permite să ia comprimatele de la vârsta de 6 ani, femeilor însărcinate - până la al treilea trimestru de sarcină. Posibilitatea utilizării medicamentului în timpul alăptării se discută cu medicul.
Se recomandă prudență în cazurile de creștere a bilirubinei, insuficiență hepatică și renală, boli de sânge de origine necunoscută și patologii inflamatorii ale sistemului digestiv.
Medicamentul este bine tolerat de majoritatea pacienților. Reacțiile adverse sunt rare. Acestea se manifestă de obicei ca greață, vărsături, arsuri la stomac, disconfort în regiunea epigastrică, simptome dispeptice, dureri de cap și amețeli. Există, de asemenea, raportări de reacții alergice rare, în special pe fondul intoleranței la AINS și acid acetilsalicilic.
Mult mai rar (în cazuri izolate) se observă scăderea auzului, apariția tinitusului, umflături, creșterea tensiunii arteriale (de obicei la pacienții cu hipertensiune arterială), tulburări de somn, hiperhidroză, umflături etc.
Dintre corticosteroizi, Prednisolonul este cel mai adesea utilizat în tratamentul pericarditei.
Prednisolon
Un medicament hormonal antiinflamator care are simultan efecte antihistaminice, antitoxice și imunosupresoare, ce contribuie la o reducere rapidă a intensității simptomelor inflamatorii și a durerii. Promovează o creștere a nivelului de glucoză din sânge și a producției de insulină, stimulează conversia glucozei în energie.
Medicamentul pentru diverse boli care determină formarea unei cantități mari de lichid în pericard poate fi prescris atât pentru administrare orală, cât și pentru injecție (injecții intramusculare, intravenoase, intraarticulare).
Doza eficientă a medicamentului este determinată de medic în funcție de severitatea patologiei. Doza zilnică pentru adulți nu depășește de obicei 60 mg, pentru copii peste 12 ani - 50 mg, pentru bebeluși - 25 mg. În situații de urgență severă, aceste doze pot fi ușor mai mari, medicamentul fiind administrat intravenos lent sau prin perfuzie (mai rar intramuscular).
De obicei, se administrează 30 până la 60 mg de prednisolon odată. Dacă este necesar, procedura se repetă după o jumătate de oră. Doza pentru administrare intraarticulară depinde de dimensiunea articulației.
Medicamentul este destinat tratamentului pacienților cu vârsta peste 6 ani. Medicamentul nu este prescris pentru hipersensibilitate la acesta, boli infecțioase și parazitare, inclusiv stadiul activ al tuberculozei și infecției cu HIV, unele boli gastrointestinale, hipertensiune arterială, insuficiență cardiacă congestivă decompensată sau diabet zaharat, tulburări de producție a hormonilor tiroidieni, boala Itsenko-Cushing. Administrarea medicamentului este periculoasă în patologii hepatice și renale severe, osteoporoză, boli ale sistemului muscular cu scăderea tonusului muscular, boli mintale active, obezitate, poliomielită, epilepsie, patologii degenerative ale vederii (cataractă, glaucom).
Medicamentul nu se utilizează în perioada post-vaccinare. Tratamentul cu prednisolon este permis la 2 săptămâni după vaccinare. Dacă vaccinul este ulterior necesar, acesta se poate face abia la 8 săptămâni după terminarea tratamentului cu corticosteroid.
Un infarct miocardic recent este, de asemenea, o contraindicație pentru administrarea medicamentului.
În ceea ce privește efectele secundare, acestea apar în principal în cazul tratamentului pe termen lung cu acest medicament. Însă medicii încearcă de obicei să scurteze cât mai mult posibil durata tratamentului până când apar diverse complicații.
Cert este că prednisolonul este capabil să elimine calciul din oase și să prevină absorbția acestuia, și, ca o consecință, dezvoltarea osteoporozei. În copilărie, aceasta se poate manifesta prin întârziere a creșterii și slăbiciune osoasă. De asemenea, în cazul utilizării prelungite, se pot observa slăbiciune musculară, diverse tulburări ale sistemului cardiovascular, creșterea presiunii intraoculare, afectarea nervului optic, insuficiență a cortexului suprarenal și poate provoca convulsii. Steroidul stimulează producția de acid clorhidric, ca urmare a căruia aciditatea stomacului poate crește odată cu apariția inflamației și ulcerelor pe membrana mucoasă.
Când se administrează parenteral, soluția de prednisolon nu trebuie niciodată amestecată în aceeași seringă cu alte medicamente.
Dacă pericardita este de natură infecțioasă sau, mai precis, dacă este cauzată de o infecție bacteriană, se prescriu antibiotice eficiente.
Vancomicină
Unul dintre medicamentele inovatoare din noul grup de antibiotice - glicopeptidele. Particularitatea sa constă în absența rezistenței la medicament în marea majoritate a bacteriilor gram-pozitive, ceea ce face posibilă utilizarea sa în cazul rezistenței agentului patogen la peniciline și cefalosporine, care sunt de obicei prescrise pentru pericardita bacteriană.
Vancomicina sub formă de liofilizat, care ulterior este diluată la concentrația necesară cu soluție salină sau o soluție de glucoză de cinci procente, se administrează în principal prin perfuzare. Se recomandă administrarea lentă, pe parcursul unei ore. Concentrația soluției este de obicei calculată ca fiind de 5 mg pe mililitru, dar, deoarece se recomandă limitarea introducerii de lichide în organism în cazul sindromului de edem și al unei cantități mari de exudat în pericard, concentrația soluției poate fi dublată. În acest caz, viteza de administrare a medicamentului rămâne constantă (10 mg pe minut).
Medicamentul, în funcție de doză (0,5 sau 1 g), se administrează la fiecare 6 sau 12 ore. Doza zilnică nu trebuie să depășească 2 g.
Pentru copiii sub 1 săptămână, medicamentul poate fi administrat la o doză inițială de 15 mg pe kilogram de greutate, apoi doza se reduce la 10 mg pe kg și se administrează la fiecare 12 ore. Pentru copiii sub o lună, doza nu se modifică, dar intervalul dintre administrări se reduce la 8 ore.
Pentru copiii mai mari, medicamentul se administrează la fiecare 6 ore, în doză de 10 mg pe kg. Concentrația maximă a soluției este de 5 mg/ml.
„Vancomicina” nu este destinată administrării orale. Nu se eliberează în astfel de forme din cauza absorbției slabe în tractul gastrointestinal. Dar, dacă este necesar, medicamentul se administrează pe cale orală, diluând liofilizatul din sticlă cu 30 de grame de apă.
În această formă, medicamentul se administrează de 3-4 ori pe zi. Doza zilnică nu trebuie să depășească 2 grame. O singură doză pentru copii este calculată ca fiind de 40 mg pe kilogram din greutatea copilului. Cura tratamentului pentru copii și adulți nu depășește 10 zile, dar nu mai puțin de o săptămână.
Medicamentul are foarte puține contraindicații. Nu este prescris pentru sensibilitate individuală la antibiotic și în primul trimestru de sarcină. Începând cu a 4-a lună de sarcină, medicamentul este prescris conform indicațiilor stricte. Alăptarea trebuie întreruptă în timpul tratamentului cu Vancomicină.
Când medicamentul este administrat lent, pe parcursul unei ore, de obicei nu apar efecte secundare. Administrarea rapidă a medicamentului este plină de dezvoltarea unor afecțiuni periculoase: insuficiență cardiacă, reacții anafilactice, colaps. Uneori există reacții din tractul gastrointestinal, tinitus, pierderea temporară sau ireversibilă a auzului, leșin, parestezii, modificări ale compoziției sângelui, spasme musculare, frisoane etc. Apariția simptomelor nedorite este asociată cu tratamentul pe termen lung sau cu administrarea de doze mari de medicament.
Alegerea medicamentelor pentru acumularea de lichide în pericard este în întregime de competența medicului și depinde de cauza și natura patologiei care a provocat o astfel de tulburare, de severitatea bolii și de patologiile concomitente.
Remedii populare
Trebuie spus că alegerea rețetelor populare eficiente pentru pericardită nu este atât de mare. S-a dovedit de mult timp că este imposibil să vindeci patologiile cardiace doar cu plante medicinale și vrăji, mai ales când vine vorba de natura infecțioasă a bolii. Însă remediile populare pot ajuta la tratarea edemelor și inflamației.
Cea mai populară rețetă pentru pericardită este considerată a fi o infuzie de ace tinere de pin, căreia i se atribuie un efect sedativ și antimicrobian. Această rețetă ameliorează eficient inflamația din pericard și, prin urmare, reduce volumul de lichid din acesta. Acesta este un remediu excelent pentru tratamentul inflamației de etiologie virală. Utilizarea sa este permisă și pentru pericardita exudativă bacteriană, dar numai ca supliment la tratamentul cu antibiotice.
Pentru infuzie, luați 5 linguri de ace zdrobite de orice conifere, turnați peste ele ½ litru de apă clocotită și țineți la foc mic timp de 10 minute. Luați amestecul de pe foc și puneți-l într-un loc cald timp de 8 ore. După ce strecurați „medicamentul”, luați-l după mese, câte 100 g de 4 ori pe zi. Acesta oferă organismului puterea de a lupta singur împotriva bolii.
Poți încerca să prepari o tinctură de nuci. 15 nuci zdrobite se toarnă într-o sticlă (0,5 l) de vodcă și se lasă la infuzat timp de 2 săptămâni. Tinctura finită se ia câte 1 lingură de desert (1,5 lingurițe) după micul dejun și cină. Tinctura trebuie diluată într-un pahar cu apă înainte de utilizare.
Infuziile de plante care includ plante cu efecte diuretice, sedative, antiinflamatorii și de întărire sunt bune pentru ameliorarea simptomelor bolii. De exemplu, o colecție de flori de tei, păducel și gălbenele, semințe de mărar, paie de ovăz. Turnați un pahar cu apă clocotită peste o linguriță de infuzie și lăsați-o într-un loc cald timp de 3 ore. Beți medicamentul finit pe parcursul zilei, împărțindu-l în 4 doze. Luați infuzia cu o jumătate de oră înainte de mese.
Sau o altă colecție, care include flori de păducel și mușețel, precum și mărăciniș și ierburi de nemuritoare. Luați 1,5 linguri din colecție, turnați peste ele 1,5 căni de apă clocotită și lăsați la infuzat într-un loc cald timp de 7-8 ore. Luați infuzia strecurată câte o jumătate de pahar de trei ori pe zi, la o oră după mese.
Tratamentul pe bază de plante pentru patologii periculoase și severe, cum ar fi inflamația pericardului sau a membranelor cardiace, nu poate fi considerat principala metodă de tratament, mai ales în stadiul acut al bolii. Rețetele medicinei tradiționale sunt recomandate pentru utilizare atunci când principalele simptome ale bolii s-au diminuat oarecum. De asemenea, acestea vor ajuta la prevenirea bolilor de inimă și la întărirea sistemului imunitar.
 [ 40 ], [ 41 ], [ 42 ], [ 43 ]
[ 40 ], [ 41 ], [ 42 ], [ 43 ]
Homeopatie
S-ar părea că, dacă tratamentul popular pentru pericardită, al cărei simptom caracteristic este prezența lichidului în pericard în cantitate de 100 ml și mai mult, nu este atât de eficient, poate homeopatia să schimbe situația, deoarece preparatele sale conțin doar componente naturale care nu sunt considerate medicamente puternice? Însă unii medici homeopați susțin că pericardita poate fi vindecată cu remedii homeopate. Este adevărat, un astfel de tratament va fi pe termen lung și costisitor din punct de vedere financiar, deoarece rețeta va include simultan mai multe medicamente homeopate departe de a fi ieftine.
La debutul bolii, odată cu creșterea temperaturii corporale și a febrei, se prescrie medicamentul Aconit. Este indicat pentru durerea care se intensifică la inhalare și mișcare, împiedicând pacientul să se odihnească noaptea. Poate fi prezentă și o tuse seacă. Adesea, utilizarea Aconitului singur elimină simptomele pericarditei, dar uneori tratamentul trebuie continuat.
Bryonia este prescrisă atunci când pericardita uscată se transformă în exudativă. Este indicată pentru sete severă, dureri severe în inimă, tuse paroxistică lătrătoare și incapacitate de a respira profund.
Kali carbonicum se prescrie atunci când Aconitul și Bryonia sunt ineficiente sau când se amână solicitarea sfatului medicului, când pacientul este copleșit de dureri de inimă, apare frica de moarte, pulsul devine slab și neregulat și se observă distensie abdominală.
Dacă lichidul din pericard se acumulează lent, se preferă medicamentul Apis, care este eficient pentru durerile acute de inimă care devin mai intense la căldură, urinare insuficientă și lipsa setei.
Când în cavitatea pericardică se acumulează o anumită cantitate de exudat, al cărui volum nu a scăzut timp de câteva zile, dar practic nu există durere sau temperatură, este indicat medicamentul Cantharis. Pentru acesta, ca și în cazul remediului anterior, este caracteristică urinarea insuficientă.
Cantharis nu trebuie administrat în caz de dureri cardiace severe sau tahicardie.
Dacă tratamentul nu a dat rezultatul dorit și boala continuă să progreseze, se prescriu medicamente mai puternice: Colchicum, Arsenicum album, Sulphur, Natrium myriaticum, Lycopodium, Tuberculinum. Aceste medicamente ajută la curățarea organismului de toxine, mobilizarea forțelor interne, fac posibilă reducerea efectelor predispoziției ereditare și previn recidivele bolii.
Pentru tratamentul pericarditei cronice, un medic homeopat poate sugera medicamente precum Rhus toxicodendron, Ranucula bulbosa, Asterias tuberose, Calcium fluoricum, Silicea, Aurum.
Un plan de tratament care indică medicamentele eficiente și dozele acestora este elaborat individual de către un medic homeopat, pe baza simptomelor bolii și a caracteristicilor constituționale ale pacientului.
Profilaxie
Prevenirea pericarditei constă în prevenirea patologiilor care pot fi complicate de acumularea de exudat sau lichid neinflamator în pericard. Aceasta implică în primul rând întărirea sistemului imunitar, tratamentul la timp și complet al patologiilor virale, bacteriene, fungice și parazitare, un stil de viață activ și sănătos care promovează normalizarea metabolismului în țesuturile organismului și o nutriție echilibrată adecvată.
Lichidul din pericard se poate forma din mai multe motive. Unele dintre ele pot fi prevenite, altele sunt în afara controlului nostru. Dar, în orice caz, măsurile preventive descrise mai sus vor ajuta la menținerea sănătății pentru o lungă perioadă de timp, iar dacă nu a fost posibil să se evite dezvoltarea pericarditei (de exemplu, în cazul unei patologii traumatice sau al complicațiilor postoperatorii), tratamentul bolii cu imunitate puternică va avea loc mai rapid și mai ușor, iar probabilitatea de recidivă va fi extrem de scăzută.
Prognoză
Dacă vorbim despre hidropericard, prognosticul acestei boli este în general favorabil. Foarte rar duce la tamponadă cardiacă, cu excepția cazurilor avansate, dacă lichidul din pericard s-a acumulat în cantități critice.
În ceea ce privește alte tipuri de pericardită, totul depinde de cauza patologiei și de oportunitatea tratamentului. Probabilitatea unui rezultat fatal este mare doar în cazul tamponadei cardiace. Dar, în absența unui tratament adecvat, pericardita exudativă acută amenință să se transforme într-o formă cronică sau constrictivă, în care mobilitatea structurilor cardiace este afectată.
Dacă inflamația se extinde de la pericard la miocard, există un risc ridicat de a dezvolta fibrilație atrială și tahicardie.

