Expert medical al articolului
Noile publicații
Nefrocalcinoza la adulți și copii
Ultima examinare: 12.07.2025

Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
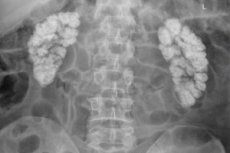
Nefropatia hipercalcemică, nefrocalcinoza, calcificarea sau calcificarea rinichilor este o depunere generalizată de calciu în țesuturile renale sub formă de săruri insolubile (oxalat și fosfat).
Epidemiologie
Nefrocalcinoza detectabilă microscopic este o constatare incidentală, dar destul de frecventă la patologi, iar statisticile clinice pentru detectarea nefrocalcinozei pe parcursul vieții sunt de 0,1-6%. [ 1 ] Nefrocalcinoza a fost raportată în până la 22% din cazurile de hiperparatiroidism primar. [ 2 ]
Conform unor date, prevalența nefrocalcinozei la sugarii prematuri ajunge la 15-16%.
La adulți, 95-98% din cazuri sunt nefrocalcinoze medulare, iar 2-5% sunt corticale.
Cauze nefrocalcinoză
Principala cauză a nefrocalcinozei, care apare într-o serie de patologii și este unul dintre semnele lor vizibile, este o tulburare sistemică a metabolismului calciului și a echilibrului fosfor-calciu, care duce la depunerea de calcificări tisulare (calcificări). În majoritatea cazurilor, atunci când aceste procese complexe sunt perturbate cu participarea diverșilor factori, se observă calcificarea bilaterală, adică se dezvoltă nefrocalcinoza ambilor rinichi. [ 3 ]
Deci, depunerea de calciu în țesutul renal poate fi cauzată de:
- hipercalcemie – un nivel crescut de cationi de calciu bivalenți în sânge, posibil inclusiv în cazul consumului excesiv al acestora; [ 4 ]
- hiperparatiroidism primar, în care producția excesivă de hormon paratiroidian (un hormon al glandelor paratiroide) duce la resorbție osoasă; [ 5 ]
- acidoza tubulară renală de tip I, care apare din cauza incapacității rinichilor de a menține niveluri normale de pH fiziologic în sânge și urină;
- necroza cortexului renal (necroză corticală), care se poate dezvolta în cazul infecțiilor severe, pancreatită, nașteri complicate, arsuri etc.;
- prezența unei anomalii congenitale - rinichi spongios medular; [ 6 ]
- MEN I – sindrom neoplazic endocrin multiplu tip I;
- hipomagneziemie idiopatică, precum și pierderea de magneziu din cauza diabetului sau a nivelurilor crescute de hormoni tiroidieni (tireotoxicoză);
- distrugerea (resorbția, osteoliza) țesutului osos în osteoporoză, tumori primare sau metastaze;
- insuficiență funcțională a cortexului suprarenal - hipoaldosteronism; [ 7 ]
Citește și:
Nefrocalcinoza la copii poate fi:
- în cazurile de naștere prematură a unui copil (la o vârstă gestațională mai mică de 34 de săptămâni);
- în hipercalcemie la nou-născuți;
- în hiperparatiroidismul neonatal sever;
- din cauza disfuncțiilor tubulare congenitale, în principal acidozei tubulare proximale și sindromului Bartter; [ 8 ]
- o consecință a sindromului hemolitic-uremic;
- în sindromul Williams sau sindromul Albright;
- din cauza dezechilibrului vitaminei D și fosfaților în timpul hrănirii artificiale a sugarului; [ 9 ], [ 10 ]
- în cazuri de hipofosfatazie perinatală, infantilă sau juvenilă (tulburare a metabolismului fosforului legată de cromozomul X) și rahitism hipofosfatemic autosomal dominant;
- din cauza cistinozei (incapacitatea de a descompune aminoacidul L-cisteină) cu sindrom Fanconi;
- în prezența oxalozei ereditare (hiperoxalurie primară);
- dacă există o intoleranță ereditară (malabsorbție) la fructoză. [ 11 ]
Citiți mai multe în publicația – Nefropatie ereditară și metabolică la copii.
Factori de risc
Experții iau în considerare următorii factori de risc pentru nefrocalcinoză:
- - antecedente de glomerulonefrită cronică de orice etiologie, pielonefrită cronică, boală renală polichistică;
- densitate osoasă scăzută – osteoporoză, care poate fi o consecință a imobilizării la pacienții cu repaus prelungit la pat, modificărilor degenerative la vârstnici, nivelului scăzut de hormoni sexuali la femei în timpul menopauzei, excesului de vitamina A în organism, tratamentului prelungit cu corticosteroizi sistemici sau administrării de medicamente pentru arsuri la stomac pe bază de compuși de aluminiu;
- sarcoidoză;
- neoplasme maligne, mielom cu celule plasmatice sau multiplu, leucemie limfoblastică etc.;
- sindromul Alport ereditar;
- hipervitaminoza vitaminei D;
- utilizarea pe termen lung a suplimentelor de calciu, diureticelor tiazidice, laxativelor. [ 12 ]
Patogeneza
Calciul este conținut în țesutul osos, iar Ca extrascheletal reprezintă doar 1% din acest macroelement din organism. Nivelurile de calciu sunt controlate de mecanisme de reglare ale tractului gastrointestinal, rinichilor și celulelor osteogene (osteoclaste).
În timpul zilei, glomerulii renali filtrează 250 mmol de ioni de Ca, iar aproximativ 2% din calciul filtrat este excretat prin urină.
În nefropatia hipercalcemică, patogeneza depozitelor de calcificare în țesuturile renale constă în perturbarea mecanismelor de reglare biochimică a nivelului de calciu și fosfor, precum și în tulburările metabolismului țesutului osos cauzate de hormonul paratiroidian (PTH), vitamina D, hormonul tiroidiostimulant calcitonină (care afectează sinteza PTH) și hormonul peptidic FGF23, un factor de creștere a fibroblastelor 23 produs de celulele țesutului osos.
Astfel, excreția de calciu încetinește odată cu creșterea sintezei de PTH, iar din cauza lipsei de calcitonină, resorbția osoasă crește.
De asemenea, în plasma sanguină și fluidele extracelulare, nivelul de Ca ionizat crește dacă conținutul de ioni de fosfor este insuficient - din cauza excreției crescute a acestuia din organism. Și excreția sa poate fi excesivă din cauza funcției tubulilor renali afectate sau a producției crescute a hormonului FGF23.
În plus, un rol important în creșterea concentrației de calciu în plasmă – cu cristalizarea și depunerea ulterioară a sărurilor sale în rinichi – îl joacă hiperactivitatea enzimei intracelulare 1-α-hidroxilază, care asigură transformarea vitaminei D în calcitriol (1,25-dihidroxivitamina D3). În combinație cu un nivel ridicat de hormon paratiroidian, calcitriolul stimulează reabsorbția Ca în intestin. [ 13 ]
Simptome nefrocalcinoză
Potrivit nefrologilor, procesul de calcificare a rinichilor în sine are loc asimptomatic, iar semnele precoce sau primele semne de nefrocalcinoză sunt absente, cu excepția cazurilor în care încep să se manifeste consecințele factorilor cauzali care determină deteriorarea filtrării glomerulare a rinichilor și o scădere a vitezei acesteia.
Simptomele variază în funcție de etiologie și pot include: hipertensiune arterială; creșterea producției de urină - poliurie și urinare frecventă; polidipsie (sete inpotolită).
În cazurile de nefrocalcinoză medulară, în calicele renale se pot forma depozite focale de calciu, rezultând calculi urinari, care duc la infecții recurente ale tractului urinar; dureri abdominale și lombare (chiar până la colică renală); greață și vărsături; și apariția sângelui în urină (hematurie).
La copiii aflați în primul an de viață, nefrocalcinoza – pe lângă tulburările de urinare și tendința la inflamația infecțioasă a tractului urinar – inhibă dezvoltarea fizică și psihomotorie.
Consecințe și complicații
Printre consecințele nefrocalcinozei, este necesar să se menționeze dezvoltarea distrofiei calcaroase focale a rinichilor, care duce la insuficiență renală acută și cronică, cu posibilă intoxicație a organismului (uremie) cu compuși chimici conținuți în sânge (uree și creatinină).
Este posibilă o complicație sub formă de uropatie obstructivă, care poate duce la edem renal și hidronefroză.
Calcificarea vârfurilor piramidelor renale (papilelor) duce la nefrită tubulointerstițială cronică.
Nefrocalcinoza medulară, în special la pacienții cu hiperparatiroidism, este adesea complicată de urolitiază, care începe cu depunerea de cristale microscopice de oxalat de calciu în calicele renale. [ 14 ]
Formulare
Precipitarea și acumularea de calciu în nefrocalcinoză pot fi de trei tipuri:
- nefrocalcinoza moleculară (sau chimică) este o creștere a calciului intracelular în rinichi fără formarea de cristale și nu poate fi vizualizată;
- nefrocalcinoză microscopică, în care cristalele de sare de calciu pot fi observate la microscopia optică, dar nu sunt vizualizate la radiografia rinichilor;
- Nefrocalcinoza macroscopică este vizibilă la radiografie și ecografie.
Depozitele se pot acumula în interstițiul medular intern, în membranele bazale și în curbele anselor Henle, în cortex și chiar în lumenele tubulilor. Și în funcție de localizare, nefrocalcinoza este împărțită în medulară și corticală.
Nefrocalcinoza medulară este caracterizată prin depunerea interstițială (intercelulară) de oxalat de calciu și fosfat în medula renală - în jurul piramidelor renale.
Dacă țesuturile stratului cortical al parenchimului renal suferă calcifiere - sub forma uneia sau a două dungi de săruri de Ca depuse de-a lungul zonei de țesut cortical deteriorat sau a multor depozite mici împrăștiate în cortexul renal - atunci se determină nefrocalcinoză corticală.
Diagnostice nefrocalcinoză
Diagnosticul nefrocalcinozei necesită o examinare completă a rinichilor. Patologia este de obicei diagnosticată folosind metode de vizualizare, deoarece numai diagnosticul instrumental poate detecta depozitele de Ca folosind: ecografia rinichilor și ureterelor; [ 15 ] ecografia Dopplerografiei renale, CT sau RMN.
Dacă rezultatele metodelor radiologice în diagnosticarea rinichilor nu sunt suficient de convingătoare, poate fi necesară o biopsie renală pentru a confirma nefrocalcinoza.
Testele de laborator necesare includ analize de urină: generale, testul Zimnitsky, calciul total în urină, precum și excreția de fosfat, oxalat, citrat și creatinină. Se efectuează teste pentru calciul total și ionizat din sânge, pentru conținutul de fosfatază alcalină, hormon paratiroidian, calcitonină în plasma sanguină.
Având în vedere etiologia multifactorială a calcificării renale, gama de teste diagnostice poate fi mult mai largă. De exemplu, pentru detectarea osteoporozei, se efectuează tomografie computerizată a țesutului osos spongios, absorptiometrie cu raze X și densitometrie cu ultrasunete; sunt necesare mai multe teste pentru a determina sindromul MEN de tip I etc. [ 16 ]
Diagnostic diferentiat
Diagnosticul diferențial este obligatoriu: cu necroză papilară a rinichiului, tuberculoză renală, pneumocystis sau infecție extrapulmonară micobacteriană la pacienții cu SIDA etc.
Nefrocalcinoza nu trebuie confundată cu nefrolitiaza, adică formarea de calculi renali, deși la unii pacienți ambele patologii sunt prezente simultan.
Cine să contactați?
Tratament nefrocalcinoză
În cazul nefrocalcinozei, tratamentul vizează nu numai patologia etiologic legată și reducerea simptomelor existente, ci și reducerea conținutului de calciu din sânge.
Tratamentul hipercalcemiei necesită creșterea aportului de lichide și hidratare cu soluție izotonică de clorură de sodiu, luând și calcimimetice (Cinacalcet etc.).
Terapia pentru nefrocalcinoza macroscopică poate include diuretice tiazidice și medicamente cu citrat (citrat de potasiu etc.) care promovează o mai bună solubilitate a calciului în urină.
Dacă nefrocalcinoza este asociată cu osteoporoza și resorbție osoasă crescută, se utilizează agenți antiresorbtivi (inhibitori ai resorbției osoase) - bifosfonați și alte medicamente pentru tratamentul și prevenirea osteoporozei.
Medicamentele care leagă fosfații (Sevelamer sau Renvela) sunt prescrise pentru tratamentul hiperfosfatemiei. Terapia medicamentoasă pentru hipoaldosteronism se efectuează cu mineralocorticoizi (Trimetilacetat, Florinef etc.).
Pacienților cu hipoparatiroidism cronic li se poate administra hormon paratiroidian uman recombinant (teriparatidă).
Nefrocalcinoza, care apare în cortexul renal în timpul necrozei sale, necesită terapie sistemică cu antibiotice, restabilirea echilibrului apă-electrolitic prin administrare intravenoasă de fluide și hemodializă.
Pentru a limita aportul anumitor macronutrienți, este prescrisă o dietă pentru nefrocalcinoză, mai multe detalii:
Tratamentul chirurgical nu implică îndepărtarea depozitelor de calciu din țesutul renal: pot fi îndepărtați doar calculii formați. Intervenția chirurgicală este posibilă în hiperparatiroidismul primar, deoarece prin îndepărtarea glandei paratiroide este posibilă oprirea impactului negativ al hormonului acesteia asupra rinichilor. [ 17 ]
Profilaxie
Printre măsurile care pot preveni dezvoltarea nefropatiei hipercalcemice, experții menționează consumul unei cantități suficiente de apă și reducerea consumului de sare și alimente care conțin mult calciu și oxalați.
Și, bineînțeles, tratamentul la timp al bolilor care duc la nefrocalcinoză.
Prognoză
Etiologia depunerii de calciu în rinichi și natura complicațiilor acestui proces vor determina prognosticul nefrocalcinozei în fiecare caz specific. Cauzele specifice ale nefrocalcinozei, cum ar fi boala Dent, hiperoxaluria primară și nefrocalcinoza hipomagneziemică hipercalciurică, în absența unui tratament eficient pot evolua spre insuficiență renală cronică, [ 18 ] insuficiență renală în stadiu terminal. Nefrocalcinoza detectată radiologic este rareori reversibilă. Patologia progresează rareori, dar medicina nu este încă capabilă să reducă gradul de calcificare.

