Expert medical al articolului
Noile publicații
Investigarea nervilor cranieni. III, IV, VI perechi: oculomotor, bloca și distrage nervii
Ultima examinare: 23.04.2024

Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.

Oculomotor nerv conțin fibre motor care inervează mușchiul median superior și dreaptă inferioară a globului ocular, mușchiul oblic inferior și mușchiul levator al pleoapei superioare și fibrele vegetative care sunt întrerupte în ganglionul ciliar inervează mușchiul neted interior al ochiului - sfincter mușchiului elev și ciliar . nerv trohleara inervează mușchiul oblic superior și abducens - mușchi rectus laterală a globului ocular.
Cauzele diplomației
Atunci când se colectează istoricul verifica dacă pacientul diplopia și, dacă este prezent, ca elementele sunt aranjate doublemindedness - orizontale (VI perechi de patologie) verticală (III perechi de patologie) sau atunci când se uită în jos (pierderea IV perechi). Diplopia monocular posibil cu patologie intraocular, conducând la o dispersie a razelor de lumină pe retină (pentru astigmatism, boli ale corneei, incepand cu cataracta, hemoragie vitroasă) precum și isteria; cu pareza musculaturii externe (striate) a diplopiei monoculare a ochiului nu se întâmplă. Sentimentul de jitter imaginar al obiectelor (osciloscopie) este posibil cu patologie vestibulară și unele forme de nistagmus.
Mișcările globilor oculari și cercetarea lor
Există două forme de mișcări prietenoase ale globulelor conjugate (ochi), în care ochii se rotesc simultan în aceeași direcție; și vergent sau disconjugat, în care mușchii oculari se mișcă simultan în direcții opuse (convergență sau divergență).
Cu patologia neurologică, există patru tipuri principale de tulburări oculomotorii.
- Nepotrivire a mișcărilor oculare datorate slăbiciunii sau paraliziei unuia sau mai multor mușchi de ochi striați ai ochiului; ca urmare acolo strabism (strabism) și dâre din cauza că obiectul este proiectat în dreapta și ochiul stâng nu este similar, și pe porțiuni de disparitate retiniene.
- mișcări încălcarea conjugați prietenoase ale globilor oculari, sau privirea prietenoasă paraliziei: ambele globii oculari în concert (împreună) încetează să se miște liber în orice direcție (dreapta, stânga, în sus sau în jos); în ambii ochi, același deficit de mișcări este detectat, în timp ce nu se produce dithering și strabism.
- Combinația dintre paralizia mușchilor ochiului și paralizia ochiului.
- Miscari patologice spontane ale globilor oculari care apar in principal la pacientii aflati in coma.
Alte opțiuni tulburări oculomotori ( strabism concomitentă, oftalmoplegia internuclear ) este mai puțin frecvente. Aceste tulburări neurologice să fie distinsă de ochi congenital tonusului muscular dezechilibru (sau strabism nonparalitica nonparalitica strabismul înnăscută, oftoforiya) la care nealinierea axelor optice ale eyeballs observate ca în mișcările oculare în toate direcțiile și în repaus. De multe ori observă un strabism non-paralitic latentă, în care imaginile nu pot ajunge pe spatiul retiniene identic, dar acest defect este compensat prin mișcări corective reflexe ascunse cruciș ochi (mișcare difuziv). La epuizare, stres mental sau din alte motive de circulație fuzională se poate desprinde, iar strabism latent devine clar; în acest caz există o viziune dublă în absența unei pareze a mușchilor externi ai ochiului.
Evaluarea paralelismului axei optice, a analizei strabismului și a diplopiei
Medicul se află în fața pacientului și îi cere să se uite drept și în depărtare, fixându-și ochii pe obiectul îndepărtat. În mod normal, elevii ambilor ochi ar trebui să se afle în centrul discrepanței. Devierea axei unuia dintre globii oculari spre interior (esotropia) sau spre exterior (exotropia) atunci când este privit în mod direct și arată distanța pe care axa globului ocular nu paralele (strabism), și că acest lucru se datorează ghosting (vedere dublă). Pentru a detecta strabismul mici pot utiliza următoarele tehnici: deținerea sursei de lumină (de exemplu, lampă) la o distanță de 1 m de la nivelul ochiului pacientului, monitorizarea simetria reflexii ale luminii din iriși. În acel ochi, a cărui axă este deviată, reflexia nu coincide cu centrul pupilului.
Apoi, pacientul este oferit să fixeze o privire asupra subiectului, care se află la nivelul ochilor (stiloul, degetul mare) și, la rândul său, închide unul sau altul. În cazul în care închiderea ochilor „normale“ cruciș ochi face mișcare suplimentară pentru a salva fixarea pe subiect ( „mișcarea de aliniere“), atunci cel mai probabil, pacientul strabism congenital, mai degrabă decât paralizia mușchilor oculari. Cu mișcările congenitale ale strabismului fiecăruia dintre globulele oculare, dacă sunt testate individual, sunt conservate și executate în întregime.
Evaluați performanța testului de urmărire lină. Adresați-vă ochii pacientului (fără rotirea capului) pentru a monitoriza obiectul care a avut loc la o distanță de 1 m de fața ei și încet se mișcă orizontal spre dreapta, apoi la stânga, și apoi pe fiecare parte în sus și în jos (mișcările medic cale în aer trebuie să corespundă cu litera „H „). Urmați mișcările globilor oculari în șase direcții: la dreapta, la stânga, în jos și în sus cu conductorii bulbilor de ochi la rândul lor în ambele direcții. Ei sunt interesați dacă pacientul are o viziune dublă atunci când privește într-o direcție sau alta. În prezența diplopiei aflați atunci când se deplasează în ce direcție se amplifică dublarea. Dacă plasați o sticlă colorată (roșie) în fața unuia dintre ochi, este mai ușor pentru un pacient care deține o diplomă să delimiteze imaginile duble, iar medicului pentru a afla ce imagine aparține ochiului.
Pereza ușoară a mușchiului extern al ochiului nu dă un strabism vizibil, dar, în același timp, subiectiv, pacientul deja experimentează diplopia. Uneori, medicul poate avea suficiente rapoarte ale pacientului despre apariția dublei viziuni cu o anumită mișcare pentru a determina ce mușchi de ochi este afectat. Aproape toate cazurile de dublă vizibilitate recentă în ochi se datorează parezei sau paraliziei dobândite a unuia sau mai multor mușchi striați (externi, extraoculari) ai ochiului. De regulă, orice pareză nouă a mușchiului extraocular determină diplopia. În timp, percepția vizuală pe partea afectată încetinește, iar dublarea în același timp trece. Există două reguli de bază care trebuie luate în considerare la analizarea plângerilor unui pacient cu privire la diplopie, pentru a determina care dintre mușchii din ochi suferă:
- Distanța dintre cele două imagini crește atunci când este privită în direcția acțiunii muscului paretic;
- imaginea creată de ochi cu mușchiul paralizat se pare că pacientului situat mai periferic, adică mai îndepărtat de poziția neutră.
În special, puteți să întrebați un pacient a cărui diplopie este mărită atunci când privește în stânga, priviți un obiect din stânga și întrebați ce imagine dispare atunci când palma doctorului acoperă ochiul drept al pacientului. Dacă imaginea este mai aproape de poziția neutră, aceasta înseamnă că ochiul stâng deschis este responsabil pentru imaginea periferică și, prin urmare, mușchiul său este defect. Deoarece apare o viziune dublă atunci când este privită spre stânga, mușchiul rectus lateral al ochiului stâng este paralizat.
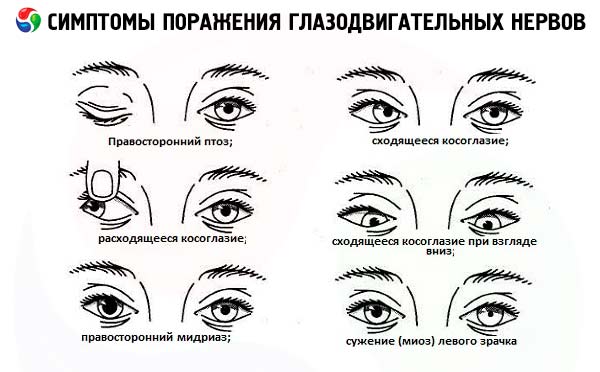
Pierderea completă a trunchiului nervului oculomotor duce la diplopie în plan vertical și orizontal, ca urmare a slăbiciunii mușchiului rectus superior, medial și inferior al globului ocular. Mai mult, la paralizie deplină a ipsilateral nervului apar ptoză (slăbiciune a mușchiului erector al pleoapei superioare), devierea globului ocular spre exterior și ușor în jos (datorită acțiunii abducens musculare inervate rectus laterale intacte, și mușchii oblici superiori inervat bloc nerv) , dilatarea pupilei și pierderea răspunsului său la lumină (paralizia sfincterului pupilei).
Înfrângerea nervului duce la paralizia mușchiului rectus extern și, în consecință, la deformarea mediană a globului ocular ( strabism convergent ). Când te uiți în direcția înfrângerii, apare o dublare orizontală. Astfel, diplopia în plan orizontal, neînsoțită de ptoză și modificări ale reacțiilor pupilare, indică cel mai adesea o leziune a perechii VI. Dacă leziunea este localizată în brainstem, în plus față de paralizia mușchiului rectus extern, apare și paralizia orizontală.
Înfrânt bloc nervos determină paralizia mușchiului oblic superior si manifesta restricție globul ocular mișcare descendentă și reclamații dublare verticale care exprimau maximal atunci când se uită în jos vatra și în direcția opusă. Diplopia este ajustată prin înclinarea capului spre umăr pe partea sănătoasă.
Combinația dintre paralizia mușchilor oculari și paralizia ochiului indică deteriorarea structurilor din puntea creierului sau a midbrainului. Dublarea în ochi, intensificarea după efort fizic sau până la sfârșitul zilei, este tipică pentru miastenia gravis.
Cu o reducere semnificativă a acuității vizuale în unul sau ambii ochi, pacientul nu poate observa diplopia, chiar dacă există o paralizie a unuia sau mai multor mușchi extraoculari.
Evaluarea mișcărilor coordonate ale globilor oculari
Rezultatele de la paralizie Admirați tulburări supranucleare nu datorate leziunilor de 3, 4 sau 6 perechi CHN. Privirea (privirea) în normă este o mișcare prietenoasă conjugată a globilor oculari, adică mișcările lor coordonate într-o singură direcție. Există două tipuri de mișcări conjugate - saccade și urmărirea netedă. Saccades - foarte precise și rapide (200 ms) mișcări de fază tonică ale globilor oculari, care apar în mod normal, în mod aleatoriu sau opinii cu privire la acest subiect (comanda „uite dreapta“, „uite la stânga și în sus“, etc.), sau reflex , atunci când un stimul bruște vizual sau auditiv provoacă o întoarcere a ochilor (de obicei capul) spre acest stimul. Cortexul control al saccadelor este efectuat de lobul frontal al emisferei contralaterale.
Al doilea tip de mișcări conjugate ale globilor oculari - urmărire buna: în cazul în care mișcarea obiectului, a ajuns în atenția, cu ochii fixați involuntar pe el și să-l urmeze, încercând să mențină imaginea obiectului în zona de viziune mai clară, care este, în pete galbene. Aceste mișcări ale globilor oculari sunt mai lente în comparație cu saccadele și în comparație cu ele sunt mai involuntare (reflex). Controlul lor cortic este efectuat de lobul parietal al emisferei ipsilaterale.
Perturbarea vederii ( cu excepția cazului în miez lovit 3, 4 sau 6 perechi) nu sunt însoțite de încălcări izolate de mișcare a fiecăruia dintre globul ocular în mod individual și nu provoacă diplopie. În studiul de vedere este necesară pentru a afla dacă nistagmusului pacientului, care este detectat printr - un test de urmărire buna. În mod obișnuit, ochelarii, atunci când urmăresc un obiect, se mișcă ușor și prietenos. Apariția globii oculari sacadat spasmul (saccade corective involuntare) constituie o încălcare a capacității de urmărire buna (sub rezerva dispare imediat de cea mai bună viziune, și a căutat din nou , cu mișcări oculare corective). Verificați capacitatea pacientului de a-și păstra ochii în poziție extremă atunci când vă uitați în direcții diferite: spre dreapta, spre stânga, sus și jos. Acordați atenție dacă pacientul nu se ridică din poziția de mijloc a nistagmusului indus de ochi când își retrage ochii; nystagmus, care schimbă direcția în funcție de direcția privării. Fază rapidă privirea îndreptată spre nistagmus indusă cu ochiul (privit din componenta stânga nistagmus rapid îndreptat spre stânga, atunci când este privit din dreapta - spre dreapta, așa cum se vede în sus - vertical în sus, văzut din jos - vertical în jos). Capacitatea de a netezi aspectul și de urmărire a privirii nistagmus induse Alterarea sunt semne de leziuni ale conexiunilor cerebeloase cu neuronilor din trunchiul cerebral sau conexiunile vestibulare centrale, și poate fi , de asemenea , o consecință a anticonvulsivante laterale acțiune, tranchilizante și alte medicamente. Atunci când leziunea în regiunea occipitală parietală, indiferent de prezența sau absența hemianopsie, reflex de urmărire lentă mișcare a ochilor în direcția leziunii este limitat sau imposibil, dar mișcările voluntare și mișcarea salvată (care este, pacientul poate efectua mișcări oculare aleatorii în toate direcțiile, dar nu poate urma obiectul care se deplasează în partea laterală a leziunii). În paralizia supranucleară și alte tulburări extrapiramidale se observă mișcări de urmărire disimetrice întârziate, fragmentate .
Pentru a testa mișcările arbitrare ale globilor oculari și saccadelor, cereți pacientului să privească spre dreapta, stânga, în sus și în jos. Estimă timpul necesar pentru a începe executarea mișcărilor, precizia, viteza și netezirea lor (adesea dezvăluie un ușor semn de disfuncție a mișcărilor oculare prietenoase sub forma "piederii" lor). Apoi, pacientul este rugat să fixeze alternativ vederea pe vârfurile a două degete index care sunt situate la o distanță de 60 cm față de fața pacientului și la aproximativ 30 cm una de cealaltă. Evaluați acuratețea și viteza mișcărilor arbitrare ale globilor oculari.
Dysmetria saccadic la care o privirea arbitrară însoțită de o serie de mișcări oculare sacadat sacadat, tipice pentru conexiunile înfrângerea cerebelului, deși poate apărea și în patologia occipitale și lobul parietal al creierului - cu alte cuvinte, incapacitatea de a depăși ochiul scop (gipometriya) sau „depășire“ a vederii prin țintă din cauza mișcărilor excesive de amplitudine ale globilor oculari (hypermetric) corectabile prin intermediul saccades indică deficite koordinatornyh de control. Saccades lentoare marcată poate apărea în boli cum ar fi degenerescența hepatolenticulară sau coreea Huntington. Ostro apărut daune lobului frontal (accident vascular cerebral, leziuni traumatice cerebrale, infecții) însoțite privirea vatră orizontală paralizie în direcția opusă. Ambii globi oculari și capul transformat în jos în direcția leziunii (pacientul „ se uită la domiciliu„și apoi departe de nivelul membrelor paralizat) , din cauza funcțiilor conservate vizavi de centrul de rotație al capului și ochilor în lateral. Acest simptom este temporară și durează doar câteva zile, după cum compensate în curând vedere dezechilibru. Capacitatea de a paralizie reflex de urmărire la ochiul frontal poate fi menținută. Paralizia privirea orizontala cu leziuni ale lobului frontal (scoarță și capsula interioară) este de obicei însoțită de hemipareza sau hemiplegia. Când localizarea focii în acoperiș mezencefal (daune pretectal implicând partea Epitalamus a comisurii posterioare a creierului) dezvoltă privirea verticală paralizie, cuplată cu convergența alterată ( sindromul Parinaud ); în cea mai mare măsură, ochiul este, de obicei, cu capul în jos. În cazul în care afectează creierul podului și fasciculus longitudinal median, oferind acest nivel lateral mișcarea ochilor prietenos, există o paralizie privirea pe orizontală în direcția vatra (ochi pus pe latura vatra opusă a pacientului „întoarse“ de leziune de trunchi cerebral și se uită la nivelul membrelor paralizat). Această paralizie a ochiului durează de obicei o lungă perioadă de timp.
Evaluarea mișcărilor disconjugate ale globilor oculari (convergență, divergență)
Convergența este verificată cerându-i pacientului să se concentreze asupra subiectului care se îndreaptă spre ochi. De exemplu, pacientul este oferit să fixeze o privire la vârful malleusului sau degetului arătător, pe care medicul le aduce mai aproape de podul nasului. Când obiectul se apropie de podul nasului, axele ambelor ochi se rotesc spre obiect. În același timp, pupilele se îngustează, mușchiul ciliar (ciliar) se relaxează și lentila devine convexă. Datorită acestui fapt, imaginea subiectului este axată pe retină. O astfel de reacție sub forma convergenței, îngustarea elevului și a cazării este uneori numită triadă de cazare. Divergența este procesul invers: atunci când obiectul este îndepărtat, pupila se extinde, iar contracția mușchiului ciliar cauzează aplatizarea lentilei.
În cazul în care convergența sau divergența este încălcată, diplopia orizontală apare atunci când se uită la obiectele apropiate sau șterse, respectiv.
Paralizia convergenței are loc atunci când regiunea prefecturală a acoperișului miezului central este deteriorată la nivelul dealurilor superioare ale plăcii cvadruple. Acesta poate fi combinat cu o paralizie a ochiului în sindromul Parino. Paralizia divergenței este de obicei cauzată de leziuni bilaterale de 6 perechi de nervi cranieni.
Izolat Reacția pupilei unitatii de cazare (fără convergență) este verificată în fiecare globul ocular individual: neurologică vârful ciocan sau degetul perpendicular pupilei (celalalt ochi în timp ce închis) la o distanță de 1-1,5 m, iar apoi rapid se apropie de ochi, în care elevul se împușcă. Rata elevilor reacționează în mod viu în lumină și convergența cu cazare.
Miscari patologice spontane de globule oculare
Sindroamele K spontane tulburări ritmice oculare includ crize oculogire, alternând periodic privesc sindromul Vzorov ocular Bobbing (Eng.), oculara Imersare (Eng.), că abaterea oblică alternant periodic că abaterea alternantă privi et al „ping-pong“. Cele mai multe dintre acestea sindroame dezvolta in leziuni cerebrale severe, acestea sunt observate mai ales la pacienții care sunt în comă.
- Crize critice oculogice - care se dezvoltă brusc și durează de la câteva minute până la câteva ore de deviere a globilor oculari în sus, mai puțin frecvent - în jos. Acestea sunt observate cu intoxicație cu neuroleptice, carbamazepină, preparate pe bază de litiu; cu encefalita de tulpină, gliomul celui de-al treilea ventricul, traumatism craniocebral și alte procese patologice. Criza oculogică ar trebui diferențiată de deviația tonică a priviturii ascendente, observată uneori la pacienții cu comă cu leziuni ale creierului hipoxic difuz.
- Sindromul de "ping-pong" este observat la pacienții care se află într-o comă, constă într-o abatere oculară periodică (la fiecare 2-8 secunde) de la o poziție extremă la alta.
- La pacienții cu leziuni brut la nivelul creierului sau a structurilor de pod fosa posterioară observate uneori Bobbing ocular - rapid, mișcare sacadat glob ocular în jos din poziția de mijloc, urmată de o revenire lentă la poziția lor centrală. Mișcările oculare orizontale sunt absente.
- "Îndepărtarea oculară" este un termen pentru mișcările lente ale globilor oculari, care sunt înlocuiți după câteva secunde prin revenirea lor rapidă la poziția inițială. Mișcările orizontale ale globilor oculari sunt păstrate. Cea mai frecventă cauză este encefalopatia hipoxică.
Elevii și fiarele ochiului
Reacțiile elevilor și despicăturile oculari depind nu numai funcția nervului oculomotor - acești parametri sunt determinate și de starea retinei și a nervului optic, constituind partea aferentă a arcului reflex al reacției elevului la lumină, precum și influența simpatică asupra musculaturii netede a ochiului. Cu toate acestea, reacțiile pupilerale sunt examinate atunci când se evaluează starea a 3 perechi de nervi cranieni.
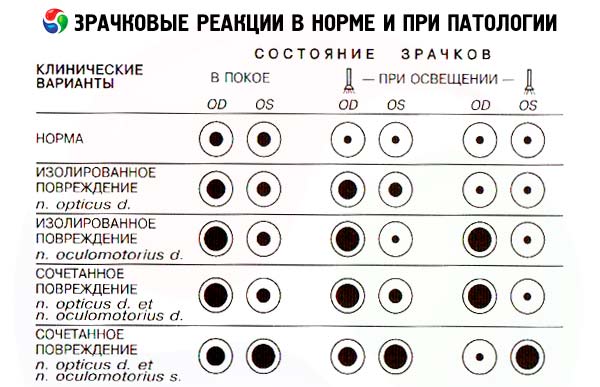
În mod normal, elevii sunt rotunzi, egali în diametru. În lumina obișnuită a camerei, diametrul elevilor poate varia de la 2 la 6 mm. Diferența dintre dimensiunea elevului (anisocoria), care nu depășește 1 mm, este considerată o variantă a normei. Pentru a testa reacția directă a elevului la lumină pacientul este rugat să se uite în depărtare, apoi rapid includ o lanternă și amploarea și durabilitatea îngustarea pupila ochiului. Bec inclus poate aduce latura ochiului de latura temporală, pentru a elimina răspunsul elev acomodativă (restricția ca răspuns la apropierea obiectului). În mod normal, atunci când acoperă elevul îngustează, această îngustare este stabilă, care este reținut, în orice moment, până când sursa de lumină este aproape de ochi. Atunci când sursa de lumină este eliminată, elevul se extinde. Apoi, este evaluată reacția prietenoasă a celuilalt elev, care apare ca răspuns la iluminarea ochiului examinat. Astfel, dublu-iluminează pupila unui ochi: primul răspuns aspect lumină la lumină este iluminată elev, iar a doua lumina observa reacția pupilelor alt ochi. Elev non-iluminate a ochiului se îngustează în mod normal exact aceeași rată și în aceeași măsură ca și pupila ochiului este iluminat, adică în mod normal două elev reacționează în mod egal și simultan. Testare elevii de iluminat alternativ dezvăluie învinge partea aferentă a reflexului reacției cu arc pupilar la lumină. Illuminate un elev și nota reacția lui la lumină, apoi deplasați rapid becul la al doilea ochi și re-evalua reacția elevului său. În mod normal, atunci când sunt iluminate primul ochi elev al doilea ochi se ingusteaza inițial, dar apoi, la momentul bec de transfer ușor extins (prietenos pentru prima reacție ochi pentru a elimina lumina) și în cele din urmă, sub direcția fasciculului lui ingusteaza din nou (răspuns direct la lumina) . În cazul în care a doua etapă a testului, lumina directă de-al doilea ochi al elevului său nu este redus, dar a continuat să se extindă (reacție paradoxală), indică un aferent pupilar cale reflexă deteriorata a ochiului, adică înfrângerea retinei lui sau a nervului optic. În acest caz, iluminarea directă a celui de-al doilea elev (elev al ochiului) nu determină îngustarea acestuia. Cu toate acestea, în acest sens, el continuă să se extindă prietenos cu primul elev în răspuns la încetarea iluminării celor din urmă.
Pentru a verifica reflexele pupilare de ambii ochi de convergență și acomodarea pacientului este rugat să se uite mai întâi la distanță (de exemplu, pe peretele din spatele medicului), și apoi se transferă aspectul la subiectul mai aproape (cum ar fi un deget, care are loc chiar în fața pacientului pod nas). Dacă elevii sunt înguste, camera este întunecată înainte de test. În mod normal, fixarea privirii pe un obiect aproape de ochi, însoțite de o ușoară îngustare a elevilor de ambii ochi, combinată cu convergența globilor oculari și creșterea convexitate a cristalinului (triada de acomodare).
Astfel, în mod normal, elevul se îngustează ca răspuns la lumina directă (reacția directă a elevului la lumină); ca răspuns la iluminarea unui alt ochi (prietenos cu reacția unui alt pupil la lumină); atunci când se concentrează pe un obiect situat în apropiere. Frica bruscă, frica, durerea determină dilatarea elevilor, cu excepția cazului când fibrele simpatice sunt tăiate în ochi.
Simptomele leziunilor
Evaluarea lățimea ochiului de fante și protruzia glob ocular poate fi detectată exoftalmie - proeminență (proeminență) a orbitei globul ocular și din sec. Cea mai ușoară cale spre exophthalmos poate fi identificată dacă stați în spatele unui pacient așezat și priviți în jos ochii lui. Motivele pot fi exoftalmie unilaterala tumorii sau pseudotumora orbital, tromboza sinusului cavernos, fistule-carotidă cavernos. Exophthalmosul extirpat observat cu tirotoxicoză (exophthalmos unilateral în această stare apare mai rar).
Evaluați poziția pleoapelor pentru diferite direcții de vedere. În mod normal, când este privit direct, pleoapa superioară acoperă marginea superioară a corneei de 1-2 mm. Ptoza (coborârea) pleoapei superioare este o patologie frecventă, care este de obicei însoțită de o contracție constantă a mușchiului frontal datorită unei încercări involuntare a pacientului de a menține pleoapa superioară ridicată.
Omiterea pleoapei superioare se datorează cel mai adesea afectării nervului oculomotor; ptoză congenitală, care poate fi una sau două fețe; sindromul Bernard-Horner; distrofia miotonică; miastenia gravis; blefarospasm; edemul secolului datorat injectării, traumei, stazei venoase; modificări legate de vârstă în țesuturi.
- Ptoza (parțială sau completă) poate fi primul semn al afectării nervului oculomotor (se dezvoltă din cauza slăbiciunii musculare care ridică pleoapa superioară). De obicei , acesta este combinat cu alte caracteristici leziune 3 nerv cranian (ipsilateral midriază, elev zero la lumină, tulburări ale mișcărilor globului ocular în sus, în jos și spre interior).
- Când Bernard-Horner restricție sindromul canthus, ptozei pleoapelor superioare și inferioare sunt cauzate de insuficiența funcțională a musculaturii netede a cartilajului inferioare și superioare pleoapelor (mușchi tarsian). Ptoza este de obicei parțială, unilaterală. Este combinată cu o mioză cauzată de o deficiență a funcției de dilatare a elevului (în legătură cu defectul de inervație simpatică). Myoza este maximă în întuneric.
- Ptoza cu distrofie miotonică (miotonie distrofică) bilaterală, simetrică. Dimensiunea elevilor nu este schimbată, reacția lor la lumină este păstrată. Există și alte semne ale acestei boli.
- Atunci când ptoza miastenia gravis este de obicei parțială, asimetrică, gradul de severitate al acesteia poate varia semnificativ pe parcursul zilei. Reacțiile pupiliare nu sunt deranjate.
- Blefarospasmul (contracția involuntară a mușchiului circular al ochiului) este însoțit de o închidere parțială sau completă a decalajului ocular. Blefarospasmul ușor poate fi confundat cu ptoza, dar cu prima pleoapă superioară se ridică periodic în mod activ și nu există contracție musculară frontală.
Atacurile neregulate de extindere și contracție a elevilor, care durează câteva secunde, sunt denominate prin termenii "hippus" sau "undulation". Acest simptom poate apărea cu encefalopatie metabolică, meningită, scleroză multiplă.
Iradierea ocluzivă (pupila dilatată) în combinație cu ptoza și pareza musculară exterioară se observă la înfrângerea nervului oculomotor. Dilatarea pupilei este adesea primul semn al înfrângerii nervului oculomotor la compresiune a trunchiului nervului anevrism și trunchiul cerebral dislocare. In schimb, in leziunile ischemice 3 perechi (de exemplu, diabetul zaharat) fibrele motorii eferent merge în elev, în general, nu au fost afectate, ceea ce este important să se ia în considerare diagnosticul diferențial. Midriazia unilaterală, care nu se combină cu ptoza și pareza muschilor externi ai globului ocular, nu este caracteristică înfrângerii nervului oculomotor. Cauzele posibile ale unor astfel de tulburări includ induse de droguri paralitic midriază apar atunci când este aplicat local soluție de atropină și a altor M-cholinolytics (conicitatea elev încetează ca răspuns la aplicarea soluției pilocarpină 1%); elev al lui Adi; spiritismul spastic, cauzat de contracția dilatatorului pupilului, cu iritarea structurilor inimaginante simpatice.
Elevul lui Adi sau puchillotonia este de obicei observat dintr-o parte. În mod obișnuit, elevul sa dilatat pe partea afectată ( anisocoria ) și reacția anormal de lentă și prelungită (miotonică) la lumină și convergența cu locurile de cazare. Pe măsură ce elevul reacționează în cele din urmă la iluminare, anisocoria în procesul de examinare neurologică scade treptat. Hipersensibilitatea tipică de denervare a elevului: după instilarea soluției de pilocarpină 0,1% în ochi, se îngreunează brusc la o dimensiune a punctului.
Pupillotoniyu observate în boala benigne (sindromul Holmes-Adie), care se desfășoară de multe ori în familii, apare mai frecvent la femei cu vârsta cuprinsă între 20-30 de ani și, în plus față de „elev tonic“ poate fi însoțită de reflexe scăzut sau absente, adânc în jos (uneori cu mâinile) , anhidroza segmentată (transpirație locală) și hipotensiunea arterială ortostatică.
În cazul sindromului lui Argyle Robertson, elevul se îngustează atunci când fixează vederea aproape (reacția la rămășițele de cazare), dar nu răspunde la lumină. În mod obișnuit, sindromul Argyle Robertson este bilateral, combinat cu o formă neregulată a pupilei și anisocorie. În timpul zilei elevii au dimensiuni constante, nu răspund la instilarea atropinei și a altor midriatice. Acest sindrom este observat in leziunile anvelopelor midbrain, de exemplu, neurosifilis, diabet, scleroză multiplă, tumori pineale, grave leziuni traumatice cerebrale cu expansiunea ulterioară apeductului et al.
elev în sens restrâns (datorită pareza mușchiului dilatator irisului), combinată cu o ptoză parțială a pleoapei superioare (pareză a mușchilor cartilajului superior al secolului), anoftalmie și încălcarea transpirație de pe aceeași parte a feței sugerează sindromul Bernard-Horner. Acest sindrom este cauzat de o încălcare a inervației simpatice a ochiului. În întuneric, elevul nu se extinde. Sindromul Bernard-Horner adesea observate la infarctele medulla (sindromul Zaharchenko-Wallenberg) și creier punte, tumori ale trunchiului cerebral (centrale intrerupe caile descendente simpatice din hipotalamus); leziune a măduvei spinării la centrul de nivel tsiliospinalnogo din coarnele laterale ale materiei cenușii segmentelor C 8 -lea 2; la leziunile transversale complete ale măduvei spinării la nivelul acestor segmente (sindromul Bernard-Horner, bilateral, combinate cu dovezi de încălcare a inervarea simpatic organelor situate sub nivelul leziunii, precum tulburările de conducere ale mișcării voluntare și sensibilitate); boli ale apexului plămânului și pleurei (tumora Pancost, tuberculoza etc.); cu leziuni ale coloanei vertebrale și a trunchiului inferior al plexului brahial; anevrismul arterei carotide interne; tumori în orificiul jugular, sinus cavernos; tumori sau procese inflamatorii in orbita (întrerupe fibrele postganglionare se extind din ganglionul cervical superior netezi mușchii ochiului).
În timpul stimulării fibrelor simpatice la simptomele globului ocular apar, „reverse“ simptom Bernard-Horner: midriază, canthus expansiune și exoftalmie (sindromul Purfyur du Petit).
În pierderea unilaterala a vederii din cauza întreruperea căii vizuale anterioare (retina, nervul optic, chiasma, tractul optic), dispare ochii orbi elev reacție directă la lumină (deoarece aferenții întrerupt reflex pupilar) și răspunsul prietenos la lumina pupilei de-al doilea, ochi sănătoși. Orb elev ochi este, de asemenea, posibilitatea de a restrânge pupilei atunci când sunt iluminate ochiul sanatos (de exemplu, reacția prietenos pentru a aprinde un ochi orb este stocat). Prin urmare, în cazul în care o lanterna bec mutat de la cei sănătoși la ochiul afectat poate fi observat nu îngustarea, ci mai degrabă o prelungire a pupilei ochiului afectat (ca răspuns prietenos la care a încetat de iluminat ochi sănătoși) - un simptom al Marcus Gunn.
În studiu, să acorde atenție și culorii și uniformității culorii irisului. Pe partea în care este rupta inervația simpatică a ochiului, irisul este mai ușor (simptomul Fuchs), există de obicei alte semne ale sindromului Bernard-Horner. Degenerarea hialină a marginii pupilei iris cu depigmentare este posibilă la vârstnici ca o manifestare a procesului de involuție. Simptomul lui Axenfeld se caracterizează prin depigmentarea irisului fără acumularea de hialine în acesta, se observă în tulburări de inervație simpatică și metabolism. Când gepatotserebralnoy Distrofie pe marginea exterioară a cuprului depus, care se manifesta galben-verde sau brun-verzui pigmentare (inel Kaiser-Fleischer) a irisului.


 [
[