Expert medical al articolului
Noile publicații
Crize epileptice focale la copii și adulți
Ultima examinare: 12.07.2025

Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
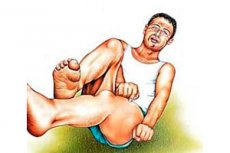
Epilepsia focală este un tip de boală a creierului cunoscută din cele mai vechi timpuri, care se manifestă prin atacuri convulsive specifice, numite epileptice. Pentru oamenii ignoranți din lumea modernă, contemplarea unor astfel de atacuri aduce groază și amorțeală. Deși în vremurile străvechi această boală era considerată sacră, se datorează faptului că afecțiunea se manifesta la mulți oameni mari ai acelor vremuri, care erau considerați sfinți și profeți.
Ce este epilepsia focală?
Sistemul nervos uman este un mecanism complex a cărui activitate se bazează pe procesele de excitație și inhibiție datorate iritării neuronilor de către factori externi sau interni. În acest fel, corpul nostru reacționează la schimbările care au loc în interiorul său sau în spațiul înconjurător.
Toți receptorii senzoriali ai corpului uman, rețeaua de fibre nervoase și creierul sunt alimentați cu neuroni. Datorită acestor celule excitabile electric avem capacitatea de a simți, de a percepe, de a efectua acțiuni cu scop și de a fi conștienți de ele.
Excitația este procesul de transfer de energie de către un neuron prin sistemul nervos, care transmite un semnal (impuls electric) către creier sau în direcția opusă (spre periferie). La o persoană sănătoasă, procesul de excitație a neuronilor are loc sub influența factorilor iritanți. Se spune că epilepsia apare dacă în creier sunt detectate focare de excitație patologică, neuronii cărora ajung spontan într-o stare de pregătire de luptă, fără motive serioase, cu formarea unei sarcini excesiv de mari.
Focarele de excitabilitate crescută a creierului pot avea diferite forme și dimensiuni. Focarele pot fi fie simple, clar definite (formă localizată a bolii), fie multiple, împrăștiate în diferite părți ale creierului (formă generalizată).
Epidemiologie
În Ucraina, conform statisticilor, 1-2 persoane din o sută suferă de epilepsie. Peste 70% din cazurile de epilepsie diagnosticată se datorează formei congenitale a patologiei. Acesta este un exemplu frapant de formă generalizată a bolii, ale cărei cauze sunt cel mai probabil ascunse într-o anomalie genetică. Cu toate acestea, există un anumit procent de pacienți diagnosticați cu epilepsie focală idiopatică, cu un focar de excitație clar definit într-o anumită parte a creierului.
Cauze epilepsie focală
Epilepsia focală este clasificată drept o boală neurologică cronică. Poate fi congenitală, fără defecte anatomice în structura creierului. În acest caz, se observă doar perturbări din partea neuronilor care trimit semnale incorecte către periferie, ceea ce duce la apariția unor fenomene patologice de diferite naturi.
Simptomele epilepsiei primare (idiopatice) pot fi observate deja în copilăria timpurie și adolescență. Aceasta răspunde bine la terapia medicamentoasă și, în timp, frecvența crizelor epileptice scade.
Procesele de excitație din creier alternează constant cu inhibarea sistemului nervos, astfel încât structurile de control ale creierului îi oferă acestuia posibilitatea de a se calma și de a se odihni. Dacă controlul nu este la nivelul corespunzător, creierul este forțat să fie constant într-o stare excitată. Acest fenomen se numește creșterea pregătirii pentru convulsii, care este caracteristică epilepsiei.
Cauza eșecurilor genetice poate fi privarea de oxigen în diferite etape ale dezvoltării fetale, infecțiile intrauterine, intoxicația, hipoxia fetală în timpul nașterii. Informațiile genetice incorecte pot fi transmise și generațiilor ulterioare care nu au fost expuse factorilor menționați mai sus.
Dar boala poate apărea și mai târziu. Această formă de patologie se numește dobândită (secundară, simptomatică), iar simptomele sale pot apărea la orice vârstă.
Cauzele dezvoltării epilepsiei focale simptomatice își au originea în leziuni cerebrale organice cauzate de:
- leziuni cerebrale traumatice (în plus, manifestările bolii pot apărea în lunile următoare după accidentare, de exemplu, o comoție cerebrală, sau pot fi de natură întârziată, amintindu-și de ele însele după câțiva ani),
- infecții bacteriene și virale interne (factorii de risc în acest caz sunt: tratamentul prematur sau incomplet al bolii, ignorarea repausului la pat în stadiul acut al patologiei, ignorarea faptului bolii în sine),
- meningită sau encefalită anterioară (inflamația structurilor creierului),
- accidente cerebrovasculare acute, care au dus la hipoxie a țesutului cerebral, accidente vasculare cerebrale ischemice și hemoragice anterioare,
- osteocondroza cervicală, care poate provoca o tulburare circulatorie în zona creierului,
- tumori maligne și benigne la nivelul creierului, anevrisme,
- hipertensiune arterială,
- alcoolism cronic (epilepsia focală în alcoolism este cauzată de leziuni toxice ale creierului și tulburări metabolice în țesuturile sale, care sunt o consecință a abuzului regulat de alcool).
Însă diverse defecte (disgenezie) ale sistemului nervos sunt mai caracteristice epilepsiei focale idiopatice.
Există, de asemenea, o formă intermediară a bolii, numită epilepsie focală, asociată cu BEEP (tipuri epileptiforme benigne ale copilăriei). BEEP este diagnosticată la 2-4% dintre copiii sub 14 ani. Fiecare al zecelea astfel de copil este diagnosticat cu epilepsie.
Medicii cred că cauza acestei forme de epilepsie focală este trauma la naștere, adică leziuni cerebrale organice primite de copil în timpul nașterii. Astfel, o eroare a medicului poate provoca crize epileptice la un copil fără patologii congenitale.
Patogeneza
Baza patogenezei epilepsiei focale este, de asemenea, excitația spontană necontrolată a neuronilor din creier, dar în această formă a bolii, un astfel de focar patologic are dimensiuni limitate și o localizare clară. Astfel, epilepsia focală trebuie înțeleasă ca o formă localizată a bolii, ale cărei simptome sunt mai puțin pronunțate decât în convulsiile generalizate, când excitația apare în diferite părți ale creierului. În consecință, frecvența convulsiilor în acest caz este mai mică.
Mulți oameni asociază o criză epileptică cu un atac de convulsii, deși, de fapt, se poate observa un întreg complex de simptome care preced convulsiile neobișnuite. Descărcarea excesivă a neuronilor din creier provoacă apariția unor stări patologice pe termen scurt, caracterizate prin tulburări de sensibilitate, activitate motorie, procese mentale, apariția simptomelor vegetative și tulburări de conștiență.
Cel mai neobișnuit lucru legat de această patologie este că pacienții, cel mai adesea, nu își pot aminti detaliile atacului, deoarece nici măcar nu își dau seama ce li s-a întâmplat. În timpul unui atac simplu, pacientul poate rămâne conștient, dar nu își poate controla reacțiile și acțiunile. Își dă seama că a avut un atac, dar nu poate descrie detaliile. Un astfel de atac durează de obicei nu mai mult de 1 minut și nu este însoțit de consecințe grave pentru o persoană.
În timpul unei crize epileptice complexe, există o pierdere sau o confuzie a conștienței pe termen scurt. Iar când o persoană își revine, nu poate înțelege ce s-a întâmplat cu ea dacă se află brusc în poziția greșită sau în locul greșit în care a fost surprinsă de criză. Durata unei astfel de crize poate varia de la 1 la 3 minute, după care pacientul poate avea dificultăți în orientarea în zonă timp de încă câteva minute, confuzându-se în evenimente, coordonate spațiale și temporale.
Simptome epilepsie focală
Când vorbim despre tabloul clinic al epilepsiei focale, este important să ne amintim că avem de-a face cu un focar epileptogen mic, limitat, în creier, iar în funcție de localizarea acestui focar, simptomele bolii se vor schimba. Cu toate acestea, o caracteristică distinctivă a oricărui tip de epilepsie este prezența crizelor epileptice recurente care se dezvoltă progresiv, dar se termină într-o perioadă scurtă de timp.
După cum am menționat deja, crizele epileptice simple apar fără ca pacientul să-și piardă cunoștința, în timp ce crizele complexe sunt caracterizate prin tulburări și confuzie a cunoștinței. Cel mai adesea, crizele epileptice complexe apar pe fondul unor crize simple, iar apoi se observă o tulburare a cunoștinței. Uneori apar automatisme (repetări monotone multiple ale cuvintelor, mișcărilor, acțiunilor). Cu generalizarea secundară, crizele complexe apar pe fondul unei pierderi complete a cunoștinței. La început, apar simptomele unei crize simple, iar când excitația se extinde la alte părți ale cortexului cerebral, apare o criză tonico-clonică (generalizată), care este mai puternică decât una focală. În cazul unei tulburări sau pierderi a cunoștinței, pacientul simte o oarecare inhibare a reacțiilor timp de încă o oră și are o judecată slabă.
Paroxismele epileptice simple pot apărea cu tulburări motorii, senzoriale, autonome, somatosenzoriale, pot apărea cu apariția halucinațiilor vizuale și auditive, modificări ale simțului mirosului și gustului și chiar cu tulburări mintale.
Dar acestea sunt toate expresii generale. Ce simptome pot manifesta forme și tipuri individuale de epilepsie focală?
Epilepsia focală idiopatică este caracterizată prin convulsii rare cu simptome motorii și/sau senzoriale unilaterale. Convulsiile încep cel mai adesea cu tulburări de vorbire, amorțeală a limbii și a țesuturilor bucale, spasme ale faringelui etc. Pacienții prezintă adesea slăbirea tonusului muscular, mișcări sacadate ale corpului și membrelor, afectarea coordonării mișcărilor și orientării în spațiu și perturbări ale sistemului vizual.
Epilepsia focală la copii este în majoritatea cazurilor congenitală și prezintă simptome de formă idiopatică. La sugari, boala se poate manifesta sub forma tremurului pleoapelor, a privirii sticloase, înghețate, a înghețului, a capului pe spate, a arcuirii corpului, a spasmelor. Defecarea și urinarea involuntară nu reprezintă un motiv pentru diagnosticarea bolii dacă sunt observate la copii sub 2 ani.
Primele semne ale unui atac iminent la un copil pot fi următoarele simptome: somnul bebelușului este tulburat, apare o iritabilitate crescută, începe să fie capricios fără motiv. În copilăria timpurie, atacurile sunt adesea însoțite de pierderea conștienței, capricii, creșterea dorinței de lacrimi a bebelușului.
Copiii mai mari pot experimenta o blocare bruscă a convulsiilor, fără nicio reacție la mediul înconjurător și la stimuli, o privire înghețată la un moment dat. În cazul epilepsiei focale, apar adesea tulburări vizuale, gustative și auditive. După criză, copilul continuă să-și vadă de treburile ca și cum nimic nu s-ar fi întâmplat.
Crizele epileptice la copii nu trebuie neapărat să fie însoțite de convulsii. Crizele fără convulsii (cunoscute și sub numele de absențe), care durează mai puțin de 30 de secunde, sunt adesea observate la fete cu vârste cuprinse între 5 și 8 ani.
În adolescență, crizele epileptice sunt adesea însoțite de mușcături ale limbii și spumă la gură. După crize, copilul poate simți somnolență.
Forma simptomatică a bolii are o imagine clinică corespunzătoare localizării zonei afectate în creier, deoarece diferite părți ale creierului sunt responsabile pentru diferite aspecte ale vieții noastre.
Dacă zona de excitabilitate neuronală crescută este situată în zona tâmplelor ( epilepsie temporală ), criza epileptică are o durată scurtă (jumătate de minut până la un minut). Criza este precedată de o aură luminoasă: pacientul se poate plânge de dureri vagi în abdomen, iluzii semi-reale (pareidolie) și halucinații, afectarea simțului mirosului, a percepției spațio-temporale, a conștientizării propriei locații.
Atacurile pot apărea fie cu pierderea conștienței, fie cu păstrarea acesteia, dar conștientizarea a ceea ce se întâmplă rămâne neclară. Manifestările bolii vor depinde de localizarea focarului epileptogen. Dacă acesta este localizat în zona medială, atunci se observă o pierdere parțială a conștienței, adică persoana poate îngheța pentru o perioadă.
După o oprire bruscă a activității motorii și de vorbire, adulții experimentează predominant automatisme motorii. Cu alte cuvinte, o persoană poate repeta în mod repetat și inconștient anumite acțiuni sau gesturi simple. La copii, predomină automatismele orale (împingerea buzelor, imitația suptului, încleștarea maxilarelor etc.).
Pot fi observate tulburări mentale temporare: un sentiment de irealitate a ceea ce se întâmplă cu afectarea memoriei, tulburări de autopercepție etc.
Localizarea laterală a leziunii în zona temporală a unei persoane este chinuită de halucinații de coșmar (vizuale și auditive), anxietate crescută, amețeli care nu sunt sistemice, pierderea temporară a conștienței și pierderea echilibrului fără apariția convulsiilor (sincopă temporală).
Dacă leziunea se găsește în emisfera dominantă a creierului, pot fi observate tulburări de vorbire (afazie) o perioadă de timp după atac.
Dacă boala progresează, într-un anumit stadiu pot apărea convulsii generalizate secundare, care apar la 50% dintre pacienții cu epilepsie temporală focală. În acest caz, pe lângă pierderea conștienței, se observă convulsii tonico-clonice, cu care asociem de obicei conceptul de epilepsie: amorțeală a membrelor în stare extinsă, aruncarea capului pe spate, un țipăt puternic și violent (uneori ca și cum ar mârâi) cu o expirație activă, apoi spasme ale membrelor și corpului, eliberare spontană de urină și fecale, pacientul își poate mușca limba. La sfârșitul atacului, se observă tulburări de vorbire și neurologice.
În stadiile ulterioare ale bolii, caracteristicile de personalitate ale pacientului se pot schimba, iar acesta poate deveni mai conflictual și iritabil. În timp, gândirea și memoria sunt afectate, apar lentoarea și tendința de generalizare.
Epilepsia focală a lobului temporal este unul dintre cele mai frecvente tipuri de formă simptomatică a bolii, fiind diagnosticată la fiecare al patrulea pacient.
În cazul epilepsiei frontale focale, considerată pe bună dreptate cel mai frecvent tip de patologie, apariția aurei nu este tipică. Atacul apare de obicei pe fondul conștienței menținute sau în somn, are o durată scurtă, dar tinde să fie serial (atacuri repetate).
Dacă o criză epileptică începe în timpul zilei, se pot observa mișcări necontrolate ale ochilor și capului, apariția unor automatisme motorii complexe (persoana începe să-și miște brațele și picioarele, imitând mersul, alergatul, mersul cu bicicleta etc.) și tulburări psiho-emoționale (agresivitate, excitație nervoasă, aruncări, țipete etc.).
Dacă focarul epileptogen este localizat în girusul precentral, pot apărea tulburări motorii bruște de natură tonico-clonică, localizate pe o parte a corpului, de obicei pe fondul conștienței păstrate, deși uneori criza se generalizează. La început, persoana îngheață pentru o clipă, apoi aproape imediat se observă spasme musculare. Acestea încep întotdeauna în același loc și se răspândesc în jumătatea corpului unde a început criza.
Răspândirea convulsiilor poate fi prevenită prin prinderea membrului de unde au început. Cu toate acestea, focarul inițial al atacului poate fi localizat nu numai pe membre, ci și pe față sau pe corp.
Dacă apar convulsii la o persoană în timpul somnului, pot apărea tulburări pe termen scurt, cum ar fi somnambulismul, parasomniile (mișcarea membrelor și contracțiile musculare involuntare la o persoană care doarme) și enurezisul nocturn. Aceasta este o formă destul de ușoară a bolii, în care se observă o excitabilitate crescută a neuronilor într-o zonă limitată și nu se răspândește în alte zone.
Epilepsia occipitală focală se manifestă în principal prin tulburări de vedere. Acestea pot fi mișcări oculare involuntare, precum și tulburări de vedere: deteriorarea acesteia, orbire temporară, apariția halucinațiilor vizuale și a iluziilor de natură și complexitate variată, îngustarea câmpului vizual, formarea de pante (zone goale în câmpul vizual), apariția de lumini intermitente, blițuri, modele în fața ochilor.
În ceea ce privește tulburările motorii vizuale, aici se pot observa tremurul pleoapelor, mișcări oscilatorii rapide ale ochilor în sus și în jos sau dintr-o parte în alta (nistagmus), îngustarea bruscă a pupilelor (mioză), rostogolirea globului ocular etc.
Cel mai adesea, un astfel de atac se observă pe fondul unei dureri de cap asemănătoare migrenei, a pielii palide. La copii și la unii adulți, acestea pot fi însoțite de atacuri de dureri abdominale și vărsături. Durata atacului poate fi destul de lungă (10-13 minute).
Epilepsia focală a zonei parietale este cel mai rar tip de formă simptomatică a bolii, de obicei cauzată de tumori și procese displazice din creier. Pacienții se plâng de sensibilitate afectată cu simptome caracteristice: furnicături, arsuri, durere acută pe termen scurt în zona amorțelii. O persoană poate simți că membrul amorțit lipsește complet sau se află într-o poziție inconfortabilă, pot apărea amețeli și confuzie.
Cel mai adesea, pierderea sensibilității apare la nivelul feței și mâinilor. Dacă focarul epileptogen este localizat în girusul paracentral, amorțeala poate fi resimțită și în zona inghinală, coapse și fese. Dacă este afectat girusul postcentral, simptomele apar într-o zonă limitată și se extind treptat în alte zone.
Dacă zona parietală posterioară este afectată, atunci este foarte posibil să apară halucinații vizuale și imagini iluzorii, precum și o perturbare a evaluării vizuale a dimensiunii obiectelor, a distanței față de acestea etc.
Când zona parietală a emisferei dominante a creierului este afectată, apar tulburări de vorbire și de aritmetică mentală. Tulburările de orientare spațială se observă atunci când leziunea este localizată în emisfera nedominantă.
Atacurile apar în principal în timpul zilei și nu durează mai mult de 2 minute. Dar frecvența lor de apariție poate fi mai mare decât în alte localizări ale focarului patologic.
Epilepsia focală criptogenă de origine neclară poate apărea pe fondul alcoolismului și dependenței de droguri și poate fi, de asemenea, o consecință a otrăvirii cerebrale, a patologiilor virale, a afecțiunilor hepatice și renale. De obicei, în cazul epilepsiei, convulsiile apar spontan, dar în cazul acestei forme de patologie, acestea pot fi provocate de lumină puternică, sunete puternice, schimbări bruște de temperatură, treziri bruște, un eveniment care a provocat un val de emoții etc.
Se crede că boala este însoțită de o tulburare metabolică. Conținutul de grăsime din organism rămâne la același nivel, dar nivelul apei crește constant și începe să se acumuleze în țesuturi, inclusiv în țesutul cerebral, ceea ce provoacă debutul unui atac.
Destul de des, atacurile de durată variabilă apar cu pierderea conștienței și tulburări neurologice. Repetarea lor regulată poate duce la tulburări mintale.
Semnele vestitoare ale unui atac sever și prelungit sunt considerate: apariția insomniei, tahicardiei, durerilor de cap, halucinațiilor vizuale luminoase cu lumini intermitente.
Epilepsia focală cu generalizare secundară a convulsiilor se caracterizează prin următoarele manifestări:
- În primul rând, o aură apare în câteva secunde, ale cărei simptome sunt unice, adică diferite persoane pot experimenta simptome diferite care indică debutul unei crize epileptice,
- Apoi persoana își pierde cunoștința și echilibrul, tonusul muscular scade și cade la podea, scoțând un țipăt specific cauzat de trecerea dificilă a aerului prin glota brusc îngustată cu o contracție bruscă a mușchilor toracici. Uneori tonusul muscular nu se modifică și căderea nu se produce.
- Acum vine faza convulsiilor tonice, când corpul persoanei îngheață timp de 15-20 de secunde într-o postură nefirească, cu membrele întinse și capul dat pe spate sau întors în lateral (se întoarce în partea opusă leziunii). Respirația se oprește pentru o vreme, venele de la nivelul gâtului se umflă, fața devine palidă, care poate căpăta treptat o nuanță albăstruie, iar maxilarele sunt strânse.
- După faza tonică, începe faza clonică, care durează aproximativ 2-3 minute. În timpul acestei faze, se observă spasme ale mușchilor și membrelor, flexie și extensie ritmică a brațelor și picioarelor, mișcări oscilatorii ale capului, mișcări ale maxilarelor și buzelor. Aceleași paroxisme sunt caracteristice unui atac simplu sau complex.
Treptat, intensitatea și frecvența convulsiilor scad, iar mușchii se relaxează complet. În perioada post-epileptică, poate exista o lipsă de răspuns la stimuli, dilatarea pupilelor, lipsa reacției oculare la lumină, reacții ale tendoanelor și de protecție.
Acum câteva informații pentru iubitorii de alcool. Cazurile de dezvoltare a epilepsiei focale pe fondul abuzului de alcool nu sunt neobișnuite. De obicei, convulsiile sunt cauzate de traumatisme craniene, care apar adesea într-o stare de intoxicație alcoolică, sindrom de sevraj și sevraj brusc de alcool.
Simptomele epilepsiei alcoolice includ: leșin și pierderea conștienței, crampe, dureri arzătoare, senzație de constrângere sau răsucire a mușchilor membrelor, halucinații, vărsături. În unele cazuri, se observă o senzație de arsură în mușchi, halucinații și stări delirante chiar și a doua zi. După atacuri, pot apărea tulburări de somn, iritabilitate și agresivitate.
Expunerea suplimentară a creierului la toxinele alcoolice duce la creșterea frecvenței convulsiilor și la degradarea personalității.
Formulare
Epilepsia focală este o denumire generală pentru bolile cu o zonă clar definită de excitație excesivă a neuronilor, caracterizată prin crize epileptice recurente. Deoarece aceasta este o boală a sferei neurologice, specialiștii în acest domeniu disting 3 forme de epilepsie focală: idiopatică, simptomatică și criptogenă.
Epilepsia focală idiopatică, pe care am menționat-o deja, este un tip de boală ale cărei cauze nu au fost studiate pe deplin. Însă oamenii de știință presupun că totul se reduce la tulburări de maturare a creierului în perioada prenatală, care au o natură genetică. În același timp, dispozitivele pentru diagnosticarea instrumentală a creierului (aparatele RMN și EEG) nu prezintă nicio modificare.
Forma idiopatică a bolii este numită și epilepsie focală benignă. Aceasta este forma la care se face referire atunci când un medic pune un diagnostic:
- epilepsie benignă infantilă (rolandică) sau epilepsie cu vârfuri centro-temporale,
- epilepsie occipitală benignă cu manifestări precoce (sindromul Panayotopoulos, apare înainte de vârsta de 5 ani),
- epilepsie occipitală benignă, care se manifestă la o vârstă mai înaintată (epilepsia de tip Gastaut este diagnosticată la copiii cu vârsta peste 7 ani),
- epilepsia primară a cititului (cel mai rar tip de patologie cu localizarea focarului epileptogen în zona parieto-temporală a emisferei cerebrale, care este în mare măsură responsabilă pentru vorbire, este mai frecventă la populația masculină cu scriere alfabetică),
- epilepsie frontală autosomal dominantă cu paroxisme nocturne,
- epilepsia lobului temporal familial
- crize epileptice benigne non-familiale și familiale la sugar,
- epilepsia lobului temporal familial etc.
Epilepsia focală simptomatică, dimpotrivă, are cauze specifice, constând în tot felul de leziuni organice ale creierului și relevate în timpul studiilor instrumentale sub formă de zone interconectate:
- zona de afectare anatomică (focalizarea directă a leziunilor cerebrale rezultate în urma traumatismelor craniene, tulburărilor circulatorii, proceselor inflamatorii etc.),
- zona de formare a impulsurilor patologice (zona de localizare a neuronilor cu excitabilitate ridicată),
- zona simptomatică (aria de distribuție a excitației, care determină tabloul clinic al unei crize epileptice),
- zona iritantă (o parte a creierului în care activitatea electrică crescută este detectată prin EEG în afara crizelor epileptice),
- zonă de deficit funcțional (comportamentul neuronilor din această zonă provoacă tulburări neurologice și neuropsihiatrice).
Forma simptomatică a bolii include:
- Epilepsie parțială permanentă (sinonime: corticală, continuă, epilepsie Kovzhevnikov), caracterizată prin contracții constante ale mușchilor corpului superior (în principal pe față și brațe).
- Sindroame epileptice provocate de anumiți factori, de exemplu, atacuri de epilepsie parțială (focală) care apar la trezirea bruscă sau sub influența unor factori psihoemoționali puternici.
- Epilepsia temporală focală, în care este afectată zona temporală a creierului, responsabilă de gândire, logică, auz, comportament. În funcție de localizarea focarului epipatologic și de simptomele care apar, boala poate apărea sub următoarele forme:
- amigdală,
- hipocampus,
- lateral (temporal posterior),
- insular.
Dacă sunt afectați ambii lobi temporali, putem vorbi despre epilepsie temporală bilaterală (bitemporală).
- Epilepsia frontală focală, care se caracterizează prin afectarea lobilor frontali ai creierului cu tulburări de vorbire și tulburări comportamentale grave (epilepsie jacksoniană, epilepsie în somn).
- Epilepsie parietală focală, caracterizată prin scăderea sensibilității pe o jumătate a corpului.
- Epilepsia occipitală focală, care apare la diferite vârste și se caracterizează prin deficiențe de vedere. Pot exista, de asemenea, probleme de coordonare a mișcărilor și oboseală crescută. Uneori, procesul se extinde la lobii frontali, ceea ce face dificilă diagnosticarea.
Un tip special al bolii este epilepsia multifocală, când se formează succesiv focare epileptogene asemănătoare oglinzilor în emisferele opuse ale creierului. Primul focar apare de obicei în copilărie și afectează excitabilitatea electrică a neuronilor din zona simetrică a celeilalte emisfere a creierului. Apariția celui de-al doilea focar duce la perturbări ale dezvoltării psihomotorii, ale funcționării și structurii organelor și sistemelor interne.
Uneori, în cazul simptomelor evidente de epilepsie la adulți, medicii nu sunt capabili să stabilească cauza bolii. Diagnosticele nu relevă leziuni organice ale creierului, dar simptomele indică contrariul. În acest caz, diagnosticul este „epilepsie focală criptogenă”, adică epilepsie care apare într-o formă latentă.
Epilepsia focală criptogenă și simptomatică poate apărea cu generalizare secundară, când ambele emisfere cerebrale sunt implicate în proces. În acest caz, alături de convulsiile focale (parțiale), apar convulsii complexe generalizate, care se caracterizează prin pierderea completă a conștienței și prezența manifestărilor vegetative. În acest caz, prezența convulsiilor nu este necesară.
Unele sindroame pot apărea în două tipuri de convulsii (focale și generalizate):
- convulsii neonatale la sugari,
- epilepsie mioclonică severă care se dezvoltă în copilăria timpurie,
- epilepsia în somn, care apare în timpul fazei de somn cu unde lente și este caracterizată prin complexe prelungite de vârfuri și unde,
- Sindromul Landau-Kleffner sau afazia epileptică secundară, care se dezvoltă la vârsta de 3-7 ani și se caracterizează prin simptome de afazie (tulburare de vorbire receptivă) și tulburări de expresivitate a vorbirii (subdezvoltare a vorbirii), EEG relevă paroxisme epileptice, iar pacientul prezintă și crize epileptice simple și complexe (la 7 din 10 pacienți).
Complicații și consecințe
În ciuda faptului că epilepsia focală este considerată o formă mai ușoară a bolii decât cea generalizată, simptomele acesteia nu numai că arată foarte inestetic, dar prezintă și un anumit pericol pentru pacient. Desigur, crizele nu apar la fel de des și sunt mai puțin pronunțate decât în cazul celor generalizate, dar chiar și aceste crize rare prezintă un risc ridicat de accidentare cu scădere bruscă a tonusului și cădere pe podea, mai ales dacă nu există nicio persoană în apropiere care să o poată sprijini într-o astfel de situație.
Un alt pericol major este probabilitatea ridicată de asfixiere din cauza vărsăturilor care pătrund în tractul respirator sau blocarea fluxului de aer cu limba pacientului care cade înăuntru. Acest lucru se poate întâmpla dacă nu există nicio persoană în apropiere care să întoarcă corpul pacientului pe o parte în timpul atacului. Asfixierea, la rândul ei, poate duce la moartea pacientului, indiferent de cauza și tipul de epilepsie.
Vărsăturile în tractul respirator în timpul unui atac pot provoca dezvoltarea unui proces inflamator acut în țesutul pulmonar ( pneumonie de aspirație ). Dacă acest lucru se întâmplă în mod regulat, boala poate avea o evoluție complicată, a cărei rată a mortalității este de aproximativ 20-22%.
În epilepsia focală frontală, paroxismele pot apărea în serie pe parcursul unei jumătăți de oră, cu un interval scurt între atacuri. Această afecțiune se numește stare epileptică. Apariția convulsiilor seriale poate fi, de asemenea, o complicație a altor tipuri de epilepsie.
Corpul uman pur și simplu nu are timp să se recupereze în timpul intervalelor. Dacă există o întârziere în respirație, aceasta poate duce la hipoxie cerebrală și complicații asociate (cu o durată totală a atacurilor de mai mult de o jumătate de oră, oligofrenie, retard mintal la copii, decesul pacientului cu o probabilitate de 5-50%, se pot dezvolta tulburări de comportament). Starea epileptică convulsivă este deosebit de periculoasă.
Dacă boala nu este tratată, mulți pacienți dezvoltă instabilitate mintală. Sunt predispuși la izbucniri de iritabilitate, agresivitate și încep să intre în conflicte în cadrul unui grup. Acest lucru afectează relațiile unei persoane cu alte persoane, creează obstacole în muncă și în viața de zi cu zi. În unele cazuri, o boală avansată duce nu numai la instabilitate emoțională, ci și la tulburări mintale grave.
Epilepsia focală este deosebit de periculoasă la copii, deoarece atacurile regulate pot duce la întârzieri în dezvoltarea mentală, tulburări de vorbire și comportament, ceea ce prezintă anumite dificultăți în procesul de învățare și comunicare cu colegii, profesorii, părinții și o scădere a performanțelor academice la școală.
Diagnostice epilepsie focală
Medicii diagnostichează epilepsia focală pe baza crizelor epileptice recurente periodice. Paroxismele singulare nu sunt considerate un motiv pentru a suspecta o boală gravă. Cu toate acestea, chiar și astfel de crize sunt motive suficiente pentru a contacta un medic, a cărui sarcină este de a identifica boala într-un stadiu incipient al dezvoltării sale și de a preveni progresia simptomelor.
Chiar și un singur paroxism focal poate fi un simptom al unei boli cerebrale severe, cum ar fi procesele tumorale din creier, malformațiile vasculare, displazia zonei corticale etc. Și cu cât boala este detectată mai devreme, cu atât sunt mai mari șansele de a o învinge.
Această problemă trebuie adresată unui neurolog care va efectua un examen fizic al pacientului, va asculta cu atenție plângerile pacientului, acordând atenție naturii simptomelor, frecvenței recurenței acestora, duratei atacului sau atacurilor, simptomelor care preced criza epileptică. Secvența dezvoltării unei crize epileptice este foarte importantă.
Este important să înțelegem că pacientul însuși își amintește adesea puțin despre simptomele atacului (în special unul generalizat), așa că poate fi nevoie de ajutorul rudelor sau al martorilor oculari ai atacului, care pot oferi detalii.
Este obligatorie studierea istoricului medical al pacientului și a antecedentelor familiale pentru a identifica episoadele de epilepsie în familia pacientului. Medicul va întreba cu siguranță pacientul (sau rudele acestuia, dacă este vorba de un copil mic) la ce vârstă au apărut crizele sau simptomele corespunzătoare absențelor, precum și evenimentele premergătoare atacului (acest lucru va ajuta la înțelegerea a ceea ce a provocat excitația neuronilor cerebrali).
Testele de laborator în cazul epilepsiei focale nu sunt criterii de diagnostic importante. Analizele generale de urină și sânge, pe care medicul le poate prescrie în acest caz, sunt necesare mai degrabă pentru a identifica patologiile concomitente și a determina funcționalitatea diferitelor organe, ceea ce este important pentru prescrierea tratamentului medicamentos și a kinetoterapiei.
Însă, fără diagnostic instrumental, un diagnostic precis este imposibil, deoarece, pe baza celor de mai sus, medicul poate doar să ghicească în ce zonă a creierului se află focarul epileptogen. Cele mai informative din punctul de vedere al diagnosticării epilepsiei sunt:
- EEG (electroencefalogramă). Acest test simplu ne permite uneori să detectăm o activitate electrică crescută în epifocare chiar și între atacuri, atunci când o persoană merge la medic (în transcriere este prezentată ca vârfuri sau unde ascuțite de amplitudine mai mare decât restul).
Dacă EEG-ul nu prezintă nimic suspect în perioada interictal, se efectuează studii provocatoare și de altă natură:
- EEG cu hiperventilație (pacientul trebuie să respire rapid și profund timp de 3 minute, după care se observă o creștere a activității electrice a neuronilor,
- EEG cu fotostimulare (folosind blițuri de lumină),
- Privarea de somn (stimularea activității neuronale prin privarea de somn timp de 1-2 zile),
- EEG în momentul atacului,
- Corticografie subdurală (metodă ce permite determinarea localizării exacte a focarului epileptogen)
- RMN al creierului. Studiul permite identificarea cauzelor epilepsiei simptomatice. Grosimea secțiunilor în acest caz este minimă (1-2 mm). Dacă nu se detectează modificări structurale și organice, medicul pune diagnosticul de epilepsie criptogenă sau idiopatică pe baza istoricului și a plângerilor pacientului.
- Tomografia cu emisie de pozitroni (PET a creierului). Este utilizată mai rar, dar ajută la identificarea tulburărilor metabolice în țesuturile epifocalizării.
- Radiografie a craniului. Se efectuează în caz de leziuni sau imposibilitatea efectuării altor examinări.
În plus, poate fi prescris un test biochimic de sânge, un test de sânge pentru zahăr și infecții, o biopsie tisulară și o examinare histoscopică ulterioară (dacă există suspiciunea unui proces oncologic).
Diagnostic diferentiat
Diagnosticul diferențial ajută la determinarea formei bolii (focală sau generalizată), la stabilirea unui diagnostic precis ținând cont de localizarea leziunii, la diferențierea între crizele epileptice izolate provocate de stări emoționale și epilepsia în sine, ca o boală cronică cu crize recurente.
Cine să contactați?
Tratament epilepsie focală
Tratamentul pentru pacient poate fi prescris de un neurolog sau epileptolog, dacă un astfel de specialist este disponibil în instituția medicală. Baza terapiei pentru epilepsia focală este administrarea de medicamente, în timp ce fizioterapia pentru această patologie nu este prescrisă deloc, pentru a nu provoca un atac sau se efectuează cu precauție deosebită (de obicei, acestea sunt exerciții speciale de terapie prin exerciții fizice care ajută la echilibrarea proceselor de excitație și inhibare din creier). Este necesar să se accepte imediat faptul că administrarea de medicamente nu va fi temporară, ci constantă pe tot parcursul vieții pacientului.
Principalele medicamente antiepileptice sunt considerate anticonvulsivante: „Carmazepină”, „Clobazam”, „Lacosamidă”, „ Lamotrigină ”, „Fenobarbital”, preparate cu acid valproic etc. Medicamentele sunt selectate individual și, dacă nu există un efect pozitiv, sunt înlocuite cu altele. Scopul unui astfel de tratament este o reducere semnificativă a numărului de atacuri și ameliorarea simptomelor.
Dacă epilepsia focală este cauzată de alte boli, atunci, pe lângă oprirea crizelor epileptice, este necesară tratarea bolii de bază, altfel rezultatul va fi insuficient.
Printre tipurile simptomatice de epilepsie, formele occipitală și parietală răspund bine la tratamentul medicamentos. Însă, odată cu localizarea temporală a focarului epileptic, rezistența la acțiunea medicamentelor antiepileptice se poate dezvolta după câțiva ani. În acest caz, se recomandă tratamentul chirurgical.
Indicațiile pentru tratamentul chirurgical pot include deteriorarea stării pacientului, creșterea numărului și a duratei atacurilor, scăderea abilităților intelectuale etc. Neurochirurgii efectuează intervenții chirurgicale pe creier prin îndepărtarea fie a focarului epileptogen în sine, fie a neoplasmelor (tumori, chisturi etc.) care provoacă excitabilitate patologică a neuronilor (rezecție focală sau extinsă cu îndepărtarea țesuturilor adiacente unde se extinde epiactivitatea). Astfel de operații sunt posibile numai dacă localizarea focarului epileptogen este clar definită ca urmare a studiilor diagnostice (corticografie).
Mediul înconjurător joacă un rol major în tratamentul cu succes al epilepsiei. Pacientul nu ar trebui să se simtă niciodată inferior, condamnat sau compătimit de ceilalți. Atacurile apar periodic și rareori afectează capacitatea unei persoane de a comunica și învăța. Copilul și adultul ar trebui să ducă o viață împlinită. Nu le este interzisă activitatea fizică (pot exista doar unele restricții care previn atacurile).
Singurul lucru recomandat este protejarea pacientului de șocuri emoționale puternice și de efort fizic intens.
Medicamente pentru epilepsia focală
Întrucât tratamentul atacurilor de epilepsie focală este imposibil fără utilizarea anticonvulsivantelor, vom vorbi despre ele acum.
„Karmazepina” este un medicament anticonvulsivant popular utilizat pentru tratarea epilepsiei, nevralgiei idiopatice, stărilor maniacale acute, tulburărilor afective, sevrajului alcoolic, neuropatiilor diabetice etc. Medicamentul este numit după substanța sa activă, care este un derivat al dibenzazepinei și are efecte normotonice, antimaniacale și antidiuretice. În tratamentul epilepsiei, este apreciat efectul anticonvulsivant al medicamentului, disponibil sub formă de comprimate și sirop. Poate fi utilizat pentru tratarea copiilor.
În cazul monoterapiei cu acest medicament la copiii sub 4 ani, doza se calculează conform formulei 20-60 mg pe kilogram de greutate corporală pe zi, în funcție de severitatea simptomelor. La fiecare două zile, doza trebuie crescută cu 20-60 mg. Doza zilnică inițială pentru copiii peste 4 ani va fi de 100 mg. Ulterior, va trebui crescută cu 100 ml în fiecare săptămână.
Copiilor cu vârsta cuprinsă între 4 și 5 ani li se prescriu 200-400 mg pe zi (dacă sunt necesare comprimate), iar copiilor cu vârsta cuprinsă între 5 și 10 ani li se recomandă 400-600 mg pe zi. Adolescenților li se prescriu între 600 mg și 1 g de medicament. Doza zilnică trebuie împărțită în 2-3 doze.
Adulților li se prescrie medicamentul într-o doză de 100-200 mg o dată sau de două ori pe zi. Doza se crește treptat până la 1,2 g pe zi (maxim 2 g). Doza optimă este stabilită de medicul curant.
Medicamentul nu se prescrie în caz de hipersensibilitate la componentele sale, tulburări de hematopoieză osoasă, porfirie acută relevată în timpul studiului anamnezei. Este periculoasă prescrierea medicamentului în caz de bloc AV cardiac și utilizare concomitentă de inhibitori MAO.
Se recomandă prudență la prescrierea medicamentului pacienților cu insuficiență cardiacă, hiponatremie, disfuncții hepatice și renale, procese displazice în glanda prostată, creșterea presiunii intraoculare. Aceasta include și persoanele în vârstă și cele care suferă de alcoolism.
Administrarea medicamentului poate provoca amețeli, somnolență, ataxie, afecțiuni astenice, dureri de cap, tulburări de acomodare, reacții alergice. Mai puțin frecvente sunt halucinațiile, anxietatea și pierderea poftei de mâncare.
„Fenobarbitalul” este un medicament cu efect hipnotic, utilizat și în terapia anticonvulsivantă pentru epilepsie pentru a opri convulsiile generalizate și focale la pacienții de diferite vârste.
Doza medicamentului este determinată individual prin monitorizarea analizelor de sânge. Se prescrie doza minimă eficientă.
Copiilor li se prescrie medicamentul în doză de 3-4 mg de substanță activă per kilogram de greutate corporală, ținând cont de rata metabolică crescută la copii și adolescenți. Pentru adulți, doza este ajustată - 1-3 mg per kg de greutate corporală, dar nu mai mult de 500 mg pe zi. Medicamentul se administrează de 1 până la 3 ori pe zi.
Doza poate fi mai mică în cazul tratamentului cu persoane vârstnice sau pacienți cu insuficiență renală.
Medicamentul nu este prescris în caz de hipersensibilitate la componentele sale, porfirie, depresie respiratorie, patologii hepatice și renale severe, intoxicație acută, inclusiv intoxicație alcoolică, în timpul sarcinii și alăptării. Prescris pacienților cu vârsta peste 6 ani.
Administrarea medicamentului poate fi însoțită de amețeli, tulburări de coordonare a mișcărilor, dureri de cap, tremor al mâinilor, greață, probleme intestinale și de vedere, scăderea tensiunii arteriale, reacții alergice și alte reacții.
„Convulex” este un medicament pe bază de acid valproic, care este clasificat ca medicament antiepileptic, deoarece are efect anticonvulsivant în diferite tipuri și forme de epilepsie, precum și în convulsiile febrile la copii care nu sunt asociate cu boala. Este disponibil sub formă de sirop, tablete, picături pentru administrare orală și soluție injectabilă.
Doza medicamentului se stabilește în funcție de vârsta și greutatea corporală a pacientului (de la 150 la 2500 mg pe zi), cu ajustarea dozei la pacienții vârstnici și la cei cu patologii renale.
Medicamentul nu trebuie prescris în caz de hipersensibilitate la componentele sale, hepatită, disfuncții hepatice și pancreatice, porfirie, diateză hemoragică, trombocitopenie evidentă, tulburări ale metabolismului ureei, în timpul alăptării. Nu utilizați simultan cu preparate din meflochină, lamotrigină și sunătoare.
Se recomandă prudență la tratamentul cu mai multe medicamente, în timpul sarcinii, cu leziuni cerebrale organice, la vârsta de până la 3 ani. Este recomandabil să se evite sarcina, deoarece există riscul de a naște copii cu patologii ale SNC.
Ca și medicamentele anterioare, „Convulex” este bine tolerat de pacienți. Sunt posibile însă și următoarele reacții adverse: greață, dureri abdominale, tulburări ale poftei de mâncare și scaunului, amețeli, tremor al mâinilor, ataxie, deficiențe de vedere, modificări ale compoziției sângelui, modificări ale greutății corporale, reacții alergice. De obicei, astfel de simptome se observă dacă nivelul substanței active din plasma sanguină depășește 100 mg pe litru sau terapia se efectuează simultan cu mai multe medicamente.
„Klobazam” este un tranchilizant cu acțiune sedativă și anticonvulsivantă, prescris ca parte a terapiei complexe pentru epilepsie. Se utilizează pentru a trata pacienții cu vârsta peste 3 ani.
Adulților li se prescrie medicamentul sub formă de comprimate, într-o doză zilnică de 20 până la 60 mg. Medicamentul poate fi administrat o dată (seara) sau de două ori pe zi. Pacienții vârstnici necesită o ajustare a dozei (nu mai mult de 20 mg pe zi). Doza pediatrică este de 2 ori mai mică decât doza pentru adulți și este stabilită de medic, în funcție de starea pacientului și de medicamentele administrate.
Medicamentul nu este prescris în caz de hipersensibilitate la medicament, tulburări respiratorii (depresia centrului respirator), patologii hepatice grave, intoxicație acută, în primul trimestru de sarcină, dependență de medicamente (depistată prin studierea anamnezei). Nu se prescrie copiilor sub 6 luni.
Se recomandă prudență în cazurile de miastenie, ataxie, astm bronșic, patologii hepatice și renale.
În timpul administrării medicamentului, pacienții se pot simți obosiți, somnolenți, amețiți, pot avea tremor la nivelul degetelor, greață și constipație. Uneori pot apărea reacții alergice. Există posibilitatea apariției bronhospasmului. Disfuncții severe reversibile ale diferitelor organe sunt posibile în cazul administrării prelungite a unor doze mari de medicament.
Împreună cu anticonvulsivantele, puteți lua vitamine, fitonutrienți, antioxidanți - medicamente care îmbunătățesc funcția creierului și ajută la creșterea eficacității tratamentului special. Acizii grași omega-3 reduc, de asemenea, numărul de atacuri. Dar un epileptic poate lua orice medicament numai după consultarea unui medic.
Remedii populare
Trebuie spus că medicina populară reușește și în tratarea epilepsiei focale, considerată o formă mai ușoară a bolii. Tratamentul popular nu numai că nu interferează cu terapia medicamentoasă, dar chiar îi sporește efectul și reduce numărul de crize epileptice. În acest caz, puteți utiliza împreună rețete din diverse daruri ale naturii și tratament pe bază de plante.
De exemplu, sâmburii de caisă pot fi folosiți pentru tratarea epilepsiei la copii. Trebuie să alegeți exemplare neamaruri, să le curățați de coajă și să i le dați copilului într-o cantitate corespunzătoare numărului de ani întregi de viață ai copilului. Se recomandă utilizarea sâmburilor dimineața, înainte de mese. Continuați tratamentul timp de o lună, după care trebuie să faceți o pauză de aceeași durată, observând dacă atacurile reapar. Dacă este necesar, repetați cursul tratamentului.
Dacă un pacient suferă de atacuri nocturne, puteți cumpăra mir dintr-o biserică și puteți fumiga camera cu el înainte de culcare timp de cel puțin o lună și jumătate. Acest lucru ajută pacientul să se calmeze și să se relaxeze.
De asemenea, puteți lua o infuzie de rădăcină de valeriană de trei ori pe zi, care trebuie zdrobită în prealabil. Turnați 1 lingură de material vegetal în 200-250 ml de apă rece și lăsați timp de 8 ore. Adulților li se recomandă să ia 1 lingură de infuzie, copiilor - 1 linguriță.
Băile din plante sunt recomandate epilepticilor. Pentru a le umple, puteți prepara o infuzie de fân de pădure sau o compoziție din muguri de pin, crengi de aspen și salcie, rădăcini de calamus (turnați apă clocotită peste materiile prime zdrobite și lăsați la infuzat). Baia nu trebuie făcută mai mult de 20 de minute. Temperatura apei nu trebuie să depășească 40 de grade.
Pentru orice tip de epilepsie, este util să adăugați în umplutura pernei plante uscate precum mentă, cimbru, hamei (conuri), trifoi dulce, leuștean și gălbenele (flori). Pacientul ar trebui să doarmă pe o astfel de pernă în fiecare noapte.
În caz de epilepsie alcoolică, este util să luați pudră de angelică (0,5 g) cumpărată de la farmacie de trei ori pe zi și să beți cafea făcută din boabe decojite de secară, orz, ovăz, ghinde, cu adaos de rădăcini de păpădie și cicoare. Toate componentele se toarnă cu apă clocotită și se infuzează.
Pentru a trata epilepsia focală simptomatică, pe lângă tratamentul principal, puteți încerca să opriți atacurile folosind următoarea rețetă: luați 3 linguri de ceai negru bun, flori uscate de mușețel și pelin uscat, fierbeți 1 litru de apă clocotită și lăsați cel puțin 4 ore. Infuzia preparată trebuie băută în timpul zilei, după strecurare. Sunt necesare trei cure lunare, cu un interval de 1 lună între ele.
Uleiul de piatră, care conține o cantitate imensă de substanțe utile organismului uman, ajută și la tratarea bolii. Se recomandă diluarea a 3 g de ulei de piatră în 2 litri de apă și administrarea acestui medicament timp de o lună de trei ori pe zi înainte de mese. O singură doză este de 1 pahar. Tratamentul trebuie efectuat în mod regulat, o dată pe an.
O tinctură de alcool din petale de bujor este potrivită și pentru tratarea epilepsiei. Pentru 0,5 litri de vodcă bună, luați trei linguri de material vegetal. Medicamentul se infuzează timp de 3-4 săptămâni. Trebuie luat de trei ori pe zi, câte 1 linguriță.
Atunci când se utilizează diverse remedii populare, nu trebuie uitat de tratamentul medicamentos. Există relatări pe internet conform cărora mulți oameni au fost ajutați să refuze tratamentul medicamentos folosind masca de oxigen Doman. Această opțiune de tratament poate fi, de asemenea, luată în considerare, dar dacă nu aduce îmbunătățirea dorită, este mai bine să se revină la tratamentul tradițional, susținut de rețete populare.
 [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ]
[ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ]
Homeopatie
Probabil, adepții medicinei populare vor avea o viață mai ușoară decât fanii homeopatiei. Cert este că în țara noastră puțini homeopați se ocupă de tratarea pacienților diagnosticați cu epilepsie generalizată sau focală. Și nu există atât de multe medicamente care să ajute în cazul acestei patologii.
Pentru a îmbunătăți starea și funcționarea creierului, puteți lua medicamentul homeopat Cerebrum compositum. Dar un astfel de tratament singur nu va ajuta la scăparea de atacurile bolii.
Crizele epileptice nocturne și în timpul menstruației, precum și convulsiile agravate de căldură, fac parte din patogeneza remediului homeopat Bufa rana, obținut din venin de broască râioasă.
Nux vomica poate fi utilizată pentru tratarea crizelor nocturne. Cuprum are, de asemenea, un efect benefic asupra sistemului nervos, așa că este utilizată și pentru tratarea epilepsiei însoțite de crize precedate de țipete.
Când utilizați medicamente homeopate (și acestea ar trebui să fie prescrise de un medic homeopat) pentru a trata epilepsia, trebuie să înțelegeți principiul acțiunii lor. Administrarea medicamentelor agravează inițial starea pacienților. DAR aceasta este o situație temporară, urmată de o scădere a numărului de atacuri și o scădere a intensității acestora.
Profilaxie
În ceea ce privește prevenirea bolilor, totul depinde de forma bolii. Tratamentul la timp al bolii subiacente care provoacă atacurile, o nutriție adecvată și un stil de viață sănătos și activ vor ajuta la prevenirea formei simptomatice a bolii.
Pentru a preveni forma idiopatică a bolii la un copil, viitoarea mamă ar trebui să renunțe la fumat, consumul de alcool și consumul de droguri în timpul sarcinii și înainte de concepție. Acest lucru nu oferă o garanție de 100% că copilul nu va dezvolta o astfel de abatere, dar va reduce probabilitatea unui astfel de rezultat. De asemenea, se recomandă să se asigure bebelușului o nutriție și odihnă adecvate, să se protejeze capul de supraîncălzire și rănire, să se contacteze prompt un medic pediatru dacă apar simptome neobișnuite și să nu se intre în panică dacă apare o convulsie, ceea ce nu indică întotdeauna boala.
Prognoză
Prognosticul unei boli precum epilepsia focală depinde în totalitate de localizarea zonei afectate și de etiologia bolii. Formele idiopatice ale bolii se corectează ușor cu medicamente și nu cauzează dificultăți în tratament. În acest caz nu se observă tulburări intelectuale și comportamentale. În adolescență, atacurile pot pur și simplu să dispară.
Cu un tratament adecvat, atacurile se reduc treptat la zero la jumătate dintre pacienți, iar alți 35% observă că numărul paroxismelor a scăzut considerabil. Tulburările mintale grave sunt observate doar la 10% dintre pacienți, în timp ce 70% dintre pacienți nu au dizabilități intelectuale. Tratamentul chirurgical garantează o ameliorare de aproape 100% a atacurilor în viitorul apropiat sau în viitorul îndepărtat.
În epilepsia simptomatică, prognosticul depinde de patologia care provoacă convulsiile. Epilepsia frontală, care are o evoluție mai ușoară, este cea mai ușor de tratat. Prognosticul pentru tratarea epilepsiei alcoolice depinde în mare măsură de capacitatea persoanei de a renunța la consumul de alcool.
În general, tratamentul oricărei forme de epilepsie necesită abținerea de la băuturi care stimulează sistemul nervos (alcool și lichide care conțin cofeină), consumul unor cantități mari de apă curată și alimente bogate în proteine: nuci, pui, pește, produse vitaminizate și mâncăruri cu un conținut ridicat de acizi grași polinesaturați. De asemenea, este nedorit ca epilepticii să lucreze în tura de noapte.
Un diagnostic stabilit de epilepsie focală sau generalizată dă dreptul pacientului la indemnizație de invaliditate. Orice epileptic cu crize de intensitate moderată poate solicita indemnizație de Grupa 3, care nu îi limitează capacitatea de muncă. Dacă o persoană prezintă crize simple și complexe cu pierderea conștienței (în patologia cu generalizare secundară) și diminuarea capacităților mentale, i se poate acorda chiar și Grupa 2, deoarece oportunitățile de angajare în acest caz sunt limitate.
Epilepsia focală este o boală mai ușoară decât forma generalizată a bolii, dar cu toate acestea, crizele epileptice pot reduce oarecum calitatea vieții pacientului. Necesitatea de a lua medicamente, crizele care prezintă risc de vătămare corporală, posibilele complicații și privirile suspecte (și uneori întrebările stupide și lipsite de tact) din partea persoanelor din jur care au fost martore la criză pot afecta atitudinea pacientului față de sine și față de viață în general. Prin urmare, mult depinde de rudele și prietenii epilepticului, care pot crește încrederea în sine a persoanei și o pot motiva să lupte împotriva bolii. O persoană nu ar trebui să perceapă boala ca pe o condamnare la moarte. Este mai degrabă o trăsătură a unei persoane și o testare a voinței și dorinței sale de a trăi o viață sănătoasă și împlinită.

