Expert medical al articolului
Noile publicații
Hemosideroză pulmonară idiopatică.
Ultima examinare: 04.07.2025

Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
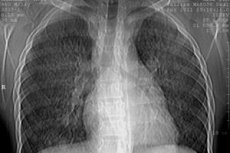
Hemosideroza pulmonară idiopatică este o boală pulmonară caracterizată prin hemoragii repetate în alveole și un curs recurent asemănător valului, anemie hipocromă și un curs recurent asemănător valului.
Etiologia și patogeneza bolii nu au fost suficient studiate. Se presupune că există o deficiență congenitală a fibrelor elastice ale vaselor pulmonare mici și mijlocii, ceea ce duce la expansiunea acestora, staza sanguină și penetrarea eritrocitelor prin peretele vasului. Majoritatea cercetătorilor consideră hemosideroza pulmonară o boală imunoalergică. Ca răspuns la un agent sensibilizant, se formează autoanticorpi, se dezvoltă o reacție antigen-anticorp, al cărei organ de șoc este plămânii, ceea ce duce la expansiunea capilară, staza și diapedeza eritrocitelor în țesutul pulmonar cu depunerea de hemosiderină în acesta.
Cauze hemosideroză pulmonară idiopatică.
Cauza este necunoscută. Se presupune că există o deficiență congenitală a fibrelor elastice ale vaselor circulației pulmonare, în principal a patului microcirculator, ceea ce duce la dilatarea capilarelor pulmonare, o încetinire pronunțată a fluxului sanguin, diapedeză a eritrocitelor în alveole, parenchim pulmonar cu depunerea ulterioară de hemosiderină în acesta. Există un punct de vedere cu privire la posibilul rol al unei anomalii congenitale a anastomozelor vasculare dintre arterele bronșice și venele pulmonare.
Cu toate acestea, recent, teoria originii complexelor imune a bolii a devenit cea mai răspândită. Este posibil ca anticorpii să se formeze împotriva componentelor peretelui vascular pulmonar, cu formarea ulterioară de complexe antigen-anticorp în principal în patul microcirculator al plămânilor, ceea ce duce la necroza peretelui vascular cu hemoragii în alveole și parenchimul pulmonar. De asemenea, nu este exclus rolul major al efectului citotoxic al limfocitelor imune asupra peretelui vascular.
Următoarele modificări geomorfologice sunt caracteristice hemosiderozei pulmonare idiopatice:
- umplerea alveolelor cu globule roșii;
- detectarea în alveole, canalele alveolare și bronhiolele respiratorii, precum și în țesutul interstițial a unui număr mare de macrofage alveolare umplute cu particule de hemosiderină;
- îngroșarea alveolelor și a septurilor interalveolare;
- dezvoltarea pneumosclerozei difuze și a modificărilor degenerative ale țesutului elastic al plămânului pe măsură ce boala progresează;
- perturbarea structurii membranei bazale a capilarelor septurilor interalveolare (conform studiilor de microscopie electronică)
Simptome hemosideroză pulmonară idiopatică.
Hemosideroza pulmonară idiopatică poate fi acută sau cronică cu exacerbări repetate. Cursul acut este tipic în principal la copii.
Reclamațiile pacienților în timpul stadiilor acute sau exacerbării bolii sunt destul de tipice. Pacienții sunt deranjați de tuse cu separare de spută cu sânge. Hemoptizia este unul dintre principalele simptome ale bolii și poate fi pronunțată semnificativ (hemoragie pulmonară). Cazurile fără hemoptizie sunt foarte rare. În plus, pacienții se plâng de dificultăți de respirație (în special sub sarcină), amețeli, tinitus, pâlpâiri în fața ochilor. Aceste plângeri sunt cauzate în principal de dezvoltarea anemiei din cauza hemoptiziei prelungite. Dezvoltarea pneumosclerozei difuze în timpul evoluției progresive a bolii este, de asemenea, importantă în originea dificultăților de respirație. Mulți pacienți au dureri în piept, articulații, abdomen, creșterea temperaturii corpului și este posibilă o pierdere semnificativă în greutate.
Când apare remisia, starea de sănătate a pacienților se îmbunătățește semnificativ și este posibil ca aceștia să nu se plângă deloc sau plângerile lor pot fi nesemnificative. Durata remisiunii variază, dar după fiecare exacerbare, de regulă, aceasta scade.
Unde te doare?
Ce te deranjează?
Diagnostice hemosideroză pulmonară idiopatică.
La examinarea pacienților, se observă paloare a pielii și a mucoaselor vizibile, scleroza icterică și cianoza. Severitatea paloarei depinde de gradul de anemie, iar cianoza - de gradul de insuficiență respiratorie. Percuția pulmonară relevă o matitate a sunetului de percuție (în principal în părțile inferioare ale plămânilor). În cazul hemoragiilor extinse în țesutul pulmonar, matitatea sunetului de percuție este mult mai pronunțată, iar respirația bronșică poate fi auzită deasupra zonei de sunet mat. Adesea, astfel de pacienți, în special în exacerbarea acută sau severă a bolii, sunt diagnosticați cu pneumonie bilaterală. Auscultația pulmonară relevă un semn important al hemosiderozei pulmonare idiopatice - crepitații extinse; se pot auzi bule fine umede și respirație șuierătoare uscată. Odată cu dezvoltarea sindromului bronhospastic, numărul de respirații șuierătoare uscate (fluierături și bâzâieli) crește brusc. În timpul auscultării inimii, se atrage atenția asupra tonurilor înăbușite; În dezvoltarea cardiopatiei pulmonare cronice, accentul celui de-al doilea tonus asupra arterei pulmonare este determinat; în decompensarea cardiopatiei pulmonare, ficatul se mărește. La 1/3 dintre pacienți, mărirea ficatului se observă chiar și în absența cardiopatiei pulmonare decompensate. Splina se poate mări.
Hemosideroza pulmonară idiopatică poate fi complicată de pneumonie infarctuoasă severă (poate fi extinsă și însoțită de insuficiență respiratorie severă), pneumotorax recurent, sângerări severe. Aceste complicații pot cauza deces.
Date de laborator
- Analiza generală de sânge - anemia hipocromă este tipică. Se manifestă printr-o scădere a nivelului de hemoglobină, a numărului de eritrocite, a indicelui de culoare, anizocitoză, poikilocitoză. Anemia poate fi semnificativ exprimată. Se observă și reticulocitoză.
În exacerbarea severă a hemosiderozei pulmonare, precum și în dezvoltarea pneumoniei infarctice, apare leucocitoză severă, formula leucocitară se deplasează spre stânga și VSH-ul crește. Eozinofilia apare la 10-15% dintre pacienți.
- Analiza generală a urinei - fără modificări semnificative, dar uneori se detectează proteine și eritrocite.
- Test biochimic de sânge - crește conținutul de bilirubină, alanin aminotransferază, alfa2- și gama-globuline, scade conținutul de fier, crește capacitatea totală de legare a fierului a serului sanguin.
- Studii imunologice - nu s-au detectat modificări semnificative. La unii pacienți, poate exista o scădere a numărului de limfocite T, o creștere a imunoglobulinelor și apariția complexelor imune circulante.
- Analiza sputei. Se detectează eritrocite și siderofage - macrofage alveolare încărcate cu hemosiderină. Analiza sputei trebuie efectuată frecvent, deoarece un singur studiu poate fi neinformativ.
- Studiul lichidului de lavaj bronșic - siderofagele se găsesc în apele de lavaj bronșic.
- Analiza puncției măduvei osoase - mielograma se caracterizează printr-o scădere a numărului de sideroblaste - celule roșii din măduva osoasă care conțin bulgări de fier. Se poate detecta un semn de eritropoieză crescută - o creștere a numărului de normoblaste (probabil ca manifestare a unei reacții compensatorii la dezvoltarea anemiei).
 [ 20 ]
[ 20 ]
Cercetare instrumentală
Radiografie a plămânilor. Radiografiile pot identifica următoarele stadii ale bolii:
- Stadiul I - scăderea transparenței țesutului pulmonar (înnegrirea ca un voal a ambilor plămâni), cauzată de hemoragii mici difuze în țesutul pulmonar;
- Stadiul II - se manifestă prin prezența mai multor focare mici, rotunde, cu diametrul de la 1-2 mm la 1-2 cm, împrăștiate difuz în toate câmpurile pulmonare. Aceste focare se rezolvă treptat în decurs de 1-3 săptămâni. Apariția de noi focare coincide cu faza de exacerbare a bolii;
- Stadiul III - caracterizat prin apariția unei întunecări intense extinse, care amintește foarte mult de întunecarea infiltrativă din pneumonie. Apariția unei astfel de întunecări intense se datorează dezvoltării edemului și inflamației în jurul locurilor hemoragice. O trăsătură caracteristică a acestui stadiu, ca și a celui de-al doilea, este dispariția și reapariția destul de rapidă a infiltratelor în alte zone ale plămânilor unde a avut loc hemoragia;
- Stadiul IV - se detectează fibroză interstițială intensă, care se dezvoltă ca urmare a hemoragiilor repetate și a organizării fibrinei în alveole.
Modificările radiologice indicate sunt de obicei bilaterale și extrem de rare când sunt unilaterale.
Mărirea ganglionilor limfatici intratoracici este mai puțin frecventă, dar poate fi observată la 10% dintre pacienți.
Odată cu dezvoltarea hipertensiunii pulmonare cronice, se detectează o umflare a conului arterei pulmonare și o mărire a secțiunilor drepte ale inimii. Odată cu dezvoltarea pneumotoraxului, se determină un colaps parțial sau complet al plămânului.
Scintigrafie pulmonară de perfuzie. Hemosideroza idiopatică este caracterizată prin tulburări severe ale fluxului sanguin pulmonar bilateral.
Studiul capacității de ventilație a plămânilor. Pe măsură ce boala progresează, se dezvoltă insuficiență respiratorie restrictivă, caracterizată printr-o scădere a CV. Destul de des, se determină o încălcare a permeabilității bronșice, evidențiată de scăderea FEV1, a indicelui Tiffno și a indicatorilor de debitmetrie maximă.
ECG. Anemia progresivă duce la dezvoltarea distrofiei miocardice, care determină o scădere a amplitudinii undei T în multe derivații, în principal în derivațiile toracice stângi. În cazul distrofiei miocardice semnificativ pronunțate, este posibilă o scădere a intervalului ST în jos față de izolinie, apariția diferitelor tipuri de aritmie (cel mai adesea extrasistolă ventriculară). Odată cu dezvoltarea hipertensiunii pulmonare cronice, apar semne de hipertrofie miocardică a atriului drept și a ventriculului drept.
Analiza gazelor sanguine. Odată cu dezvoltarea insuficienței respiratorii severe, apare hipoxemie arterială severă.
Examinarea histologică a biopsiei țesutului pulmonar. Biopsia țesutului pulmonar (transbronșică, biopsie pulmonară deschisă) se efectuează într-un mod foarte limitat, doar atunci când este absolut imposibil de diagnosticat boala. O astfel de îngustare maximă a indicațiilor pentru biopsia pulmonară este asociată cu un risc crescut de hemoragie.
Examinarea histologică a biopsiilor de țesut pulmonar relevă un număr mare de hemosiderofagi în alveole, precum și semne pronunțate de fibroză a țesutului interstițial.
Examinarea cu ultrasunete a organelor abdominale. Cu existența prelungită a bolii, se detectează adesea mărirea ficatului și a splinei.
Criterii de diagnostic pentru hemosideroza pulmonară idiopatică
Principalele criterii de diagnostic pentru hemosideroza pulmonară idiopatică pot fi considerate următoarele:
- hemoptizie repetată și pe termen lung care există;
- dificultăți de respirație, care progresează constant pe măsură ce durata bolii crește;
- manifestări auscultatorii difuze cu bule fine, respirație șuierătoare;
- O imagine radiologică caracteristică este apariția bruscă a unor umbre focale multiple în toate câmpurile pulmonare și dispariția lor spontană destul de rapidă (în decurs de 1-3 săptămâni), dezvoltarea fibrozei interstițiale;
- detectarea siderofagelor în spută - macrofage alveolare încărcate cu hemosiderină;
- anemie hipocromă, conținut scăzut de fier în sânge;
- detectarea siderofagelor și a fibrozei interstițiale în biopsiile de țesut pulmonar;
- teste negative la tuberculină.
Programul de screening pentru hemosideroza pulmonară idiopatică
- Analize generale de sânge și urină.
- Analiză biochimică a sângelui: conținut de proteine totale și fracții proteice, bilirubină, aminotransferaze, seromucoizi, fibrină, haptoglobină, fier.
- Studii imunologice: conținut de limfocite B și T, subpopulații de limfocite T, imunoglobuline, complexe imune circulante.
- Examenul sputei: analiză citologică, determinarea Mycobacterium tuberculosis, celulelor atipice, siderofagelor.
- Examinarea cu raze X a plămânilor.
- ECG.
- Studiul funcției respiratorii externe - spirografie.
- Examinarea cu ultrasunete a inimii, ficatului, splinei, rinichilor.
- Studiul lichidului de lavaj bronșic: analiza citologică, determinarea siderofagelor.
- Biopsie pulmonară.
Exemplu de formulare a diagnosticului de hemosideroză pulmonară idiopatică
Hemosideroză pulmonară idiopatică, fază acută, stadiul II radiografic, insuficiență respiratorie stadiul II. Anemie cronică feriprivă de severitate moderată.
Ce trebuie să examinăm?
Ce teste sunt necesare?
Diagnostic diferentiat
Diferențe diagnostice diferențiale între hemosideroza pulmonară idiopatică și tuberculoza diseminată hematogenă
Semne |
Hemosideroza pulmonară idiopatică |
Tuberculoză pulmonară diseminată hematogenă |
Intensitatea hemoptiziei |
Cel mai adesea, se observă dungi de sânge în spută, uneori spută intens colorată în sânge, rareori se observă hemoragie pulmonară severă. |
Striuri de sânge în spută, foarte des „scuipat cu sânge”, „cheaguri de sânge”, foarte des - hemoragie pulmonară severă |
Analiza generală a sputei |
Se găsesc globule roșii și un număr mare de siderofage - macrofage alveolare umplute cu hemosiderină |
Se găsesc multe eritrocite, siderofagele nu sunt tipice și sunt foarte rare. |
| Mycobacterium tuberculosis în spută | Nedetectat | Sunt descoperiți |
Dinamica leziunilor focale în plămâni în timpul examinării cu raze X |
Dezvoltarea inversă spontană este caracteristică |
Nu există o dezvoltare inversă spontană |
Apariția cavităților în plămâni |
Nu este tipic |
Tipic |
Examinarea biopsiei țesutului pulmonar |
Detectarea unui număr mare de siderofage și a fibrozei interstițiale |
Siderofagele nu sunt detectate |
O metodă eficientă de tratament |
Terapia cu glucocorticoizi |
Terapia antituberculoasă |
Diagnosticul diferențial al hemosiderozei pulmonare idiopatice
- Tuberculoză pulmonară diseminată hematogenă
Principalele manifestări ale tuberculozei pulmonare diseminate hematogene sunt descrise în articolul „ Pneumonie ”. Trebuie subliniat faptul că există mari dificultăți de diagnostic diferențial datorită asemănării simptomelor celor două boli. Hemoptizia, dispneea, slăbiciunea, pierderea în greutate, ralurile fine cu bule, crepitațiile, modificările focale diseminate ale plămânilor în timpul examinării radiografice se observă atât în hemosideroza diopatică, cât și în tuberculoza pulmonară diseminată hematogene.
Hemoptizia, anemia, slăbiciunea crescândă, pierderea în greutate ne obligă să diferențiem hemosideroza pulmonară idiopatică de cancerul pulmonar. Principiile de bază ale diagnosticului cancerului pulmonar sunt descrise în articolul „ Pneumonie ”. De asemenea, trebuie luate în considerare următoarele semne:
- în caz de cancer, în spută se găsesc eritrocite și celule canceroase (atipice); în caz de hemosideroză pulmonară idiopatică, se găsesc eritrocite și siderofage;
- în cancerul pulmonar, nu există niciodată o inversare spontană a semnelor radiologice ale bolii; în hemosideroza pulmonară, umbrele focale dispar spontan odată cu apariția remisiunii;
- În cancerul pulmonar central, se observă expansiunea și estomparea contururilor rădăcinii pulmonare; în cazul hemosiderozei idiopatice, expansiunea rădăcinilor pulmonare nu este tipică.
- Hemosideroza pulmonară congestivă
Hemosideroza pulmonară se poate dezvolta ca urmare a insuficienței circulatorii, care apare însoțită de congestie în circulația pulmonară. În acest caz, poate apărea și hemoptizie, iar la auscultația plămânilor se detectează crepitații și raluri cu bule fine, iar în spută se pot detecta siderofagi. Hemosideroza pulmonară congestivă este diagnosticată destul de simplu, pe baza tabloului clinic al bolii cardiace subiacente care a dus la congestie pulmonară (defecte cardiace, cardiomiopatie de doză, cardioscleroză etc.) și a semnelor radiografice de congestie în circulația pulmonară. De obicei, nu este necesară o biopsie pulmonară.
- Pneumonie
Hemoptizia, precum și înnegrirea plămânilor sub formă de infiltrare focală în timpul examenului radiologic, fac necesară diferențierea hemosiderozei pulmonare idiopatice de pneumonie, inclusiv pneumonia lobară.
- Sindromul Goodpasture
Prezența hemoptiziei, dispneei, anemiei și a manifestărilor auscultatorii similare face necesar diagnosticul diferențial al hemosiderozei videopatice pulmonare și al sindromului Goodpasture. Acest lucru este prezentat în articolul „ Sindromul Goodpasture ”.
Tratament hemosideroză pulmonară idiopatică.
Tratamentul se efectuează după cum urmează.
Se prescriu medicamente glucocorticoide. Acestea suprimă reacțiile autoimune și reduc permeabilitatea vasculară. Prednisolonul se utilizează de obicei într-o doză zilnică de 30-50 mg. După ameliorarea stării, doza de prednisolon se reduce treptat (pe parcursul a 3-4 luni) până la o doză de întreținere (5-7,5 mg pe zi), care se administrează timp de câteva luni.
Există o metodă de tratament combinat cu plasmofereză masivă în combinație cu citostatice. Cu ajutorul plasmoferezei, anticorpii produși sunt eliminați din plasmă, iar citostaticele reduc producția de noi anticorpi. De obicei, se utilizează azatioprină și clorofosfan. Acesta din urmă este prescris în doză de 400 mg o dată la două zile, iar tratamentul este de 8-10 g.
Tratamentul combinat cu prednisolon, preparate de fier în combinație cu agenți anticoagulanți și antiplachetari (heparină, curantil, trental) este eficient.
Din cauza dezvoltării anemiei feriprive, pacienții trebuie să ia în mod regulat medicamente care conțin fier - ferroplex, tardiferon, conferon etc.
În dezvoltarea cardiopatiei pulmonare cronice, tratamentul se efectuează cu scopul de a reduce hipertensiunea pulmonară.

