Expert medical al articolului
Noile publicații
Artrita psoriazică
Ultima examinare: 04.07.2025

Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
Artrita psoriazică este o boală inflamatorie cronică a articulațiilor, coloanei vertebrale și enteselor, asociată cu psoriazisul. Boala aparține grupului de spondiloartropatii seronegative. Screening-ul pacienților în scopul diagnosticării precoce este efectuat de către un reumatolog și/sau dermatolog la pacienții cu diverse forme de psoriazis, identificând activ semnele clinice și radiologice caracteristice ale afectării articulațiilor și/sau coloanei vertebrale și/sau enteselor. În absența psoriazisului, se ține cont de prezența rudelor de gradul I sau II.
Epidemiologie
Artrita psoriazică este considerată a doua cea mai frecventă boală inflamatorie articulară după artrita reumatoidă; este diagnosticată la 7-39% dintre pacienții cu psoriazis.
Din cauza eterogenității clinice a artritei psoriazice și a sensibilității relativ scăzute a criteriilor de diagnostic, este destul de dificil să se estimeze cu exactitate prevalența acestei boli. Evaluarea este adesea complicată de dezvoltarea tardivă a semnelor tipice de psoriazis la pacienții care suferă de boli inflamatorii articulare.
Conform diverșilor autori, incidența artritei psoriazice este de 3,6-6,0 la 100.000 de locuitori, iar prevalența este de 0,05-1%.
Artrita psoriazică se dezvoltă la vârsta de 25-55 de ani. Bărbații și femeile sunt afectați la fel de des, cu excepția spondilitei psoriazice, care este de două ori mai frecventă la bărbați. La 75% dintre pacienți, afectarea articulațiilor apare în medie la 10 ani (dar nu mai mult de 20 de ani) de la apariția primelor semne de leziuni cutanate psoriazice. La 10-15%, artrita psoriazică precede dezvoltarea psoriazisului, iar la 11-15% se dezvoltă simultan cu leziunile cutanate. Trebuie menționat că la majoritatea pacienților nu există o corelație între severitatea psoriazisului și severitatea procesului inflamator din articulații, cu excepția cazurilor de apariție sincronă a două boli.
Cauze artrita psoriazică
Cauzele artritei psoriazice sunt necunoscute.
Rolul traumei, infecției și supraîncărcării neurofizice sunt discutate ca factori de mediu. 24,6% dintre pacienți au remarcat traume la debutul bolii.
 [ 11 ]
[ 11 ]
Patogeneza
Se crede că artrita psoriazică apare ca urmare a unor interacțiuni complexe între factorii interni (genetici, imunologici) și factorii de mediu.
Factori genetici
Numeroase studii indică o predispoziție ereditară la dezvoltarea atât a psoriazisului, cât și a artritei psoriazice: peste 40% dintre pacienții cu această boală au rude de gradul întâi care suferă de psoriazis, iar numărul cazurilor acestor boli crește în familiile cu gemeni identici sau fraterni.
Până în prezent, au fost identificate șapte gene PSORS responsabile de dezvoltarea psoriazisului, localizate în următoarele loci cromozomiale: 6p (gena PSORS1), 17q25 (gena PSORS2), 4q34 (gena PSORS3), lq (gena PSORS4), 3q21 (gena PSORS5), 19p13 (gena PSORS6), 1p (gena PSORS7).
Rezultatele fenotipării imunogenetice a pacienților cu artrită psoriazică sunt contradictorii. Studiile populaționale au constatat o frecvență crescută de detectare a genelor complexului major de histocompatibilitate HLA: B13, B17, B27, B38, DR4 și DR7. La pacienții cu artrită psoriazică și cu semne radiografice de sacroileită, HLAB27 este detectat mai des. În forma poliarticulară, erozivă a bolii - HLADR4.
De asemenea, merită menționate genele non-HLA incluse în regiunea complexului major de histocompatibilitate, în special gena care codifică TNF-a. Studiind polimorfismul genei TNF-a, s-a descoperit o legătură sigură între alelele TNF-a-308, TNF-b+252 și artrita psoriazică erozivă. În cazul bolii în stadiu incipient, acest fapt are o semnificație prognostică pentru dezvoltarea rapidă a modificărilor distructive la nivelul articulațiilor, iar prezența TNF-a-238 la reprezentanții populației caucaziene este considerată un factor de risc pentru dezvoltarea bolii.
 [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ]
[ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ]
Factori imunologici
Psoriazisul și artrita psoriazică sunt considerate boli cauzate de tulburări ale imunității celulelor T. Rolul principal este atribuit TNF-α, o citokină proinflamatorie cheie care reglează procesele inflamatorii folosind diverse mecanisme: expresia genelor, migrarea, diferențierea, proliferarea celulară, apoptoza. S-a constatat că în psoriazis, keratocitele primesc un semnal pentru proliferare crescută atunci când limfocitele T eliberează diverse citokine, inclusiv TNF-α.
În același timp, niveluri ridicate de TNF-α se găsesc în plăcile psoriazice. Se crede că TNF-α promovează producerea altor citokine inflamatorii, cum ar fi IL-1, IL-6, IL-8, precum și factorul de stimulare a coloniilor de granulocite și macrofage.
Următoarele manifestări clinice sunt asociate cu o concentrație mare de TNF-α în sângele pacienților cu artrită psoriazică:
- febră;
- entesopatii;
- osteoliză;
- apariția modificărilor distructive la nivelul articulațiilor:
- necroză ischemică.
În artrita psoriazică incipientă, IL-10, TNF-a și metaloproteinazele matriceale sunt detectate în concentrații crescute în lichidul cefalorahidian. S-a demonstrat o corelație directă între nivelurile de TNF-a, metaloproteinază matriceală de tip 1 și markerii degradării cartilajului. În probele de biopsie sinovială de la pacienți a fost detectată o infiltrare intensivă a limfocitelor T și B, în special a celulelor T CD8+. Acestea sunt, de asemenea, detectate la locurile de atașare a tendonului la os într-un stadiu incipient al inflamației. Celulele T CD4 produc alte citokine: IL-2, interferon y, limfotoxină a, care sunt detectate în lichidul cefalorahidian și sinoviala pacienților cu această boală. Cazurile sporadice frecvente de psoriazis în infecția cu HIV sunt una dintre dovezile participării celulelor CD8/CD4 la patogeneza artritei psoriazice.
Recent, a fost discutată problema cauzelor remodelării osoase crescute în artrita psoriazică sub forma resorbției falangelor terminale ale degetelor, a formării unor eroziuni articulare excentrice mari și a unei deformări caracteristice de tip „creion în cupă”. În timpul biopsiei țesutului osos, în zonele de resorbție s-a găsit un număr mare de osteoclaste multinucleate. Pentru a transforma celulele precursoare ale osteoclastelor în osteoclaste, sunt necesare două molecule de semnalizare: prima este factorul de stimulare a coloniilor de macrofage, care stimulează formarea coloniilor de macrofage, care sunt precursori ai osteoclastelor, iar a doua este proteina RANKL (activatorul receptorului ligandului NF-κB), care declanșează procesul de diferențiere a acestora în osteoclaste. Aceasta din urmă are un antagonist natural, osteoprotegerina, care blochează reacțiile fiziologice ale RANKL. Se presupune că mecanismul osteoclastogenezei este controlat de raportul dintre activitatea RANKL și cea a osteoprotegerinei. În mod normal, acestea ar trebui să fie în echilibru; când raportul RANKL/osteoprotegerină este perturbat în favoarea RANKL, are loc formarea necontrolată de osteoclaste. În biopsiile sinoviale ale pacienților cu artrită psoriazică s-a detectat o creștere a nivelului de RANKL și o scădere a nivelului de osteoprotegerină, iar în serul sanguin, o creștere a nivelului de monocite CD14- circulante, precursori ai osteoclastelor.
Mecanismul periostitei și anchilozei în artrita psoriazică nu este încă clar; se sugerează implicarea factorului de creștere transformant b, a factorului de creștere endotelial vascular și a proteinei morfogenetice osoase. O expresie crescută a factorului de creștere transformant b a fost constatată în sinoviala pacienților cu artrită psoriazică. Într-un experiment pe animale, proteina morfogenetică osoasă (în special, de tip 4), acționând împreună cu factorul de creștere endotelial vascular, a promovat proliferarea țesutului osos.
Simptome artrita psoriazică
Principalele simptome clinice ale artritei psoriazice:
- psoriazis al pielii și/sau unghiilor;
- leziuni ale măduvei spinării;
- leziuni ale articulației sacroiliace;
- entezită.
Psoriazisul pielii și unghiilor
Leziunile cutanate psoriazice pot fi limitate sau răspândite; unii pacienți prezintă eritrodermie psoriazică.
Principala localizare a plăcilor psoriazice:
- scalp;
- zona articulațiilor cotului și genunchiului;
- zona buricului;
- zone axilare; o pliu intergluteal.
Una dintre manifestările comune ale psoriazisului, pe lângă erupțiile cutanate de pe trunchi și scalp, este psoriazisul unghiilor, care uneori poate fi singura manifestare a bolii.
Manifestările clinice ale psoriazisului unghial sunt variate. Cele mai frecvente sunt:
- psoriazisul degetelor;
- onicoliză:
- hemoragii subunghiale, care au la bază papilomatoza papilelor cu vase terminale dilatate (sinonim eritem psoriatic subunghial, „pete uleioase”);
- hiperkeratoză subunghială.
Artrita psoriazică periferică
Debutul bolii poate fi atât acut, cât și gradual. La majoritatea pacienților, boala nu este însoțită de redoare matinală, pentru o lungă perioadă de timp poate fi limitată și localizată la una sau mai multe articulații, cum ar fi:
- articulațiile interfalangiene ale mâinilor și picioarelor, în special cele distale;
- metacarpofalangiană;
- metatarsofalangiană;
- temporomandibular;
- încheietura mâinii;
- gleznă;
- cot;
- genunchi.
Mai rar, artrita psoriazică poate debuta cu leziuni ale articulațiilor șoldului.
Adesea, articulațiile noi sunt implicate asimetric, în articulațiile mâinilor, aleatoriu (haotic). Semne caracteristice ale inflamației articulare periferice:
- implicarea articulațiilor interfalangiene distale ale mâinilor și picioarelor cu formarea unei deformități în formă de „ridiche”; o dactilită;
- artrită psoriazică axială cu fenomene periarticulare (leziuni simultane la trei articulații ale unui deget: metacarpofalangiene sau metatarsofalangiene, articulații interfalangiene proximale și distale cu o colorație ciano-violetă particulară a pielii de deasupra articulațiilor afectate).
La 5% dintre pacienți se observă o formă mutilantă (osteolitică) - „cartea de vizită” a artritei psoriazice. Extern, aceasta se manifestă prin scurtarea degetelor de la mâini și de la picioare din cauza resorbției falangelor terminale. În acest caz, se observă multiple subluxații multidirecționale ale degetelor și apare un simptom de „slăbire” a degetului. Osteoliza afectează și oasele încheieturii mâinii, articulațiile interfalangiene ale mâinilor și picioarelor, procesele stiloide ale ulnei și capetele articulațiilor temporomandibulare.
Dactilita se întâlnește la 48% dintre pacienții cu artrită psoriazică, mulți dintre aceștia (65%) având degetele de la picioare afectate, cu formarea ulterioară a semnelor radiografice de distrugere a suprafețelor articulare. Se crede că dactilita se dezvoltă atât din cauza inflamației tendoanelor flexoare, cât și ca urmare a inflamației articulațiilor interfalangiene, metatarsofalangiene sau metacarpofalangiene/metatarsofalangiene ale unui deget. Manifestări clinice ale dactilitei acute:
- durere severă;
- umflare, edem al întregului deget;
- limitare dureroasă a mobilității, datorată în principal flexiei.
În combinație cu fenomenele periarticulare, procesul inflamator axial din articulații formează o deformare a degetelor în formă de „cârnat”. Dactilita poate fi nu numai acută, ci și cronică. În acest caz, se observă o îngroșare a degetului fără durere și roșeață. Dactilita persistentă, fără tratament adecvat, poate duce la formarea rapidă a contracturilor de flexie a degetelor și la limitări funcționale ale mâinilor și picioarelor.
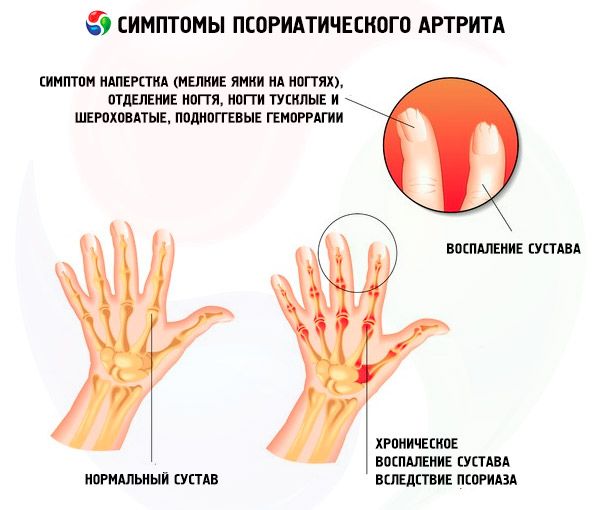
Spondilita
Apare la 40% dintre pacienții cu artrită psoriazică. Adesea, spondilita este asimptomatică, în timp ce leziunile spinale izolate (fără semne de inflamație articulară periferică) sunt foarte rare: apar doar la 2-4% dintre pacienți. Modificările sunt localizate la nivelul articulațiilor sacroiliace, aparatului ligamentos al coloanei vertebrale cu formarea de sindesmofite, osificări paravertebrale.
Manifestările clinice sunt similare cu cele ale bolii Bechterew. Durerea de ritm inflamator și rigiditatea sunt caracteristice, putând apărea în orice parte a coloanei vertebrale (regiunea toracică, lombară, cervicală, sacrală). La majoritatea pacienților, modificările coloanei vertebrale nu duc la tulburări funcționale semnificative. Cu toate acestea, 5% dintre pacienți dezvoltă un tablou clinic și radiologic de spondilită anchilozantă tipică, până la formarea unui „băț de bambus”.
Entezită (entesopatie)
Epthesis este locul de atașare a ligamentelor, tendoanelor și capsulei articulare la os, enthesita este o manifestare clinică frecventă a artritei psoriazice, manifestată prin inflamație la locurile de atașare a ligamentelor și tendoanelor la oase, cu resorbția ulterioară a osului subcondral.
Cele mai tipice localizări ale entezitei:
- suprafața postero-superioară a calcaneului direct la locul de atașare a tendonului lui Ahile;
- locul de atașare a aponevrozei plantare la marginea inferioară a tuberozității calcaneene;
- tuberozitatea tibială;
- locul de atașare al mușchilor coafei rotatorilor ai umărului (într-o măsură mai mică).
Pot fi implicate și enteze ale altor localizări:
- Prima articulație costocondrală dreaptă și stângă;
- A 7-a articulație costocondrală dreaptă și stângă;
- Spinele iliace posterosuperioare și anterosuperioare;
- Creasta iliacă;
- Procesul spinos al vertebrei lombare a 5-a.
Radiologic, enthezita se manifestă prin periostită, eroziuni și osteofite.
Formulare
Există cinci variante clinice principale ale artritei psoriazice.
- Artrita psoriazică a articulațiilor interfalangiene distale ale mâinilor și picioarelor.
- Mono/aligoartrită asimetrică.
- Artrită psoriazică mutilantă (osteoliza suprafețelor articulare cu dezvoltarea scurtării degetelor și/sau picioarelor).
- Poliartrita simetrică (varianta „asemănătoare reumatoidei”).
- Spondilita psoriazică.
Distribuția în grupurile clinice specificate se efectuează pe baza următoarelor caracteristici.
- Afectarea predominantă a articulațiilor interfalangiene distale: mai mult de 50% din numărul total de articulații este alcătuit din articulațiile interfalangiene distale ale mâinilor și picioarelor.
- Oligoartrită/poliartrită: afectarea a mai puțin de 5 articulații este definită ca oligoartrită, iar a 5 sau mai multe articulații ca poliartrită.
- Artrita psoriazică mutilantă: detectarea semnelor de osteoliză (radiologice sau clinice) în momentul examinării.
- Spondilartrită psoriazică: durere inflamatorie la nivelul coloanei vertebrale și localizare în oricare dintre cele trei secțiuni - lombară, toracică sau cervicală, mobilitate scăzută a coloanei vertebrale, detectarea semnelor radiologice de sacroileită, inclusiv sacroileită izolată.
- Poliartrită simetrică: mai mult de 50% din articulațiile afectate (articulații mici perechi ale mâinilor și picioarelor).
Diagnostice artrita psoriazică
Diagnosticul se stabilește pe baza detectării psoriazisului pielii și/sau unghiilor la pacient sau la rudele apropiate ale acestuia (conform pacientului), a leziunilor caracteristice ale articulațiilor periferice, a semnelor de afectare a coloanei vertebrale, a articulațiilor sacroiliace și a entesopatiilor.
La intervievarea unui pacient, este necesar să se stabilească ce a precedat boala, în special dacă au existat acuze din tractul gastrointestinal sau sistemul genitourinar, ochi (conjunctivită), ceea ce este necesar pentru diagnosticul diferențial cu alte boli din grupul spondiloartropatiilor seronegative, în special cu inflamația reactivă postenterocolitică sau urogenă a articulațiilor, boala Reiter (secvența afectării articulare, prezența acuzelor de la nivelul coloanei vertebrale, articulațiile sacroiliace).
 [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
[ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
Diagnosticul clinic al artritei psoriazice
În timpul inspecției, acordați atenție:
- prezența psoriazisului cutanat într-o locație caracteristică:
- scalp, în spatele urechilor:
- zona buricului:
- zona perineală:
- pliu intergluteal;
- axile;
- și/sau prezența psoriazisului buzelor.
La examinarea articulațiilor, se evidențiază semne caracteristice ale artritei psoriazice:
- dactilită;
- inflamația articulațiilor interfalangiene distale.
Palpați locurile de inserție a tendoanelor.
Prezența sau absența semnelor clinice de sacroileită este determinată de presiunea directă sau laterală asupra aripilor oaselor iliace și se determină mobilitatea coloanei vertebrale.
Starea organelor interne este evaluată în conformitate cu regulile terapeutice generale.
Diagnosticul de laborator al artritei psoriazice
Nu există teste de laborator specifice pentru artrita psoriazică.
Disocierea dintre activitatea clinică și parametrii de laborator este adesea observată. FR este de obicei absent. În același timp, FR este detectat la 12% dintre pacienții cu artrită psoriazică, ceea ce creează anumite dificultăți în diagnostic, dar nu este un motiv pentru reconsiderarea diagnosticului.
Analiza lichidului cefalorahidian nu oferă rezultate specifice; în unele cazuri, se detectează o citoză ridicată.
Activitatea inflamației articulare periferice în artrita psoriazică este evaluată prin numărul de articulații dureroase și inflamate, nivelul CRP, severitatea durerii articulare și activitatea bolii.
Diagnosticul instrumental al artritei psoriazice
Datele examinării cu raze X a mâinilor, picioarelor, pelvisului și coloanei vertebrale sunt de mare ajutor în diagnostic, deoarece dezvăluie semne caracteristice ale bolii, cum ar fi:
- osteoliza suprafețelor articulare cu formarea unor modificări de tip „creion într-un pahar”;
- eroziuni excentrice mari;
- resorbția falangelor terminale ale degetelor;
- proliferări osoase:
- sacroileită bilaterală asimetrică:
- osificate paravertebrale, sindesmofite.
Diverși autori au propus variante de criterii de clasificare care iau în considerare cele mai pregnante manifestări ale artritei psoriazice, cum ar fi:
- psoriazis confirmat al pielii sau unghiilor la pacient sau la rudele sale;
- Artrita psoriazică periferică asimetrică cu afectare predominantă a articulațiilor extremităților inferioare:
- şold,
- genunchi.
- gleznă,
- metatarsofalangiană,
- articulațiile tarsale,
- articulațiile interfalangiene ale degetelor de la picioare.
- boala articulației interfalangiene distale,
- prezența dactilitei,
- durere inflamatorie la nivelul coloanei vertebrale,
- boala articulației sacroiliace,
- entesopatii;
- semne radiografice de osteoliză;
- prezența proliferărilor osoase;
- absența Federației Ruse.
În 2006, Grupul Internațional de Studiu al Artritei Psoriazice a propus criteriile CASPAR (Criterii de Clasificare pentru Artrita Psoriazică) ca și criterii de diagnostic. Diagnosticul poate fi stabilit în prezența unei boli articulare inflamatorii (leziuni ale coloanei vertebrale sau entezelor) și a cel puțin trei dintre următoarele cinci semne.
- Prezența psoriazisului, antecedente de psoriazis sau antecedente familiale de psoriazis.
- Prezența psoriazisului este definită ca o leziune psoriazică a pielii sau a scalpului confirmată de un dermatolog sau reumatolog.
- Istoricul psoriazisului poate fi obținut de la pacient, medicul de familie, dermatolog sau reumatolog. Un istoric familial de psoriazis este definit ca prezența psoriazisului la rude de gradul I sau II (în funcție de pacient).
- Leziuni tipice ale psoriazisului la nivelul plăcilor unghiale: onicoliză, „semnul degetului” sau hiperkeratoză - înregistrate în timpul examenului fizic.
- Rezultat negativ al testului RF utilizând orice altă metodă decât testul latex: se preferă ELISA în fază solidă sau nefelometria.
- Dactilită la momentul examinării (definită ca umflarea întregului deget) sau antecedente de dactilită înregistrate de un reumatolog.
- Dovezi radiografice ale proliferării osoase (osificarea marginilor articulare), excluzând formarea de osteofite, pe radiografiile mâinilor și picioarelor.
Indicații pentru consultarea altor specialiști
Artrita psoriazică este adesea asociată cu boli precum:
- hipertensiune arterială;
- cardiopatie ischemică;
- diabet zaharat.
Dacă apar semne ale bolilor menționate mai sus, pacienții trebuie să consulte specialiștii corespunzători: cardiolog, endocrinolog.
În cazul apariției semnelor de distrugere și deformare progresivă a articulațiilor mâinilor, necroză ischemică a articulațiilor de susținere (șold, genunchi), este indicată consultarea unui chirurg ortoped pentru a decide efectuarea endoprotezelor.
Exemplu de formulare a diagnosticului
- Artrită psoriazică, monoartrită a articulației genunchiului, activitate moderată, stadiul II, insuficiență funcțională 2. Psoriazis, formă limitată.
- Artrită psoriazică, poliartrită cronică asimetrică cu afectare predominantă a articulațiilor picioarelor, activitate crescută, stadiul III, insuficiență funcțională 2.
- Spondilita psoriazică, sacroileită bilaterală asimetrică, stadiul 2 la dreapta, stadiul 3 la stânga. Osificare paravertebrală la nivelul Th10-11. Psoriazisul este răspândit, psoriazisul unghiilor.
Pentru a determina activitatea, stadiul radiografic și insuficiența funcțională, se utilizează în prezent aceleași metode ca și în cazul artritei reumatoide.
Ce trebuie să examinăm?
Cum să examinăm?
Diagnostic diferentiat
Spre deosebire de artrita reumatoidă, artrita psoriazică se caracterizează prin absența redorii articulare matinale pronunțate, leziuni articulare simetrice, leziuni frecvente ale articulațiilor interfalangiene distale ale mâinilor și picioarelor și absența FR în sânge.
Osteoartroza erozivă a articulațiilor interfalangiene distale ale mâinilor cu sinovită reactivă poate semăna, de asemenea, cu artrita psoriazică (formă distală). Cu toate acestea, de regulă, osteoartroza nu este însoțită de modificări inflamatorii ale sângelui, semne de afectare a coloanei vertebrale (durere inflamatorie în orice parte a coloanei vertebrale), psoriazis al pielii și unghiilor. Spre deosebire de boala Bechterew, spondilartrita psoriazică nu este însoțită de tulburări funcționale semnificative, adesea asimptomatică, sacroileita este asimetrică, adesea progresând lent, osificări paravertebrale grosiere sunt detectate pe radiografiile coloanei vertebrale.
Anumite dificultăți de diferențiere prezintă artrita psoriazică, dacă aceasta din urmă apare cu keratodermie a palmelor și tălpilor, leziuni ale unghiilor. Diferențierea acestor boli trebuie să se bazeze pe natura leziunii cutanate, precum și pe baza relației cronologice dintre apariția inflamației articulare și infecția urogenitală și intestinală acută. În artrita psoriazică, erupția cutanată este persistentă. Pacienții prezintă adesea hiperuricemie, ceea ce necesită excluderea gutei. Asistența diagnostică poate fi oferită prin examinarea lichidului cefalorahidian, biopsie tisulară (dacă există tofi) pentru detectarea cristalelor de acid uric.
Cine să contactați?
Tratament artrita psoriazică
Scopul terapiei este de a avea un impact adecvat asupra principalelor manifestări clinice ale artritei psoriazice:
- psoriazisul pielii și unghiilor;
- spondilită;
- dactilită;
- entezită.
Indicații pentru spitalizare
Indicațiile pentru spitalizare sunt:
- cazuri complexe de diagnostic diferențial;
- leziuni articulare poli- sau oligoarticulare;
- artrită psoriazică recurentă a articulațiilor genunchiului; necesitatea injectării în articulațiile extremităților inferioare;
- selecția terapiei DMARD;
- efectuarea terapiei cu agenți biologici;
- evaluarea tolerabilității terapiei prescrise anterior.
Tratament non-medicamentos pentru artrita psoriazică
Utilizarea unui set de exerciții terapeutice atât în spital, cât și acasă este deosebit de importantă pentru pacienții cu spondilită psoriazică, pentru a reduce durerea, rigiditatea și a crește mobilitatea generală.
Pentru pacienții cu activitate redusă, se recomandă tratamentul balnear cu băi de hidrogen sulfurat și radon.
Tratamentul medicamentos al artritei psoriazice
Terapia standard pentru artrita psoriazică include AINS, DMARD-uri și injecții intraarticulare cu GC.
AINS
Diclofenacul și indometacinul sunt utilizate în principal în doze terapeutice medii. Recent, AINS selective au fost utilizate pe scară largă în reumatologia practică pentru a reduce efectele adverse din tractul gastrointestinal.
Glucocorticoizi sistemici
Nu există dovezi ale eficacității lor bazate pe rezultatele studiilor controlate efectuate în artrita psoriazică, cu excepția opiniei experților și a descrierilor observațiilor clinice individuale. Utilizarea glucocorticosteroizilor nu este recomandată din cauza riscului de exacerbare a psoriazisului.
Administrarea intraarticulară de glucocorticosteroizi este utilizată în forma mono-oligoarticulară a artritei psoriazice, precum și pentru reducerea severității simptomelor de sacroileită prin administrarea de glucocorticosteroizi în articulațiile sacroiliace.
Medicamente antiinflamatoare de bază
Sulfasalazină: eficientă împotriva simptomelor inflamației articulare, dar nu inhibă dezvoltarea semnelor radiografice de distrucție articulară, de obicei bine tolerată de pacienți, prescrisă în doză de 2 g/zi.
Metotrexat: Au fost efectuate două studii controlate cu placebo. Unul a demonstrat eficacitatea metotrexatului intravenos pulsatil la o doză de 1-3 mg/kg greutate corporală, altul a demonstrat eficacitatea metotrexatului la o doză de 7,5-15 mg/săptămână administrat oral, iar un al treilea a demonstrat o eficacitate mai mare a metotrexatului la o doză de 7,5-15 mg/săptămână comparativ cu ciclosporina A la o doză de 3-5 mg/kg. Metotrexatul a avut un efect pozitiv asupra principalelor manifestări clinice ale artritei psoriazice și psoriazisului, dar nu a inhibat dezvoltarea semnelor radiografice de distrugere articulară.
Când metotrexatul a fost utilizat în doze mari, un pacient a decedat din cauza aplaziei măduvei osoase.
Ciclosporină: Nu au fost efectuate studii placebo-controlate. Studiile comparative controlate ale ciclosporinei în doză de 3 mg/kg pe zi și ale altor DMARD-uri au demonstrat un efect pozitiv asupra manifestărilor clinice ale inflamației articulare și psoriazisului, evaluate prin evaluarea generală a activității artritei psoriazice de către medic și pacient (efect total mediu). Cu o perioadă de urmărire de 2 ani, s-a observat că progresia semnelor radiografice de afectare articulară a încetinit.
Leflunomidă: eficacitatea medicamentului a fost demonstrată într-un studiu internațional controlat, dublu-orb. Leflunomida a avut un efect pozitiv asupra evoluției artritei psoriazice, conform numărului de articulații dureroase și umflate, evaluării globale a activității bolii de către medic și pacient. La 59% dintre pacienți, ca urmare a tratamentului, s-a obținut o îmbunătățire conform criteriilor de eficacitate a terapiei PsARC (Psoriatic Arthritis Response Criteria), principalii indicatori ai calității vieții s-au îmbunătățit, severitatea psoriazisului a scăzut (efect general slab). În același timp, leflunomida a încetinit dezvoltarea modificărilor distructive la nivelul articulațiilor.
Medicamentul se administrează oral în doză de 100 mg/zi în primele trei zile, apoi în doză de 20 mg/zi.
Sărurile de aur și medicamentele aminochinoline (hidroxiclorochina, clorochina) sunt ineficiente pentru artrita psoriazică.
Inhibitori ai TNF-α
Indicații pentru utilizarea inhibitorilor TNF-α: lipsa efectului terapiei cu DMARD, în combinație sau separat, în doze terapeutice adecvate:
- activitate constantă ridicată a bolii (numărul articulațiilor dureroase este mai mare de trei, numărul articulațiilor umflate este mai mare de trei, dactilita este considerată o singură articulație);
- dactilită acută;
- enthesopatie generalizată;
- spondilita psoriazică.
Eficacitatea infliximabului în artrita psoriazică a fost confirmată prin studii multicentrice, randomizate, controlate cu placebo, IMPACT și IMPACT-2 (Infliximab Multinational Psoriatic Arthritis Controlled Trial), care au inclus peste 300 de pacienți.
Infliximab se administrează în doză de 3-5 mg/kg în asociere cu metotrexat sau în monoterapie (în caz de intoleranță sau contraindicații la utilizarea metotrexatului), conform schemei standard.
Algoritmul terapiei artritei psoriazice depinde de manifestările clinice. Secvența de prescriere a principalelor grupuri de medicamente.
- Artrita psoriazică periferică:
- AINS;
- DMARD-uri;
- administrarea intraarticulară de glucocorticosteroizi;
- Inhibitori ai TNF și (infliximab).
- Psoriazisul pielii și unghiilor:
- unguente cu steroizi;
- Terapia PUVA;
- utilizarea sistemică a metotrexatului;
- utilizarea sistemică a ciclosporinei;
- Inhibitori ai TNF-α (infliximab).
- Spondilita psoriazică:
- AINS;
- injectarea de glucocorticosteroizi în articulațiile sacroiliace;
- terapie pulsată cu glucocorticosteroizi;
- Inhibitori ai TNF-α (infliximab).
- Dactilită:
- AINS;
- administrarea intraarticulară sau periarticulară de glucocorticosteroizi;
- Inhibitori ai TNF-α (infliximab).
- Entezită:
- AINS;
- administrarea periarticulară de glucocorticosteroizi;
- Inhibitori ai TNF-α (infliximab).
Tratamentul chirurgical al artritei psoriazice
Metodele de tratament chirurgical sunt necesare în cazul leziunilor distructive ale articulațiilor mari de susținere (articulațiile genunchiului și șoldului, articulațiile mâinii și picioarelor) cu tulburări funcționale pronunțate. În aceste cazuri, se efectuează endoproteze ale articulațiilor șoldului și genunchiului, operații reconstructive la nivelul mâinilor și picioarelor. Procesele inflamatorii persistente ale articulațiilor genunchiului reprezintă o indicație pentru sinovectomie chirurgicală sau artroscopică.
Perioade aproximative de incapacitate de muncă
Durata invalidității pentru artrita psoriazică este de 16-20 de zile.
Managementul ulterioar
După externarea din spital, pacientul trebuie să fie sub supravegherea unui reumatolog și dermatolog la locul de reședință pentru a monitoriza tolerabilitatea și eficacitatea terapiei, a trata prompt exacerbările proceselor inflamatorii la nivelul articulațiilor și a evalua necesitatea terapiei biologice.
Ce ar trebui să știe un pacient despre artrita psoriazică?
La primele semne de inflamație la nivelul articulațiilor, un pacient cu psoriazis ar trebui să consulte un reumatolog. Dacă ați fost diagnosticat cu artrită psoriazică, dar urmați un tratament adecvat și la timp, vă puteți menține activitatea și capacitatea de muncă timp de mulți ani. Alegerea unui program de terapie depinde de forma clinică a bolii, de activitatea procesului inflamator la nivelul articulațiilor și coloanei vertebrale, de prezența bolilor concomitente. În timpul tratamentului, străduiți-vă să respectați pe deplin toate recomandările reumatologului și dermatologului, consultați periodic un medic pentru a monitoriza eficacitatea și tolerabilitatea tuturor medicamentelor prescrise.
Mai multe informații despre tratament
Medicamente
Prognoză
Dacă artrita psoriazică progresează rapid, însoțită de apariția unor modificări erozive cu afectare semnificativă a funcției articulare, în special în cazul unei forme mutilante a bolii sau al dezvoltării necrozei ischemice a articulațiilor mari (de susținere), prognosticul bolii va fi grav.
Rata standard combinată a mortalității în rândul pacienților este mai mare decât în populație cu o medie de 60% și este de 1,62 (1,59 la femei și 1,65 la bărbați).
 [ 50 ]
[ 50 ]

