Expert medical al articolului
Noile publicații
Labirintită (inflamație a urechii interne)
Ultima examinare: 04.07.2025

Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
Labirintul (otita medie, inflamația urechii interne) este o boală inflamatorie a urechii interne care apare ca urmare a pătrunderii microorganismelor patogene sau a toxinelor acestora și se manifestă printr-o disfuncție combinată a receptorilor periferici ai analizatorilor vestibulari și auditivi.
Epidemiologie
Conform statisticilor sumare, până la sfârșitul anilor 1950, labirintita otogenă reprezenta 1,4-5,4% din numărul total de otite medii purulente. Având în vedere că cel mai mare număr de cazuri de labirintită este asociat cu inflamația urechii medii, prevenirea constă în diagnosticarea la timp și tratamentul eficient al otitei medii, care afectează în principal copiii. Otita medie la nivelul gingiilor este rezultatul trecerii procesului inflamator din nazofaringe și faringe prin tubul auditiv în cavitatea urechii medii. Astfel, igiena atentă a nasului, nazofaringelui și faringelui este o măsură preventivă în rândul otitei și complicațiilor otogene.
Cauze labirintită
Labirintita poate fi cauzată de diverși virusuri, bacterii și toxinele acestora, traumatisme. Sursa infecției este cel mai adesea un centru inflamator din cavitățile urechii medii sau din craniu, situat în imediata apropiere a labirintului (otită medie acută și cronică, mastoidită, colesteatom, petrozită). În inflamația purulentă a urechii medii, infecția pătrunde în labirint.
Rolul dominant aparține bacteriilor - streptococ, stafilococ, mycobacterium tuberculosis. Agentul cauzal al labirintitei meningogene este meningococul, pneumococul, mycobacterium tuberculosis, treponemul palid, virusurile gripale și oreion.
Patogeneza
Diverși factori sunt importanți pentru dezvoltarea labirintitei: reactivitatea generală și locală a organismului, natura și gradul de virulență al agentului patogen, caracteristicile manifestării procesului inflamator în urechea medie și cavitatea craniană, căile de penetrare a infecției în urechea internă. Se disting următoarele tipuri de penetrare a infecției în urechea internă: timpanogenă (din cavitatea urechii medii prin ferestrele labirintice, fistulă), meningogenă (din spațiul subarahnoidian al creierului), hematogenă (prin vase și căi limfogene la pacienții cu boli infecțioase generale de etiologie virală).
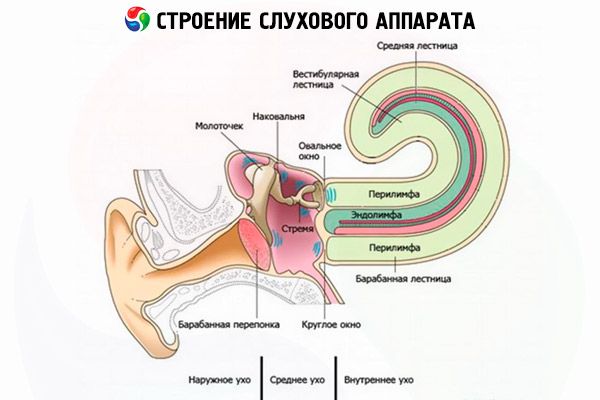
Tranziția procesului inflamator de la urechea medie este posibilă în orice parte a peretelui labirintului, dar are loc de obicei prin formațiunile membranoase ale ferestrelor labirintului și canalul semicircular lateral. În inflamația purulentă acută a urechii medii și mezotimpanita purulentă cronică, procesul inflamator se răspândește prin ferestre fără a le încălca integritatea sau prin străpungere, ceea ce duce la dezvoltarea labirintitei seroase difuze acute sau a labirintitei purulente. În epitimpanita purulentă cronică, răspândirea inflamației are loc prin distrugerea peretelui labirintului osos de către procesul patologic, adesea în combinație cu o străpungere a formațiunilor membranoase ale ferestrelor; infecția poate trece de-a lungul „căilor reformate” (vase, sigilii).
În patogeneza labirintitei rezultate în urma unui traumatism, sunt importante următoarele: încălcarea integrității labirintului osos și membranos, gradul de edem, hemoragia în spațiul peri- și endolimfatic. Dacă, pe lângă labirintită, există o încălcare a circulației sanguine într-una dintre ramurile terminale ale arterei auditive interne (compresie, stază sanguină), atunci se dezvoltă labirintită necrotică. Compresia unor artere cu diametru mic, cum ar fi artera auditivă internă, este facilitată de edemul endolimfatic, care se manifestă în special în inflamația seroasă. Labirintita limitată se observă doar în epitimpanita purulentă cronică cu carii și colesteatom. În epitimpanita purulentă cronică, distrugerea peretelui labirintului osos are loc sub influența procesului inflamator sau a colesteatomului, care, prin presiune, contribuie la crearea unei fistule labirintice.
Cel mai adesea, fistula este localizată în zona canalului semicircular lateral, dar se poate forma și în zona bazei scării, a promontoriului și a altor canale semicirculare. În perioada de exacerbare a inflamației, în urechea medie apare exudatul, din cauza căruia labirintita limitată se transformă în difuză. În sifilis, este posibilă orice cale de tranziție a unui anumit proces inflamator în labirint, inclusiv hematogenă.
Din cavitatea craniană de pe partea meningelui, infecția pătrunde în urechea internă prin apeductul cohlear și canalul auditiv intern.
În patogeneza labirintitei care s-a dezvoltat ca urmare a unui traumatism, sunt importante următoarele: perturbarea integrității labirintului membranos și osos, comoția cerebrală și hemoragia în spațiile peri- și endolimfatice.
Modificările morfologice ale urechii interne în labirintita seroasă, purulentă și necrotică sunt diferite.
Labirintita seroasă se caracterizează prin edem endolimfatic, tumefacție, vacuolizare și dezintegrarea neuroepiteliului. Labirintita purulentă se caracterizează printr-o acumulare de leucocite polimorfonucleare și bacterii în spațiul perilimfatic pe fondul vaselor de sânge dilatate. Apoi, aceste modificări apar în spațiul endolimfatic, edemul progresează și apare necroza pereților membranoși și ulterior osoși ai labirintului. Cu un rezultat favorabil, este posibilă fibroza și formarea de țesut fibros nou, ceea ce duce la distrugerea tuturor elementelor repectorale și nervoase. Labirintita necrotică se caracterizează prin zone alternante de inflamație purulentă și necroză a țesuturilor moi și a capsulei labirintice. Procesul inflamator poate afecta întregul labirint sau poate fi limitat la una dintre părțile sale. Procesul se termină cu scleroză labirintică.
În cazul unei infecții specifice, labirintita prezintă anumite caracteristici morfologice. Astfel, modificările labirintitei tuberculoase se manifestă sub două forme: proliferativă și exudativ-necrotică. Lezarea urechii interne în sifilis se manifestă sub formă de meningoneurolabirintită, cu ostită a osului temporal care implică labirintul membranos. Tabloul morfologic este caracterizat prin edem, distrofie crescândă a labirintului membranos, zone de proliferare a țesutului fibros, împreună cu resorbție osoasă.
 [ 5 ]
[ 5 ]
Simptome labirintită
În cazurile tipice, labirintita acută se manifestă ca un atac labirintic cu amețeli bruște și severe, în combinație cu greață și vărsături, tulburări ale echilibrului optic și dinamic, zgomot în ureche și pierderea auzului. Amețelile sunt sistemice, foarte pronunțate; pacientul nu își poate ridica capul sau întoarce-l într-o parte; cea mai mică mișcare amplifică greața și provoacă vărsături, transpirații abundente și modificări ale culorii pielii feței. În cazul labirintitei seroase, simptomele persistă timp de 2-3 săptămâni și își pierd treptat severitatea și dispar. În cazul labirintitei purulente, după ce inflamația acută dispare, boala poate deveni prelungită.
Uneori, labirintita se dezvoltă ca o afecțiune cronică primară și se caracterizează prin simptome periodice evidente sau mai puțin pronunțate ale tulburărilor labirintice, ceea ce complică diagnosticarea precisă la timp. În prezent, în astfel de cazuri, este util să se efectueze un studiu al osului temporal folosind metode de neuroimagistică de înaltă rezoluție.
Simptomele cohleare - zgomot și pierderea auzului până la surditate - sunt observate atât în labirintita seroasă difuză, cât și în cea purulentă. Surditatea persistentă indică mai des inflamația purulentă în labirint.
Infecția meningococică afectează de obicei ambele labirinturi, fiind însoțită de tulburări vestibulare periferice ușoare; tulburarea de echilibru este mai frecventă. Pierderea completă bilaterală simultană a excitabilității vestibulare este adesea însoțită de o scădere bruscă a funcției auditive.
Labirintita tuberculoasă se caracterizează printr-o evoluție latentă cronică și disfuncție progresivă a labirintului.
Tabloul clinic al labirintitei sifilitice este variat. Cazurile tipice sunt caracterizate prin episoade fluctuante de pierdere a auzului și amețeli. În sifilisul dobândit, se disting trei forme de labirintită:
- apoplectiform - pierdere bruscă și ireversibilă, combinată sau izolată, a funcțiilor labirintului la una sau ambele urechi. Adesea există o leziune simultană a nervului facial (un proces în unghiul pontino-cerebelos). Apare în toate stadiile sifilisului, dar mai des în a doua.
- Forma acută (în sifilis) - zgomot intermitent în urechi și amețeli - cresc brusc până la sfârșitul săptămânii a 2-a-3-a, apare rapid o suprimare bruscă a funcțiilor labirintice. Observată în stadiile a doua și a treia ale sifilisului.
- formă cronică - tinitus, pierderea treptată a auzului și excitabilitate vestibulară imperceptibilă pentru pacient, care poate fi diagnosticată doar prin examinarea suplimentară a pacientului. Observată în a doua etapă a bolii.
Unde te doare?
Formulare
Labirinita se distinge.
- Conform factorului etiologic - specific și nespecific.
- Conform patogenezei - timpanogenă, meningogenă, hematogenă și traumatică.
- Labirintita timpanogenă este cauzată de pătrunderea agentului infecțios în urechea internă din cavitatea urechii medii prin ferestrele labirintice.
- Labirintita meningogenă se dezvoltă odată cu meningita datorită pătrunderii agenților infecțioși din spațiul subarahnoidian prin apeductul cohlear sau canalul auditiv intern.
- Labirintita hematogenă este cauzată de pătrunderea agenților infecțioși în urechea internă cu fluxul sanguin: apare mai des în bolile infecțioase virale.
- Labirintita traumatică este cauzată de traume (de exemplu, o fractură a bazei craniului, o rană prin împușcare).
- Prin natura procesului inflamator - seros, purulent și necrotic.
- Labirintita seroasă se caracterizează printr-o creștere a cantității de perilimfă, umflarea endostului labirintului, apariția fibrinei și a elementelor formate ale sângelui în endo- și perilimfă.
- Labirintita purulentă este cauzată de agenți patogeni ai infecției purulente și se caracterizează prin infiltrarea leucocitară a peri- și endolimfei și formarea de granulații.
- Labirintita necrotică se caracterizează prin prezența unor zone de necroză a țesuturilor moi și a labirintului osos, alternând de obicei cu focare de inflamație purulentă.
- Conform cursului clinic - acut și cronic (manifest și latent).
- Labirintita este o labirintită seroasă sau purulentă acută, manifestată prin apariția bruscă a simptomelor de disfuncție a urechii interne (amețeli cu greață și vărsături, tulburări ale echilibrului static și dinamic al corpului, zgomot în ureche, pierderea auzului); în cazul labirintitei seroase, simptomele dispar treptat după 2-2 săptămâni, în cazul labirintitei purulente, boala poate deveni cronică.
- Labirintită cronică, caracterizată prin dezvoltarea treptată a disfuncției urechii interne (amețeli cu greață și vărsături, tinitus, tulburări ale echilibrului static și dinamic al organismului, pierderea auzului), prezența unui simptom de fistulă, reflexe vestibulovegetative, vestibulosenzoriale și vestibulosomatice spontane.
- Prin prevalență - limitată și difuză (generalizată).
- Labirintita limitată este o leziune a unei zone limitate a peretelui labirintului osos; se observă în otita medie cronică și este cauzată de osteita granulantă sau de presiunea colesteatomului.
- Labirintita difuză este o labirintită purulentă sau seroasă care s-a răspândit în toate părțile labirintului osos și membranos.
- Labirintita virală se dezvoltă cel mai adesea pe fondul herpesului zoster oticus, începând cu durere în ureche și în spatele urechii, erupții veziculare în canalul auditiv extern. Combinația dintre tulburările auditive și vestibulare este adesea însoțită de pareza nervului facial. Infecția virală se răspândește la nervul vestibular, canalul semicircular posterior și sacul.
Diagnostice labirintită
Baza pentru diagnosticarea la timp a labirintitei este o anamneză fiabilă și atent colectată.
Labirintita timpanogenă este cea mai frecventă. Pentru a o diagnostica, este necesară efectuarea otoscopiei, vestibulometriei și audiometriei, radiografiei sau tomografiei computerizate a oaselor temporale. Dacă la un pacient se detectează otită medie acută sau cronică, se examinează simptomul fistulei.
Semnul patognomonic al labirintitei limitate cu fistulă, dar pe fondul funcției conservate a neuroepiteliului urechii interne, este simptomul fistulei, adică apariția amețelilor și nistagmusului spre urechea bolnavă atunci când aerul este comprimat în canalul auditiv extern.
Semnele diagnostice esențiale ale labirintitei sunt reacțiile vestibulare spontane care apar în funcție de tipul periferic. Evaluarea corectă a nistagmusului spontan în combinație cu un reflex vestibulospinal care apare armonios este de o importanță diagnostică decisivă. Direcția și intensitatea nistagmusului se modifică în funcție de severitatea procesului inflamator și de stadiul bolii.
În stadiile inițiale, atât ale labirintitei seroase, cât și ale celei purulente, nistagmusul spontan este îndreptat spre labirintul afectat și are grade de expresie I, II, III. Acest nistagmus este combinat cu o deviere a brațelor și corpului spre componenta lentă, se observă timp de câteva ore, uneori zile, schimbându-și treptat direcția în sens opus (spre labirintul sănătos). Apariția nistagmusului spontan în direcția opusă este rezultatul dezvoltării unor mecanisme compensatorii în secțiunile centrale ale analizatorului vestibular, care vizează egalizarea stării funcționale a celor două labirinturi. Acest tip de nistagmus este rar observat și detectat, deoarece persistă pentru o perioadă scurtă de timp.
Adesea, nistagmusul spontan, care lipsește în timpul evaluării vizuale, este înregistrat prin electronistagmografie. După 2-3 săptămâni, nistagmusul spontan dispare. Reacțiile vestibulare experimentale în această perioadă de labirintită sunt contraindicate și nepotrivite, deoarece pot provoca amețeli crescute și nu ajută la stabilirea unui diagnostic. Cu toate acestea, testele vestibulare experimentale ulterioare ne permit să identificăm asimetria nistagmusului de-a lungul labirintului, faza de supresie și să evaluăm dezvoltarea reacțiilor compensatorii vestibulare centrale. Inițial, o scădere a excitabilității vestibulare pe partea labirintului afectat este însoțită de hiperreflexie pe partea labirintului sănătos, iar în perioada recurentă a bolii, vestibulometria relevă hiporeflexie simetrică și absența nistagmusului spontan. Pe lângă nistagmusul spontan, se evidențiază și alte simptome labirintice - tulburări de mers și devierea capului și a corpului către partea sănătoasă. Este important de știut că întoarcerea capului în lateral la un pacient cu labirintită este însoțită de o schimbare a direcției nistagmusului spontan, ceea ce duce la o modificare a direcției deviației trunchiului pacientului. În patologia cerebrală, pacientul deviază întotdeauna spre leziune.
La examinarea auzului la pacienții cu labirintită, se observă o pierdere a auzului de tip mixt, cel mai adesea cu o predominanță a pierderii auzului neurosenzorial.
În sifilisul congenital, evoluția și simptomele depind de severitatea infecției și de modificările specifice din organism. Boala începe în copilărie și se manifestă prin simptome de disfuncție a urechii interne. În sifilisul congenital tardiv, un simptom atipic al fistulei este adesea detectat în prezența unui timpan intact și în absența unei fistule în canalul semicircular lateral. Spre deosebire de simptomul tipic al fistulei, nistagmusul cu compresie în canalul auditiv extern este îndreptat spre partea sănătoasă, iar cu decompresie - spre urechea iritată.
Particularitatea cursului labirintitei traumatice constă în natura și severitatea leziunii în sine.
Screening
Neefectuat.
 [ 8 ]
[ 8 ]
Indicații pentru consultarea altor specialiști
În funcție de etiologia bolii, în unele cazuri este necesară o consultație cu un neurolog, neurochirurg sau dermatovenerolog.
Ce trebuie să examinăm?
Diagnostic diferentiat
În labirintita timpanogenă și traumatică, infecția purulentă poate pătrunde în cavitatea craniană, provocând complicații intracraniene - meningită și abces. Diagnosticul complicațiilor intracraniene poate fi dificil. Deteriorarea stării generale, febra, cefaleea, amețelile accentuate și simptomele cerebeloase sunt tipice. Pentru a identifica complicațiile, sunt necesare tomografia computerizată a creierului și consultarea unui neurolog și neuro-oftalmolog.
Prin urmare, pentru a recunoaște labirintita este necesar:
- stabilirea faptului existenței unei boli a urechii interne (anamneză);
- pentru a se asigura că boala este de natură infecțioasă;
- clarificați factorul etnologic;
- determinați prevalența procesului în labirint.
Diagnosticul nu este dificil dacă există tulburări vetibulo-auditive caracteristice cauzate de infecție. Se iau în considerare datele anamnestice, rezultatele otoscopiei, testele auditive și vestibulometrice, precum și rezultatele pozitive ale testului fistulei. În prezent, nu este de o importanță semnificativă radiografia oaselor temporale, așa cum se întâmpla anterior, ci tomografia computerizată (CT) și tomografia computerizată (RMN) ale creierului și urechii interne. RMN-ul și CT-ul de înaltă rezoluție cu vizualizarea structurilor urechii interne au devenit cele mai importante metode de diagnostic pentru examinarea patologiilor urechii interne, inclusiv labirintita de geneză inflamatorie.
Audiometria și vestibulometria ajută la identificarea naturii periferice a tulburărilor auditive și vestibulare. Este caracteristic faptul că, în cazul patologiei urechii interne non-purulente, surditatea este rară (infarct al urechii interne). O evaluare completă a rezultatelor tuturor metodelor de examinare a pacientului contribuie la diagnosticarea cu succes a labirintitei. Diagnosticul diferențial trebuie efectuat și în cazul pahimeningitei otogene limitate (arahnoiditei) a fosei craniene posterioare și a unghiului cerebelopontin, trombozei acute a arterei auditive. Arahnoidita otogenă se caracterizează prin simptome otoneurologice care relevă o leziune combinată a rădăcinii nervilor cranieni VIII, V și VII. Tromboza acută a arterei auditive interne se caracterizează prin simptome acute de pierdere a funcției receptorilor auditivi și vestibulari pe fondul patologiei vasculare (hipertensiune arterială, ateroscleroză).
Cine să contactați?
Tratament labirintită
Tratamentul se efectuează într-un spital, ținând cont de etiologia și patogeneza bolii,
Tratamentul medicamentos al labirintitei
Tratamentul conservator include utilizarea antibioticelor, ținând cont de sensibilitatea la agentul patogen și de penetrarea acestuia prin bariera hematolabirintină. Pacienților cu labirintită li se prescriu medicamente care au efect antiinflamator, hiposensibilizant, normalizând procesele metabolice din urechea internă și creier. În timpul unui atac labirintic - vestibulolitice, medicamente care îmbunătățesc alimentarea cu sânge a urechii interne.
Tratamentul chirurgical al labirintitei
Tratamentul chirurgical al labirintitei otogene implică îndepărtarea obligatorie a focarului purulent din cavitățile urechii medii și revizuirea atentă a peretelui promontoriu. Chirurgia sanitară a urechii se efectuează pentru orice formă de labirintită. Intervențiile chirurgicale asupra labirintului sunt indicate pentru labirintita purulentă și sechestrarea labirintului. Labirintotomia se limitează la drenajul focarului purulent din urechea internă prin deschiderea acesteia și îndepărtarea conținutului patologic. Mastoidectomia pentru labirintita acută necomplicată se efectuează numai în cazurile în care procesul mastoid este implicat. Complicațiile intracraniene labirintogene necesită labirintectomie: întregul labirint este îndepărtat, dura mater a fosei craniene posterioare este expusă și se creează un drenaj bun al cavității craniene.
Profilaxie
Salubrizarea focarelor de infecție din cavitatea urechii medii.
Prognoză
Perioadele aproximative de incapacitate de muncă variază de la 3 săptămâni la 3 luni. Perioadele sunt determinate de restabilirea lentă a funcției vestibulare.

