Expert medical al articolului
Noile publicații
Stenoza mitrală
Ultima examinare: 04.07.2025

Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
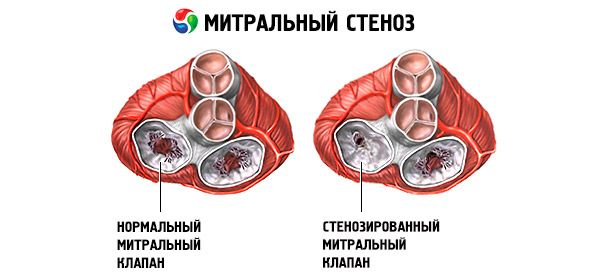
Stenoza mitrală este o îngustare a orificiului mitral care împiedică fluxul sanguin din atriul stâng către ventriculul stâng. Cea mai frecventă cauză este febra reumatică. Simptomele sunt aceleași ca și cele ale insuficienței cardiace. Tonul de deschidere și suflul diastolic sunt determinate obiectiv. Diagnosticul se stabilește prin examen fizic și ecocardiografie. Prognosticul este favorabil. Tratamentul medicamentos al stenozei mitrale include diuretice, beta-blocante sau blocante ale canalelor de calciu care scad frecvența cardiacă și anticoagulante. Tratamentul chirurgical al cazurilor mai severe de stenoză mitrală constă în valvulotomie cu balon, comisurotomie sau înlocuire valvulară.
Epidemiologie
Aproape întotdeauna, stenoza mitrală este o consecință a febrei reumatice acute. Incidența variază semnificativ: în țările dezvoltate se observă 1-2 cazuri la 100.000 de locuitori, în timp ce în țările în curs de dezvoltare (de exemplu, în India), defectele reumatice ale valvei mitrale se observă în 100-150 de cazuri la 100.000 de locuitori.
Cauze stenoza mitrală
Stenoza mitrală este aproape întotdeauna o consecință a febrei reumatice acute (FR). Stenoza mitrală izolată, „pură”, apare în 40% din cazuri la toți pacienții cu cardiopatie reumatică; în alte cazuri, este combinată cu insuficiență și afectarea altor valve. Cauzele rare ale stenozei mitrale includ bolile reumatice (artrita reumatoidă, lupusul eritematos sistemic) și calcificarea inelului mitral.
Patogeneza
În stenoza mitrală reumatică, există compactare, fibroză și calcificare a cuspidelor valvulare, fuziune de-a lungul comisurilor cu afectarea frecventă a corzilor. În mod normal, aria orificiului mitral este de 4-6 cm2 , iar presiunea din atriul stâng nu depășește 5 mm Hg. Când orificiul atrioventricular stâng se îngustează la 2,5 cm2 , apare un obstacol în calea fluxului sanguin normal din atriul stâng către ventriculul stâng și gradientul de presiune valvulară începe să crească. Ca urmare, presiunea din atriul stâng crește la 20-25 mm Hg. Gradientul de presiune rezultat între atriul stâng și ventriculul stâng promovează mișcarea sângelui prin orificiul îngustat.
Pe măsură ce stenoza progresează, gradientul de presiune transmitrală crește, ceea ce ajută la menținerea fluxului sanguin diastolic prin valvă. Conform formulei lui Gorlin, aria valvei mitrale (5MC) este determinată de valorile gradientului transmitral (MG) și ale fluxului sanguin mitral (MBF):
BMK - MK/37.7 • ∆DM
Principala consecință hemodinamică a defectelor valvei mitrale este congestia circulației pulmonare (PC). Cu o creștere moderată a presiunii în atriul stâng (nu mai mult de 25-30 mm Hg), fluxul sanguin în PC este împiedicat. Presiunea din venele pulmonare crește și este transmisă prin capilare către artera pulmonară, rezultând dezvoltarea hipertensiunii pulmonare venoase (sau pasive). Cu o creștere a presiunii în atriul stâng cu mai mult de 25-30 mm Hg, crește riscul de ruptură a capilarelor pulmonare și dezvoltarea edemului pulmonar alveolar. Pentru a preveni aceste complicații, apare un spasm reflex protector al arteriolelor pulmonare. Ca urmare, fluxul sanguin către capilarele celulare din ventriculul drept scade, dar presiunea din artera pulmonară crește brusc (se dezvoltă hipertensiune pulmonară arterială sau activă).
În stadiile incipiente ale bolii, presiunea din artera pulmonară crește doar în timpul stresului fizic sau emoțional, când fluxul sanguin în CCI ar trebui să crească. Stadiile avansate ale bolii sunt caracterizate de valori ridicate ale presiunii în artera pulmonară chiar și în repaus și o creștere și mai mare sub stres. Existența pe termen lung a hipertensiunii pulmonare este însoțită de dezvoltarea proceselor proliferative și sclerotice în peretele arteriolelor CCI, care se obliterează treptat. În ciuda faptului că apariția hipertensiunii pulmonare arteriale poate fi considerată un mecanism compensator, datorită scăderii fluxului sanguin capilar, capacitatea de difuzie a plămânilor scade, de asemenea, brusc, în special sub stres, adică se activează mecanismul de progresie a hipertensiunii pulmonare datorată hipoxemiei. Hipoxia alveolară provoacă vasoconstricție pulmonară prin mecanisme directe și indirecte. Efectul direct al hipoxiei este asociat cu depolarizarea celulelor musculare netede vasculare (mediată de o modificare a funcției canalelor de potasiu din membranele celulare) și contracția acestora. Mecanismul indirect implică acțiunea mediatorilor endogeni (cum ar fi leucotrienele, histamina, serotonina, angiotensina II și catecolaminele) asupra peretelui vascular. Hipoxemia cronică duce la disfuncție endotelială, care este însoțită de o scădere a producției de factori relaxanți endogeni, inclusiv prostaciclină, prostaglandină E2 și oxid nitric. Disfuncția endotelială pe termen lung duce la obliterarea vaselor pulmonare și la leziuni endoteliale, ceea ce, la rândul său, duce la creșterea coagulării sângelui, proliferarea celulelor musculare netede cu tendință la formarea de trombi in situ și un risc crescut de complicații trombotice cu dezvoltarea ulterioară a hipertensiunii pulmonare posttrombotice cronice.
Cauzele hipertensiunii pulmonare în defectele valvei mitrale, inclusiv stenoza mitrală, sunt:
- transmiterea pasivă a presiunii din atriul stâng către sistemul venos pulmonar;
- spasm al arteriolelor pulmonare ca răspuns la creșterea presiunii în venele pulmonare;
- umflarea pereților vaselor pulmonare mici;
- obliterarea vaselor pulmonare cu leziuni endoteliale.
Mecanismul progresiei stenozei mitrale rămâne neclar până în prezent. O serie de autori consideră că principalul factor este valvulita curentă (adesea subclinică), în timp ce alții atribuie rolul principal traumatizării structurilor valvulare prin flux sanguin turbulent cu mase trombotice depuse pe valve, care stă la baza îngustării orificiului mitral.
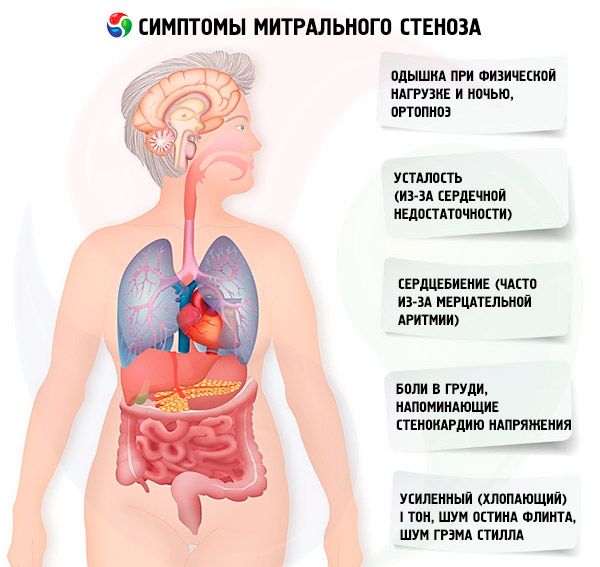
Simptome stenoza mitrală
Simptomele stenozei mitrale se corelează slab cu severitatea bolii, deoarece în majoritatea cazurilor patologia progresează lent, iar pacienții își reduc activitatea fără să observe acest lucru. Mulți pacienți nu prezintă manifestări clinice până la sarcină sau la dezvoltarea fibrilației atriale. Simptomele inițiale sunt de obicei cele ale insuficienței cardiace (dispnee la efort, ortopnee, dispnee paroxistică nocturnă, oboseală). Acestea apar de obicei la 15-40 de ani după episodul de febră reumatică, dar în țările în curs de dezvoltare simptomele pot apărea chiar și la copii. Fibrilația atrială paroxistică sau persistentă agravează disfuncția diastolică existentă, provocând edem pulmonar și dispnee acută dacă frecvența ventriculară este slab controlată.
Fibrilația atrială se poate prezenta și cu palpitații; la 15% dintre pacienții care nu primesc anticoagulante, aceasta provoacă embolie sistemică cu ischemie a membrelor sau accident vascular cerebral.
Simptomele mai puțin frecvente includ hemoptizia cauzată de ruptura vaselor pulmonare mici și edem pulmonar (în special în timpul sarcinii, când volumul sanguin crește); disfonie cauzată de compresia nervului laringian recurent stâng de către un atriu stâng sau o arteră pulmonară mărită (sindromul Ortner); simptome de hipertensiune arterială pulmonară și insuficiență ventriculară dreaptă.
Primele simptome ale stenozei mitrale
Cu o suprafață a orificiului mitral >1,5 cm2 , simptomele pot lipsi, dar o creștere a fluxului sanguin transmitral sau o scădere a timpului de umplere diastolic duc la o creștere bruscă a presiunii în atriul stâng și apariția simptomelor. Factori declanșatori ai decompensării: efort fizic, stres emoțional, fibrilație atrială, sarcină.
Primul simptom al stenozei mitrale (în aproximativ 20% din cazuri) poate fi un eveniment embolic, cel mai adesea un accident vascular cerebral cu dezvoltarea unui deficit neurologic persistent la 30-40% dintre pacienți. O treime din tromboembolii se dezvoltă în decurs de o lună de la dezvoltarea fibrilației atriale, două treimi - în primul an. Sursa emboliei este de obicei trombii localizați în atriul stâng, în special în apendicele acestuia. Pe lângă accidentele vasculare cerebrale, sunt posibile și embolii la nivelul splinei, rinichilor și arterelor periferice.
În ritmul sinusal, riscul de embolie este determinat de:
- vârstă;
- tromboză atrială stângă;
- zona orificiului mitral;
- insuficiență aortică concomitentă.
În cazul fibrilației atriale permanente, riscul de embolie crește semnificativ, mai ales dacă pacientul are antecedente de complicații similare. Creșterea spontană a contrastului în atriul stâng în timpul ecocardiografiei transesofagiene este, de asemenea, considerată un factor de risc pentru embolia sistemică.
Odată cu creșterea presiunii în CCI (în special în stadiul hipertensiunii pulmonare pasive), apar plângeri de dificultăți de respirație în timpul efortului fizic. Pe măsură ce stenoza progresează, dificultățile de respirație apar și la încărcături mai mici. Trebuie reținut faptul că plângerile de dificultăți de respirație pot lipsi chiar și cu hipertensiune pulmonară incontestabilă, deoarece pacientul poate duce un stil de viață sedentar sau poate limita subconștient activitatea fizică zilnică. Dispneea paroxistică nocturnă apare ca urmare a stagnării sângelui în CCI atunci când pacientul stă întins, ca o manifestare a edemului pulmonar interstițial și a unei creșteri bruște a tensiunii arteriale în vasele CCI. Din cauza creșterii presiunii în capilarele pulmonare și a exudării plasmei și eritrocitelor în lumenul alveolelor, se poate dezvolta hemoptizie.
Pacienții se plâng adesea de oboseală crescută, palpitații și bătăi neregulate ale inimii. Se poate observa o răgușeală tranzitorie a vocii (sindromul Ortner). Acest sindrom apare ca urmare a compresiei nervului recurent de către atriul stâng mărit.
Pacienții cu stenoză mitrală prezintă adesea dureri în piept asemănătoare anginei pectorale. Cele mai probabile cauze sunt hipertensiunea pulmonară și hipertrofia ventriculară dreaptă.
În decompensarea severă, se pot observa facies mitral (o înroșire roz-albăstruie a obrajilor, asociată cu fracție de ejecție scăzută, vasoconstricție sistemică și insuficiență cardiacă dreaptă), pulsație epigastrică și semne de insuficiență cardiacă ventriculară dreaptă.
 [ 21 ]
[ 21 ]
Inspecție și auscultație
La inspecție și palpare, pot fi detectate sunete cardiace distincte I (S1) și II (S2). S1 se palpează cel mai bine la apex, iar S2 la marginea sternală superioară stângă. Componenta pulmonară a lui S3 (P) este responsabilă pentru impuls și este un rezultat al hipertensiunii arteriale pulmonare. Pulsația vizibilă a VD, palpată la marginea sternală stângă, poate însoți distensia venoasă jugulară dacă există hipertensiune arterială pulmonară și se dezvoltă disfuncție diastolică a ventriculului drept.
Impulsul apical în stenoza mitrală este cel mai adesea normal sau diminuat, ceea ce reflectă funcția normală a ventriculului stâng și o scădere a volumului acestuia. Primul ton palpabil în regiunea precordială indică mobilitatea păstrată a valvei mitrale anterioare. În poziția bej, se poate palpa tremorul diastolic. Odată cu dezvoltarea hipertensiunii pulmonare, se observă un impuls cardiac de-a lungul marginii drepte a sternului.
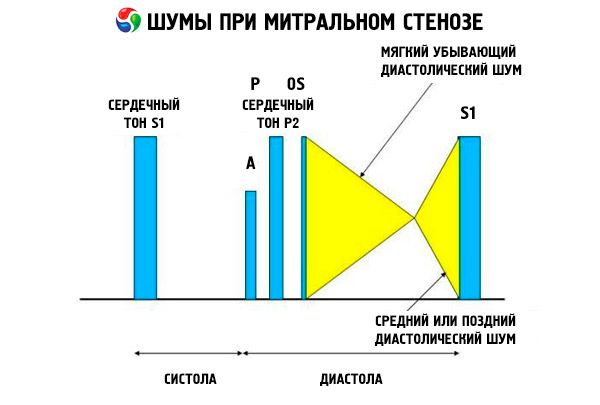
Tabloul auscultator al stenozei mitrale este destul de caracteristic și include următoarele semne:
- primul ton amplificat (aplauze), a cărui intensitate scade pe măsură ce stenoza progresează;
- tonul de deschidere al valvei mitrale după al doilea ton, care dispare odată cu calcificarea valvei;
- suflu diastolic cu maxim la apex (mezodiastolic, presistolic, pandiastolic), care trebuie ascultat în poziție laterală stângă.
Auscultația relevă un S 1 puternic cauzat de închiderea bruscă a cuspidelor valvei mitrale stenozate, ca o velă care se „umflă”; acest fenomen se aude cel mai bine la vârf. De asemenea, se aude frecvent un S divizat cu un P mărit din cauza hipertensiunii arteriale pulmonare. Cel mai proeminent este pocnitura diastolică timpurie a cuspidelor care se deschid în ventriculul stâng (VS), care este cel mai puternică la marginea sternală inferioară stângă. Este însoțită de un murmur diastolic jos, crescendo-răgușit, care se aude cel mai bine cu un stetoscop în formă de pâlnie la vârful inimii (sau peste impulsul apical palpabil) la sfârșitul expirației, când pacientul este în decubit dorsal stâng. Sunetul de deschidere poate fi slab sau absent dacă valva mitrală este sclerotică, fibroasă sau îngroșată. Clicul se apropie de P (crescând durata murmurului) pe măsură ce severitatea stenozei mitrale crește și presiunea din atriul stâng crește. Suflul diastolic crește odată cu manevra Valsalva (când sângele curge în atriul stâng), după exerciții fizice și la ghemuire și strângere de mână. Poate fi mai puțin pronunțat dacă ventriculul drept mărit deplasează ventriculul stâng posterior și când alte afecțiuni (hipertensiune arterială pulmonară, boli valvulare drepte, fibrilație atrială cu o frecvență ventriculară rapidă) reduc fluxul sanguin prin valva mitrală. Creșterea presistolică se datorează îngustării orificiului valvei mitrale în timpul contracției ventriculare stângi, care apare și în fibrilația atrială, dar numai la sfârșitul diastolei scurte, când presiunea din atriul stâng este încă ridicată.
Următoarele sufluri diastolice pot fi asociate cu suflul stenozei mitrale:
- Suflul lui Graham Still (un suflu diastolic ușor, în decrescendo, auzit cel mai bine la marginea sternală stângă și cauzat de regurgitarea valvei pulmonare din cauza hipertensiunii pulmonare severe);
- Suflu Austin-Flint (un suflu diastolic mediu până la târziu auzit la vârful inimii și cauzat de efectul fluxului regurgitant aortic asupra valvelor mitrale) atunci când cardita reumatică afectează valvele mitrală și aortică.
Tulburările care provoacă sufluri diastolice ce imită suflul stenozei mitrale includ regurgitarea mitrală (datorită fluxului sanguin mare prin orificiul mitral), regurgitarea aortică (care provoacă un suflu Austin-Flint) și mixomul atrial (care provoacă un suflu care se schimbă de obicei în intensitate și poziție cu fiecare bătaie a inimii).
Stenoza mitrală poate provoca simptome de cardiopatie pulmonară. Semnul clasic de facies mitralis (înroșirea pielii de culoarea prunei în zona osului malar) apare numai atunci când funcția cardiacă este scăzută și hipertensiunea pulmonară este severă. Cauzele facies mitralis includ vasele de piele dilatate și hipoxemia cronică.
Uneori, primele simptome ale stenozei mitrale sunt manifestări ale accidentului vascular cerebral embolic sau ale endocarditei. Aceasta din urmă apare rar în stenoza mitrală neînsoțită de regurgitare mitrală.
 [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
[ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
Manifestări clinice ale hipertensiunii pulmonare în stenoza mitrală
Primele simptome ale hipertensiunii pulmonare sunt nespecifice, ceea ce face ca diagnosticul precoce al acesteia să fie mult mai dificil.
Dispneea este cauzată atât de prezența hipertensiunii pulmonare, cât și de incapacitatea inimii de a crește debitul cardiac în timpul exercițiilor fizice. Dispneea este de obicei de natură inspiratorie, este inconstantă la debutul bolii și apare doar în timpul efortului fizic moderat, apoi, pe măsură ce presiunea din artera pulmonară crește, apare în timpul efortului fizic minim și poate fi prezentă și în repaus. În cazul hipertensiunii pulmonare crescute, poate apărea o tuse seacă. Trebuie reținut faptul că pacienții își pot limita subconștient activitatea fizică, adaptându-se la un anumit stil de viață, astfel încât plângerile de dispnee lipsesc uneori chiar și în cazul hipertensiunii pulmonare incontestabile.
Slăbiciune, oboseală crescută - cauzele acestor plângeri pot fi un debit cardiac fix (cantitatea de sânge ejectată în aortă nu crește ca răspuns la efort fizic), rezistență vasculară pulmonară crescută, precum și perfuzie scăzută a organelor periferice și a mușchilor scheletici din cauza circulației periferice afectate.
Amețelile și leșinul sunt cauzate de encefalopatia hipoxică și sunt de obicei provocate de efort fizic.
Durerea persistentă în spatele sternului și la stânga acestuia este cauzată de supraîntinderea arterei pulmonare, precum și de alimentarea insuficientă cu sânge a miocardului hipertrofiat (insuficiență coronariană relativă).
Palpitații cardiace și bătăi neregulate ale inimii. Aceste simptome sunt asociate cu apariția frecventă a fibrilației atriale.
Hemoptizia apare ca urmare a rupturii anastomozelor pulmonare-bronșice sub influența hipertensiunii pulmonare venoase ridicate și poate fi, de asemenea, o consecință a creșterii presiunii în capilarele pulmonare și a scurgerii de plasmă și eritrocite în lumenul alveolelor. Hemoptizia poate fi, de asemenea, un simptom al emboliei pulmonare și al infarctului pulmonar.
Pentru a caracteriza severitatea hipertensiunii pulmonare, se utilizează clasificarea funcțională propusă de OMS pentru pacienții cu insuficiență circulatorie:
- clasa I - pacienți cu hipertensiune pulmonară, dar fără limitare a activității fizice. Activitatea fizică normală nu provoacă dificultăți de respirație, slăbiciune, dureri în piept, amețeli;
- clasa II - pacienți cu hipertensiune pulmonară, ceea ce duce la o oarecare reducere a activității fizice. În repaus, se simt confortabil, dar activitatea fizică normală este însoțită de apariția dificultăților de respirație, slăbiciunii, durerilor în piept, amețelilor;
- clasa III - pacienți cu hipertensiune pulmonară, ceea ce duce la o limitare marcată a activității fizice. În repaus, se simt confortabil, dar o activitate fizică ușoară provoacă dificultăți de respirație, slăbiciune, dureri în piept, amețeli;
- clasa IV - pacienți cu hipertensiune pulmonară care nu pot desfășura nicio activitate fizică fără simptomele enumerate. Dificultăți de respirație sau slăbiciune sunt uneori prezente chiar și în repaus, disconfortul crește odată cu activitatea fizică minimă.
Unde te doare?
Formulare
Stenoza mitrală este clasificată în funcție de severitate (ACC/AHA/ASE 2003, actualizare a ghidului pentru aplicarea clinică a ecocardiografiei).
Clasificarea stenozei mitrale după grad
Gradul de stenoză |
Aria orificiului mitral, cm2 |
Gradient transmitral, mmHg |
Presiunea sistolică în artera pulmonară, mm Hg |
Uşor |
>1,5 |
<5 |
<30 |
Moderat |
1,0-1,5 |
5-10 |
30-50 |
Greu |
<1 0 |
>10 |
>50 |
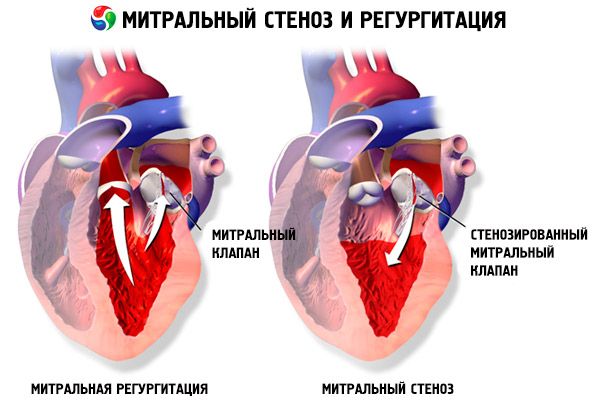
În stenoza mitrală, valvele valvei mitrale devin îngroșate și imobilizate, iar orificiul mitral se îngustează din cauza fuziunii comisurilor. Cea mai frecventă cauză este febra reumatică, deși majoritatea pacienților nu își amintesc că au avut boala. Cauzele mai rare includ stenoza mitrală congenitală, endocardita infecțioasă, lupusul eritematos sistemic, mixomul atrial, artrita reumatoidă și sindromul carcinoid malign cu șunt atrial dreapta-stânga. Regurgitarea mitrală (RM) poate coexista cu stenoza mitrală dacă valva nu se închide complet. Mulți pacienți cu stenoză mitrală datorată febrei reumatice au, de asemenea, regurgitare aortică.
Aria normală a orificiului valvei mitrale este de 4–6 cm² . O arie de 1–2 cm² indică stenoză mitrală moderată până la severă și provoacă adesea simptome clinice în timpul exercițiilor fizice. O arie < 1 cm² reprezintă stenoză critică și poate provoca simptome în repaus. Dimensiunea și presiunea atriului stâng cresc progresiv pentru a compensa stenoza mitrală. Presiunile venoase și capilare pulmonare cresc, de asemenea, și pot provoca hipertensiune pulmonară secundară, ducând la insuficiență ventriculară dreaptă și regurgitare tricuspidiană și pulmonară. Rata de progresie a patologiei variază.
Patologia valvelor cu dilatarea atriului stâng predispune la dezvoltarea fibrilației atriale (FA) și a tromboembolismului.
Diagnostice stenoza mitrală
Diagnosticul preliminar se pune clinic și se confirmă prin ecocardiografie. Ecocardiografia bidimensională oferă informații despre gradul de calcificare valvulară, dimensiunea atriului stâng și stenoză. Ecocardiografia Doppler oferă informații despre gradientul transvalvular și presiunea arterei pulmonare. Ecocardiografia transesofagiană poate fi utilizată pentru a detecta sau exclude trombi mici în atriul stâng, în special în apendicele atrial stâng, care sunt adesea nedetectabili prin examinare transtoracică.
Radiografia toracică arată de obicei ștergerea marginii stângi a inimii din cauza unei dilatări a apendice atriale stângi. Trunchiul principal al arterei pulmonare poate fi vizibil; diametrul arterei pulmonare drepte descendente depășește 16 mm dacă hipertensiunea pulmonară este severă. Venele pulmonare ale lobilor superiori pot fi dilatate deoarece venele lobilor inferiori sunt comprimate, provocând congestie a lobilor superiori. O umbră dublă a unui atriu stâng mărit poate fi observată de-a lungul conturului inimii drepte. Liniile orizontale din câmpurile pulmonare posterioare inferioare (liniile Kerley) indică edem interstițial asociat cu o presiune crescută a atriului stâng.
Cateterismul cardiac este prescris doar pentru detectarea preoperatorie a bolilor coronariene: este posibilă evaluarea măririi atriului stâng, a presiunii din arterele pulmonare și a zonei valvulare.
ECG-ul pacientului este caracterizat prin apariția unui P-mitral (lat, cu o crestătură PQ), o deviere a axei electrice a inimii spre dreapta, în special odată cu dezvoltarea hipertensiunii pulmonare, precum și hipertrofia ventriculelor drept (cu stenoză mitrală izolată) și stâng (cu combinație cu insuficiență mitrală).
Severitatea stenozei se evaluează prin ecografie Doppler. Gradientul mediu de presiune transmitrală și aria valvei mitrale pot fi determinate destul de precis folosind tehnologia undelor continue. De mare importanță este evaluarea gradului de hipertensiune pulmonară, precum și a regurgitării mitrale și aortice concomitente.
Informații suplimentare pot fi obținute utilizând un test de stres (ecocardiografie de stres) cu înregistrarea fluxului sanguin transmitral și tricuspidian. Dacă aria valvei mitrale este < 1,5 cm2 și gradientul de presiune este > 50 mmHg (după stres), trebuie luată în considerare valvuloplastia mitrală cu balon.
În plus, contrastul spontan în timpul ecocardiografiei transesofagiene este un predictor independent al complicațiilor embolitice la pacienții cu stenoză mitrală.
Ecocardiografia transesofagiană permite clarificarea prezenței sau absenței unui tromb atrial stâng, clarificarea gradului de regurgitare mitrală în valvuloplastia mitrală cu balon planificată. În plus, examinarea transesofagiană permite evaluarea cu precizie a stării aparatului valvular și a severității modificărilor structurilor subvalvulare, precum și evaluarea probabilității de restenoză.
Cateterizarea cardiacă și a vaselor majore se efectuează atunci când este planificată o intervenție chirurgicală, iar datele testelor neinvazive nu oferă un rezultat definitiv. Măsurarea directă a presiunii atriale stângi și a ventriculului stâng necesită cateterizare transseptală, care este asociată cu un risc nejustificat. O metodă indirectă de măsurare a presiunii atriale stângi este presiunea în pană a arterei pulmonare.
Ce trebuie să examinăm?
Diagnostic diferentiat
Cu o examinare atentă, diagnosticul de boală a valvei mitrale este de obicei fără îndoială.
Stenoza mitrală se diferențiază și de mixomul atrial stâng, alte defecte valvulare (insuficiență mitrală, stenoză tricuspidiană), defectul septal atrial, stenoza venei pulmonare și stenoza mitrală congenitală.
 [ 51 ], [ 52 ], [ 53 ], [ 54 ], [ 55 ], [ 56 ], [ 57 ]
[ 51 ], [ 52 ], [ 53 ], [ 54 ], [ 55 ], [ 56 ], [ 57 ]
Exemple de formulare a diagnosticului
- Cardiopatie reumatică. Boală valvulară mitrală combinată cu stenoză predominantă a orificiului atrioventricular stâng gradul III. Fibrilație atrială, formă permanentă, tahisistolă. Hipertensiune pulmonară moderată. Stadiul NK PB, FC III.
- Cardiopatie reumatică. Defect combinat al valvei mitrale. Înlocuire valvulară mitrală (Medinzh - 23) din ZZ/MM/GG. Stadiul NK IIA, II FC.
Cine să contactați?
Tratament stenoza mitrală
Principalele obiective ale tratamentului pacienților cu stenoză mitrală sunt îmbunătățirea prognosticului și creșterea speranței de viață, precum și ameliorarea simptomelor bolii.
Pacienților asimptomatici li se recomandă limitarea activității fizice intense. În cazurile de decompensare și insuficiență cardiacă cronică, se recomandă restricția de sodiu din alimente.
Tratamentul medicamentos al stenozei mitrale
Terapia medicamentoasă poate fi utilizată pentru a controla simptomele stenozei mitrale, de exemplu în pregătirea pentru intervenția chirurgicală. Diureticele reduc presiunea atrială stângă și ameliorează simptomele asociate cu stenoza mitrală. Cu toate acestea, diureticele trebuie utilizate cu precauție deoarece pot reduce debitul cardiac. Beta-blocantele și blocantele canalelor de calciu (verapamil și diltiazem) reduc frecvența cardiacă în repaus și în timpul exercițiilor fizice, îmbunătățind umplerea ventriculară stângă prin prelungirea diastolei. Aceste medicamente pot ameliora simptomele asociate cu activitatea fizică și sunt indicate în special în tahicardia sinusală și fibrilația atrială.
Fibrilația atrială este o complicație frecventă a stenozei mitrale, în special la persoanele în vârstă. Riscul de tromboembolism în prezența fibrilației atriale crește semnificativ (supraviețuirea la 10 ani este de 25% la pacienți, comparativ cu 46% la pacienții cu ritm sinusal).
Sunt indicate anticoagulante indirecte (warfarină, doză inițială 2,5-5,0 mg, sub controlul INR);
- toți pacienții cu stenoză mitrală complicată de fibrilație atrială (formă paroxistică, persistentă sau permanentă);
- pacienți cu antecedente de evenimente embolitice, chiar și cu ritm sinusal păstrat;
- pacienți cu tromb în atriul stâng;
- pacienții cu stenoză mitrală severă și acei pacienți a căror dimensiune a atriului stâng este >55 mm.
Tratamentul se efectuează sub controlul INR-ului, ale cărui niveluri țintă sunt de la 2 la 3. Dacă pacientul dezvoltă complicații embolitice în ciuda tratamentului anticoagulant, se recomandă adăugarea de acid acetilsalicilic în doză de 75-100 mg/zi (alternativele sunt dipiridamolul sau clopidogrelul). Trebuie menționat că nu au fost efectuate studii randomizate controlate privind utilizarea anticoagulantelor la pacienții cu stenoză mitrală; recomandările se bazează pe extrapolarea datelor obținute în cohorte de pacienți cu fibrilație atrială.
Întrucât dezvoltarea fibrilației atriale la un pacient cu stenoză mitrală este însoțită de decompensare, tratamentul care vizează încetinirea ritmului ventricular este de primă importanță. După cum am menționat deja, beta-blocantele, verapamilul sau diltiazemul pot fi medicamentele de elecție. De asemenea, se poate utiliza digoxina, dar intervalul său terapeutic îngust și capacitatea sa mai slabă de a preveni accelerarea ritmului cardiac în timpul exercițiilor fizice îi limitează utilizarea în comparație cu beta-blocantele. Cardioversia electrică are, de asemenea, o utilizare limitată în fibrilația atrială persistentă, deoarece fără tratament chirurgical al fibrilației atriale probabilitatea de recidivă este foarte mare.
Tratamentul chirurgical al stenozei mitrale
Principala metodă de tratare a stenozei mitrale este chirurgicală, deoarece astăzi nu există un tratament medicamentos care să poată încetini progresia stenozei.
Pacienții cu simptome mai severe sau dovezi de hipertensiune arterială pulmonară necesită valvotomie, comisurotomie sau înlocuire valvulară.
Procedura de elecție este valvuloplastia mitrală percutanată cu balon. Aceasta este principala metodă de tratament chirurgical al stenozei mitrale. În plus, se utilizează comisurotomia deschisă și înlocuirea valvei mitrale.
Valvotomia percutană cu balon este tehnica preferată pentru pacienții mai tineri, pacienții mai în vârstă care nu tolerează proceduri mai invazive și pacienții fără calcificare valvulară semnificativă, deformitate subvalvulară, trombi atriali stângi sau regurgitare mitrală semnificativă. În cadrul acestei proceduri, sub ghidaj ecocardiografic, un balon este trecut peste septul atrial din atriul drept în atriul stâng și umflat pentru a separa valvele valvei mitrale fuzionate. Rezultatele sunt comparabile cu cele ale procedurilor mai invazive. Complicațiile sunt rare și includ regurgitare mitrală, embolie, perforație ventriculară stângă și un defect septal atrial, care este probabil să persiste dacă diferența de presiune interatrială este mare.
Valvuloplastia mitrală percutanată cu balon este indicată pentru următoarele grupuri de pacienți cu o suprafață a orificiului mitral mai mică de 1,5 cm²:
- pacienți decompensați cu caracteristici favorabile pentru valvuloplastia mitrală percutanată (clasa I, nivel de evidență B);
- pacienți decompensați cu contraindicații pentru tratamentul chirurgical sau risc chirurgical ridicat (clasa I, nivel de evidență! IC);
- în cazul corecției chirurgicale primare planificate a defectului la pacienți cu morfologie valvulară neadecvată, dar cu caracteristici clinice satisfăcătoare (clasa IIa, nivel de evidență C);
- pacienți „asimptomatici” cu caracteristici morfologice și clinice adecvate, risc crescut de complicații tromboembolice sau risc crescut de decompensare a parametrilor hemodinamici;
- cu antecedente de complicații embolitice (clasa IIa, nivel de evidență C);
- cu fenomenul de ecoucontrast spontan în atriul stâng (clasa IIa, nivel de evidență C);
- cu fibrilație atrială permanentă sau paroxistică (clasa IIa, nivel de evidență C);
- cu presiune sistolică în artera pulmonară mai mare de 50 mmHg (clasa IIa, nivel de evidență C);
- când sunt necesare intervenții chirurgicale majore non-cardiace (clasa IIa, nivel de evidență C);
- în cazul planificării sarcinii (clasa IIa, nivel de evidență C).
Caracteristicile potrivite pentru valvuloplastia mitrală percutanată sunt absența următoarelor caracteristici:
- clinic: vârstă înaintată, antecedente de comisurotomie, insuficiență cardiacă clasa funcțională IV, fibrilație atrială, hipertensiune pulmonară severă;
- Morfologic: calcificare a valvei mitrale de orice grad, evaluată prin fluorografie, arie valvei mitrale foarte mică, regurgitare tricuspidiană severă.
Pacienții cu boli subvalvulare severe, calcificări valvulare sau trombi în atriul stâng pot fi candidați pentru comisurotomie, în care valvele valvei mitrale fuzionate sunt separate folosind un dilatator introdus prin atriul stâng și ventriculul stâng (comisurotomie închisă) sau manual (comisurotomie deschisă). Ambele proceduri necesită o toracotomie. Alegerea depinde de situația chirurgicală și de gradul de fibroză și calcificare.
Chirurgia plastică a valvei mitrale (comisurotomie deschisă) sau înlocuirea acesteia se efectuează pentru următoarele indicații de clasa I.
În prezența insuficienței cardiace III-IV FC și a stenozei mitrale moderate sau severe în cazurile în care:
- Valvuloplastia mitrală cu balon nu poate fi efectuată;
- Valvuloplastia mitrală cu balon este contraindicată din cauza trombului în atriul stâng, în ciuda utilizării anticoagulantelor sau din cauza regurgitării mitrale moderate sau severe concomitente;
- Morfologia valvei nu este potrivită pentru valvuloplastia mitrală cu balon.
În stenoza mitrală moderată până la severă și regurgitarea mitrală moderată până la severă concomitentă (înlocuirea valvei este indicată dacă repararea valvei nu este posibilă).
Înlocuirea valvei este o ultimă soluție. Este prescrisă pacienților cu o suprafață a valvei mitrale < 1,5 cm² , simptome moderate până la severe și patologie valvulară (de exemplu, fibroză) care împiedică utilizarea altor metode.
Înlocuirea valvei mitrale este recomandabilă (indicații clasa IIa) în stenoza mitrală severă și hipertensiunea pulmonară severă (presiune sistolică a arterei pulmonare peste 60 mm Hg), simptome de insuficiență cardiacă clasa I-II, cu excepția cazului în care se sugerează valvuloplastie mitrală cu balon sau înlocuirea valvei mitrale. Pacienții cu stenoză mitrală care nu prezintă simptome de decompensare trebuie examinați anual. Examinarea include colectarea plângerilor, anamneza, examinarea, radiografia toracică și ECG. Dacă starea pacientului s-a modificat în perioada anterioară sau rezultatele examinării anterioare indică stenoză mitrală severă, este indicată ecocardiografia. În toate celelalte cazuri, ecocardiografia anuală nu este necesară. Dacă pacientul acuză palpitații, se recomandă monitorizarea ECG de 24 de ore (Holter) pentru a detecta paroxismele de fibrilație atrială.
În timpul sarcinii, pacientele cu stenoză ușoară până la moderată pot primi doar tratament medicamentos. Utilizarea diureticelor și beta-blocantelor este sigură. Dacă este necesar tratamentul anticoagulant, pacientelor li se prescriu injecții cu heparină, deoarece warfarina este contraindicată.
Profilaxie
Cea mai importantă problemă a tacticii de gestionare ulterioară a pacienților cu stenoză mitrală este prevenirea recăderilor de febră reumatică cu medicamente penicilinice cu eliberare prelungită prescrise pe viață, precum și tuturor pacienților după corectarea chirurgicală a defectului (inclusiv pentru prevenirea endocarditei infecțioase). Benzilpenicilina benzatinică este prescrisă într-o doză de 2,4 milioane U pentru adulți și 1,2 milioane U pentru copii, intramuscular, o dată pe lună.
Toți pacienții cu stenoză mitrală sunt indicați pentru prevenția secundară a recăderilor de febră reumatică. În plus, toți pacienții sunt indicați pentru prevenirea endocarditei infecțioase.
Pacienții asimptomatici necesită doar profilaxie împotriva febrei reumatice recurente [de exemplu, injecții intramusculare cu benzilpenicilină (sare de penicilină G sodică sterilă) 1,2 milioane de unități la fiecare 3 sau 4 săptămâni] până la vârsta de 25-30 de ani și profilaxie pentru endocardită înainte de procedurile riscante.
Prognoză
Istoricul natural al stenozei mitrale variază, dar timpul dintre debutul simptomelor și dizabilitatea severă este de aproximativ 7 până la 9 ani. Rezultatul tratamentului depinde de vârsta pacientului, starea funcțională, hipertensiunea arterială pulmonară și gradul de fibrilație atrială. Rezultatele valvulotomiei și comisurotomiei sunt echivalente, ambele metode restabilind funcția valvulară la 95% dintre pacienți. Cu toate acestea, funcția se deteriorează în timp la majoritatea pacienților, iar mulți necesită o procedură repetată. Factorii de risc pentru deces includ fibrilația atrială și hipertensiunea pulmonară. Cauza decesului este de obicei insuficiența cardiacă sau embolia pulmonară sau cerebrovasculară.
Stenoza mitrală progresează de obicei lent și are o perioadă lungă de compensare. Peste 80% dintre pacienți supraviețuiesc timp de 10 ani fără simptome sau semne moderate de ICC (clasa a II-a a infecției cardiace congestive conform NUHA). Rata de supraviețuire la 10 ani a pacienților decompensați și neoperați este semnificativ mai proastă și nu depășește 15%. Odată cu dezvoltarea hipertensiunii pulmonare severe, perioada medie de supraviețuire nu depășește 3 ani.
 [ 74 ]
[ 74 ]

