Expert medical al articolului
Noile publicații
Articulația genunchiului
Ultima examinare: 04.07.2025

Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
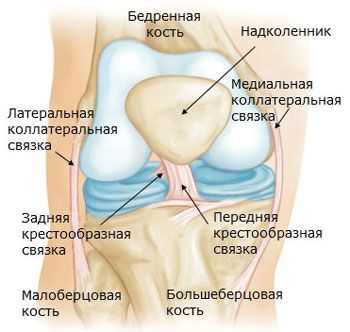
Articulația genunchiului (genul de artă) este cea mai mare și mai complexă ca structură. Este formată din femur, tibie și patelă. Suprafețele articulare ale condililor mediali și laterali ai femurului se articulează cu suprafața articulară superioară a tibiei și patelei. În interiorul articulației există cartilaje intraarticulare în formă de semilună - meniscurile lateral și medial, care sporesc congruența suprafețelor articulare și îndeplinesc, de asemenea, un rol de amortizare a șocurilor.
Meniscul lateral (meniscus lateralis) este mai lat decât meniscul medial (meniscus medialis). Marginea laterală a meniscului este fuzionată cu capsula articulară. Marginea interioară subțiată a meniscului este liberă. Capetele anterioară și posterioară ale meniscului sunt atașate de eminența intercondiliană a tibiei. Capetele anterioare ale meniscului sunt conectate prin ligamentul transvers al genunchiului (lig. transversum genus).
Citește și: |
Capsula articulară a articulației genunchiului este subțire. Pe femur este atașată la aproximativ 1 cm de marginile suprafețelor articulare, pe tibie și patelă - de-a lungul marginilor suprafețelor articulare. Membrana sinovială formează mai multe pliuri care conțin țesut adipos. Cele mai mari pliuri pterigoidiene pereche (plicae alares) sunt situate pe părțile laterale ale patelei. De la patelă până la câmpul intercondilar anterior, un pliu sinovial infrapatelar nepereche (plica synovialis infrapatellaris) se întinde vertical în jos.
Ligamentele articulației genunchiului
Articulația genunchiului este întărită de ligamente. Ligamentul colateral fibular (lig. collaterale fibulare) este extracapsular, se întinde de la epicondilul lateral al femurului până la suprafața laterală a capului peroneului. Ligamentul colateral tibial (lig. collaterale tibiale), fuzionat cu capsula, începe pe epicondilul medial al femurului și este atașat de partea superioară a marginii mediale a tibiei. Pe suprafața posterioară a articulației se află ligamentul popliteu oblic (lig. popliteum obliquum), care este fasciculul terminal al tendonului mușchiului semimembranos. Acest ligament este țesut în peretele posterior al capsulei articulare și este, de asemenea, atașat de suprafața posterioară a condilului medial al tibiei.
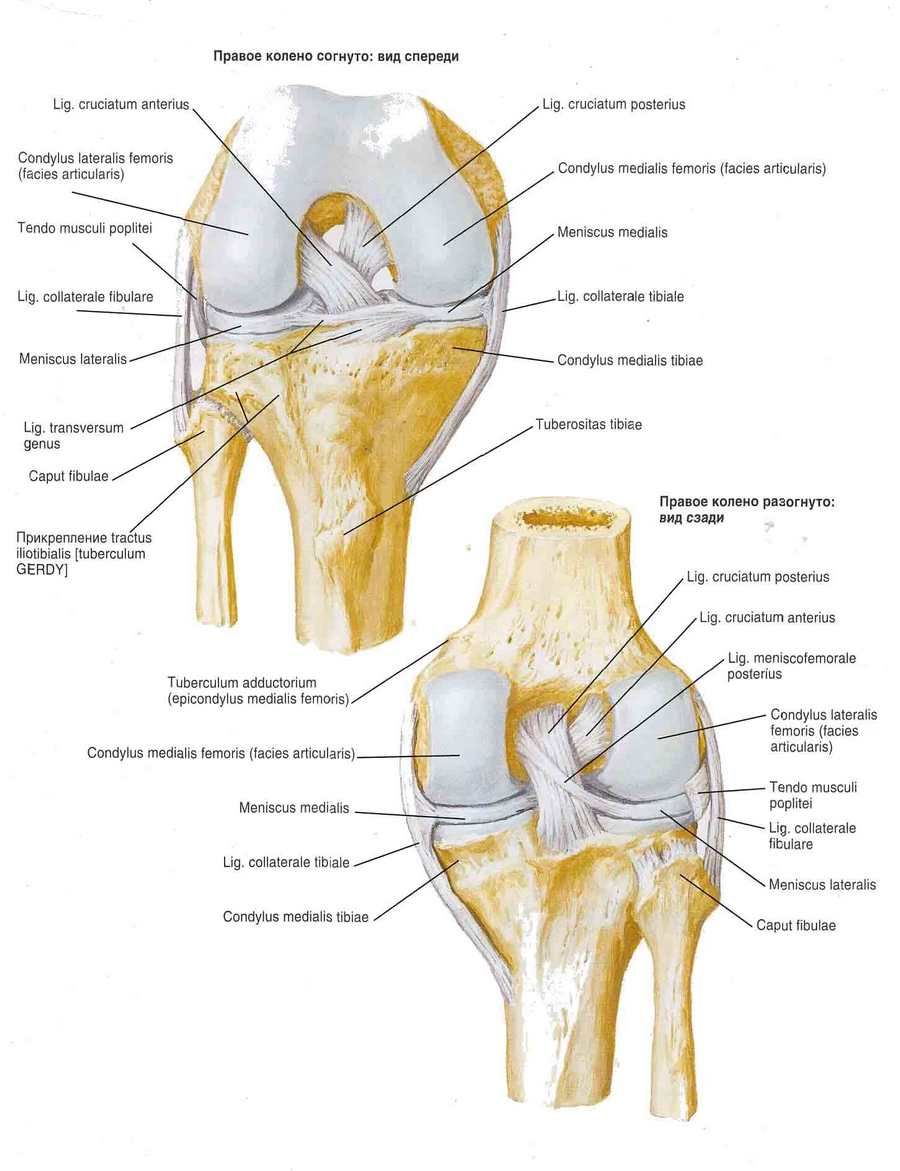
Ligamentul popliteu arcuat (lig. popliteum arcuatum) își are originea pe suprafața posterioară a capului fibulei, se curbează medial și se atașează de suprafața posterioară a tibiei. În față, capsula articulară este întărită de tendonul cvadricepsului femural, care se numește ligament rotulian (lig. patellae). Fasciculele interne și externe ale tendonului cvadricepsului femural, care pornesc de la rotulă până la epicondilii mediali și laterali ai femurului și până la condilii tibiei, se numesc ligamentele mediale și laterale de susținere a rotulei (retinaculum patellae mediate et laterale).
Cavitatea articulației genunchiului conține ligamente încrucișate acoperite cu o membrană sinovială. Ligamentul încrucișat anterior (lig. cruciatum anterius) începe pe suprafața medială a condilului femural lateral și se atașează de câmpul intercondilar anterior al tibiei. Ligamentul încrucișat posterior (lig. cruciatum posterius) este întins între suprafața laterală a condilului femural medial și câmpul intercondilar posterior al tibiei.
Membrana sinovială a articulației genunchiului
Articulația genunchiului are mai mulți saci sinoviali. Numărul și dimensiunea lor variază individual. Sacii sinoviali sunt situați în principal între tendoane și sub acestea, în apropierea punctului de atașare a tendoanelor la oase. Bursa suprapatelară (bursa suprapatellaris) este situată între tendonul cvadricepsului femural și femur. Bursa infrapatelară profundă (bursa infrapatellaris profunda) este situată între ligamentul patelar și tibie. Bursa subtendinoasă a mușchiului sartorius (bursa subtendmea m. sartorii) este situată în apropierea punctului de atașare a tendonului său la tibie. Bursa prepatelară subcutanată (bursa subcutanea prepatellaris) este situată în stratul de țesut din fața rotulei. Fosa popliteală (recessus subpopliteus) este situată în spatele articulației genunchiului, sub tendonul mușchiului popliteal.
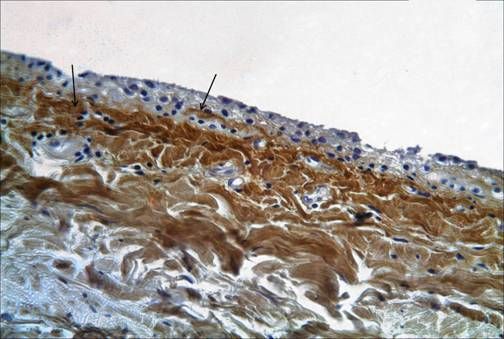
Membrana sinovială căptușește suprafața non-cartilaginoasă a articulației și diferă de stratul mezotelial al altor cavități ale corpului. Nu este un țesut epitelial propriu-zis. Conform caracteristicilor histologice, se disting trei tipuri de țesut sinovial: stratul sinovial al suprafețelor alveolare, suprafețele fibroase și cele adipose. Membrana sinovială care acoperă ligamentele încrucișate este destul de bine inervată și abundent vascularizată. În plus, articulația genunchiului are structuri sinoviale macroscopice care au o anumită semnificație - acestea sunt pliuri sau pliuri. Se disting următoarele pliuri cele mai semnificative: suprapatelară, infrapatelară, medialpatelară și laterală. Plica suprapatelară este cea mai frecventă (în 90% din cazuri). Pliurile sinoviale în sine au o semnificație chirurgicală redusă, dar în diverse condiții patologice pot crește în dimensiune, se pot îngroșa, pierzând elasticitatea, ceea ce duce la o mișcare limitată în articulație, în special în flexie. Uneori, corpurile intraarticulare sunt ascunse în grosimea pliurilor sinoviale.
Plica infrapatelară (lg. mucosum) este un sept embrionar între părțile medială și laterală ale articulației. Când este hipertrofiată, vizualizarea diferitelor părți ale articulației în timpul artroscopiei este extrem de dificilă. Plica cel mai frecvent tratată este plica medială, care începe pe partea medială a articulației, se întinde lateral și intră în partea medială a capsulei sinoviale, acoperind perna de grăsime infrapatelară. Frecvența prezenței sale în articulație variază între 18 și 55%.
Meniscul articulației genunchiului
Meniscul articulației genunchiului este situat în cavitatea articulară și servește la susținerea și protejarea cartilajului. Pe lângă funcțiile de absorbție a șocurilor, meniscul menține conformitatea reciprocă a formelor suprafețelor articulare ale oaselor și, de asemenea, reduce frecarea din articulații. Majoritatea leziunilor la genunchi apar în meniscul articulației. În astfel de leziuni, mobilitatea este limitată, apare durerea, iar în cazuri grave, cartilajul este deteriorat și se dezvoltă artroza. Lezarea meniscului poate fi combinată cu ruptura ligamentelor, leziuni osoase, care necesită asistență medicală imediată.
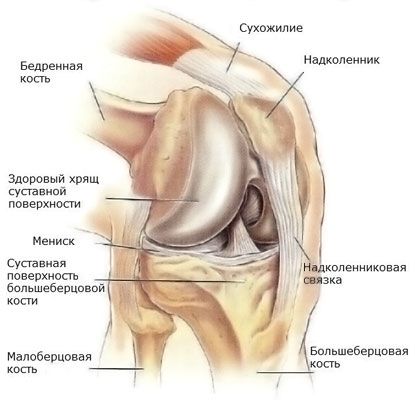
În funcție de meniscul afectat, extern sau intern, se disting următoarele tipuri de leziuni:
- Dezlipirea meniscului de capsulă
- Ruptura de menisc (cel mai adesea observată la nivelul meniscului intern, poate fi longitudinală sau transversală)
- Compresia meniscului (apare de obicei în meniscul lateral)
O ruptură de menisc poate fi cauzată de o leziune la genunchi, o mișcare stângace și bruscă, de exemplu, în timpul unei sărituri. Cel mai adesea, astfel de leziuni apar la sportivi. Prognosticul pentru evoluția bolii depinde de gravitatea leziunii, localizarea acesteia și starea țesuturilor. În patologiile cronice ale articulației genunchiului, țesuturile meniscului pot degenera în excrescențe fibroase, pot deveni mai subțiri și se pot delamina. Țesutul cartilaginos își pierde funcțiile, ceea ce duce la dezvoltarea artrozei articulației genunchiului.
Când meniscul este deteriorat, pot apărea următoarele simptome: dificultăți de mișcare, în special la urcarea sau coborârea scărilor, acumulare de lichid în articulație, atrofie a țesutului muscular, un sunet de clic în genunchi, creștere locală a temperaturii în zona afectată, durere la îndoirea și îndreptarea genunchiului, umflare.
În funcție de severitatea bolii, se prescrie un tratament, care poate fi fie conservator, fie chirurgical. Tratamentul conservator include utilizarea metodelor de fizioterapie, pacientului i se recomandă repaus, se poate aplica gheață pe zona afectată și se pot aplica bandaje elastice. În cazul rupturilor mari sau al separării unei părți a meniscului de capsulă, precum și în cazul leziunilor ligamentare, tratamentul poate fi efectuat chirurgical prin metode artroscopice. Perioada de restaurare completă a capacității motorii a articulației poate varia de la câteva săptămâni la două până la trei luni.
Forma suprafețelor articulare face ca această articulație să fie condilară. Aceasta suferă flexie și extensie în jurul axei frontale (cu un volum total de 150°). Când tibia este flectată (datorită relaxării ligamentelor colaterale), aceasta se poate roti față de axa verticală. Volumul total de rotație ajunge la 15°, iar rotația pasivă - până la 35°. Ligamentele încrucișate inhibă pronația și se relaxează în timpul supinației. Supinația este inhibată în principal de tensiunea ligamentelor colaterale. Flexia este limitată de tensiunea ligamentelor încrucișate și a tendonului cvadricepsului femural.
Stabilizatori activi și pasivi ai articulației genunchiului
Mecanismele de stabilizare a articulației genunchiului în diferite poziții ale coapsei, tibiei, în statică și dinamică, în condiții normale și patologice au fost în centrul atenției cercetătorilor timp de mulți ani, dar departe de a fi totul clar în această problemă în prezent.
Pentru ușurința analizei, aceste mecanisme sunt împărțite în pasive și active. Primele includ congruența suprafețelor articulare și a structurilor cartilaginoase, precum și aparatul capsulo-ligamentos al articulației genunchiului, care contracarează pasiv deplasarea tibiei. Cele din urmă includ mușchii periarticulari, care contracarează activ acest lucru. În realitate, aceștia funcționează simultan, completându-se și/sau înlocuindu-se reciproc. În cazul leziunilor structurilor capsulo-ligamentoase, ambele mecanisme sunt perturbate într-o oarecare măsură, permanent sau temporar, drept urmare funcția articulației are de suferit - se observă instabilitatea acesteia.
Stabilizarea articulației genunchiului este una dintre acele probleme a căror rezolvare este posibilă doar cu utilizarea datelor obținute din diverse domenii ale cunoașterii (morfologie, fiziologie și biomecanică).
Pentru a determina ce verigi din patogeneza acestui proces pot fi afectate, restabilind funcția afectată, este necesar să se ia în considerare mecanismele de stabilizare a articulației genunchiului. În plus, este important să se răspundă la întrebarea ce cale să se urmeze. Ar trebui să ne bazăm pe restabilirea sau compensarea funcției? În ce cazuri ar trebui să alegem tactici de tratament conservatoare și în ce cazuri chirurgicale și care este rolul terapiei funcționale în aceste cazuri?
Soluția la aceste probleme fundamentale este posibilă doar printr-o examinare atentă a caracteristicilor biomecanicii articulației genunchiului.
Mișcări în articulația genunchiului
În jurul axei frontale până la 135° (flexie) și până la 3° (extensie). Rotația gambei în jurul axei longitudinale - până la 10°.
Flexați gamba inferioară: mușchii biceps femural, semimembranos, semitendinos, popliteu și gastrocnemius.
Următorii mușchi rotesc piciorul spre interior (cu genunchiul îndoit): mușchii semimembranos și semitendinos, mușchiul sartorius și mușchiul gastrocnemius (capul medial).
Rotația gambei spre exterior: mușchiul gastrocnemius, bicepsul femural (capul lateral).
Principalele boli ale articulației genunchiului
 [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ]
Artroza deformantă a articulației genunchiului
Aceasta este o boală cronică în care apar procese degenerative în țesuturile osoase și cartilaginoase, ducând la deformarea articulațiilor. Principalele semne ale artrozei deformante: durerea crește în timpul mișcării, se intensifică pe vreme umedă și rece și, de obicei, dispare în repaus. Cu cât o persoană îmbătrânește, cu atât este mai mare probabilitatea de a dezvolta boala. Acest lucru se explică prin faptul că țesutul cartilaginos din interiorul articulațiilor se uzează în timp și este din ce în ce mai dificil de restaurat după leziuni și efort fizic. Factorii ereditari joacă, de asemenea, un rol important în dezvoltarea bolii.
Artroza deformantă a articulației genunchiului este însoțită de o crăpătură la mișcare, care trece în timp, deoarece suprafața oaselor este netezită în timpul frecării. În articulația genunchiului se dezvoltă un proces inflamator, în țesutul osos apar chisturi, pacientului îi este greu să se miște, începe să șchiopăteze la mers. Evoluția bolii este agravată de suprasolicitarea fizică, de solicitările prelungite pe picioare, de exemplu, la persoanele ale căror activități profesionale implică statul în picioare îndelungat - vânzători, profesori, sportivi etc.
Deformarea articulară începe de obicei să se dezvolte în a doua etapă a bolii. În a treia etapă, articulațiile sunt extinse și deformate într-o asemenea măsură încât articulația devine complet imobilă.
 [ 17 ], [ 18 ], [ 19 ], [ 20 ]
[ 17 ], [ 18 ], [ 19 ], [ 20 ]
Artrita articulației genunchiului
Artrita genunchiului este împărțită în osteoartrită, artrită reumatoidă și artrită posttraumatică. Cea mai frecventă formă de artrită a genunchiului este osteoartrita. Această boală progresează treptat, epuizând cartilajul articular. Osteoartrita afectează de obicei persoanele în vârstă și de vârstă mijlocie. Osteoartrita, sau gonartroza, a articulației genunchiului afectează mușchii periarticulari, inclusiv membrana sinovială, ligamentele ca urmare a procesului inflamator din țesuturile moi.
 [ 21 ], [ 22 ], [ 23 ], [ 24 ]
[ 21 ], [ 22 ], [ 23 ], [ 24 ]
Artrita reumatoidă a articulației genunchiului
Poate apărea atât în forme acute, cât și cronice. În stadiul acut al bolii, lichidul se acumulează în cavitatea articulației genunchiului. Pacientul simte durere, roșeață și umflare la nivelul articulației genunchiului. Activitatea motorie a articulației este redusă, pacientul încercând să mențină piciorul într-o poziție semi-îndoită. Dacă s-a format puroi în articulație, boala apare însoțită de temperatură ridicată și frisoane. Umflarea articulației este foarte pronunțată. De regulă, această formă a bolii afectează ambele articulații ale genunchiului.
Artrita posttraumatică a articulației genunchiului
Apare atunci când articulația genunchiului este lezată și se poate dezvolta de-a lungul anilor, distrugând treptat cartilajul articular, provocând durere și limitând funcția articulației.
Durere la nivelul articulației genunchiului
Durerea în articulația genunchiului este însoțită de următoarele simptome:
- Crește la urcarea scărilor
- Limitează activitatea motorie a articulației, se intensifică la încercarea de a îndoi sau îndrepta piciorul
- Însoțit de un sunet de scrâșnet la mișcare și apariția umflăturilor
- Suprafețele articulare sunt deformate
- Mușchii coapsei se atrofiază
- Apare un mers neuniform, clătinat
Durerea în articulația genunchiului apare adesea și în cazul coxartrozei sau osteoartritei articulației șoldului.
Cum se examinează articulația genunchiului?
Examinați pacientul în decubit dorsal cu picioarele extinse. Există umflături în zona articulației genunchiului? (Cauze: îngroșarea osului, acumularea de lichid în cavitatea articulară, îngroșarea sinovialei articulației genunchiului; în acest ultim caz, la palpare se simte „fricțiune”.) Observați dacă există atrofie a mușchilor cvadriceps. Prezența lichidului în cavitatea articulației genunchiului poate fi confirmată prin următoarea tehnică: plasați palma unei mâini pe rotulă, sau mai degrabă, pe zona situată chiar deasupra acesteia, iar degetul mare și arătător al celeilalte mâini sub rotulă. Prin modificarea gradului de presiune asupra rotulei, examinatorul provoacă mișcarea lichidului în cavitatea articulației genunchiului, care se simte cu degetele. Dacă există 30-40 ml de lichid în cavitatea articulară, atunci poate fi provocat fenomenul de lovire rotuliană, caz în care se simt zdruncinările acesteia împotriva oaselor din jur („lovirea rotulei”). Aceste sunete de „ciocănire” pot lipsi dacă efuziunea este foarte mică ca cantitate sau dacă este „tensiune”, dar volumul său depășește 120 ml.
Gradul de flexie și extensie a articulațiilor genunchiului variază de la individ la individ. Flexia este considerată suficientă dacă o persoană poate atinge fesa cu călcâiul. Comparați extensia articulațiilor genunchiului la membrele bolnave și sănătoase. Starea ligamentelor mediale și laterale este examinată cu articulația genunchiului aproape complet extinsă. Cu o mână, examinatorul ridică piciorul pacientului, aflat întins pe canapea, de gleznă, iar cu cealaltă mână fixează ușor genunchiul. Ligamentele articulației genunchiului sunt încordate în momentul abducției - în acest caz, încearcă să abducă prinzând glezna piciorului examinat cu o mână, iar cu cealaltă mână, situată sub articulația genunchiului, împinge articulația genunchiului în direcția medială (acesta este un test pentru ligamentele mediale). Manipularea inversă cu adducție în articulația genunchiului este un test pentru ligamentele laterale. Dacă aceste ligamente sunt rupte, articulația genunchiului se va „deschide” mai larg la examinarea ligamentelor corespunzătoare (asigurați-vă că comparați articulațiile genunchiului de la ambele membre).
Ligamentele încrucișate se examinează prin fixarea articulației genunchiului la un unghi de 90°. Laba piciorului examinat se află pe canapea, iar examinatorul se așează pe ea pentru a imobiliza tibia. Prindeți genunchiul din spate cu degetele, astfel încât policele să se așeze pe condilii femurali. Cu mușchiul cvadriceps al coapsei relaxat, se evaluează tranziția anteroposterioară a tibiei pe femur (în mod normal este de aproximativ 0,5 cm), ligamentul încrucișat anterior limitează alunecarea înainte a femurului, iar cel posterior - înapoi. Alunecarea excesivă într-una dintre direcții (asigurați-vă că comparați cu genunchiul celuilalt picior) poate indica deteriorarea ligamentului corespunzător.
Testul de rotație McMurray este conceput pentru a detecta rupturile de menisc pediculate (adică, cu conservarea pediculului). Articulația genunchiului este flectată, tibia este rotită lateral, apoi articulația genunchiului este extinsă, continuând rotația tibiei. Manevra se repetă de mai multe ori la diferite grade de flexie a articulației genunchiului și apoi din nou cu rotația tibiei pe femur. Scopul acestei manipulări este de a apăsa capătul liber al meniscului pediculat în interiorul articulației. Când genunchiul este îndreptat, capătul liber presat al meniscului este eliberat, iar acest lucru este însoțit de o senzație de clic ciudat (uneori audibil), iar pacientul observă durere. Cu toate acestea, această manevră nu evidențiază rupturi în formă de „mâner de găleată”. Rețineți: atunci când se mișcă o articulație normală a genunchiului, clicul rotulei este de obicei audibil.
Artroscopia articulației genunchiului
Artroscopia genunchiului a făcut posibilă examinarea structurilor interne ale articulației genunchiului, ceea ce face posibilă stabilirea unui diagnostic precis și a bolilor care cauzează dureri la genunchi fără a deschide articulația. Cu această metodă, a devenit posibilă efectuarea unui număr de intervenții chirurgicale într-o articulație închisă, ceea ce scurtează, fără îndoială, perioada de recuperare pentru persoanele care au suferit intervenții chirurgicale artroscopice.
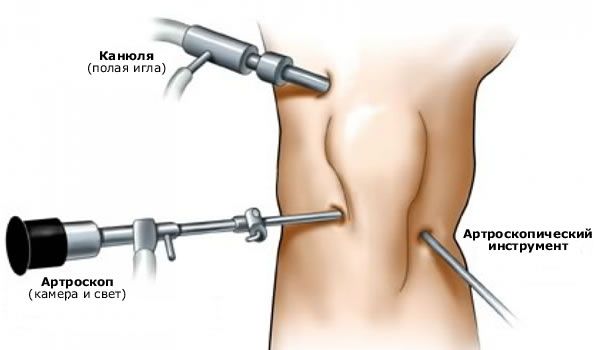
Artroscopia articulației genunchiului este o metodă universală de examinare, ale cărei rezultate sunt întotdeauna comparate cu datele din alte studii.
În opinia noastră, artroscopia este cea mai valoroasă în diverse patologii intra-articulare: afectarea meniscului, a cartilajului articular, starea patologică a pliurilor sinoviale etc.
Artroscopia devine deosebit de relevantă în traumatismele acute, când există o simptomatologie extrem de distorsionată și imposibilitatea efectuării unor teste obiective din cauza sindromului durerii.
Din punctul nostru de vedere, diagnosticul artroscopic este cea mai valoroasă metodă de examinare pentru ruptura acută a elementelor ligamentoase ale articulației genunchiului.
Depistarea timpurie a rupturilor de ligament încrucișat (în primele două săptămâni) face posibilă efectuarea suturii chirurgicale a elementelor ligamentului. În acest caz, se poate spera la un rezultat bun al tratamentului. Cu toate acestea, dacă au trecut mai mult de trei săptămâni de la accidentare, sutura ligamentelor încrucișate este inadecvată, deoarece se produce scurtarea fibrelor de colagen și apar modificări avasculare ireversibile.
În timpul artroscopiei diagnostice efectuate în zilele următoare accidentării, este necesară spălarea temeinică a articulației de sânge, ceea ce previne ulterior progresia gonartrozei. În plus, acest lucru asigură o mai bună verificare a patologiei intraarticulare concomitente.
Anterior, am acordat o importanță deosebită rupturilor parțiale ale ligamentelor încrucișate, în special ale ligamentelor încrucișate anterioare (LCA). Am dezvoltat diverse criterii de diagnostic pentru identificarea acestei patologii, inclusiv semne artroscopice ale rupturilor parțiale. Cu toate acestea, ulterior, ținând cont de posibilitățile de compensare a procesului, am ajuns la concluzia că, în cazul deteriorării ligamentelor încrucișate (în special în cazul rupturii parțiale), este inadecvat să ne bazăm doar pe datele artroscopice, deoarece deteriorarea unuia sau altuia dintre substraturile anatomice nu este echivalentă cu instabilitatea articulației genunchiului.
De aceea, în prezent efectuăm artroscopia diagnostică imediat înainte de stabilizarea chirurgicală a articulației genunchiului. Sarcina sa este de a identifica patologia intraarticulară combinată, urmată de corecția chirurgicală.
 [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
[ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
RMN al articulației genunchiului
RMN-ul articulației genunchiului permite examinarea atât a oaselor, cât și a țesuturilor moi, precum și evaluarea obiectivă a tuturor proceselor care au loc în articulație și în țesuturile adiacente. Acest lucru permite identificarea diferitelor patologii în stadii incipiente, de exemplu, în cazul unei rupturi de menisc sau al ligamentelor lezate. Metoda RMN este inofensivă, are puține contraindicații (contraindicațiile includ sarcina, excesul de greutate corporală, prezența unui stimulator cardiac în organism). Imagistica prin rezonanță magnetică este de mare importanță în examinarea preoperatorie a articulațiilor, precum și în perioada de reabilitare. RMN-ul articulației genunchiului este recomandat pentru rupturi de menisc, ligamente deteriorate, diverse leziuni, patologii infecțioase, tumori, umflături și dureri la nivelul articulațiilor și țesuturilor periarticulare.
În mod normal, la RMN-ul genunchiului, ligamentul încrucișat anterior (LIA) apare ca o bandă întunecată cu semnal de intensitate scăzută. De la inserția femurală la nivelul aspectului posteromedial al condilului lateral al femurului, LI se extinde anterior, în jos și medial. Inserția tibială este situată anterolateral pe tuberculii eminenței intercondiliene.
Ligamentul încrucișat anterior (LIA) este bine vizualizat pe secțiuni sagitale cu extensie și rotație externă a tibiei cu 15-20°. Rotația externă reduce artefactele și îndreaptă LCA în plan sagital.
Linia încrucișată anterior (LIA) este mai strălucitoare decât ligamentul protetic anterior (LCP), ceea ce este important deoarece poate duce la un diagnostic greșit al unei rupturi de LCA.
Anatomia macroscopică a ligamentelor încrucișate este, de asemenea, diferită: dacă ligamentul crospodin anterior (LCA) este reprezentat prin fibre paralele, atunci LCA este răsucit. Datele care indică o ruptură a LCA sunt următoarele: lipsa vizualizării LCA, lipsa continuității fibrelor ligamentare sau orientarea anormală a fibrelor rămase.
O ruptură completă a ligamentului încrucișat anterior (LIA) este diagnosticată mai mult pe baza datelor indirecte: translația anterioară a tibiei, înclinarea posterioară excesivă a ligamentului crociat anterior (LCP), conturul ondulat al LCA cu ruptură parțială sau completă.
Diagnosticul rupturilor de ligament crospo-lateral (LCP) este mult mai ușor. Când piciorul este extins, LCP prezintă o ușoară înclinare posterioară în plan sagital.
Adesea, în apropierea ligamentului crocial superior (LCP) se poate observa o bandă fibroasă, care leagă cornul posterior al meniscului lateral cu condilul femural. Acesta este ligamentul meniscofemural (Wrisberg sau Humphrey).
Rupturile complete ale LCP sunt bine definite prin RMN-ul articulației genunchiului, fie prin separarea de zona de inserție osoasă, fie printr-un defect la mijlocul substanței. În cazul unei rupturi parțiale a LCP, se observă o creștere a intensității semnalului său și o îngroșare focală.
În cazul leziunilor la nivelul sistemului basolateral (BCS), se determină o intensitate scăzută a semnalului polului situat în apropierea femurului sau tibiei.
Grosimea LCM crește odată cu hemoragia și edemul. De obicei, rupturile LCM sunt limitate la localizarea profundă a ligamentului, se vizualizează diviziuni meniscocapsulare focale cu lichid sinovial, periferice în raport cu meniscul și limitate la o fâșie subțire care trece profund până la ligament.
O imagine similară este prezentată de deteriorarea ligamentului medial (LCM), singura diferență fiind că tendonul popliteu și elementele structurale ale complexului arcuat sunt adesea implicate în proces.
Radiografie a articulației genunchiului
Pe radiografiile articulației genunchiului, suprafețele articulare ale oaselor care o formează sunt clar vizibile. Rotula este suprapusă peste epifiza distală a femurului, spațiul articular radiografic este larg, curbat în partea sa mediană.
Radiografia este cea mai accesibilă metodă atunci când se examinează pacienții cu leziuni ale ligamentelor genunchiului. Datele radiografice influențează ulterior planul de tratament. Desigur, acestea se corelează cu rezultatele examenului clinic.
Radiografia se efectuează în două proiecții standard. În plus, se fac radiografii funcționale. La evaluarea imaginilor se ia în considerare poziția rotulei, unghiul tibiofemural și grosimea cartilajului articular. Se evaluează relațiile și forma oaselor: convexitatea platoului tibial lateral, concavitatea celui medial, poziția dorsală a peroneului în raport cu tibia.
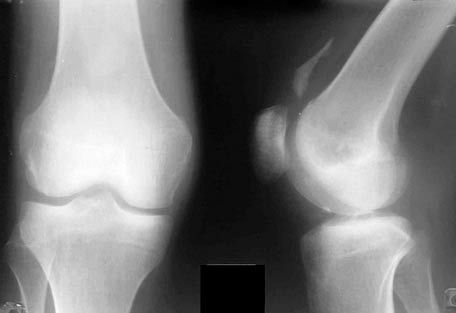
Pentru o evaluare corectă a raportului dintre tibie și patelă, radiografiile laterale trebuie efectuate la flexie de 45°. Pentru o evaluare obiectivă a rotației tibiei, condilii laterali și mediali ai tibiei trebuie suprapuși. De obicei, condilul femural medial este proiectat mai distal decât cel lateral. Se evaluează și înălțimea patelei.
Dacă este necesar, pentru a determina axa membrului, se fac radiografii suplimentare pe casete lungi în poziție verticală, în proiecție directă, deoarece în cazul gonartrozei pot exista abateri semnificative de la normă.
Pentru a obține informații suplimentare despre starea articulației femuro-patelare, se fac imagini axiale ale rotulei, ceea ce permite o analiză a stării cartilajului articular pe fațetele sale laterale și mediale.
Pentru a determina gradul de deplasare a tibiei față de femur în direcțiile anteroposterior și medial-lateral, am efectuat anterior radiografii funcționale cu sarcină; acum aceste informații sunt furnizate prin ecografie.
Este extrem de important să se acorde atenție calcificării țesuturilor moi, rupturilor fragmentelor osoase și osificării inserției femurale a ligamentului basolateral (LCB). T. Fairbank (1948) a descris o serie de simptome radiografice observate târziu după îndepărtarea meniscului: formarea de creste și osteofite de-a lungul marginii tibiei, aplatizarea condililor femurali, îngustarea spațiului articular, care progresează în timp.
Am observat o serie de semne radiografice caracteristice instabilității anterioare cronice a articulației genunchiului: o scădere a fosei intercondiliene, o îngustare a spațiului articular, prezența osteofitelor periferice pe tibie, polii superiori și inferiori ai patelei, o adâncire a șanțului menisc anterior pe condilul lateral al femurului, hipertrofia și ascuțirea tuberculului eminenței intercondiliene.
Atunci când se stabilește severitatea artrozei deformante, se ghidează după semnele radiologice descrise de N. S. Kosinskaya (1961). Există o corelație directă între severitatea gonartrozei și gradul de instabilitate a genunchiului, precum și momentul solicitării asistenței medicale, numărul de intervenții chirurgicale efectuate anterior la cei a căror articulație a genunchiului a fost lezată.

