Expert medical al articolului
Noile publicații
Displazia cervicală
Ultima examinare: 04.07.2025

Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
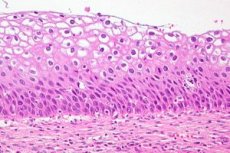
Displazia cervicală este o modificare evidentă a numărului și structurii morfologice a celulelor din sectoare individuale ale membranei mucoase a colului uterin. Această afecțiune a epiteliului este considerată periculoasă din cauza riscului ridicat de a dezvolta un proces oncologic, dar cu un diagnostic și un tratament la timp, patologia este reversibilă. Cancerul de col uterin ocupă locul trei printre cele mai frecvente boli la femei. Conform statisticilor colectate de OMS, displazia cervicală ca patologie precanceroasă este diagnosticată anual la peste 40 de milioane de reprezentanți ai sexului frumos. În practica ginecologică modernă, displazia cervicală ca diagnostic este înlocuită de definiția - CIN (neoplazie intraepitelială cervicală) sau neoplazie intraepitelială cervicală.
 [ 1 ]
[ 1 ]
Cauze displazie cervicală
Conform celor mai recente date ale OMS, 90% din cauzele displaziei cervicale sunt asociate cu o infecție virală. Cel mai adesea, este vorba de HPV - virusul papiloma uman, ADN-ul acestui virus fiind detectat în aproape fiecare studiu, indiferent de severitatea displaziei cervicale. Cu toate acestea, din punct de vedere etiologic, CIN poate fi provocată și de alți factori, inclusiv următoarele boli, afecțiuni și circumstanțe:
- Virusul papiloma uman (HPV)
- HSV-2 (HSV2) - virusul herpes simplex, tip 2
- Citomegalovirus (CMV) - citomegalovirus
- Gardinella, o infecție bacteriană anaerobă (Gardnerella vaginalis)
- Candidoză vaginală (Candida spp.)
- Infecție urogenitală - micoplasmoză (Mycoplasma hominis)
- Chlamydia (Chlamydia trachomatis)
- Utilizarea pe termen lung a contraceptivelor hormonale
- Relații sexuale promiscue, alegerea nediscriminatorie a partenerilor sexuali
- Începerea activității sexuale înainte de atingerea maturității sexuale adecvate (12-14 ani)
- Istoricul oncofactorului genetic
- Imunodeficiența, inclusiv HIV
- Chimioterapie
- Patologii alimentare asociate cu malnutriție, deficit de microelemente și vitamine esențiale
- Nașteri frecvente sau, dimpotrivă, avorturi
- Obiceiuri nesănătoase - fumat, dependență de alcool
- Stil de viață antisocial, nivel insuficient de igienă de bază
Trebuie menționat că displazia cervicală este cel mai adesea asociată cu bolile cu transmitere sexuală - boli cu transmitere sexuală, liderul dintre acestea fiind virusul papiloma uman - papilomavirus. Aceasta este cea mai frecventă cauză a bolilor precanceroase la femei, așa că merită să o luăm în considerare mai detaliat.
HPV este împărțit în următoarele categorii în funcție de gradul de risc de a dezvolta cancer:
- Condiloame ascuțite, negi, natură non-oncogenă
- Risc oncogenic scăzut (specii oncogene de serotip 14)
- Risc ridicat de a dezvolta cancer
Pericolul unor astfel de factori etiologici constă în progresia asimptomatică a bolii. Este aproape imposibil să se observe debutul patologiei în curs de dezvoltare fără examene ginecologice regulate. De la debutul infecției până la stadiul de proces oncologic evident pot trece peste 10 ani. Infecția amenință multe femei, dar cele care se încadrează în categoria de risc sunt cele mai susceptibile la aceasta. Acestea sunt femeile care duc un stil de viață liber din punct de vedere sexual, precum și cele care nu utilizează metode contraceptive atunci când își schimbă partenerii sexuali. În plus, femeile care sunt neglijente în ceea ce privește orice procese inflamatorii din sfera genitourinară sunt expuse riscului de a se infecta cu HPV. Un procent mic de infecție apare în cazurile de leziuni traumatice ale colului uterin în timpul întreruperii sarcinii.
O versiune interesantă a cauzelor care contribuie la dezvoltarea displaziei cervicale a fost propusă de ginecologul american Polikar. „Teoria buruienilor” explică CIN în felul următor:
- Învelișul epitelial al colului uterin este un tip de sol
- Virușii și bacteriile pot pătrunde în „sol”, provocând modificări ale celulelor țesuturilor
- Pentru ca „semințele” să înceapă să crească și să provoace patologie, au nevoie de anumite condiții
- Condițiile pentru creșterea patologică a „semințelor” sunt căldura, mediul umed, murdăria, lumina
- Următorii factori joacă un rol în condițiile dezvoltării creșterii patologiei:
- imunodeficiență
- deficit de vitamine și deficit de micronutrienți
- nerespectarea regulilor de igienă
- obiceiuri proaste
- factor genetic
Ipoteza medicului de la Universitatea din California nu este încă respinsă, dar nu este acceptată ca axiomă, însă observațiile clinice indică o anumită fiabilitate a „teoriei buruienilor”. Femeile diagnosticate cu displazie cervicală au fost tratate în clinica medicului. La 45% dintre ele, după renunțarea la fumat, primind o nutriție normală bogată în vitamine și imunomodulatoare, rezultatele testelor PAP și ale prelevărilor histologice s-au îmbunătățit. 25% dintre paciente s-au vindecat complet de HPV după un an.
Patogeneza
Displazia cervicală este patogenetic cel mai adesea asociată cu infecția cu virusul papiloma uman, virusul papiloma uman. În practica oncologilor ginecologi, se obișnuiește să se ia în considerare două tipuri de dezvoltare a infecțiilor virale:
- Prima etapă – ADN-ul virusului papiloma este deja în celulă, dar nu penetrează cromozomul acesteia (stare episomală). Acest tip de infecție este considerat reversibil și ușor vindecabil din punct de vedere al tratamentului.
- A doua etapă, când ADN-ul papilomavirusului se află deja în genomul celular. Această variantă de infecție poate fi numită primul pas către dezvoltarea transformării patologice a celulelor. În același timp, este indusă apariția unui estrogen specific (16α-ONE1) cu o formă agresivă de dezvoltare, care are un efect cancerigen. Acestea sunt condiții ideale pentru formarea unui proces tumoral.
În general, patogeneza displaziei cervicale este asociată cu transformarea structurii celulare a țesutului. Țesutul epitelial al colului uterin are anumite proprietăți:
- Structură (4 straturi)
- Standarde ale dimensiunii nucleilor celulari
- Mod de contact celular
De asemenea, țesutul epitelial poate avea structuri diferite în funcție de locația sa. Endocervixul este situat în interiorul uterului, este țesut glandular (epiteliu cilindric cu un singur rând). Stratul exterior al epiteliului (vaginal) este un epiteliu plat cu multe straturi (SPE). Straturile epiteliului multistrat sunt împărțite în următoarele tipuri:
- Inițial, germinal (celule bazale slab diferențiate)
- Stratul care este capabil să se dividă și să se multiplice activ este stratul parabazal.
- Un strat intermediar, spinos, de celule diferențiate cu citoplasmă clar exprimată. Acesta este stratul protector al epiteliului.
- Stratul care se poate decoji este superficial. Acest strat este supus keratinizării.
Patogenetic, displazia cervicală este cel mai adesea asociată cu o perturbare a structurii straturilor bazale și parabazale (hiperplazie). Modificările afectează următoarele procese:
- Diviziunea nucleelor, dimensiunile și contururile acestora sunt perturbate
- Celulele sunt slab diferențiate.
- Stratificarea normală a epiteliului este perturbată
Patologia se poate dezvolta de-a lungul anilor până când integritatea membranei bazale este compromisă, ceea ce duce la rândul său la cancer de col uterin (formă invazivă).
În prezent, datorită programelor regulate de screening (examene ginecologice), majoritatea femeilor au posibilitatea de a opri dezvoltarea celulelor atipice în stadii incipiente. Displazia cervicală ușoară și moderată este tratată cu succes și nu este o boală care pune viața în pericol. Displazia severă este cel mai adesea asociată cu refuzul pacientelor din grupul de risc de a respecta regulile de examinare preventivă și terapie adecvată.
Simptome displazie cervicală
Simptomele CIN sunt caracterizate prin „secretul” lor. Displazia cervicală este periculoasă deoarece apare fără manifestări clinice evidente, vizibile. Este aproape imposibil să se vadă tabloul clinic la timp fără examinare, mai ales în stadiile incipiente ale bolii. Patologia se dezvoltă absolut asimptomatic la 10-15% dintre femei, restul categoriei de paciente având posibilitatea de a opri procesul datorită examinărilor regulate efectuate de medicul ginecolog curant.
Trebuie menționat că CIN apare rareori ca boală independentă; este de obicei însoțită de infecții bacteriene și virale:
- HPV
- Colpită
- Clamidia
- Infecția cu herpes
- Cervicită
- Leucoplazie
- Adexită
- Candidoză
Simptomele displaziei cervicale pot să nu fie adevăratele cauze ale procesului CIN în sine; semnele sunt de obicei cauzate de boli concomitente și pot fi următoarele:
- Mâncărime în vagin
- Senzație de arsură
- Secreții care nu sunt tipice pentru o stare sănătoasă, inclusiv sânge
- Durere în timpul actului sexual
- Durere de tragere în abdomenul inferior
- Condiloame vizibile, papiloame
Displazia cervicală nu este o boală oncologică, dar datorită tabloului clinic latent este considerată destul de periculoasă, predispusă la progresie, iar în forma severă poate duce la cancer de col uterin. Prin urmare, principala modalitate de detectare promptă a modificărilor asimptomatice ale învelișului epitelial al colului uterin este considerată a fi examinarea și diagnosticul.

Primele semne
Evoluția latentă a CIN este un tablou clinic caracteristic pentru toate tipurile de displazie cervicală.
Primele semne care pot manifesta boala sunt cel mai probabil asociate cu prezența semnelor de patologii asociate sau a factorilor inițial provocatori.
Cel mai adesea, displazia cervicală este cauzată etiologic de infecția cu HPV.
Conform statisticilor, fiecare al nouălea locuitor al planetei este purtător al uneia dintre cele 100 de varietăți de papilomavirus uman. Multe tipuri de HPV dispar de la sine datorită activității sistemului imunitar, unele dintre ele fiind predispuse la recidivă și se pot manifesta după cum urmează:
- Negi în zona genitală (sunt detectați în timpul unui examen ginecologic)
- Condiloamele ascuțite sunt excrescențe vizibile cu margini zimțate în zona vaginală și anală. Condiloamele interne sunt vizibile doar în timpul unui examen în cabinetul medicului.
- Sângerări ușoare ocazionale după actul sexual, în special la mijlocul ciclului menstrual
- Secreții cu culoare, miros sau consistență neobișnuite
- Ciclu lunar neregulat
Primele semne pot lipsi, totul depinde de tipul de HPV, de proprietățile protectoare ale sistemului imunitar. Aceasta reprezintă o amenințare serioasă, deoarece displazia cervicală poate evolua ca un proces ascuns timp de mulți ani. Ștergerea clinicii CIN ca factor de risc poate fi prevenită doar cu ajutorul examinărilor și screening-ului. Medicii recomandă ca toate femeile după 18 ani să consulte un ginecolog și să se supună unor teste de diagnostic - atât clinice, cât și instrumentale, de laborator.
 [ 15 ]
[ 15 ]
Externare în displazia cervicală
Secrețiile care ar putea indica displazie cervicală sunt cel mai adesea detectate în timpul examinării pe un scaun ginecologic sau la prelevarea de material pentru citologie. O anumită cantitate de lichid mucos poate fi eliberată din canalul cervical. Proprietățile și caracteristicile sale nu sunt determinate de CIN în sine, ci mai degrabă de infecții concomitente, asociate, cel mai adesea bacteriene sau virale. De asemenea, secrețiile cu displazie cervicală pot fi asociate cu procese erozive. Câteva detalii despre semnele specifice ale secrețiilor:
- Secreții abundente, albe și groase, sub formă de floconi și cu un miros caracteristic. Acestea sunt semne de colpită, care poate însoți displazia cervicală.
- Secrețiile insuficiente amestecate cu sânge sau puroi pot fi un semn al proceselor erozive, mai ales dacă acestea apar după actul sexual.
- Secrețiile vaginale însoțite de mâncărime, durere, arsură sunt semnul unei infecții virale sau bacteriene, cel mai adesea asociate cu boli cu transmitere sexuală (BTS).
- Secreții, a căror cantitate crește în a doua jumătate a ciclului, cu mâncărime acută, arsură - un simptom al herpesului genital. La rândul său, este un factor care provoacă displazie cervicală.
- Scurgerea cu sânge, abundentă sau insuficientă, este un semn periculos. CIN în a treia etapă se caracterizează nu atât prin durere, cât prin proprietățile fluidului secretat din vagin.
Pentru a determina cauza secreției, în orice caz, o singură examinare nu este suficientă, sunt necesare o cultură bacteriologică, citologie și alte teste de laborator. Dacă parcurgeți toate etapele diagnosticului la timp, procesul poate fi oprit în stadiul inițial și poate preveni dezvoltarea transformărilor patologice în celulele epiteliului cervical.
Durerea în displazia cervicală
Durerea în neoplazia intraepitelială cervicală este un simptom amenințător care poate însemna că displazia cervicală a progresat deja până la stadiul III. CIN din primele două stadii este considerată o boală de fond și nu are legătură cu procesele oncologice. De regulă, displazia apare fără semne clinice vizibile, pot exista simptome minore (secreții, mâncărime) caracteristice bolilor concomitente.
În ce cazuri poate apărea durerea în cazul displaziei cervicale?
- Toate procesele inflamatorii asociate cu organele pelvine - BIP:
- Endometrita acută - durerea este însoțită de febră și frisoane
- Ooforita, unilaterală sau bilaterală, este adesea de origine infecțioasă (micoză, candidoză, tot ce are legătură cu bolile cu transmitere sexuală). Inflamația ovarelor provoacă dureri în abdomenul inferior, adesea însoțite de secreții.
- Endometrita în faza acută - durere în abdomenul inferior
- Miometrită - durere, balonare, febră
- Salpingita se manifestă prin simptome dureroase la sfârșitul ciclului menstrual.
- Adnexita în cursul subacut sau acut al procesului este însoțită de durere severă
BIP - inflamațiile asociate cu organele pelvine sunt cauzate etiologic de infecții, virusuri și leziuni bacteriene. Această „bază” este considerată favorabilă pentru dezvoltarea displaziei cervicale ca o consecință a unei boli avansate.
- Displazie cervicală, progresând până la stadiul III, când două treimi din straturile epiteliale sunt supuse modificărilor. Simptomul durerii durează destul de mult timp, este de natură tractivă, adesea cu secreții (sânge, miros, consistență atipică). Durerea poate apărea chiar și fără factor de stres, în repaus și este rareori tăioasă sau acută. În astfel de cazuri, se pune un diagnostic preliminar - cancer de col uterin, care necesită specificare (localizarea procesului, gradul de afectare).
Cel mai adesea, durerea în CIN este o manifestare clinică a factorilor care provoacă displazie. Acestea includ, în primul rând, infecțiile virale (HPV) și aproape întreaga gamă de boli cu transmitere sexuală (BTS).
Unde te doare?
Etape
Practicienii moderni utilizează o nouă clasificare dezvoltată de OMS. Displazia cervicală este definită ca CIN de trei grade, în funcție de severitatea procesului:
- Modificările structurii celulare sunt minore. Aceasta este displazie de grad scăzut sau CIN I. Diagnosticul trebuie clarificat prin teste de laborator și examen de screening.
- Structura celulară a epiteliului este supusă unei transformări pronunțate. Aceasta este displazia cervicală de severitate moderată sau CIN II.
- Tabloul tipic pentru CIN III este reprezentat de modificări patologice vizibile în două treimi din straturile epiteliale. Morfologia și funcțiile celulelor sunt evident afectate, iar acest stadiu este diagnosticat ca sever (CIN sever). Este posibil să nu fie încă cancer, dar diagnosticul este definit ca fiind granița dintre carcinomul in situ și o formă avansată de oncologie.
Displazia cervicală nu trebuie confundată cu o altă nozologie - eroziunea. Conform clasificării ICD 10, eroziunea este un defect al învelișului epitelial, înregistrat în clasa XIV sub codul N 86. Definiția terminologică a „displaziei cervicale” a fost adoptată încă din 1953, apoi la Primul Congres de Citologie Exfoliativă din 1965 acest termen a fost aprobat. Zece ani mai târziu, în 1975, a avut loc un alt forum internațional (Congresul II privind Modificările Patologice în Bolile Cervicale).
S-a decis ca displazia cervicală să fie denumită Neoplazie Intraepitelială Cervicală (NIC) sau CIN. Diagnosticul neoplaziei intraepiteliale cervicale a fost împărțit în 3 grade:
- Gradul I – ușor.
- Gradul II – moderat.
- Gradul 3 – sever, s-a adăugat carcinom in situ (stadiu inițial, preinvaziv).
În clasificarea general acceptată ICD 10, diagnosticul displaziei cervicale este înregistrat după cum urmează:
1. Clasa a XIV-a, cod N87
- N87.0 – displazie cervicală ușoară, CIN gradul I.
- N87.1 – displazie cervicală moderată, neoplazie intraepitelială cervicală (CIN) gradul II.
- N87.2 - displazie cervicală evidentă NOS (CIN nespecificată în altă parte), neclasificată în altă parte. Acest cod exclude CIN gradul III.
- N87.9 – CIN - displazie cervicală nespecificată.
Carcinomul in situ este desemnat prin codul D06 sau ca neoplazie intraepitelială cervicală (CIN) gradul III.
Complicații și consecințe
Consecințele CIN sunt direct legate de stadiul diagnosticat al bolii. În general, majoritatea femeilor au grijă de sănătatea lor și merg regulat la medic pentru examene preventive. Acest lucru afectează semnificativ riscul de malignitate a displaziei. Conform statisticilor, 95% dintre femeile din sexul frumos, sub supravegherea unui ginecolog, fac față cu succes unei astfel de afecțiuni precum displazia cervicală.
Diagnostice displazie cervicală
Displazia este o transformare caracteristică a țesutului celular al epiteliului cervical. În consecință, diagnosticele vizează determinarea modificărilor structurii celulelor endocervicale.
Diagnosticul CIN (displazie cervicală) se bazează pe 7 semne care determină morfologia structurii celulare:
- Cu cât crește dimensiunea nucleului celular?
- Modificări ale formei nucleului.
- Cum crește densitatea culorii nucleului.
- Polimorfismul nucleului.
- Caracteristicile mitozelor.
- Prezența mitozelor atipice.
- Absența sau determinarea maturării.
Diagnostic diferentiat
Displazia cervicală necesită un examen atent, iar diagnosticul diferențial este obligatoriu.
Diagnosticul diferențial este necesar deoarece stratul epitelial al colului uterin are o structură stratificată. În plus, colul uterin în sine este format dintr-un strat subțire de țesut muscular, conține și țesut conjunctiv, vase de sânge și limfatice și chiar terminații nervoase. O astfel de structură complexă a colului uterin necesită clarificare dacă medicul pune la îndoială diagnosticul, în special în cazul proceselor displazice.
Displazia cervicală, cu ce poate fi confundată?
Diagnosticul diferențial trebuie să excludă următoarele boli:
- Eroziunea cervicală în timpul sarcinii, cauzată de o modificare a conducerii hormonale și de o anumită modificare a anumitor straturi celulare. Pentru procesul de naștere a unui făt, astfel de modificări sunt considerate normale.
- Procese erozive, defecte ale țesutului epitelial - eroziune reală. Traumatismele membranei mucoase pot fi cauzate de orice - tampoane, agenți alcalini, terapie medicamentoasă, contracepție intrauterină, proceduri instrumentale fără o pregătire și o calificare adecvată din partea medicului. Se întâmplă ca eroziunea să apară ca o consecință inevitabilă a unei intervenții chirurgicale planificate. Limfocitele, plasmocitele și alte elemente celulare pot apărea la microscop, indicând începutul transformării celulare. Cu toate acestea, în combinație cu alte criterii de examinare, toate acestea pot exclude displazia și pot confirma leziunile erozive.
- Cervicita de etiologie infecțioasă. Aceasta este un proces inflamator în învelișul epitelial al colului uterin, care este destul de frecvent. Cert este că epiteliul este, în principiu, foarte sensibil și susceptibil la influența mai multor factori. Un agent infecțios poate provoca inflamație în primele două straturi de țesut. Chlamydia, de regulă, afectează celulele cilindrice, precum și gonococii. Alte infecții pot da naștere unui proces pseudotumoral sau ulcerației. Diagnosticul diferențial ar trebui să clarifice și să separe nozologiile, de preferință determinând tipul de agent patogen al inflamației infecțioase.
- Boli (BTS) transmise prin act sexual neprotejat. Trichomoniaza oferă un tablou aproape în toate aspectele similar cu displazia cervicală.
- Bolile venerice (sifilis), Treponemapallidum, oferă o imagine de afectare epitelială similară modificărilor displazice.
- Infecții herpetice. Boala necesită specificarea tipului și a naturii herpesului.
- Hiperplazie (creștere asemănătoare polipilor).
- Polipi cervicali – tip și natură (fibroși, inflamatori, pseudosarcomatoși, vasculari și alții).
- Leucoplazie.
- Fragmente reziduale ale canalului Wolffian.
- Atrofie cervicală din cauza nivelului scăzut de estrogen.
- Papilomul cu celule scuamoase ca neoplasm benign.
- Hiperkeratoză.
- Endometrioză.
- Infecții cu protozoare (amebiaza).
- Displazia cervicală este în majoritatea cazurilor cauzată de HPV (papilomavirus), dar necesită și specificarea tipului și a naturii.
Examinarea diferențială este un set clasic de proceduri în ginecologie:
- Colectarea anamnezei și a plângerilor pacientului.
- Examinare, inclusiv cu ajutorul oglinzilor medicale.
- Citologie.
- Colposcopie, conform indicațiilor.
- Colectarea de material pentru histologie – biopsie.
- În plus, sunt posibile ecografii transvaginale, analize PCR, analize generale și detaliate de sânge și urină.
Cine să contactați?
Tratament displazie cervicală
Tratamentul displaziei cervicale începe după ce femeia a trecut toate etapele de diagnostic. Factorii care provoacă patologii displazice sunt diverși, așadar o evaluare precisă a agentului patogen - un virus, o infecție - nu este doar importantă, ci poate uneori salva viața pacientei. Cancerul de col uterin la femei rămâne pe lista celor mai frecvente boli oncologice. Depistarea lui la timp, oprirea lui într-un stadiu incipient - aceasta este sarcina principală a tratamentului displaziei cervicale.
Tratamentul implică rezolvarea unei probleme foarte specifice - eliminarea cauzei care a cauzat modificările patologice ale celulelor epiteliale. Cel mai adesea, transformarea țesutului celular este provocată de virusuri, primul loc printre acestea fiind ocupat de virusul papiloma uman. În plus, modificările hormonale legate de vârstă, bolile inflamatorii cronice, infecțiile coccice și multe alte cauze nu își „abandonează” atât de ușor pozițiile. O femeie care a fost diagnosticată cu displazie cervicală ar trebui să fie pregătită pentru o perioadă destul de lungă de tratament, care o va face cu adevărat sănătoasă.
Să luăm în considerare metodele utilizate în tratamentul displaziei endocervicale:
- Conservator (administrarea medicamentelor conform cursului și regimului stabilit de medic).
- Chirurgicală (intervenție chirurgicală locală, operație completă, în funcție de stadiul de dezvoltare al patologiei).
- Metode suplimentare de tratament (fizioterapie, medicină pe bază de plante).
- Metode alternative de tratare a displaziei cervicale, care nu sunt confirmate nici clinic, nici statistic. Prin urmare, acestea vor fi discutate mai jos doar ca o descriere generală.
În general, terapia poate fi descrisă după cum urmează:
- Eliminarea cauzei bolii și îndepărtarea obligatorie a sectorului displaziei:
- Cauterizarea zonei (terapie cu laser).
- Criodistrugere.
- Metoda de electrocoagulare.
- Terapie medicamentoasă pe termen lung (imunomodulatoare, terapie cu vitamine).
- Tratament chirurgical (conizare) sau îndepărtarea zonei afectate folosind un bisturiu radiochirurgical.
Planificarea tactică și strategică a tratamentului displaziei cervicale depinde direct de severitatea patologiei.
- Primul grad de severitate este terapia medicamentoasă care activează și susține sistemul imunitar. Displazia este adesea neutralizată după tratament, acest lucru fiind valabil mai ales după eliminarea agentului patogen - HPV.
Plan de tratament:
- Observarea continuă a pacientului timp de unu până la doi ani după clarificarea diagnosticului.
- Screening regulat al stării epiteliale (citologie).
- Imunomodulatori, aport de microelemente importante – seleniu, acid folic, vitamine B, vitaminele E, A, C.
- Tratamentul paralel al patologiilor concomitente ale sistemului genitourinar.
- Tratamentul zonelor de col uterin afectate de displazie folosind agenți chimici de coagulare (vagotil).
- Recomandări pentru o alimentație sănătoasă și un stil de viață sănătos.
- Selectarea metodelor contraceptive adaptive care exclud medicamentele hormonale.
- Observație efectuată de un endocrinolog.
- Al doilea grad de severitate:
- Metode de cauterizare.
- Metode de crioterapie (criodistrucție).
- Tratament cu laser.
- Tratament cu terapie cu unde radio.
- Conizare (excizia zonei afectate a țesutului epitelial).
Tratamentul chirurgical pentru displazia cervicală se efectuează în a doua zi după sfârșitul ciclului menstrual pentru a preveni proliferarea patologică a endometrului. De asemenea, rănile mici postoperatorii se vindecă mai ușor în aceste zile.
- Al treilea grad de severitate reprezintă un diagnostic grav. Tratamentul este stabilit împreună cu un oncolog.
O scurtă prezentare generală a metodelor de tratament cu avantajele și dezavantajele acestora:
- Cauterizare.
- Avantajul este disponibilitatea, atât din punct de vedere tehnologic, cât și al costului.
- Dezavantajul este că nu există nicio posibilitate tehnologică de a controla calitatea cauterizării și adâncimea de penetrare a buclei electrice.
- Criometodă (distrugere folosind temperaturi ultra-scăzute):
- Nu există cicatrici adânci după procedură; metoda este potrivită pentru femeile tinere, nulipare.
- Dezavantajul îl reprezintă complicațiile, temporare, dar inconfortabile, sub forma unor secreții abundente după procedură. De asemenea, trebuie luat în considerare faptul că, după criocongelare, pacientul trebuie să se abțină de la actul sexual timp de 1,5-2 luni.
- Tratament cu laser:
- „Evaporarea” specifică a zonei afectate a epiteliului nu lasă practic urme, nici cicatrici, procedura fiind foarte precisă.
- Zonele din apropierea colului uterin pot fi afectate de laser și pot fi arse.
- Terapia cu unde radio:
- Metoda este considerată a fi puțin traumatizantă, precisă și nedureroasă. Nu este necesară nicio reabilitare sau restricții de regim după tratamentul cu unde radio. Recidivele sunt practic inexistente.
- Dezavantajul poate fi considerat costul comercial ridicat al procedurii.
- Conizare:
- Niciun criteriu specific de excizie conică a țesutului nu poate fi considerat un avantaj sau un dezavantaj. În toate cazurile de utilizare a bisturiului, rănile vor rămâne, metoda este traumatică, dar în practica modernă, ginecologii efectuează conizarea cu laser. Excizia cu laser este mult mai eficientă, nu provoacă sângerări prelungite. Conizarea ca tratament pentru displazia cervicală este prescrisă numai dacă este necesar și este imposibil să se utilizeze o metodă mai blândă.
În general, tratamentul displaziei cervicale este împărțit în mai multe etape:
- Generalități – medicamente pentru normalizarea stării țesutului epitelial (terapie ortomoleculară) – vitamine esențiale (beta-caroten, vitamine B, acid ascorbic, acid folic, proatocianidine oligomerice, PUFA – acizi grași polinesaturați, seleniu, terapie enzimatică. Această categorie include și o dietă specială.
- Tratament medicamentos - imunomodulatoare și citokine pentru neutralizarea virusurilor și a agenților infecțioși.
- Terapie locală – cauterizare chimică (coagulare).
- Tratament chirurgical.
- Fitoterapie
Medicamente
Displazia cervicală este tratată cu succes în majoritatea cazurilor, cu condiția efectuării la timp a măsurilor de diagnostic. Medicamentele pot fi prescrise ca etapă auxiliară a terapiei; tratamentul de bază al CIN este considerat a fi metode de îndepărtare a țesutului epitelial, a zonei și stratului în care se dezvoltă procesul patologic. Cu toate acestea, tratamentul conservator cu medicamente este inclus și în complexul de măsuri terapeutice. În primul rând, sunt necesare medicamente pentru a neutraliza activitatea celui mai frecvent agent cauzator al modificărilor displazice - HPV. În plus, un criteriu important pentru alegerea medicamentelor poate fi vârsta femeii și dorința acesteia de a menține fertilitatea.
Medicamentele utilizate în tratamentul CIN vizează atingerea următoarelor obiective:
- Medicamente antiinflamatorii (terapie etiotropă). Schema de tratament este selectată în funcție de etiologia și stadiul bolii.
- Medicamente din categoria medicamentelor hormonale pentru restabilirea funcționării normale a sistemului endocrin.
- Imunomodulatori.
- Medicamente și agenți care ajută la normalizarea microbiocenozei vaginale (microflorei).
Astfel, medicamentele care pot fi prescrise în stadiul tratamentului conservator sunt toate tipurile de imunomodulatoare, un complex atent selectat de vitamine și microelemente. Ginecologii atribuie rolul principal acidului folic, un grup de vitamine - A, E, C, seleniu.
Mai multe detalii despre medicamentele care pot fi prescrise pentru displazia cervicală:
Medicamente care stimulează sistemul imunitar |
Interferon-alfa 2 Izoprinozină Prodigiosan |
Activează producția de celule imune capabile să reziste infecțiilor virale. Protejează celulele de pătrunderea bacteriilor și virusurilor Întărește toate funcțiile de protecție ale organismului în ansamblu |
Preparate vitaminice, microelemente |
Acid folic Retinol (vitamina A) Vitaminele C, E Seleniu |
Acidul folic este prescris ca mijloc de contracarare a distrugerii celulelor țesutului epitelial. Vitamina A ajută celulele epiteliale să treacă prin procesul de diviziune normal. Vitamina E acționează ca un antioxidant puternic. Vitamina C este considerată un remediu clasic pentru întărirea apărării organismului. Seleniul acționează și ca antioxidant și ajută celulele țesutului endocervical să se regenereze și să se recupereze după conizare, cauterizare și alte proceduri terapeutice. |
Scheme de tratament similare pentru displazia cervicală sunt utilizate în aproape toate țările care se consideră dezvoltate. Ginecologii încearcă să evite intervențiile chirurgicale serioase cât mai mult posibil atunci când diagnostichează CIN, cu toate acestea, medicamentele nu sunt întotdeauna capabile să influențeze eficient procesul patologic de degenerare celulară. Prin urmare, în 65-70% din cazuri, este necesară îndepărtarea unei secțiuni de țesut cervical și apoi prescrierea unui tratament de întreținere cu medicamente.
Trebuie menționat că medicul poate efectua și terapie antibacteriană, antivirală, de regulă, acest lucru se întâmplă atunci când displazia cervicală a progresat deja spre stadii mai severe. În general, medicamentele ca strategie separată de tratament pentru CIN nu sunt utilizate.
Tratamentul chirurgical al displaziei cervicale
Tratamentul chirurgical al displaziei cervicale este cea mai frecvent utilizată metodă. Alegerea terapiei pentru CIN depinde de mulți factori - vârsta pacientului, stadiul displaziei, patologiile concomitente, dimensiunea epiteliului afectat. O strategie de tratament de tip „așteptare și observare” este potrivită numai atunci când displazia cervicală este diagnosticată ca fiind moderată, adică stadiul I de severitate.
Tratamentul chirurgical modern include câteva tehnici de bază:
- Excizia și variantele sale: electrocoagularea în ansă, radioexcizia, metoda diatermoelectrică de îndepărtare a țesuturilor, electroconizarea.
- Distrugerea unei zone atipice de epiteliu prin expunere la frig – crioconizare, criodistrucție.
- Vaporizare cu laser (și conizare cu laser sau cauterizare).
- Excizia zonei de transformare atipică a celulelor epiteliale – conizație cu bisturiu.
- Îndepărtarea colului uterin - amputarea.
În ce condiții este recomandabil să se efectueze tratamentul chirurgical al displaziei cervicale?
- Cea mai bună perioadă pentru îndepărtarea unei zone de epiteliu alterate patologic este considerată a fi faza foliculară a ciclului lunar (faza I). În acest moment, după procedură, regenerarea țesuturilor se îmbunătățește datorită conținutului crescut de estrogeni.
- Dacă operația este efectuată de urgență, este necesară determinarea nivelului de gonadotropină corionică umană (hCG) pentru a exclude o posibilă sarcină. Acest lucru este important mai ales atunci când operația este programată pentru a doua fază a ciclului menstrual.
- Intervenția chirurgicală este inevitabilă atunci când displazia cervicală este diagnosticată în stadiul III. În acest fel, riscul de malignitate – dezvoltarea oncopatologiei – poate fi redus la minimum.
- În cazul detectării HPV (papilomavirus), cele mai eficiente metode sunt îndepărtarea cu laser a celulelor transformate sau diatermocoagularea.
Mai multe despre metodele de tratament chirurgical pentru CIN:
- Distrugere. De regulă, ginecologii folosesc o metodă rece - criodestrucția folosind un criogen (azot lichid). Această tehnologie a fost testată pentru prima dată în 1971 și de atunci eficacitatea sa a fost confirmată clinic și statistic de aproape toți medicii din lume. Criometoda se utilizează în ziua 7-10 a ciclului lunar, nu necesită pregătire specifică. Cu toate acestea, există unele contraindicații pentru utilizarea sa:
- boli infecțioase în stadiul acut.
- zone evidente de țesut cicatricial în colul uterin.
- proces inflamator acut în vagin.
- displazie cervicală evoluând spre stadiul III.
- endometrioză cronică.
- proces tumoral în ovare.
- limite neclare ale zonei colului uterin alterate patologic.
- sarcină.
- începutul menstruației.
După criodestrucție, mulți pacienți observă secreții cu sânge, destul de abundente, ceea ce este considerat o normă acceptabilă pentru o anumită perioadă postoperatorie. Eficacitatea tehnicii este de aproape 95%, în funcție de diagnosticul preliminar și de caracteristicile individuale ale pacientului. Recidiva este posibilă în cazurile de stadiu al displaziei cervicale determinat incorect.
- Diatermocoagularea este una dintre cele mai comune metode de tratament chirurgical al displaziei cervicale. În esență, aceasta este o metodă de cauterizare care utilizează două tipuri de electrozi - mari și mici (sub formă de buclă). Curentul este furnizat punctual și la tensiune joasă, ceea ce permite o procedură destul de țintită. Nuanța tehnicii constă în faptul că nu există nicio modalitate de a regla profunzimea cauterizării, dar cu un diagnostic detaliat și complet, această sarcină poate fi depășită. Complicații - cicatrici, necroză tisulară, posibila dezvoltare a endometriozei. Conform statisticilor, aproximativ 12% dintre pacienți pot intra în categoria celor care suferă de astfel de consecințe.
- Vaporizarea cu laser și conizarea cu laser. Vaporizarea este cunoscută ginecologilor încă din anii '80 ai secolului trecut, metoda fiind foarte populară, dar rămânând încă destul de scumpă. Radiațiile, metoda cu CO2 , reprezintă o distrugere țintită a celulelor atipice. Tehnologia este eficientă, aproape fără sânge, dar, ca și alte metode chirurgicale, are efectele sale secundare:
- Este posibilă arsura țesuturilor din apropiere.
- incapacitatea de a efectua examenul histologic după intervenția chirurgicală.
- necesitatea imobilizării complete a pacientului (imobilitate cu ajutorul anesteziei generale).
- riscul de durere după procedură.
- Ginecologii folosesc metoda cu unde radio ca alternativă la alte metode. Tehnologia nu a primit încă aprobarea oficială din partea comunității medicale mondiale, deoarece nu există suficiente date clinice și statistice. La fel ca tratamentul cu ultrasunete, RVT (terapia cu unde radio) a fost puțin studiată în ceea ce privește complicațiile și eficacitatea.
- Conizarea colului uterin cu bisturiul (conizarea cu bisturiul). În ciuda apariției unor tehnici mai moderne, conizarea cu bisturiul rămâne una dintre cele mai comune metode de tratare a CIN. Ginecologii excizează o secțiune de celule atipice folosind metoda cuțitului rece, prelevând simultan țesut pentru biopsie. Complicațiile și dezavantajele tehnologiei - posibile sângerări, risc de traumatisme ale țesuturilor înconjurătoare, regenerare pe termen lung.
- Îndepărtarea colului uterin sau a unei părți a acestuia (amputarea) se efectuează strict conform indicațiilor, atunci când displazia cervicală este diagnosticată ca fiind pronunțată (stadiul III). Operația se efectuează într-un cadru spitalicesc, fiind indicată anestezie generală. O astfel de metodă radicală este necesară pentru a minimiza riscul de a dezvolta cancer de col uterin.
Sexul cu displazie cervicală
Displazia cervicală nu este o contraindicație pentru relațiile intime. Sexul cu displazie cervicală este posibil, dar există anumite condiții și reguli.
Abstinența este indicată după intervenția chirurgicală (tratamentul chirurgical al displaziei cervicale):
- Cauterizare cu laser (sau metodă cu unde radio).
- Toate tipurile de conizare (criodistrucție, folosind un laser sau o buclă electrică).
- Îndepărtarea unei părți sau a întregului col uterin (amputație).
De ce ar trebui să limitezi contactul sexual?
- La 1-2 luni după cauterizare, țesutul epitelial este restaurat, regenerarea necesită timp. În această perioadă, femeia are nevoie de condiții speciale - o dietă specială, o rutină zilnică, iar utilizarea tampoanelor vaginale este, de asemenea, interzisă. Perioada de abstinență este determinată de metodă, starea pacientei și stadiul displaziei cervicale.
- Excizia unei secțiuni a colului uterin este o procedură destul de serioasă. După aceasta, este necesară excluderea relațiilor intime timp de cel puțin 4-5 săptămâni. Conizarea este considerată o intervenție chirurgicală mai serioasă în comparație cu vaporizarea sau cauterizarea, astfel încât abstinența de la sex poate dura până la două luni.
- Îndepărtarea (amputarea) colului uterin necesită cel puțin 2 luni de abstinență de la actul sexual. Perioada de abstinență este determinată individual, dar trebuie ținute cont de consecințele grave asupra sănătății în cazul încălcării regimului de abstinență.
Motivele pentru care sexul este exclus după operație sunt destul de ușor de înțeles:
- Suprafața plăgii este foarte vulnerabilă, inclusiv la infecții. În plus, actul sexual încetinește semnificativ procesul de regenerare a țesuturilor.
- Viața intimă în perioada în care sângerarea este posibilă după operație este, ca atare, discutabilă.
- Contactul sexual după operație poate traumatiza în continuare epiteliul cervical și poate provoca o recidivă a displaziei.
- Există riscul de reinfectare cu agenți infecțioși dacă partenerul nu a urmat tratament împreună cu femeia.
- Sexul în perioada postoperatorie poate provoca leziuni ale zonei de vindecare, ceea ce poate duce la sângerare.
- Pentru o femeie, relațiile intime după îndepărtarea zonei deteriorate a colului uterin sunt foarte dureroase și provoacă disconfort.
Dacă displazia cervicală este tratată conservator, sexul cu un partener nu este interzis, dar va trebui să consultați medicul ginecolog. Nu este recomandat să intrați în relații cu parteneri necunoscuți, desigur, schimbările frecvente sunt excluse. De asemenea, o femeie trebuie să fie extrem de atentă la propria sănătate, mai ales dacă apar secreții atipice sau dureri după actul sexual. Acesta poate fi primul semn al unui proces patologic accelerat.
Arsuri solare în displazia cervicală
Bronzul și bolile ginecologice sunt incompatibile. Displazia cervicală este considerată o boală preoncologică. Nefiind însă o condamnare la moarte, un astfel de diagnostic sugerează măsuri preventive și de protecție.
Unul dintre factorii care provoacă cancerul, inclusiv cancerul de col uterin, poate fi expunerea excesivă la soare. Displazia în stadiul inițial poate fi tratată cu succes, dar dezvoltarea ei poate fi provocată de razele solare, solar. Acest lucru se datorează faptului că virusurile, bacteriile, agenții infecțioși, care sunt adesea cauza CIN, răspund bine la căldură, fiind un mediu aproape ideal pentru ei. În plus, multe ore petrecute pe plajă nu vor oferi pielii o nuanță frumoasă, ci vor reduce funcțiile de protecție ale organismului, ca să nu mai vorbim de insolație sau insolație. Slăbirea sistemului imunitar este o modalitate sigură de a declanșa dezvoltarea infecțiilor și a patologiilor conexe. Razele UV sunt utile doar la un anumit moment, într-o doză normală și numai pentru persoanele absolut sănătoase. Excesul lor are un efect negativ asupra structurii celulare, iar displazia cervicală este doar o diviziune atipică a celulelor epiteliale. În plus, radiațiile ultraviolete pot pătrunde suficient de adânc în straturile pielii și pot activa procese oncologice „latente”, provocând insuficiență genetică.
Plajele cu displazie cervicală pot avea loc numai dacă medicul curant a dat permisiunea pentru aceasta și a prescris în mod specific un regim de plajă. Această regulă se aplică și vizitării unui solar. Chiar și cu CIN într-un stadiu inițial ușor, nu ar trebui să experimentați și să vă riscați propria sănătate. Rețineți că, conform statisticilor, cancerul de col uterin ocupă locul trei printre cele mai frecvente oncopatologii la femei. Soarele va aștepta, puteți face plajă atunci când boala este lăsată în urmă. Acest moment vine de obicei la 12-16 luni după un tratament cu succes și un examen regulat de către un medic.
Mai multe informații despre tratament
Profilaxie
Displazia cervicală este un diagnostic grav, starea țesutului epitelial având o tendință amenințătoare spre oncopatologie. Prin urmare, prevenția trebuie să fie cuprinzătoare și regulată. Cancerul de col uterin, ca unul dintre riscurile dezvoltării CIN, începe cu boli ginecologice precanceroase. Una dintre cele mai eficiente metode de prevenție în acest domeniu este considerată a fi screening-ul sistematic. Încă din 2004, comunitatea internațională a ginecologilor a aprobat o rezoluție privind un screening total al tuturor femeilor, începând cu vârsta de 20-25 de ani. Se recomandă efectuarea examinărilor cel puțin o dată la 2 ani până la atingerea perioadei climacterice (50-55 de ani). Apoi, screening-ul preventiv este prescris la fiecare 3-5 ani, deși pacientele îl pot supune mai des la cerere.
Programul de prevenire a displaziei cervicale permite identificarea zonelor de epiteliu modificat patologic în stadii incipiente și luarea de măsuri oportune pentru stoparea acestora. Este demn de remarcat faptul că screening-ul nu este o modalitate 100% de a preveni dezvoltarea HPV (papilomavirus), acesta putând fi oprit doar prin vaccinare.
Vaccinurile sunt eficiente împotriva tuturor agenților oncogeni, infecțioși și virali și sunt recomandate femeilor de vârstă reproductivă. Astfel de măsuri, împreună cu citologia regulată, reduc semnificativ numărul de cazuri de cancer de col uterin și salvează mii de vieți în general.
Astfel, prevenirea displaziei cervicale, sau mai degrabă, transformarea acesteia în stadiul III, constă în următoarele acțiuni:
- Vizită la ginecolog la timp, cel puțin o dată pe an.
- Tratament complet al oricărui agent patogen infecțios sau viral.
- Dietă sănătoasă și stil de viață în general. Renunțarea la obiceiurile dăunătoare - fumat, abuz de alcool, relații sexuale promiscue.
- Respectarea regulilor de bază de igienă personală.
- Utilizarea lenjeriei intime din bumbac, refuzul experimentelor la modă cu tanga sintetică și alte „încântări” care duc adesea la procese inflamatorii.
- Contracepția ca barieră împotriva infecțiilor, în special a bolilor cu transmitere sexuală (BTS).
- Vaccinarea împotriva papilomavirusului.
- Screening regulat al uterului, colului uterin și organelor pelvine (test PAP, citologie, biopsie, dacă este indicat).
Recomandări pentru prevenirea dezvoltării patologiilor displazice la femeile de diferite categorii de vârstă:
- Primul examen preventiv trebuie efectuat cel târziu la vârsta de 20-21 de ani (sau în primul an după debutul relațiilor sexuale).
- Dacă testul Papanicolau este negativ, trebuie efectuată o vizită preventivă la ginecolog cel puțin o dată la 2 ani.
- Dacă o femeie cu vârsta peste 30 de ani are teste Papanicolau normale, trebuie totuși să consulte un medic cel puțin o dată la 3 ani.
- Femeile cu vârsta peste 65-70 de ani pot întrerupe vizita la ginecolog și examenele dacă citologia este normală. Screeningul preventiv trebuie continuat în cazul testelor Papanicolau pozitive frecvente până la vârsta de 50-55 de ani.
În multe țări dezvoltate există programe educaționale pentru populație, care desfășoară activități explicative cu privire la amenințarea cancerului și la prevenirea acestuia. Cu toate acestea, nici programele, nici ordinele la nivel guvernamental nu pot înlocui bunul simț și dorința de a-și păstra propria sănătate. Prin urmare, prevenirea cancerului de col uterin și a modificărilor displazice ar trebui să fie o chestiune conștientă și voluntară, fiecare femeie rațională ar trebui să înțeleagă importanța examinărilor preventive și să le supună în mod regulat pentru a evita consecințele grave.
Prognoză
Displazia cervicală nu este încă cancer, un astfel de diagnostic indică doar riscul de malignitate a procesului patologic. Conform statisticilor, aproximativ 25-30% dintre pacienții care au refuzat tratamentul complex și examinările regulate ajung într-o clinică oncologică. Există și alte cifre, mai optimiste. 70-75% (uneori mai mult) cu ajutorul diagnosticelor, a unui curs de tratament atent selectat, inclusiv metode radicale, se vindecă complet și apoi sunt supuși doar examinărilor preventive. Este evident că marea majoritate a femeilor sunt încă mai atente la propria sănătate și depășesc cu succes boala.
Pentru a face informațiile mai convingătoare, vom formula prognosticul pentru displazia cervicală în felul următor:
- Fiecare al treilea pacient diagnosticat cu CIN nu a prezentat simptome ale bolii. Displazia a fost detectată întâmplător în timpul unui examen de rutină efectuat de un medic.
- Medicina modernă este capabilă să combată cu succes cancerul de col uterin, cu condiția ca patologia mucoasei epiteliale a colului uterin să fie detectată în timp util.
- Tratamentul chirurgical pentru diagnosticarea displaziei cervicale este indicat în 80-85% din cazuri.
- Recidivele proceselor displazice sunt posibile în 10-15% din cazuri chiar și după un tratament reușit. Acestea sunt de obicei detectate în timpul examinărilor preventive la 1,5-2 ani după intervenția chirurgicală.
- Recurența dezvoltării patologiei poate fi explicată prin excizia inexactă a zonei cu celule atipice sau în cazul persistenței papilomavirusului.
- În timpul sarcinii, displazia în stadiul I poate fi neutralizată printr-o restructurare puternică a sistemelor hormonale, imunitare și a altor sisteme ale femeii.
- Displazia cervicală nu interferează cu nașterea naturală și nu este o indicație strictă pentru cezariană.
- În cazul CIN în stadiul moderat, prognosticul este mai mult decât favorabil. Doar 1% dintre pacienți continuă tratamentul din cauza transformării patologiei în stadiile II și III.
- 10-15% dintre femeile cu displazie cervicală în stadiul II continuă terapia complexă din cauza dezvoltării procesului până în stadiul III (aceasta apare în decurs de 2-3 ani).
- Trecerea displaziei la stadiul III și la cancerul de col uterin se observă la 25-30% dintre femeile care nu au primit tratament și la 10-12% dintre pacientele care au urmat un tratament complet.
- Peste 75-80% dintre femeile diagnosticate precoce cu CIN se recuperează complet în decurs de 3-5 ani.
Displazia cervicală, ca proces asimptomatic, cu dezvoltare destul de lentă, rămâne o sarcină dificilă, dar depășibilă pentru ginecologi. Această problemă este rezolvată cu succes în special cu condiția ca femeia să înțeleagă gravitatea bolii și să se supună în mod conștient unor examinări preventive la timp, inclusiv întregul set necesar de teste diagnostice. Displazia cervicală nu este oncologică, ci totuși primul semnal de alarmă despre o amenințare. Riscul este mai ușor de prevenit și neutralizat chiar de la începutul dezvoltării.

