Expert medical al articolului
Noile publicații
Chistul splinei la un adult și un copil
Ultima examinare: 12.07.2025

Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
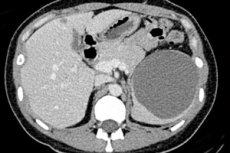
În diverse organe, inclusiv în splină, se pot forma formațiuni tumorale sub formă de cavități separate de țesuturile înconjurătoare. Un chist splenic (cod D73.4 conform ICD-10) este considerat rar, deoarece nu se manifestă întotdeauna și nu este atât de ușor de detectat în splina acoperită cu peritoneu. Adesea, un chist cu această localizare este detectat în timpul examinării cavității abdominale dintr-un motiv complet diferit. [ 1 ]
Epidemiologie
Utilizarea pe scară largă a ecografiei și a tomografiei computerizate a organelor abdominale a dus la faptul că chisturile splinei au devenit tot mai frecvent detectate, iar acum reprezintă 1% din totalul patologiilor diagnosticate ale acestui organ și doar 0,07% din bolile din populația generală (conform altor date, 0,5-2%).
Statistic, chisturile neparazitare reprezintă mai puțin de o treime din totalul chisturilor splenice, iar majoritatea acestora (aproape două treimi) sunt pseudochisturi secundare traumatismelor. Doar 10% din totalul chisturilor splenice neparazitare sunt chisturi primare (congenitale), care sunt cele mai frecvente la copii și adolescenți și rareori se prezintă clinic.[ 2 ]
Cauze chisturi splenice
Diferite tipuri de chisturi splenice au cauze diferite de formare și caracteristici histologice.
Se disting chisturile neparazitare și chisturile parazitare ale splinei (echinococice). Chisturile neparazitare ale splinei pot fi chisturi epiteliale (adevărate) sau pseudochisturi (chisturi false). [ 3 ], [ 4 ]
Chisturile epiteliale (epidermoide) primare ale splinei sunt congenitale, cel mai adesea unice (solitare) și destul de mari (cu lichid seros în interior). Formarea lor este asociată cu tulburări de dezvoltare embrionară (intrauterină) sau defecte determinate genetic. Un astfel de chist al splinei la un copil sau adolescent este cel mai frecvent. [ 5 ], [ 6 ]
Majoritatea pseudochisturilor – ai căror pereți sunt alcătuiți din țesut fibros, dar nu sunt căptușiți cu epiteliu – apar în urma unui traumatism abdominal contondent al splinei, cu acumulare de sânge (hematom). Un astfel de chist în splina unui adult este de obicei umplut cu sânge și celule moarte. Într-o treime din cazuri, mucoasa sa suferă calcificare, iar apoi se determină un chist splenic calcificat sau calcificat. [ 7 ], [ 8 ]
Un pseudochist poate fi rezultatul unor infecții, infarct splenic (de exemplu, cu tromboză a arterei splenice), iar cu pancreatită, o astfel de formațiune chistică apare nu numai în pancreas, ci și în splină.
Pe lângă infarctul splenic, un chist splenic vascular poate fi cauzat de pelioză, prezența unor chisturi mici umplute cu sânge pe suprafața splinei.
Un chist parazitar sau echinococic al splinei se formează ca urmare a infecției cu ouă și larve primare ale tenia parazită Echinococcus granulosus - echinococcus, care intră în organism prin tractul gastrointestinal și, prin fluxul sanguin - în organele interne. Pereții acestor chisturi sunt, de asemenea, adesea calcificați. [ 9 ], [ 10 ]
Factori de risc
Tendința de a forma chisturi în splină la sugari se observă în patologiile sarcinii și prematurității nou-născuților; la adulți - cu distrugere crescută a trombocitelor (trombocitopenie), infecții virale cronice, precum și cu lupus eritematos sistemic, anemie aplastică, artrită reumatoidă și alte boli autoimune.
Factorii de risc pentru dezvoltarea infarctului splenic, care poate provoca formarea unui chist vascular, sunt asociați cu trombi în artera care alimentează splina cu sânge, ateroscleroză, boli sistemice ale țesutului conjunctiv și leucemie. Riscul de a dezvolta pelioză crește odată cu alcoolismul cronic, HIV, tuberculoza și utilizarea steroizilor anabolizanți și a contraceptivelor orale. [ 11 ]
Patogeneza
Oricare dintre cauzele de mai sus poate afecta negativ splina și poate provoca leziuni tisulare.
Atunci când se analizează patogeneza formării chisturilor în splină, experții subliniază importanța acesteia ca unul dintre organele sistemului imunitar al organismului, precum și multifuncționalitatea sa, inclusiv depunerea de eritrocite și trombocite, producerea de leucocite și anticorpi, metabolismul hemoglobinei din eritrocitele uzate, fagocitoza și filtrarea sângelui (inclusiv din produșii de apoptoză și necroza patologică și substanțele toxice).
Cercetătorii nu au stabilit încă definitiv cum se formează chisturile primare (congenitale) în splină, dar au sugerat mai multe versiuni. [ 12 ]
Formarea splinei în partea dorsală a mezenterului din mezenchimul mezodermal (cu participarea celulelor stem hematopoietice și dendritice) începe la începutul celei de-a doua luni de sarcină, iar până la finalizarea acesteia splina este un organ al hematopoiezei, sintetizand eritrocite.
Structura caracteristică a organului (lobuli, trabecule, parenchim, sistem venos) se formează începând cu săptămâna a 15-a de gestație, iar din aproximativ săptămâna a 18-a-19-a începe etapa de acumulare și diferențiere a limfocitelor (celule T). [ 13 ]
Deci, formarea chisturilor poate fi rezultatul introducerii celulelor membranei mezoteliale a peritoneului în șanțurile splenice ale fătului (și metaplazia acestora) sau includerea endodermului stratului germinativ intern în spațiul limfatic sau pulpa organului de formare.
Mecanismul de dezvoltare a unui chist echinococic este cauzat de invazia parazitară: pătrunzând în țesuturile splinei odată cu fluxul sanguin, larvele primare ale tenia Echinococcus granulosus se transformă în stadiul următor - o fină, care este o capsulă acoperită cu o cochilie pentru dezvoltarea ulterioară a parazitului. În jurul acestor capsule se formează un chist parazitar al splinei sau ficatului. [ 14 ]
Simptome chisturi splenice
Când este detectat accidental un chist splenic de dimensiuni mici, majoritatea pacienților nu prezintă simptome. Cu toate acestea, când este mai mare, primele semne pot fi disconfort în partea stângă a hipocondrului și o masă nedureroasă în abdomenul superior stâng (detectabilă prin palpare la o treime dintre pacienți).
În plus, pot apărea următoarele: eructații, sațietate rapidă la masă, dureri în partea stângă, greață și uneori vărsături după masă, flatulență, diaree.
De asemenea, în timpul examinării, se poate observa umflarea splinei și splenomegalie, mai ales dacă este vorba de un chist parazitar. De asemenea, în cazul unui chist echinococic, există slăbiciune generală și o ușoară creștere a temperaturii.
Un chist congenital al splinei la făt poate fi detectat în timpul unei ecografii prenatale, începând cu săptămâna a 20-a de sarcină. Un chist congenital mai mare în splina unui nou-născut poate fi simțit în timpul unui examen palpator și, dacă este mărit, poate provoca simptome precum vărsături și tulburări intestinale. Cel mai adesea, acesta este un chist unic sau solitar al splinei la nou-născuți.
Citește și:
Complicații și consecințe
Ce este periculos la un chist splinei? De obicei, nu provoacă complicații, dar principalele consecințe negative ale acestei formări includ:
- sângerare în „sacul” chistului, ceea ce poate duce la deteriorarea integrității pereților acestuia;
- ruptura unui chist splenic cu hemoragie și răspândirea conținutului său în cavitatea abdominală (pentru chisturi mai mari de 5 cm, riscul este de 25%), ceea ce poate duce la simptome de abdomen acut și la dezvoltarea peritonitei;
- infectarea chistului cu supurație, ducând la intoxicația organismului;
- răspândirea paraziților din chistul echinococic la alte organe.
Experții nu exclud posibilitatea transformării maligne (extrem de rare) a celulelor membranei chistului secundar.
Diagnostice chisturi splenice
De obicei, diagnosticul unui chist splenic începe cu istoricul pacientului și necesită un examen clinic amănunțit.
Analize de sânge: clinice generale și biochimice, pentru anticorpi (IgG) anti-echinococ, pentru markeri tumorali serici (CEA, CA 19-9).
Rolul principal îl joacă diagnosticul instrumental: ecografia, tomografia computerizată și/sau RMN-ul.
Chisturile splenice congenitale la ecografie au aspectul unei mase anaecogene cu pereți netezi. Chisturile epidermoide au o structură complexă cu neregularități și grosime a pereților posteriori din cauza trabeculelor epiteliale periferice și a ecoului intern din cheagurile de sânge. Vezi mai mult - Semne ecografice ale patologiei splinei
În prezent, chisturile splenice sunt cunoscute ca o afecțiune clinică rară, cu o incidență de 0,07% în populația generală. Pe baza prezenței sau absenței epiteliului celular, aceste chisturi sunt împărțite în chisturi primare (adevărate) și secundare (false). Chisturile primare sunt împărțite în chisturi parazitare (60%) și neparazitare, în funcție de etiologia lor. Chisturile neparazitare sunt de obicei congenitale. Aceste chisturi sunt prezente în principal la adulții tineri și sunt localizate în polul superior al splinei. [ 15 ]
Un chist splenic este vizualizat mai detaliat la tomografia computerizată, prin urmare, efectuarea unei tomografii computerizate a splinei ajută la determinarea multor parametri ai formațiunii chistice și la stabilirea unui diagnostic mai precis. [ 16 ]
Astfel, prin localizare, poate exista un chist al polului superior al splinei (extremitas anterior), care proeminează înainte deasupra colonului; un chist al polului posterior (extremitas posterior) sau pe partea internă - în zona hilului splinei (hilum lienis). Și cu o localizare mai profundă - în pulpa sau pulpa acesteia (pulpa splenica) - se diagnostichează un chist în parenchimul splinei.
Splina este un organ încapsulat, iar sub membrana fibroasă (tunica fibroasă) a organului se formează un chist splenic subcapsular.
În plus, se formează adesea un chist multilocular sau multicameral al splinei, iar cel mai adesea acesta este un chist echinococic.
Diagnostic diferentiat
Diagnosticul diferențial al chisturilor splinei include abcesul acesteia, hemangiomul, splenomul, limfangiomul, limfomul, plasmocitomul, reciculo- și liposarcomul, teratom. [ 17 ]
Tratament chisturi splenice
Trebuie avut în vedere că nu există niciun medicament care să poată „dizolva” o formațiune chistică. Prin urmare, tratamentul unui chist cu un diametru mai mare de 4 cm este chirurgical. [ 18 ]
În funcție de situația clinică, tratamentul chirurgical se efectuează folosind metode precum:
- aspirație percutanată a conținutului - puncție laparoscopică a chistului splenic; [ 19 ], [ 20 ]
- scleroterapia cavității chistului cu alcool etilic (după îndepărtarea conținutului prin puncție);
- marsupializare (îndepărtarea incompletă a mucoasei chistului, cistostomie);
- rezecția, adică îndepărtarea chistului;
- îndepărtarea părții afectate a splinei, păstrând în același timp cel puțin 30% din parenchimul acesteia. [ 21 ]
Totuși, în cazul chisturilor multiple, al chisturilor mari din hilul splenic sau din parenchim sau al chisturilor cu aderențe vasculare dense la țesuturile înconjurătoare, specialiștii consideră splenectomia deschisă sau laparoscopică drept metoda de elecție. [ 22 ]
Dacă chistul nu are mai mult de 3 cm, starea sa este monitorizată prin ecografie anuală.
Profilaxie
Nu există nicio modalitate de a preveni formarea majorității chisturilor splinei.
Prognoză
Prognosticul pentru marea majoritate a chisturilor este bun, dar un chist splenic cu diametrul mai mare de 5 cm prezintă un risc ridicat de ruptură, ceea ce poate duce la sângerări intraabdominale care pot pune viața în pericol.

