Expert medical al articolului
Noile publicații
Tratamentul astrocitomului creierului și măduvei spinării
Ultima examinare: 04.07.2025

Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
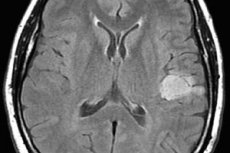
Astrocitomul cerebral este o denumire colectivă pentru mai multe variante ale procesului tumoral al țesutului glial, care diferă prin agresivitatea lor în ceea ce privește creșterea, probabilitatea de degenerare într-o tumoare malignă și prognosticul tratamentului. Este clar că nu putem vorbi despre un plan general de tratament. În același timp, nu numai abordările de tratament ale diferitelor tipuri de astrocitoame diferă, ci și schemele terapeutice pentru fiecare pacient în parte.
Există protocoale oficiale special elaborate pentru diagnosticarea și tratamentul astrocitomului ca una dintre tumorile gliale, precum și scheme de tratament recomandate pentru tipuri individuale de tumori, ținând cont de gradul de malignitate al acestora. În străinătate, medicina funcționează conform unui protocol comun, dovedit, pentru tratamentul tumorilor benigne și maligne, care dă rezultate bune. În țara noastră, o astfel de unitate nu se observă. Protocoalele de tratament sunt adesea elaborate de medicii curanți, punând accent pe propria experiență, deși, de fapt, acestea ar trebui elaborate de specialiști pentru a ajuta medicul practicant.
În Ucraina, implementarea protocoalelor de tratament care să familiarizeze medicii cu metode eficiente de diagnosticare și tratare a unei boli specifice (în acest caz, astrocitom) și să permită pacienților să controleze justificarea acțiunilor medicului este încă în stadiul de dezvoltare. Puțini specialiști utilizează metode internaționale, iar cele interne sunt adesea elaborate de persoane nepotrivite și răspund la întrebări greșite (pun costul tratamentului pe primul loc, ceea ce nu ajută la salvarea vieții pacientului, în timp ce metodelor existente nu li se acordă atenția necesară).
Este clar că nici cele mai științifice protocoale care oferă metode de tratament cu eficacitate dovedită nu sunt dogme. Medicina nu stă pe loc, dezvoltând tot mai multe metode noi care permit salvarea unui pacient și prelungirea vieții acestuia cât mai mult posibil, prin urmare, protocoalele existente, care sunt în esență recomandări clinice documentate, ar trebui modificate periodic pentru a optimiza munca medicului.
Tratamentul cu eficacitate nedovedită, bazat pe cunoștințele și experiența unui anumit medic, este unul dintre motivele unui prognostic slab al bolii. În oncologie, timpul este esențial, iar medicul nu are dreptul să greșească, testând diverse metode de tratament pe pacient. Protocoalele de tratament pentru tumorile diferitelor malignități sunt concepute pentru a facilita munca medicului și a o face cât mai eficientă posibil. Nimeni nu interzice utilizarea unor metode noi cu eficacitate nedovedită cu acordul pacientului sau al rudelor sale, dar acest lucru trebuie făcut în cadrul protocolului de tratament ca proceduri auxiliare.
Întrucât tratamentul bolilor tumorale include diverse tipuri de îngrijire pentru pacient, protocolul de tratament pentru acești pacienți se bazează pe protocoalele relevante (de exemplu, protocoalele pentru acordarea îngrijirilor paliative pentru sindromul durerii și sângerarea la pacienții aflați în stadiu terminal), care sunt utilizate nu numai în practica spitalelor de oncologie.
Astăzi, protocoalele de tratament pentru astrocitom includ utilizarea unor metode standard, cum ar fi chirurgia, chimioterapia și radioterapia, care nu au nicio legătură cu tratamentul cu unde radio și reprezintă, în esență, un efect asupra leziunii cu radiații ionizante (radioterapie). Să analizăm aceste metode mai detaliat.
Tratamentul chirurgical al astrocitoamelor
Dacă în tratamentul majorității bolilor somatice, unde este necesară intervenția chirurgicală, intervenția chirurgicală este considerată o măsură extremă, atunci în cazul unui proces tumoral, aceasta este preferată în primul rând. Cert este că chirurgia clasică printre metodele de tratament tumoral este considerată cea mai sigură pentru om, deoarece consecințele acesteia nu pot fi comparate cu consecințele chimioterapiei și radioterapiei. Este adevărat, nu este întotdeauna posibilă îndepărtarea chirurgicală a unei tumori, așa că decizia de a efectua o operație se ia ținând cont de un concept precum „operabilitate”.
Necesitatea intervenției chirurgicale pentru astrocitomul cerebral se datorează chiar faptului prezenței unei tumori cerebrale, deoarece pe măsură ce neoplasmul crește (de orice grad de malignitate), efectul de masă crește (consecințele sale sunt compresia vaselor cerebrale, deformarea și deplasarea structurilor sale). Atunci când se stabilește posibila amploare a intervenției chirurgicale, se iau în considerare vârsta pacientului, starea generală (starea pacientului conform scalelor Karnovsky și Glasgow), prezența bolilor concomitente, localizarea tumorii și accesibilitatea sa chirurgicală. Sarcina chirurgului este de a îndepărta cât mai multe componente ale tumorii, reducând la minimum riscurile de complicații funcționale și deces, de a restabili fluxul de lichid (circulația lichidului cefalorahidian) și de a clarifica diagnosticul morfologic. Operația trebuie efectuată astfel încât să nu reducă calitatea vieții pacientului, ci să îl ajute să trăiască o viață mai mult sau mai puțin împlinită.
Alegerea tacticii chirurgicale se bazează pe următoarele aspecte:
- localizarea și accesibilitatea chirurgicală a tumorii, posibilitatea îndepărtării totale a acesteia,
- vârsta, starea pacientului conform lui Karnovsky, bolile concomitente existente,
- posibilitatea reducerii consecințelor efectului de masă cu ajutorul operației alese,
- intervalul dintre intervenții chirurgicale în cazul recidivei tumorale.
Opțiunile de tratament chirurgical pentru tumorile cerebrale includ biopsia deschisă și stereotactică, rezecția tumorală completă sau parțială. Îndepărtarea astrocitomului cerebral are diverse obiective. Pe de o parte, este o oportunitate de a reduce presiunea intracraniană și intensitatea simptomelor neurologice prin reducerea maximă a volumului tumoral. Pe de altă parte, este cea mai bună opțiune pentru prelevarea cantității necesare de biomaterial pentru examinare histologică, în vederea determinării cu exactitate a gradului de malignitate a tumorii. Tactica tratamentului ulterior depinde de acest din urmă factor.
Dacă este imposibilă îndepărtarea întregului neoplasm (îndepărtarea totală a astrocitomului înseamnă îndepărtarea tumorii din țesutul sănătos vizibil, dar nu mai puțin de 90% din celulele tumorale), se utilizează rezecția parțială. Aceasta ar trebui să ajute la reducerea simptomelor hipertensiunii intracraniene și, de asemenea, oferă material pentru un studiu mai complet al tumorii. Conform cercetărilor, speranța de viață a pacienților după rezecția totală a tumorii este mai mare decât cea a pacienților cu rezecție subtotală [ 1 ].
Îndepărtarea tumorii se efectuează de obicei prin craniotomie, când se face o deschidere în învelișurile moi și osoase ale capului, prin care tumora este îndepărtată chirurgical folosind echipament microchirurgical, precum și optică de navigație și control. După operație, meningele sunt sigilate ermetic cu un implant. În acest mod se efectuează și o biopsie deschisă.
Într-o biopsie stereotactică, materialul pentru examinare este prelevat folosind un ac special. Operația minim invazivă se efectuează folosind un cadru stereotactic și un sistem de navigație (tomograf). Biomaterialul este prelevat folosind un ac special fără a efectua o craniotomie. [ 2 ] Această metodă este utilizată în anumite cazuri:
- dacă diagnosticul diferențial este dificil (nu este posibilă diferențierea tumorii de focarele inflamatorii și degenerative, metastazele unei alte tumori etc.),
- dacă nu este posibilă îndepărtarea tumorii chirurgical (de exemplu, există contraindicații pentru intervenția chirurgicală) sau o astfel de îndepărtare este considerată inadecvată.
Pentru un diagnostic extrem de precis, materialul pentru examinarea histologică trebuie să fie o zonă de țesut care acumulează intens un agent de contrast.
La pacienții vârstnici sau cu boli somatice severe, chiar și utilizarea metodelor de diagnostic minim invazive poate ridica îngrijorări. În acest caz, tacticile de tratament se bazează pe simptome clinice și date tomografice.
După îndepărtarea unui astrocitom cerebral, examenul histologic al acestuia este obligatoriu pentru a determina tipul tumorii și gradul de malignitate. Acest lucru este necesar pentru clarificarea diagnosticului și poate influența tacticile de gestionare a pacientului, deoarece probabilitatea unui diagnostic eronat rămâne valabilă chiar și după biopsia stereotactică și uneori deschisă, când se prelevează pentru examinare o parte nesemnificativă a celulelor tumorale. [ 3 ] Degenerarea tumorii este un proces gradual, prin urmare, nu toate celulele acesteia în stadiul inițial de malignitate pot fi atipice.
Diagnosticul final și fiabil se pune pe baza concluziilor despre natura tumorii de către 3 patomorfologi. Dacă se detectează o tumoare malignă la un copil sub 5 ani, se prescrie suplimentar un studiu genetic (se utilizează metoda imunohistochimică pentru a studia ștergerea genei INI, ceea ce poate duce la o modificare a proprietăților celulelor și la diviziunea lor necontrolată).
Analiza imunohistochimică a tumorii cu anticorpul IDH1 este efectuată și în cazul glioblastomului. Aceasta permite predicții privind tratamentul acestei forme agresive de cancer, care provoacă moartea celulelor cerebrale în decurs de 1 an (și numai dacă tratamentul este efectuat).
Examinarea histologică a țesuturilor tumorale permite stabilirea unui diagnostic irefutabil numai dacă există o cantitate suficientă de biomaterial. Dacă există o cantitate mică de biomaterial, nu se găsesc semne de malignitate, iar indicele activității proliferative focale (markerul Ki-67) nu depășește 8%, diagnosticul putând fi formulat dublu - „astrocitom gradul 2 OMS cu tendință spre gradul 3”, unde OMS este abrevierea internațională a Organizației Mondiale a Sănătății. [ 4 ] De asemenea, se efectuează analiza imunohistochimică a proteinelor din familia Bcl-2, Bcl-X, Mcl-1 [ 5 ]. A fost demonstrată o corelație între ATRX, IDH1 și p53 în glioblastom și supraviețuirea pacientului. [ 6 ]
Dacă vorbim despre un astrocitom malign fără focare necrotice, cu material bioptic insuficient, se poate pune diagnosticul de „astrocitom malign gradul 3-4 OMS”. Această formulare confirmă încă o dată faptul că astrocitoamele sunt predispuse la progresie și degenerare într-o tumoră malignă, prin urmare, chiar și neoplasmele de malignitate de gradul 1-2 sunt mai bine tratate fără a aștepta ca acestea să își modifice proprietățile și comportamentul.
Tehnologii moderne (radiochirurgie)
Tumorile mici în stadiile incipiente ale bolii pot fi îndepărtate folosind tehnici minim invazive, dacă este indicat. Acestea includ metode de radiochirurgie stereotactică, care îndepărtează tumorile benigne și maligne fără incizii tisulare și craniotomia folosind radiații ionizante.
Astăzi, neurochirurgii și neuro-oncologii folosesc două sisteme eficiente: un cuțit cibernetic bazat pe iradiere fotonică și un cuțit gamma care utilizează radiații gamma. Acesta din urmă este utilizat doar pentru intervenții chirurgicale intracraniene. Cuțitul cibernetic poate fi utilizat pentru a îndepărta tumori din diverse locații fără fixare traumatică rigidă (atunci când se utilizează un cuțit gamma, capul pacientului este fixat cu un cadru metalic înșurubat în craniu, pentru cuțitul cibernetic este suficientă o mască termoplastică), durere și utilizarea anesteziei. [ 7 ], [ 8 ], [ 9 ], [ 10 ]
Astrocitomul cerebral poate fi găsit atât în cap, cât și în măduva spinării. Cu ajutorul unui cuțit cibernetic, este posibilă îndepărtarea unor astfel de tumori fără intervenție traumatică asupra coloanei vertebrale.
La îndepărtarea astrocitoamelor cerebrale, principalele cerințe sunt:
- verificarea tumorii, adică evaluarea naturii morfologice a neoplasmului, clarificarea diagnosticului prin biopsie,
- dimensiunea tumorii nu depășește 3 cm în diametru,
- absența bolilor cardiace și vasculare severe (este necesară o electrocardiogramă),
- statusul Karnofsky al pacientului nu este mai mic de 60%,
- consimțământul pacientului pentru utilizarea radioterapiei (aceasta este cea utilizată în sistemele radiochirurgicale).
Este clar că este inadecvat să se trateze o boală avansată cu această metodă. Nu are rost să se iradieze local o tumoră uriașă fără a o îndepărta chirurgical, deoarece nu există certitudinea că toate celulele patologice vor muri. Eficacitatea radiochirurgiei în tratamentul tumorilor difuze cu localizare neclară este, de asemenea, discutabilă, deoarece radiațiile ionizante provoacă moartea nu numai a celulelor canceroase, ci și a celulelor cerebrale sănătoase, ceea ce, având în vedere o tumoră mare, poate face o persoană invalidă în toate sensurile cuvântului.
Un dezavantaj al radiochirurgiei este imposibilitatea verificării tumorii după îndepărtarea acesteia, deoarece nu există material biologic pentru examinarea histologică.
Radioterapia pentru astrocitoame
Utilizarea tehnologiilor radiochirurgicale pentru tratamentul astrocitoamelor benigne și maligne înalt diferențiate într-un stadiu incipient al dezvoltării lor oferă un răspuns complet la întrebarea dacă astrocitoamele sunt iradiate. Radioterapia nu numai că încetinește creșterea tumorii, dar provoacă și moartea celulelor canceroase.
Terapia radiologică este utilizată de obicei în cazurile de neoplasme maligne; tumorile benigne pot fi îndepărtate chirurgical. Însă caracterul insidios al tumorilor gliale formate din astrocite constă în predispoziția lor la recidivă. Atât tumorile maligne, cât și cele benigne pot recidiva. Recidiva astrocitoamelor benigne ale creierului este adesea însoțită de degenerarea unei tumori, în general sigure, într-una canceroasă. Prin urmare, medicii preferă să joace la sigur și să consolideze rezultatul operației cu ajutorul radioterapiei. [ 11 ]
Indicațiile pentru radioterapie pot include atât un diagnostic confirmat prin biopsie al unei tumori benigne sau maligne, cât și o recidivă tumorală după tratament (inclusiv radioterapie). Procedura poate fi prescrisă și dacă verificarea tumorii este imposibilă (fără biopsie) în cazul unui astrocitom localizat în trunchiul cerebral, la baza craniului, în zona chiasmei optice și în alte zone dificil de accesat chirurgical.
Întrucât majoritatea pacienților cu astrocitoame cerebrale sunt pacienți ai clinicilor de oncologie (se întâmplă ca distribuția tumorilor gliale maligne și benigne să fie departe de a fi în favoarea acestora din urmă), tratamentul tumorilor prin metode radiochirurgicale este mai puțin frecvent decât radioterapia fracționată la distanță. În cazul tumorilor maligne, aceasta este prescrisă după îndepărtarea celulelor patologice. Intervalul dintre intervenția chirurgicală și prima ședință de radioterapie este de obicei de 14-28 de zile. [ 12 ], [ 13 ]
În cazul tumorilor deosebit de agresive, cu creștere extrem de rapidă, radioterapia, dacă starea pacientului este satisfăcătoare, poate fi prescrisă după 2-3 zile. Leziunea rămasă după îndepărtarea tumorii (patul) este iradiată, cu 2 cm de țesut sănătos în jurul ei. Conform standardului, radioterapia implică prescrierea a 25-30 de fracțiuni pe parcursul a 1-1,5 luni.
Zona de iradiere se determină pe baza rezultatelor RMN-ului. Doza totală de radiații la nivelul leziunii nu trebuie să depășească 60 Gy, iar dacă măduva spinării este iradiată, aceasta trebuie să fie și mai mică, până la 35 Gy.
Una dintre complicațiile radioterapiei este formarea unei leziuni necrotice în creier după câțiva ani. Modificările distrofice ale creierului duc la o perturbare a funcțiilor acestuia, care este însoțită de simptome corespunzătoare similare cu cele ale tumorii în sine. În acest caz, pacientul este examinat și se efectuează diagnostic diferențial (se prescriu PET cu metionină, spectroscopie computerizată sau prin rezonanță magnetică) pentru a distinge necroza prin radiații de recidiva tumorală. [ 14 ]
Alături de radioterapia la distanță, se poate utiliza și radioterapia de contact (brahiterapia), dar în cazul tumorilor cerebrale se utilizează foarte rar. În orice caz, fluxul de radiații ionizante, care afectează ADN-ul patologic al celulelor și îl distruge, duce la moartea celulelor tumorale, care sunt mai sensibile la un astfel de impact decât celulele sănătoase. Acceleratoarele liniare modernizate permit reducerea gradului de impact distructiv asupra țesutului sănătos, ceea ce este deosebit de important când vine vorba de creier.
Radioterapia ajută la distrugerea celulelor tumorale ascunse rămase și previne reapariția lor, dar acest tratament nu este indicat pentru toată lumea. Dacă medicii observă că riscul unor posibile complicații este mare, radioterapia nu se efectuează.
Contraindicațiile pentru radioterapie includ:
- localizarea și creșterea infiltrativă a tumorii în părțile vitale ale creierului (trunchiul cerebral, centrele nervoase subcorticale, hipotalamus).
- umflarea țesutului cerebral cu simptome de dislocare (deplasare) a creierului
- prezența hematomului postoperator,
- zonele purulente-inflamatorii din zona de expunere la radiații ionizante,
- comportament inadecvat al pacientului, excitabilitate psihomotorie crescută.
Radioterapia nu se administrează pacienților aflați în stadiu terminal cu boli somatice grave, care nu pot decât să agraveze starea pacientului și să grăbească sfârșitul inevitabil. Astfel de pacienților li se prescrie terapie paliativă (conform protocolului corespunzător) pentru a reduce durerea și a preveni sângerările severe. Cu alte cuvinte, medicii încearcă să atenueze cât mai mult posibil suferința pacientului în ultimele zile și luni de viață.
Chimioterapia pentru astrocitom
Chimioterapia este o metodă de acțiune sistemică asupra organismului, cu scopul de a distruge celulele atipice rămase și de a preveni recreșterea lor. Utilizarea agenților puternici care au un efect dăunător asupra ficatului și modifică compoziția sângelui este justificată doar în cazul tumorilor maligne. [ 15 ] Chimioterapia precoce, chimioterapia paralelă și chimioterapia scurtă după radioterapie sunt posibile și bine tolerate [ 16 ].
Dacă vorbim despre astrocitoame, atunci chimioterapia poate fi prescrisă în unele cazuri pentru o tumoare benignă, dacă există un risc ridicat de degenerare a acesteia în cancer. De exemplu, la persoanele cu predispoziție ereditară (au existat cazuri de oncologie confirmată în familie), neoplasmele benigne, chiar și după îndepărtarea chirurgicală și radioterapie, pot recidiva și se pot transforma în tumori canceroase.
O situație identică poate fi observată în diagnosticele duale, când nu există certitudinea că tumora are un grad scăzut de malignitate sau când există contraindicații pentru radioterapie. În astfel de cazuri, se alege cel mai mic rău dintre două, adică chimioterapia.
Astrocitomul cerebral malign este o tumoră agresivă, predispusă la creștere rapidă, așa că este necesar să se acționeze împotriva acesteia cu metode la fel de agresive. Deoarece astrocitoamele sunt clasificate drept tumori cerebrale primare, medicamentele sunt selectate pentru tratamentul acestui tip de oncologie, ținând cont însă de tipul histologic al tumorii.
În chimioterapia astrocitomului se utilizează medicamente antitumorale citostatice cu acțiune alchilantă. Grupările alchil ale acestor medicamente sunt capabile să se atașeze de ADN-ul celulelor atipice, distrugându-l și făcând imposibil procesul de diviziune a acestora (mitoză). Printre astfel de medicamente se numără: „Temodal”, „Temozolomidă”, „Lomustină”, „Vincristină” (un medicament pe bază de alcaloid din vincă), „Procarbazină”, Dibromodulcitol [ 17 ] și altele. Se poate prescrie:
- medicamente pe bază de platină (cisplatină, carboplatină), care inhibă sinteza ADN-ului în celulele atipice, [ 18 ]
- inhibitori ai topoizomerazei (Etopozidă, Irinotecan), care împiedică diviziunea celulară și sinteza informației ereditare),
- anticorpi monoclonali IgG1 (Bevacizumab), care perturbă alimentarea cu sânge și nutriția tumorii, împiedicând creșterea și metastaza acesteia (aceștia pot fi utilizați independent, dar mai des în combinație cu inhibitori de topomerază, de exemplu, cu medicamentul Irinotecan). [ 19 ]
Pentru tumorile anaplazice, cei mai eficienți sunt derivații nitro (Lomustină, Fotemustină) sau combinațiile acestora (Lomustină + medicamente dintr-o altă serie: Procarbazină, Vincristină).
În cazul recidivelor astrocitoamelor anaplazice, medicamentul de elecție este temozolomida (Temodal). Se utilizează singură sau în combinație cu radioterapia; tratamentul combinat este de obicei prescris pentru glioblastoame și astrocitoame anaplazice recurente. [ 20 ]
Pentru tratarea glioblastoamelor se utilizează adesea scheme terapeutice cu două componente: Temozolomidă + Vincristină, Temozolomidă + Bevacizumab, Bevacizumab + Irinotecan. Se prescrie un curs de tratament de 4-6 cicluri cu intervale de 2-4 săptămâni. Temozolomida se prescrie zilnic timp de 5 zile, restul medicamentelor trebuie administrate în anumite zile de tratament de 1-2 ori pe parcursul cursului.
Se crede că această terapie crește rata de supraviețuire la un an a pacienților cu tumori maligne cu 6%. [ 21 ] Fără chimioterapie, pacienții cu glioblastom rareori supraviețuiesc mai mult de 1 an.
Pentru a evalua eficacitatea radioterapiei și chimioterapiei, se efectuează un RMN repetat. În primele 4-8 săptămâni, se poate observa o imagine atipică: contrastul crește, ceea ce poate sugera progresia procesului tumoral. Nu trageți concluzii pripite. Este mai relevant să se efectueze un RMN repetat la 4 săptămâni după primul și, dacă este necesar, un studiu PET.
OMS definește criterii prin care poate fi evaluată eficacitatea terapiei, dar este necesar să se țină cont de starea sistemului nervos central al pacientului și de tratamentul concomitent cu corticosteroizi. Un obiectiv acceptabil al tratamentului complex este creșterea numărului de pacienți supraviețuitori și a celor care nu prezintă semne de progresie a bolii în decurs de șase luni.
Cu o dispariție de 100% a tumorii, se vorbește despre o regresie completă, o scădere a neoplasmului cu 50% sau mai mult este o regresie parțială. Indicatorii mai mici indică stabilizarea procesului, ceea ce este, de asemenea, considerat un criteriu pozitiv, asigurând oprirea creșterii tumorale. Dar o creștere a tumorii cu mai mult de un sfert indică progresia cancerului, ceea ce este un simptom prognostic slab. Se efectuează și tratament simptomatic.
Tratamentul astrocitomului în străinătate
Starea medicinei noastre este de așa natură încât oamenii se tem adesea să nu moară nu atât din cauza bolii, cât din cauza unei erori chirurgicale, a lipsei medicamentelor necesare. Viața unei persoane cu o tumoare cerebrală nu este de invidiat. Cât valorează durerile de cap constante și crizele epileptice? Psihicul pacienților este adesea la limită, așa că nu doar diagnosticul profesional și abordarea corectă a tratamentului sunt foarte importante, ci și atitudinea adecvată față de pacient din partea personalului medical.
În țara noastră, persoanele cu dizabilități și persoanele cu boli grave se află încă într-o poziție ambiguă. Mulți oameni le compătimesc în cuvinte, dar în realitate nu primesc dragostea și grija de care au nevoie. La urma urmei, mila nu este ajutorul care stimulează pe cineva să se ridice din nou pe picioare după o boală. Ceea ce este necesar aici este sprijinul și insuflarea încrederii că există aproape întotdeauna speranță și că până și cele mai mici oportunități trebuie folosite pentru a trăi, pentru că viața este cea mai mare valoare de pe Pământ.
Chiar și persoanele cu cancer în stadiul 4, care primesc o condamnare crudă, au nevoie de speranță și îngrijire. Chiar dacă o persoană primește doar câteva luni, le poate trăi în moduri diferite. Medicii pot alina suferința pacientului, iar rudele pot face tot posibilul ca persoana iubită să moară fericită.
Unii oameni, cu sprijinul altora, fac mai mult în zilele și săptămânile alocate decât în întreaga lor viață. Dar acest lucru necesită atitudinea adecvată. Pacienții cu cancer, mai mult decât oricine altcineva, au nevoie de ajutorul psihologilor care să îi ajute să-și schimbe atitudinea față de boală. Din păcate, un astfel de ajutor nu este întotdeauna oferit în instituțiile medicale interne.
Avem dispensare oncologice și departamente specializate, tratăm cancerul de diverse localizări, avem specialiști calificați pentru asta, dar dotarea centrelor noastre medicale lasă adesea de dorit, nu toți medicii se angajează să efectueze operații pe creier, asistența psihologică și atitudinea personalului lasă de obicei de dorit. Toate acestea devin motivul pentru care se caută posibilitatea unui tratament în străinătate, deoarece recenziile clinicilor străine sunt în mare parte pozitive, pline de recunoștință. Acest lucru insuflă speranță chiar și celor care, se pare, sunt sortiți eșecului din cauza diagnosticului, care, în plus, poate fi inexact (echiparea deficitară cu echipamente de diagnostic crește riscul de eroare).
Ne-am obișnuit deja cu faptul că medicii străini se ocupă de tratarea pacienților care au fost respinși de specialiștii autohtoni. Astfel, mulți pacienți cu astrocitom anaplazic malign au fost deja tratați cu succes în clinicile israeliene. Oamenii au primit oportunitatea de a continua să trăiască o viață împlinită. În același timp, statisticile recidivelor în clinicile israeliene sunt mult mai mici decât în țara noastră.
Astăzi, Israelul, cu echipamentele sale moderne de înaltă tehnologie din clinici și personalul înalt calificat, este lider în ceea ce privește tratamentul bolilor oncologice, inclusiv astrocitomul cerebral. Aprecierea înaltă a muncii specialiștilor israelieni nu este întâmplătoare, deoarece succesul operațiilor este facilitat de echipamentele moderne, care sunt actualizate și îmbunătățite periodic, de dezvoltarea unor scheme/metode de tratament al tumorilor eficiente dovedite științific, precum și de atitudinea față de pacienți, fie că sunt cetățeni ai țării sau vizitatori.
Atât clinicile de stat, cât și cele private își preocupă prestigiul, iar activitatea lor este controlată de organele statului și de legile relevante, pe care nimeni nu se grăbește să le încalce (o mentalitate diferită). În spitale și centre medicale, viața și sănătatea pacientului sunt pe primul loc, iar de ei se ocupă atât personalul medical, cât și organizațiile internaționale speciale. Serviciile de asistență și sprijin pentru pacienți ajută la stabilirea într-o țară străină, la efectuarea rapidă și eficientă a examenelor necesare și oferă oportunități de reducere a costului serviciilor oferite în cazul în care apar dificultăți financiare.
Pacientul are întotdeauna de ales. În același timp, un preț mai mic pentru servicii nu înseamnă calitatea lor slabă. În Israel, nu doar clinicile private, ci și cele de stat se pot lăuda cu faima lor în întreaga lume. Mai mult, această faimă este meritată de numeroasele operații reușite și de numeroasele vieți salvate.
Atunci când se iau în considerare cele mai bune clinici israeliene pentru tratamentul astrocitomului, merită menționate următoarele instituții guvernamentale:
- Spitalul Universitar Hadassah din Ierusalim. Clinica are un departament pentru tratamentul tumorilor canceroase ale SNC. Departamentul de neurochirurgie oferă pacienților o gamă completă de servicii de diagnostic: examinare de către un neurolog, radiografie, CT sau RMN, electroencefalografie, ecografie (prescrisă copiilor), PET-CT, angiografie, puncție spinală, biopsie în combinație cu examinare histologică.
Operațiile de îndepărtare a astrocitoamelor cu diferite grade de malignitate sunt efectuate de neurochirurgi de renume mondial, specializați în tratarea pacienților cu cancer. Tacticile și schemele de tratament sunt selectate individual, ceea ce nu împiedică medicii să respecte protocoale de tratament bazate științific. Clinica are un departament de reabilitare neuro-oncologică.
- Centrul Medical Sourasky (Ichilov) din Tel Aviv. Una dintre cele mai mari instituții medicale publice din țară, care este gata să accepte pacienți străini. În același timp, eficacitatea tratamentului împotriva cancerului este pur și simplu uimitoare: 90% eficacitate a tratamentului împotriva cancerului în combinație cu 98% de intervenții chirurgicale cerebrale reușite. Spitalul Ichilov este inclus în TOP 10 cele mai populare clinici. Acesta oferă o examinare completă și tratament de către mai mulți specialiști simultan, pregătirea rapidă a unui plan de tratament și calcularea costului acestuia. Toți medicii care lucrează în spital sunt înalt calificați, au absolvit stagii de practică în clinici renumite din SUA și Canada, au un stoc mare de cunoștințe de ultimă oră și suficientă experiență practică în tratarea pacienților cu cancer. Operațiunile se desfășoară sub controlul sistemelor de neuronavigație, ceea ce minimizează posibilele complicații.
- Centrul Medical Itzhak Rabin. O instituție medicală multidisciplinară cu cel mai mare centru oncologic „Davidov”, dotat cu cea mai recentă tehnologie. O cincime dintre pacienții cu cancer din Israel sunt tratați în acest centru, renumit pentru precizia ridicată a diagnosticelor (100%). Aproximativ 34-35% din diagnosticele puse de spitalele din alte țări sunt contestate aici. Persoanele care se consideră bolnave în fază terminală primesc o a doua șansă și cel mai valoros lucru - speranța.
Cele mai recente dezvoltări, imunoterapia țintită și terapia cu imunoterapie, precum și robotica sunt utilizate în tratamentul pacienților cu cancer. În timpul tratamentului, pacienții locuiesc în secții de tip hotel.
- Centrul Medical de Stat „Rambam”. Un centru modern și bine echipat, specialiști de top, o vastă experiență în tratarea pacienților cu tumori cerebrale, o atitudine bună și grijă față de pacienți, indiferent de țara lor de reședință - aceasta este o oportunitate de a primi tratament de calitate într-un timp scurt. Este posibil să contactați spitalul fără intermediari și să zburați pentru tratament în 5 zile. Există oportunitatea de a participa la metode experimentale pentru pacienții cu un prognostic slab pentru tratamentul cu metode tradiționale.
- Centrul Medical Sheba. Un spital universitar de stat renumit, care cooperează de mulți ani cu Centrul American de Cancer MD Anderson. Caracteristica specială a clinicii, pe lângă echipamentul performant, precizia ridicată a diagnosticului și operațiile de succes pentru îndepărtarea astrocitomului cerebral, este un program special de îngrijire a pacienților, care include suport psihologic continuu.
În ceea ce privește clinicile private unde puteți fi supus unui tratament calificat și sigur pentru astrocitomul cerebral, merită să acordați atenție unei astfel de clinici multidisciplinare „Assuta” din Tel Aviv, care a fost construită pe baza institutului. Este de menționat că aceasta este una dintre cele mai faimoase și populare clinici, costul serviciilor acesteia fiind comparabil cu cel al spitalelor publice și fiind controlat de stat. Diagnosticare precisă, metode moderne de tratare a cancerului cerebral, un procent ridicat de recuperare la cancerul în stadiul 1 (90%), cel mai înalt nivel de dotare a laboratoarelor, sălilor de diagnostic, sălilor de operație, condiții confortabile pentru pacienți, profesionalismul tuturor medicilor și personalului medical junior implicat în tratamentul pacientului.
O caracteristică specială a aproape tuturor clinicilor private și publice din Israel este profesionalismul medicilor și o atitudine prudentă și grijulie față de pacienți. Astăzi, nu există probleme speciale în ceea ce privește comunicarea și înregistrarea pentru tratament în Israel (cu excepția celor financiare, deoarece pacienții străini sunt tratați acolo contra cost). În ceea ce privește plata tratamentului, aceasta se face în principal la primire, existând în plus posibilitatea unui plan de plată în rate.
Concurența ridicată, controlul guvernamental și finanțarea suficientă obligă clinicile israeliene, cum se spune, să-și mențină imaginea. Noi nu avem o astfel de concurență, precum și capacitatea de a efectua diagnostice precise și tratamente de calitate. Avem medici buni care sunt neputincioși împotriva bolii nu din cauza lipsei de cunoștințe și experiență, ci din cauza lipsei echipamentului necesar. Pacienții ar dori să aibă încredere în specialiștii lor autohtoni, dar nu pot, pentru că viața lor este în joc.
Astăzi, tratamentul tumorilor cerebrale în Israel este cea mai bună opțiune pentru îngrijirea dumneavoastră sau a celor dragi, fie că este vorba de cancer cerebral sau este nevoie de operații la alte organe vitale.

