Expert medical al articolului
Noile publicații
Aderențe intestinale și pelvine după intervenții chirurgicale: care sunt cauzele și cum să le tratăm
Ultima examinare: 04.07.2025

Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
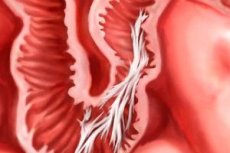
Peliculele subțiri de țesut conjunctiv dintre organele interne sunt aderențe. Acestea apar cel mai adesea după intervențiile chirurgicale. Să luăm în considerare caracteristicile aspectului și tratamentului lor.
Organele interne ale unei persoane sunt acoperite la exterior cu o membrană subțire care le separă unele de altele. O cantitate mică de lichid și țesuturi netede asigură deplasarea organelor în timpul mișcărilor.
În mod normal, după operație, organul intern este cicatrizat, iar perioada de vindecare a acestuia se numește proces de aderență. Adică, aderențele țesutului conjunctiv (asemănătoare foliei de polietilenă sau dungilor fibroase) sunt fiziologie care dispare de la sine și nu interferează cu funcționarea organismului.
Pe măsură ce procesul patologic se dezvoltă, cordoanele se lipesc între ele, perturbând mișcarea și funcționarea normală a organelor. După intervenția chirurgicală, acestea sunt cel mai adesea diagnosticate la nivelul următoarelor organe:
- Leziunile apendicelui și intestinale duc la obstrucția organelor și necesită tratament chirurgical suplimentar.
- Formațiunile din pelvis pot perturba semnificativ sănătatea unei femei și capacitatea de a concepe un copil.
- Incluziuni în ovare sau trompe - apar din cauza inflamației anexei sau a leziunilor infecțioase și pot duce la infertilitate.
- Fără un diagnostic și un tratament la timp, acest lucru amenință cu complicații grave și dureri severe.
De ce sunt periculoase aderențele după operație?
Foarte des, pacienții se întreabă ce sunt periculoase în legătură cu aderențele după operație. Așadar, dacă firele apar în cavitatea abdominală, de exemplu, în intestinul subțire, atunci acest lucru afectează negativ funcționarea sistemului digestiv. Astfel de neoplasme complică orice intervenție chirurgicală în cavitatea abdominală, crescând semnificativ riscul de perforare a organelor și sângerare.
Incluziunile de țesut conjunctiv din peritoneu sunt periculoase deoarece pot provoca obstrucție intestinală și obstrucții intestinale. Neoplasmele îndoaie și întind părți individuale ale intestinelor sau organelor, perturbându-le funcționarea. În acest caz, o afecțiune care pune viața în pericol este obstrucția intestinală completă.
Creșterea țesutului conjunctiv pe organele respiratorii provoacă insuficiență respiratorie și cardiovasculară. Din cauza întreruperii vascularizației locale, sunt posibile necroza tisulară și dezvoltarea peritonitei. Formațiunile pe organele pelvine sunt destul de periculoase. Astfel, aderențele ovarelor, uterului sau intestinelor pot provoca obstrucția trompelor uterine și infertilitate.
Epidemiologie
Conform statisticilor medicale, epidemiologia aderențelor este asociată cu intervenția chirurgicală în 98% din cazuri. Boala adezivă afectează femeile mai des (după apendicectomie și operații la nivelul uterului și anexei) decât bărbații (traumatisme abdominale).
- După intervențiile chirurgicale la nivelul organelor abdominale, 80-85% dintre pacienți dezvoltă aderențe la nivelul intestinului subțire și gros.
- Laparotomiile repetate au ca rezultat formarea de aderențe la 93-96% dintre pacienți.
- După apendicită, aderențele intestinale apar la 23% dintre cei operați după un an și la 57% după trei ani.
- După patologiile ginecologice, în 70% din cazuri, apar cordonuri omogene pe uter și ovare.
Formarea fibrelor de colagen începe în a treia zi a procesului patologic, iar aderențele țesutului conjunctiv apar între a 7-a și a 21-a zi. În acest timp, firele libere se transformă în țesut cicatricial dens, în ele apar vase de sânge și chiar terminații nervoase.
Cauze aderențe post-operatorii
Există o serie de factori care afectează creșterea țesutului conjunctiv în organele interne. Cauzele aderențelor după intervenția chirurgicală depind în mare măsură de profesionalismul chirurgului. Cel mai adesea, starea patologică apare atunci când:
- Complicații inflamatorii și infecțioase.
- Sângerare în cavitatea abdominală.
- Traumatisme ale abdomenului și organelor pelvine.
- Ischemie tisulară pe termen lung.
- Obiecte străine în rană.
- Încălcări ale tehnicii chirurgicale.
Procesul de aderență poate fi provocat chiar de pacient, din cauza nerespectării recomandărilor medicului pentru recuperarea după intervenția chirurgicală. Cordonul uterin se formează după apendicită, sarcină ectopică sau avort, cu obstrucție intestinală, endometrioză și leziuni ulcerative ale stomacului.
Pe baza acestui fapt, putem concluziona că incluziunile postoperatorii se formează din mai multe motive. Fără un diagnostic și un tratament la timp, acestea împiedică funcționarea organelor interne, ceea ce duce la diverse complicații.
Factori de risc
Proliferarea țesuturilor conjunctive ale organelor interne este în majoritatea cazurilor asociată cu intervenția chirurgicală, dar există și alți factori de risc. Starea patologică este posibilă cu:
- Cordonul biliar din cavitatea abdominală se poate forma în urma vânătăilor și traumatismelor abdominale. Hemoragiile în spațiul retroperitoneal și hematoamele din mezenter duc la limfostază și la afectarea fluxului sanguin. La rândul său, acest lucru duce la afectarea exudației în cavitatea abdominală. Drept urmare, organele interne rămân fără lubrifiere naturală, încep să se frece unele de altele și să se contopească.
- Obezitatea abdominală - excesul de țesut adipos în zona epiploonului magnum, adică pliurile din spatele foii viscerale a peritoneului și bucla de închidere a intestinului, pot provoca aderențe ale țesutului conjunctiv. Țesutul lax al epiploonului este deosebit de sensibil la formarea de fire din cauza presiunii depozitelor de grăsime din zona abdominală.
- Aderențele pot apărea în timpul proceselor inflamatorii. De exemplu, în cazul colecistitei cronice, aderențele apar nu numai pe vezica biliară, ci și pe ficat, stomac, duoden și epiploon. Cel mai adesea, acest lucru se observă după gripă, dizenterie sau boala Botkin.
- Un alt factor de risc îl reprezintă malformațiile congenitale ale organelor abdominale. De regulă, aderențele sunt diagnosticate în zona ileonului și cecului.
- Unele substanțe chimice promovează formarea cordonului uterin. De exemplu, alcoolul, Ravinolul și iodul duc la inflamația aseptică a cavității abdominale. Cel mai adesea, aceste fluide pătrund în peritoneu în timpul intervențiilor chirurgicale.
Pe lângă factorii menționați mai sus, există un risc uriaș de aderențe după laparotomie. Orice operație asupra organelor abdominale este asociată cu traume mecanice ale peritoneului. În același timp, cu cât chirurgul lucrează mai dur, cu atât este mai mare riscul de aderențe patologice. Tulburarea apare din cauza unei încălcări a sistemului fibrinolitic al organismului.
Patogeneza
Mecanismul de dezvoltare a cordoanelor interne ale organelor este asociat cu procese celulare și umorale. Patogeneza aderențelor după intervenția chirurgicală se bazează pe perturbarea echilibrului local dintre sinteza fibrinei și fibrinoliză, adică descompunerea acesteia. Intervențiile chirurgicale duc la deteriorarea stratului mezotelial al țesuturilor și vaselor de sânge. Ca urmare, apare o reacție inflamatorie și activarea mediatorilor inflamației, precum și formarea de cheaguri de sânge.
Permeabilitatea vaselor de sânge crește treptat, iar țesuturile afectate secretă exudat seros-hemoragic (conține leucocite, trombocite, interleukine, macrofage, fibrinogen, acid hialuronic, proteoglicani). În condiții normale, fibrina este lizată, dar din cauza operației, activitatea fibrinolitică scade, iar excesul de fibrinogen se transformă într-un fel de gel care acoperă țesuturile afectate. Treptat, fibroblastele cresc și aderă unele la altele, transformându-se în cicatrici interne, adică aderențe.
Simptome aderențe post-operatorii
Durata formării aderențelor țesutului conjunctiv depinde direct de organul afectat. Simptomele aderențelor după intervenția chirurgicală se manifestă cel mai adesea ca senzații dureroase în zona cicatricei chirurgicale.
Cele mai frecvente simptome ale disconfortului postoperator sunt:
- Greață și vărsături.
- Încălcarea defecației.
- Lipsa scaunului.
- Constipație regulată.
- Senzații dureroase la palparea suturii chirurgicale.
- Creșterea temperaturii corpului.
- Dificultăți de respirație și dificultăți de respirație.
- Roșeață și umflare a cicatricei exterioare.
Inițial, nu există simptome de durere, dar pe măsură ce cicatricea se îngroașă, aceasta devine tensională. Disconfortul crește odată cu efortul fizic și cu orice mișcare. De exemplu, după o intervenție chirurgicală la nivelul ficatului, plămânilor sau pericardului, durerea apare la respirația profundă. Dacă se formează aderențe pe organele pelvine, durerea este posibilă în timpul actului sexual. Tabloul clinic depinde de localizarea firelor și de starea generală a corpului.
Primele semne
Foarte des, după intervenții chirurgicale, pacienții se confruntă cu o problemă precum aderențele țesutului conjunctiv între organele sau suprafețele adiacente. Primele semne ale procesului de aderență se manifestă prin dureri de tip crampă în zona cicatricei. Disconfortul este de natură dureroasă și crește odată cu efortul fizic.
Starea patologică este însoțită de accese de greață și vărsături. Sunt posibile balonare abdominală și constipație frecventă. Durerile paroxistice slăbesc și reapar. Din această cauză, pacientul devine iritabil, iar modificările greutății corporale sunt posibile din cauza lipsei de poftă de mâncare. Pe măsură ce boala progresează, apar tulburări ale sistemelor cardiovascular și respirator.
Durere cauzată de aderențe după operație
Simptome precum durerea cauzată de aderențe după operație apar la mulți pacienți. Disconfortul este paroxistic și tăietor. În același timp, administrarea de antispastice și analgezice nu oferă o dinamică pozitivă.
În funcție de durere, se disting următoarele forme de proces de aderență:
- Forma acută – aderențele provoacă dureri de intensitate variabilă, ceea ce duce la o deteriorare bruscă a stării de bine. Temperatura crește, apare dificultăți de respirație, pulsul se accelerează. Încercările de a palpa cicatricea postoperatorie provoacă dureri severe. În acest context, se pot dezvolta obstrucție intestinală și insuficiență renală.
- Forma cronică - dacă cordoanele s-au format în pelvis, atunci simptomele bolii sunt similare cu cele ale sindromului premenstrual. Pot exista probleme cu intestinele și vezica urinară. Durerea apare în timpul actului sexual și la schimbarea poziției corpului.
- Forma intermitentă – caracterizată prin tulburări pronunțate în funcționarea tractului gastrointestinal. Constipația cronică alternează cu tulburări stomacale. Durerea apare mai rar, dar este destul de intensă.
Pe lângă durere, există frecvente atacuri de greață și vărsături, pierderea poftei de mâncare, posibila pierdere a capacității de muncă, migrene și amețeli.
Aderențe intestinale după operație
Formațiunile de țesut conjunctiv dintre ansele intestinale și organele abdominale sunt aderențe intestinale. Acestea apar cel mai adesea după intervenții chirurgicale. Intervenția chirurgicală duce la lipirea membranelor seroase ale organelor între ele și la tulburări funcționale ale acestora. În acest caz, firele sunt formate din același țesut ca și peretele exterior al intestinului.
Luați în considerare principalele motive pentru apariția aderențelor țesutului conjunctiv în intestin:
- Intervenție chirurgicală - conform statisticilor medicale, dacă s-a efectuat o laparotomie primară la nivelul intestinului, incluziunile se formează la 14% dintre pacienți. Dacă aceasta este a 3-a-4-a operație, atunci lipirea apare în 96% din cazuri. Patologia este agravată de procese infecțioase și inflamatorii.
- Traumatisme abdominale (deschise, închise) – foarte des, leziunile mecanice duc la sângerări interne. Pe intestine se formează hematoame, drenajul limfatic și procesele metabolice din țesuturile organelor sunt perturbate. Se dezvoltă inflamația, ceea ce provoacă un proces de aderență.
Pe lângă motivele descrise mai sus, tulburarea poate apărea din cauza inflamației anexelor la femei, a anomaliilor congenitale în dezvoltarea organului, a corpurilor străine în peritoneu sau a utilizării anumitor medicamente.
Sunt identificați factori de risc suplimentari pentru aderențe după operația intestinală:
- Ischemia țesutului organic.
- Aplicarea suturilor neresorbabile.
- Infecții postoperatorii.
- Traumatisme intraoperatorii.
- Sânge în peritoneu după operație.
- Predispoziție ereditară la formarea cordoanelor.
- Hiperactivitatea țesutului conjunctiv.
- Scăderea imunității locale.
Simptomele afecțiunii patologice sunt împărțite în mai multe etape. Primul lucru cu care se confruntă pacientul este obstrucția intestinală. Există dureri paroxistice în zona abdominală, care sunt însoțite de greață și vărsături abundente. Este posibilă balonarea asimetrică. Palparea cavității abdominale provoacă dureri severe. Obstrucția adezivă precoce, de regulă, se formează pe fondul unui proces inflamator. Dacă această afecțiune este lăsată fără asistență medicală, va duce la complicații ale intoxicației și parezei organelor.
Diagnosticul patologiilor intestinale postoperatorii se bazează pe simptomele caracteristice, examenul vizual al pacientului și colectarea anamnezei. Pentru clarificarea diagnosticului, se utilizează radiografia simplă a cavității abdominale, electrogastroenterografia, ecografia și RMN-ul, laparoscopia. În timpul examinării, este necesară diferențierea cordoanelor de alte tipuri de obstrucție intestinală acută sau formațiuni tumorale. Tratamentul este chirurgical, cu un curs de fizioterapie pentru a preveni proliferarea țesutului conjunctiv.
 [ 22 ]
[ 22 ]
Aderențe după operații abdominale
Aproape fiecare pacient se confruntă cu o astfel de patologie precum aderențele după o intervenție chirurgicală abdominală. Proliferarea țesutului conjunctiv poate duce la boli adezive, care este însoțită de perturbări grave în funcționarea organelor interne.
Procesul adeziv cu o incizie mare în peretele abdominal, adică după laparotomie, poate apărea din următoarele motive:
- Reacții inflamatorii.
- Complicații infecțioase ale intervențiilor chirurgicale.
- Acțiune anticoagulantă.
- Niveluri crescute de proteine în sânge.
- Caracteristicile individuale ale organismului.
Dacă în timpul unei traume la nivelul peritoneului este deteriorat doar unul dintre straturile peritoneale, iar cel cu care organele interne sunt în contact este intact, atunci, de regulă, nu se formează aderențe. Dacă apar aderențe, acest lucru nu duce la disfuncții ale organelor, deoarece firele sunt superficiale și se delaminează ușor.
Dacă două foi care intră în contact sunt rănite, acest lucru declanșează o serie de reacții patologice. Întreruperea integrității capilarelor sanguine este asociată cu anumite proteine din sânge, aderența organelor cu factorii de coagulare și acțiunea globulinelor.
Aderențele țesutului conjunctiv au dimensiuni mici, dar pot duce la deformarea structurii organelor. Semnele clinice ale bolii depind de localizarea și dimensiunea aderențelor. Cel mai adesea, pacienții se confruntă cu următoarele probleme: dureri abdominale, deteriorarea stării generale de sănătate, constipație, greață și vărsături. Senzațiile dureroase apar din cauza perturbării funcționării intestinelor și, de regulă, sunt paroxistice. Pentru a diagnostica boala, se colectează anamneza și se examinează pacientul. Tratamentul este chirurgical.
Aderențe după histerectomie
Sigilările țesutului conjunctiv care apar în timpul intervențiilor chirurgicale și al proceselor inflamatorii sunt aderențe. După histerectomie, acestea apar la 90% dintre femei. Aderențele sunt o complicație destul de periculoasă, deoarece pot duce la tulburări funcționale în activitatea organelor interne și chiar la obstrucție intestinală severă.
Histerectomia, adică îndepărtarea uterului, se caracterizează prin formarea de cicatrici de țesut conjunctiv la locul inciziilor și cicatricilor. Dacă procesul fiziologic este complicat (infecție, inflamație), atunci firele fibroase continuă să crească și să se extindă în alte organe interne.
Principalele motive pentru proliferarea țesutului conjunctiv după îndepărtarea uterului depind de următorii factori:
- Durata operației.
- Amploarea intervenției chirurgicale.
- Volumul de sânge pierdut.
- Endometrioză.
- Predispoziție genetică la bolile adezive.
- Hemoragie internă și infecție a plăgii în perioada postoperatorie.
- Tulburări ale sistemului imunitar.
Pe lângă factorii menționați mai sus, dezvoltarea patologiei depinde în mare măsură de acțiunile chirurgului. În unele cazuri, tulburarea apare din cauza unor obiecte străine din cavitatea abdominală, de exemplu, dacă fibrele dintr-un tampon sau tifon sau particulele de talc din mănușile chirurgului intră în rană.
Semnele dezvoltării unui proces patologic se manifestă prin următoarele simptome:
- Durere și tragere în abdomenul inferior. Disconfortul este periodic.
- Tulburări de urinare și defecare.
- Tulburări dispeptice.
- O creștere bruscă a temperaturii.
- Senzații dureroase în timpul actului sexual.
Dacă a trecut mai mult de o lună de la histerectomie și simptomele de mai sus nu dispar, trebuie să solicitați imediat asistență medicală. Pentru a diagnostica afecțiunea în perioada postoperatorie, pacientului i se prescriu următoarele examinări:
- Complex de studii de laborator.
- Examinarea cu ultrasunete a cavității abdominale și a organelor pelvine.
- Radiografie a intestinului cu substanță de contrast.
- Diagnostic laparoscopic.
Aderențele țesutului conjunctiv sunt tratate chirurgical. Disecția și îndepărtarea neoplasmelor se efectuează folosind terapie cu laser, disecție cu apă și electrochirurgie. În perioada postoperatorie, este indicată profilaxia medicamentoasă. Pacientului i se prescriu antibiotice cu spectru larg și anticoagulante. De asemenea, este prescrisă fizioterapia cu electroforeză a enzimelor care distrug fibrina.
Dacă aderențele din uter nu sunt tratate, acest lucru va duce la transformarea trompelor uterine într-un sac de țesut conjunctiv. Organul își va pierde capacitatea de a mișca ovulele fertilizate. În acest caz, nici măcar tratamentul chirurgical nu este capabil să restabilească funcțiile trompelor uterine, aceasta fiind una dintre cauzele infertilității.
Aderențe după operația de apendicită
Una dintre cele mai frecvente intervenții chirurgicale este apendicectomia. În ciuda simplității procedurii, pacientul se confruntă cu o perioadă lungă de recuperare. Aderențele după operația de apendicită sunt destul de frecvente și reprezintă una dintre complicații.
Proliferarea țesutului conjunctiv este asociată cu iritarea organelor interne din cauza impactului mecanic asupra acestora. Pe membranele care acoperă intestinele se formează treptat fire dense. Acestea cresc printre organele interne, ocupând un anumit spațiu. Procesul patologic este însoțit de deteriorarea vaselor de sânge și duce la deformarea intestinelor din cauza fuziunii anselor lor una cu cealaltă.
Apariția cordonului ocular după tratamentul apendicitei este asociată cu următorii factori:
- Îndepărtarea apendicelui prin metode deschise, în loc de laparoscopie.
- Proces inflamator prelungit după intervenția chirurgicală (țesuturile peritoneale și intestinale sunt afectate de microorganisme patogene și toxinele acestora).
- Predispoziție genetică la creșterea activității anumitor enzime care accelerează procesul de cicatrizare.
- Dezvoltarea patologiei din cauza unei erori medicale (de exemplu, un șervețel lăsat în cavitatea abdominală).
- Coagulare (se pot forma cordonuri la cauterizarea vaselor de sânge) sau sângerare internă.
Starea dureroasă se manifestă prin dureri persistente în zona cicatricei postoperatorii și mai adânc în abdomen. Pe acest fond, apar simptome din tractul gastrointestinal: balonare, greață și vărsături. Există, de asemenea, o scădere a tensiunii arteriale și probleme cardiace, slăbiciune generală. Pentru a diagnostica aderențele țesutului conjunctiv, sunt indicate o ecografie a cavității abdominale, colectarea anamnezei, un set de teste de laborator, radiografie și laparoscopie diagnostică.
Tratamentul depinde de rezultatele diagnosticului. Pacientului i se prescrie terapie conservatoare, care constă în administrarea de medicamente, urmarea unei diete terapeutice și fizioterapie. În cazuri deosebit de severe, se prescrie tratament chirurgical. Operația se efectuează cu ajutorul unui laser sau al unui bisturiu electric. Medicul disecă aderențele, eliberând organele.
Dacă cordonul uterin din cauza apendicitei nu este tratat medical, acest lucru poate duce la complicații grave. În primul rând, este vorba de obstrucție intestinală din cauza compresiei anselor organelor. Dacă sunt afectate anexele, uterul sau trompele uterine, se poate dezvolta infertilitate. Cea mai periculoasă complicație este necroza țesuturilor. Aderențele apasă pe țesut și comprimă vasele de sânge, ceea ce duce la tulburări circulatorii. Zona fără sânge moare treptat.
Aderențe la nivelul nasului după operație
Sinechiile sau aderențele nazale după intervenția chirurgicală sunt punți de țesut conjunctiv cartilaginos sau osos între pereții mucoși ai sinusurilor nazale. Pe lângă intervenția chirurgicală, neoplasmele pot apărea și din următoarele motive:
- Tulburări de dezvoltare intrauterina și patologii genetice.
- Arsuri chimice sau termice ale membranei mucoase.
- Boli infecțioase.
- Sângerări nazale regulate.
- Sifilis.
- Sclerom.
Unii pacienți nu resimt disconfort din cauza cordonului ombilical, deoarece acesta este moale și subțire. Dar, cel mai adesea, pacienții se confruntă cu următoarele probleme:
- Dificultăți de respirație pe nas.
- Schimbarea vocii.
- Gât uscat dimineața.
- Percepția completă sau parțială a mirosurilor.
- Inflamația tractului respirator superior.
- Inflamația sinusurilor paranazale.
Sinechiile din cavitatea nazală se diferențiază în funcție de localizarea lor și de țesutul din care sunt formate. Dacă excrescențele se formează în vestibulul nasului, acestea sunt anterioare, incluziunile dintre cornetele nazale și sept sunt mediane, iar formațiunile din coane sunt sinechii posterioare. Ultimul tip de aderențe este cel mai periculos, deoarece poate bloca complet sau parțial alimentarea cu aer de la nas la faringe.
Se disting și firele de țesut conjunctiv, care au o textură moale și sunt ușor de disecat. Neoplasmele mai dense și osoase acționează cel mai adesea ca semn al patologiei congenitale și necesită tratament chirurgical. Pentru a diagnostica aderențele postoperatorii la nivelul nasului, trebuie să consultați un otorinolaringolog. Folosind rinoscopia, medicul determină prezența patologiei. De asemenea, este necesar să se treacă un set de teste de laborator care vor identifica procesele inflamatorii și alte tulburări.
Tratamentul se efectuează doar chirurgical, deoarece neoplasmele nu se vindecă de la sine. Pentru aceasta, poate fi prescrisă o operație clasică, adică îndepărtarea cu un bisturiu, îndepărtarea cu laser sau expunerea la unde radio. Terapia medicamentoasă este utilizată doar pentru a opri procesul infecțios sau inflamator.
Dacă patologia nu este tratată, poate duce la diverse afecțiuni ORL (faringită, otită, pneumonie, bronșită). În plus, ventilația insuficientă a sinusurilor paranazale este un mediu ideal pentru infecție, care poate afecta urechile și calitatea auzului.
Aderențe în pelvis după operație
Aderențele țesutului conjunctiv din organele pelvine sunt o patologie frecventă în rândul femeilor, care duce la infertilitate. Aderențele din pelvis după intervenții chirurgicale apar din cauza traumatismelor tisulare și a diverselor complicații inflamatorii. Mai mult, cu cât operația este mai lungă și mai traumatizantă, cu atât este mai mare riscul formării de benzi.
Tabloul clinic al procesului adeziv are mai multe forme:
- Acut - sindromul durerii este progresiv. Apar greață și vărsături, temperatură corporală crescută, ritm cardiac crescut. La încercarea de a palpa abdomenul, apar dureri ascuțite. Sunt posibile și obstrucție intestinală acută, slăbiciune generală și somnolență, precum și tulburări urinare.
- Formă intermitentă – durere periodică, există tulburări intestinale (diaree, alternând cu constipație).
- Cronică – simptomele acestei forme sunt ascunse. Durere în abdomenul inferior, constipație. Cel mai adesea, acest tip de afecțiune este diagnosticată întâmplător, în timpul unui examen medical atunci când se suspectează infertilitate sau endometrioză.
Diagnosticul este dificil. La solicitarea inițială de asistență medicală, medicul colectează istoricul medical și plângerile pacientului. Examinarea bimanuală relevă imobilitatea organelor sau mobilitatea lor limitată. De asemenea, se efectuează ecografie, RMN, teste de laborator și alte examinări.
Tratamentul cordoanelor pelvine după intervenția chirurgicală constă în metode medicale și chirurgicale. Următoarele metode sunt utilizate pentru îndepărtarea aderențelor și separarea organelor: terapia cu laser, disecția acvatică, electrochirurgia. Terapia conservatoare se bazează pe eliminarea procesului inflamator. Pacienților li se prescrie o dietă terapeutică, proceduri de fizioterapie și un set de alte măsuri pentru recuperarea normală.
Aderențe după operația vezicii biliare
Formarea de aderențe în timpul colecistectomiei apare la fiecare al treilea pacient. Aderențele după operația vezicii biliare sunt asociate cu mai mulți factori, să-i luăm în considerare:
- Traumatisme și contuzii ale peritoneului care perturbă fluxul de sânge din țesuturile care căptușesc suprafața cavității abdominale.
- Inflamație aseptică cauzată de pătrunderea anumitor substanțe (alcool, iod sau soluție de rivanol) în peritoneu în timpul intervenției chirurgicale.
- Infiltrație inflamatorie în zona chirurgicală.
- Colecistita cronică provoacă modificări cicatriciale la nivelul vezicii biliare, ceea ce complică semnificativ procesul de îndepărtare și recuperare a acesteia după intervenția chirurgicală.
- Structura anatomică atipică a organului, a vaselor și a căilor biliare ale acestuia.
Factorii de risc pentru dezvoltarea aderențelor includ vârsta înaintată, excesul de greutate corporală și bolile cronice. Afecțiunea dureroasă poate fi asociată cu sânge sau lichid inflamator care nu s-a dizolvat după intervenția chirurgicală, ci s-a îngroșat și a fost înlocuit de țesut conjunctiv.
Simptomele ligamentelor după operația vezicii biliare se manifestă printr-o scădere a presiunii, durere acută, constipație, slăbiciune generală și o creștere a temperaturii. Dacă patologia devine cronică, apar următoarele simptome: spasme intestinale, balonare, vărsături cu fecale, sete intensă, deteriorarea stării generale de sănătate.
Tratamentul depinde în totalitate de starea fizică a pacientului și de evoluția procesului de aderență. Anticoagulantele, enzimele proteolitice și fibrinoliticele sunt indicate ca terapie medicamentoasă. În cazurile severe, se efectuează intervenția chirurgicală. Se acordă o atenție deosebită prevenției, care constă într-o dietă specială și fizioterapie.
Aderențe după operația ovariană
Există o serie de motive pentru care se formează aderențe după operația ovariană. Factorul principal este un proces inflamator pe termen lung, o infecție sau complicații în timpul intervenției chirurgicale. Printre posibilele cauze ale afecțiunii, se disting următoarele:
- Tulburări de eroziune sau cauterizare cervicală.
- Rupturi multiple suferite în timpul nașterii.
- Endometrioza externă și pătrunderea sângelui în cavitatea abdominală.
Riscul aderențelor postoperatorii depinde direct de caracteristicile individuale ale corpului pacientei și de respectarea recomandărilor medicale după operație. Adică, traumatismele abdominale, diverse boli ale organelor pelvine, bolile cu transmitere sexuală, avortul, hipotermia și chiar utilizarea pe termen lung a antibioticelor pot provoca apariția incluziunilor după operația ovariană.
Procesul patologic trece prin mai multe etape în dezvoltarea sa.
- Cordonul este localizat în jurul ovarului, dar nu interferează cu captarea ovulului.
- Țesutul crește între ovar și trompele uterine, creând un obstacol pentru ovul.
- Trompa uterină se răsucește, dar permeabilitatea sa nu este afectată.
Tulburarea este caracterizată prin nereguli menstruale, dureri persistente în abdomenul inferior și în zona lombară, disconfort în timpul actului sexual și incapacitatea de a rămâne însărcinată pentru o perioadă lungă de timp. Deoarece simptomele pot coincide cu semnele altor patologii ginecologice sau endocrine, trebuie să consultați un medic și să vă supuneți unui diagnostic amănunțit.
Pentru tratarea aderențelor țesutului conjunctiv se utilizează laparoscopia, terapia cu laser, electrochirurgia sau acvadisecția, adică tăierea neoplasmelor cu apă. Pacientului i se prescrie un curs de terapie antibacteriană pentru a suprima infecția, agenți antiinflamatori și fibrinolitici, anticoagulante și vitamine.
Aderențe după operația spinală
Cicatricile și aderențele după operațiile spinării apar la aproape toți pacienții. Aceasta duce la îngustarea canalului spinal. Atât procesele infecțioase, cât și cele autoimune cu afectarea fluxului de lichid cefalorahidian se pot dezvolta la locul leziunii. Firurile fibroase fuzionează rădăcinile spinării cu discurile intervertebrale herniate, țesutul epidural și membranele măduvei spinării. Neoplasmele pot fi ușoare sau grele și dense.
Principalele cauze ale aderențelor la nivelul coloanei vertebrale:
- Hematoame traumatice.
- Complicații infecțioase.
- Administrarea epidurală a anumitor medicamente.
- Îndepărtarea herniilor de disc intervertebral.
Boala începe cu o inflamație aseptică. În zona operată apare o umflare care afectează rădăcina spinării și țesuturile înconjurătoare. Treptat, procesul inflamator trece în stadiul fibroblastic, formând aderențe dense.
Aderența cicatricială fixează rădăcina nervoasă într-o singură poziție, exercitând o presiune crescută asupra acesteia. Aceasta provoacă senzații dureroase pronunțate de intensitate variabilă. Durerea cronică este deghizată în diverse afecțiuni ale coloanei vertebrale. De exemplu, măduva spinării din regiunea lombară este similară în durere cu lumbagoul. Disconfortul se poate răspândi de-a lungul nervului sciatic, atât la unul, cât și la ambele picioare. Fără tratament, această afecțiune duce la perturbarea nutriției țesuturilor și la procese atrofice.
Aderențe după operația pulmonară
O astfel de problemă precum aderențele după operațiile pulmonare apare la 30% dintre pacienții care au suferit intervenții chirurgicale. Șnurele mărite de țesut conjunctiv sunt cel mai adesea localizate între membranele seroase ale cavității pleurale. Acestea pot ocupa toate părțile pleurei (total) și cavitățile individuale datorită aderenței foilor pleurale. Șnurele se formează în orice loc unde există țesut conjunctiv.
Pe lângă intervențiile chirurgicale toracice, incluziunile pot apărea și din următoarele motive:
- Pleurezie și pneumonie anterioară.
- Bronșită (acută, cronică).
- Inflamație sau cancer al plămânilor.
- Defecte congenitale.
- Infarct pulmonar sau infestare parazitară.
- Sângerare internă.
- Reacții alergice, fumat, riscuri profesionale.
Starea patologică prezintă următoarele simptome: dificultăți de respirație, bătăi rapide ale inimii, insuficiență respiratorie, dureri în piept, diverse tulburări respiratorii datorate ventilației naturale afectate a plămânilor. Deteriorarea stării generale de sănătate, tuse, producerea de spută, creșterea temperaturii corpului, lipsă de oxigen, intoxicație.
Cordonul fungic afectează negativ funcționarea organelor respiratorii, le împiedică activitatea și limitează mobilitatea. În unele cazuri, apare o creștere completă a cavităților, ceea ce provoacă insuficiență respiratorie acută și necesită îngrijiri medicale urgente.
Pentru diagnosticarea bolii, se efectuează fluorografie și radiografie pulmonară. Tratamentul depinde de severitatea bolii. Intervenția chirurgicală este indicată dacă incluziunile tisulare au cauzat insuficiență pulmonară și alte afecțiuni care pun viața în pericol. În alte cazuri, se efectuează terapia medicamentoasă și un curs de fizioterapie.
Aderențe după operația la stomac
Organele abdominale sunt cele mai susceptibile la apariția cordoanelor postoperatorii. Neoplasmele sunt localizate între ansele intestinale, stomac și alte organe, provocând fuziunea treptată a membranelor seroase.
Aderențele după operația la stomac pot fi agravate de următorii factori:
- Leziuni abdominale (deschise, închise).
- Creșterea sintezei enzimelor care provoacă proliferarea țesutului conjunctiv.
- Boli inflamatorii și infecțioase ale organelor interne.
- Radioterapia în oncologie.
Conform statisticilor medicale, 15% dintre pacienți dezvoltă aderențe după intervenția chirurgicală. Tabloul clinic al patologiei este însoțit de următoarele simptome: durere persistentă, tulburări digestive, obstrucție intestinală, tulburări de apetit, pierdere bruscă în greutate, probleme cu scaunul. Tratamentul poate fi atât conservator, cât și chirurgical, în funcție de severitatea patologiei.
Complicații și consecințe
Procesul adeziv, ca orice patologie, lăsat netratat poate provoca consecințe și complicații grave. Cel mai adesea, pacienții se confruntă cu următoarele probleme:
- Obstrucție intestinală acută.
- Insuficiență respiratorie.
- Patologii inflamatorii și infecțioase.
- Obstrucția trompelor uterine.
- Infertilitate.
- Peritonită.
- Necroză tisulară.
- Retroversia uterină.
- Durere cronică.
Indiferent de gravitatea complicațiilor, procesul adeziv necesită tratament chirurgical și o serie de măsuri preventive.
 [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ]
[ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ]
Diagnostice aderențe post-operatorii
Dacă se suspectează un proces de aderență postoperator, pacientului i se prescrie o serie de examinări diverse. Diagnosticul aderențelor după intervenția chirurgicală constă în:
- Colectarea anamnezei și a examenului vizual.
- Analiza plângerilor pacienților.
- O serie de analize de laborator (sânge, urină).
- Diagnostic instrumental (ecografie, RMN, CT, radiografie, laparoscopie).
Rezultatele unui examen medical complet ne permit să determinăm prezența cordoanelor, locația, grosimea și chiar forma acestora. Evaluăm funcționarea organelor interne și identificăm tulburările existente. Pe baza rezultatelor diagnosticului, se elaborează un plan de tratament.
 [ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ]
[ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ]
Teste
Diagnosticarea de laborator a procesului de aderență este necesară pentru a determina amploarea impactului său asupra organismului. Testele sunt de obicei prescrise pe baza simptomelor clinice. Cel mai adesea, pacienții se plâng de dureri de diferite localizări și de tulburări intestinale.
Pentru a diagnostica o afecțiune dureroasă, este necesar să se efectueze următoarele teste:
- Hemoleucograma completă este un test standard care este prescris tuturor pacienților, indiferent de boala suspectată. Aceasta determină starea generală a organismului și permite tragerea de concluzii despre funcționarea tuturor organelor și sistemelor sale. În cazul bolilor adezive, pot fi prezente următoarele abateri în sânge:
- Leucocitoză – un nivel crescut de leucocite indică un proces inflamator. Mai mult, cu cât sunt mai multe celule din benzi, cu atât inflamația este mai intensă.
- Anemia - o scădere a numărului de globule roșii apare odată cu sângerările în organism. În cazul cordonului postoperator, aceasta este o abatere rară care poate fi asociată cu o activitate fizică crescută și ruptura aderențelor. Această afecțiune necesită tratament, deoarece un nivel scăzut de globule roșii reduce proprietățile protectoare ale sistemului imunitar.
- Test biochimic de sânge – reflectă funcționarea organelor interne, în special a ficatului și rinichilor. Într-o stare patologică, sunt posibile următoarele tulburări:
- Nivel crescut de uree – apare din cauza retenției urinare. Aceasta se observă atunci când pereții vezicii urinare sau ai ureterului sunt deformați de filamente. Indică implicarea tractului urinar în procesul de aderență.
- Hemoglobină scăzută – conținută în globulele roșii, prin urmare poate indica o hemoragie internă.
- Proteina C reactivă – indică faza acută a inflamației.
De asemenea, poate fi prescris un test de scaun, care se efectuează dacă se suspectează o obstrucție intestinală cauzată de aderențe. În cazul infertilității concomitente, sunt indicate un test de sânge pentru hormoni și o analiză a spermei, care vor determina disfuncțiile reproductive și dacă aderențele țesutului conjunctiv sunt asociate cu acestea.
 [ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ], [ 48 ]
[ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ], [ 48 ]
Diagnosticare instrumentală
O altă metodă de detectare a aderențelor este diagnosticarea instrumentală. Dacă se suspectează prezența aderențelor după intervenția chirurgicală, pacientul trebuie să fie supus următoarelor examinări:
- Ecografie – examinarea cu ultrasunete a organelor interne determină vizual aderențele țesutului conjunctiv.
- CT – tomografia computerizată permite nu doar studierea procesului patologic, ci și a factorilor care l-au provocat. Este una dintre cele mai eficiente metode de diagnostic.
- Radiografie cu substanță de contrast - înainte de procedură, trebuie să beți un pahar cu sare de bariu pe stomacul gol. Imaginile radiografice vor arăta tulburări intestinale și alte complicații care provoacă durere.
- Laparoscopie – pentru efectuarea acestei metode de diagnostic, se face o mică puncție în cavitatea abdominală și se introduce un tub cu fibră optică cu cameră. Dispozitivul fixează aderențele și permite îndepărtarea lor.
Pe baza rezultatelor diagnosticului instrumental, medicul poate prescrie tratamentul necesar sau examinări suplimentare.
Diagnostic diferentiat
Prin simptomele sale, procesul de aderență este similar cu cel al multor boli. Diagnosticul diferențial ne permite să identificăm aderențele țesutului conjunctiv și să le separăm de alte patologii. Deoarece sindromul durerii postoperatorii și prezența cicatricilor nu indică întotdeauna fire. În același timp, aderențele pot simula leziuni renale, ulcer peptic, insuficiență respiratorie, pancreatită, colecistită, lumbago.
Să luăm în considerare semnele de diagnostic diferențial ale aderențelor abdominale și ale altor boli ale organelor interne:
- Hernie strangulată – prezența unei proeminențe herniale, durere și tensiune în zona afectată.
- Pancreatită acută sau colecistită – durere intensă în hipocondrul drept sau de natură centuroasă. Creșterea temperaturii corpului, greață și vărsături severe.
- Leziune ulcerativă a stomacului sau duodenului - durere abdominală paroxistică acută, care se intensifică la cea mai mică mișcare. Examinarea cu raze X relevă gaz liber în peritoneu.
- Apendicită acută – durere în regiunea iliacă dreaptă, care se intensifică odată cu mișcarea. Temperatură corporală crescută și număr crescut de leucocite.
- Torsiunea unui chist ovarian – durere paroxistică în abdomenul inferior. La încercarea de palpare a abdomenului, se determină un neoplasm volumetric.
Procesul de diferențiere se efectuează la prima suspiciune de aderențe postoperatorii. În acest scop, se utilizează metode diagnostice de laborator și instrumentale.
Tratament aderențe post-operatorii
Metoda de tratare a aderențelor după intervenția chirurgicală depinde de starea generală a pacientului. Deoarece principalul motiv pentru formarea benzilor este intervenția chirurgicală, tratamentul trebuie să fie cât mai blând posibil, de preferință terapeutic. Îndepărtarea chirurgicală a neoplasmelor se efectuează numai în cazuri extreme, când există o amenințare la adresa vieții pacientului.
În stadiile incipiente ale procesului de aderență, se utilizează preparate cu vitamina E, acid folic și aloe. Astfel de mijloace previn formarea de noi aderențe și le fac pe cele existente mai elastice.
În cazurile acute ale patologiei, este indicată laparoscopia. Cu ajutorul acesteia, cordonul uterin este disecat, ceea ce permite restabilirea funcționării normale a organelor afectate. O atenție deosebită se acordă fizioterapiei și nutriției terapeutice, care ameliorează starea dureroasă a pacientului.
Medicamente
Tratamentul aderențelor țesutului conjunctiv postoperator se efectuează atât chirurgical, cât și mai conservator, adică prin medicație. Medicamentele antiaderente sunt împărțite în:
- Agenți fibrinolitici – aceste medicamente conțin substanțe care dizolvă fibrina, în jurul aderenței țesuturilor. Fibrinolizină, urokinază, hialuronidază, chemotripsină, streptokinază, tripsină, precum și activatori tisulari ai plasminogenului.
- Anticoagulante – previn coagularea sângelui. Medicamente din grupa citraților și oxalaților, heparină.
- Agenți antibacterieni și antiinflamatori – previn dezvoltarea complicațiilor infecțioase și inflamatorii. Cel mai adesea, pacienților li se prescriu medicamente din grupa tetraciclinelor, cefalosporine, sulfonamide, AINS, antihistaminice sau corticosteroizi.
Să analizăm cele mai eficiente medicamente prescrise pacienților cu corzi postoperatorii de orice localizare:
- Streptokinază
Agent fibrinolitic care dizolvă cheagurile de sânge. Acționează asupra sistemului enzimatic și dizolvă fibrina din cheagurile de sânge.
- Indicații de utilizare: ocluzia arterei pulmonare și a ramurilor acesteia, tromboză, ocluzie vasculară retiniană, infarct miocardic acut în primele 10-12 ore, formarea de cordonuri pe organele interne.
- Mod de administrare: medicamentul se administrează intravenos prin perfuzie, în cazuri rare intraarterial. Doza inițială este de 250.000 UI (UI) dizolvate în 50 ml de soluție izotonică de clorură de sodiu. În cazul aderențelor severe, medicamentul trebuie administrat pe o perioadă lungă de timp.
- Reacții adverse: dureri de cap, greață, frisoane, reacții alergice, reacții nespecifice la proteine.
- Contraindicații: sângerări crescute, sângerări recente, ulcer gastric, boli microbiene, sarcină, diabet zaharat, boli renale și hepatice severe, tuberculoză activă, hipertensiune arterială.
- Chemotripsină
Aplicarea locală a acestui medicament descompune țesutul necrotic și formațiunile fibrinoase, ajută la lichefierea secrețiilor vâscoase, a exudatelor și a cheagurilor de sânge. Conține componenta activă - chimotripsină.
- Indicații de utilizare: tromboflebită, formă inflamator-distrofică de parodontoză, otită, traheită. Se utilizează în procedurile de fizioterapie pentru tratamentul aderențelor.
- Mod de administrare: intramuscular 0,0025 g o dată pe zi. Pentru injectare, medicamentul se dizolvă într-o soluție izotonică de clorură de sodiu. Soluția se injectează adânc în fese. Cursul tratamentului este de 6-15 injecții.
- Reacții adverse: arsuri la locul aplicării, reacții alergice, sângerări din zonele de vindecare.
- Contraindicații: intoleranță individuală la componentele active, administrare intravenoasă, răni sângerânde, neoplasme maligne.
- Hialuronidază (Lidază)
Un agent enzimatic utilizat pentru eliminarea contracturilor articulare, înmuierea țesutului cicatricial și tratarea hematoamelor. Conține acid hialuronic.
- Indicații de utilizare: modificări cicatriciale ale pielii de diverse origini, hematoame, contracturi articulare, ulcere cronice nevindecătoare, sclerodermie, leziuni traumatice ale plexurilor nervoase, artrită reumatoidă.
- Mod de administrare: medicamentul se administrează subcutanat, sub țesuturile cicatriciale alterate, intramuscular, prin electroforeză, prin aplicare pe membranele mucoase. În practica oftalmologică, medicamentul se utilizează subconjunctival și retrobulbar. Cursul terapiei este individual pentru fiecare pacient și depinde de severitatea procesului patologic.
- Reacții adverse: reacții alergice cutanate.
- Contraindicații: neoplasme maligne.
- Supradozaj: În cazuri rare, pot apărea reacții alergice cutanate.
- Urokinază
Fibrinolitic, dizolvă cheagurile de sânge prin activarea plasminogenului.
- Indicații de utilizare: boli vasculare tromboembolice ocluzive, tromboză locală, tromboză coronariană, sângerări în camera anterioară a ochiului și corpul vitros, tratamentul local al aderențelor.
- Mod de administrare: doza medie 1000-2000 UI/kg/oră, durata terapiei este stabilită de medicul curant.
- Reacții adverse: șoc, modificări ale testelor funcției hepatice, greață și vărsături, pierderea poftei de mâncare, creșterea temperaturii corporale, dureri de cap, deteriorarea stării generale de sănătate, reacții alergice cutanate.
- Contraindicații: accident vascular cerebral hemoragic, sângerări, biopsie recentă, hipertensiune arterială, intervenții chirurgicale recente, insuficiență renală sau hepatică severă, sarcină.
- Fibrinolizină
Afectează sistemul sanguin și fibrinoliza. Foarte des utilizat în combinație cu heparina. Activitatea sa se bazează pe sistemul anticoagulant natural al organismului și pe capacitatea de a dizolva firele de fibrină.
- Indicații pentru utilizare: ocluzie vasculară cauzată de un cheag de sânge al arterelor periferice sau pulmonare, infarct miocardic recent, tromboflebită acută.
- Mod de administrare: intravenos (picurare) cu soluție izotonică de clorură de sodiu, local.
- Reacții adverse: creșterea temperaturii corpului, durere la locul aplicării, reacții alergice, frisoane.
- Contraindicații: sângerări crescute, ulcer gastric și duodenal, tuberculoză, boală de radiații, niveluri scăzute de fibrinogen în sânge.
Dacă procesul de aderență este însoțit de dureri severe, atunci se utilizează Paracetamol, No-shpa sau Spazmalgon pentru a le elimina. Când se utilizează local medicamente antiaderente, se efectuează electroforeză, aplicații și alte proceduri de fizioterapie.
Unguente pentru aderențe după operație
Pentru resorbția aderențelor țesutului conjunctiv și a cicatricilor, se utilizează pe scară largă preparatele topice, adică unguentele. Următoarele remedii sunt eficiente împotriva aderențelor după intervenții chirurgicale:
- Unguent Vișnevski
Un antiseptic care conține ulei de ricin, xeroform și gudron. Utilizat pe scară largă pentru tratarea inflamației cauzate de abcese sau furuncule. Reface țesutul după arsuri, escare și degerături, utilizat în ginecologie. Promovează înmuierea cicatricilor și aderențelor postoperatorii.
Unguentul se distribuie uniform pe o compresă de tifon și se aplică pe zonele afectate. Pansamentele se schimbă de 2-3 ori pe zi. Efectul iritant slab asupra receptorilor tisulari accelerează procesul de regenerare. Utilizarea pe termen lung a produsului poate provoca reacții alergice și iritații ale pielii. Principala contraindicație este boala renală.
- Unguent Ziel-T
Agent condroprotector homeopat cu spectru larg de acțiune. Are proprietăți protectoare, antiinflamatorii și analgezice. Conține componente active din plante care reduc umflarea, au un efect terapeutic asupra cartilajului, oaselor și țesuturilor moi. Medicamentul este eficient în tratamentul aderențelor și cicatricilor postoperatorii.
Compoziția medicamentului include sulfat de condroitină (un element structural al țesutului cartilajului), componente ale organelor sius care încetinesc modificările degenerative ale țesutului cartilajului, îmbunătățesc microcirculația și promovează intensificarea proceselor plastice și biocatalizatori ai reacțiilor de oxidare-reducere ale organismului.
- Indicații de utilizare: diverse afecțiuni ale sistemului musculo-scheletic (osteocondroză, tendinopatie, spondiloartroză, osteoartroză deformantă), leziuni și intervenții chirurgicale care au dus la aderențe și contracturi.
- Instrucțiuni de utilizare: aplicați o cantitate mică de unguent pe zona afectată de 2-5 ori pe zi. Produsul poate fi utilizat în timpul masajului și al diferitelor proceduri fizioterapeutice.
- Reacții adverse: reacții alergice, mâncărimi ale pielii, erupții cutanate. Nu s-au înregistrat simptome de supradozaj. Unguentul este contraindicat în caz de intoleranță individuală la componentele sale.
- Unguent cu heparină
Reduce inflamația, previne coagularea sângelui, dilată vasele superficiale și ameliorează durerea.
- Indicații pentru utilizare: tromboflebită a extremităților, flebită, tromboză a venelor hemoroidale, ulcere ale extremităților, corzi postoperatorii.
- Instrucțiuni de utilizare: aplicați unguentul pe zona afectată a pielii de 2-3 ori pe zi. Produsul poate fi utilizat sub un bandaj de tifon în timpul masajului.
- Contraindicații: procese ulcero-necrotice, scăderea coagulării sângelui, trombopenie.
- Unguent cu hidrocortizon
Leziuni cutanate inflamatorii și alergice de etiologie non-microbiană, dermatită alergică și de contact, eczeme, neurodermatită, resorbția cicatricilor și cordoanelor postoperatorii. Produsul se aplică pe piele într-un strat subțire de 2-3 ori pe zi. Unguentul este contraindicat în boli infecțioase ale pielii, piodermite, micoze, leziuni ulcerative și răni.
Geluri pentru aderențe după operație
Pe lângă unguent, se poate utiliza și un gel pentru tratarea procesului de aderență. Această formă farmaceutică nu conține grăsimi și uleiuri, este vâscoasă și moale ca și compoziție și consistență. Gelul este format din 70% agenți de îngroșare și apă, astfel încât componentele sale active pătrund rapid în suprafața plăgii.
Să ne uităm la gelurile populare pentru aderențe după operație:
- Gel Traumeel
Un agent homotoxic complex cu proprietăți regenerante, analgezice, antiinflamatorii și antiexudative. Ameliorează rapid umflarea și oprește sângerarea. Crește tonusul vascular și reduce permeabilitatea acestora.
- Indicații de utilizare: procese inflamatorii ale sistemului musculo-scheletic, vânătăi, leziuni, entorse, fracturi, sindrom de durere severă, prevenirea complicațiilor postoperatorii, inclusiv a bolilor adezive, a bolilor purulente-inflamatorii.
- Gelul se aplică într-un strat subțire pe zona afectată a pielii de 2-3 ori pe zi; produsul poate fi utilizat sub bandaj.
- Efectele secundare se manifestă sub formă de reacții alergice locale, mâncărime și roșeață. Principala contraindicație este intoleranța la componentele medicamentului.
- Intercat
Gel utilizat în operațiile laparotomice și laparoscopice în ginecologie și chirurgie pentru a reduce numărul de fire postoperatorii. Absorbantul este un compus de oxid de polietilenă și carboximetilceluloză de sodiu.
- Indicații de utilizare: operații deschise și închise în cavitatea abdominală și pe organele pelvine. Medicamentul se eliberează într-o seringă specială, ceea ce facilitează procesul de utilizare. Este ușor de aplicat și dizolvă aderențele țesutului conjunctiv în patru săptămâni.
- Contraindicații: procese infecțioase sau complicații.
- Contractubex
Preparat antiproliferativ, antiinflamator, emolient și netezitor pentru țesutul cicatricial. Conține substanța activă - extract de ceapă, care reduce eliberarea de mediatori antiinflamatori în zona de aplicare și reacțiile alergice. Reduce creșterea celulelor fibroblaste, are proprietăți bactericide. Gelul conține, de asemenea, heparină și alantoină, care accelerează procesul de vindecare, îmbunătățesc permeabilitatea țesuturilor și încetinesc sinteza colagenului.
- Indicații de utilizare: cicatrici și cordonuri postoperatorii și posttraumatice, contractură Dupuytren, cheloide, contracturi traumatice.
- Instrucțiuni de utilizare: aplicați o cantitate mică de gel pe cicatricea postoperatorie și masați până la absorbția completă. Produsul poate fi utilizat sub bandaj.
- Efectele secundare se manifestă sub formă de reacții alergice locale. Gelul este contraindicat în caz de intoleranță individuală la componentele sale.
- Mesogel
Agent antiadeziv pe bază de polimer de carboximetilceluloză. Se utilizează în intervenții chirurgicale după care există riscul dezvoltării aderențelor. Nu are efect toxic general, iritant local sau alergenic. Este eficient în prezența exudatului sau a sângelui, nu este încapsulat și nu este un mediu nutritiv pentru microorganisme patogene.
Mecanismul de acțiune al gelului se bazează pe separarea suprafețelor deteriorate până la vindecarea completă. Medicamentul creează condiții pentru alunecarea normală a organelor, reduce nivelul de fibrină. Este produs în seringi sterile de 5-100 ml și în recipiente polimerice de 200 ml.
- Indicații de utilizare: prevenirea formării cordonului în timpul operațiilor asupra organelor și țesuturilor cu formare crescută de aderențe.
- Metoda de aplicare și dozajul depind de ambalajul medicamentului și de metoda de efectuare a operației. Gelul se aplică pe zonele de țesut unde se pot forma cordonuri. Produsul se aplică într-un strat subțire pe suprafața tratată, creând astfel un înveliș fiabil pe durata vindecării țesuturilor.
- Contraindicații: hipersensibilitate la eteri de celuloză, orice boală în stadiul de decompensare, afecțiuni terminale, boli de rinichi și ficat, stadiul acut al peritonitei purulente.
După aplicare, Mesogel se dizolvă treptat, iar concentrația sa scade datorită creșterii volumului și divizării moleculelor sale în fragmente scurte. Dacă produsul este utilizat în cavitatea abdominală, moleculele sale sunt absorbite în rețeaua capilară a peritoneului, pătrund în sistemul limfatic prin membrana seroasă a intestinului. Cea mai mare parte a medicamentului este excretată în urină, iar restul este descompus în glucoză, apă și dioxid de carbon.
Supozitoare împotriva aderențelor după operație
Pentru prevenirea și tratamentul aderențelor țesutului conjunctiv după intervenții chirurgicale (în special în timpul manipulărilor ginecologice sau urologice), se recomandă supozitoarele împotriva aderențelor. După intervenția chirurgicală, se pot utiliza următoarele medicamente:
- Supozitoare cu ihtiol
Au proprietăți antiseptice, antiinflamatorii și anestezice locale. Sunt utilizate pentru nevralgii, patologii inflamatorii ale organelor pelvine, după intervenții chirurgicale recente. Supozitoarele trebuie administrate după o clismă de curățare, durata terapiei și frecvența utilizării fiind determinate de medicul curant.
- Longidaza
Supozitoare pentru administrare vaginală sau rectală. Medicamentul este un complex macromolecular al enzimei proteolitice hialuronidază cu un purtător de masă moleculară mare. Are proprietăți antiedematoase, antiinflamatorii, imunomodulatoare și antioxidante pronunțate. Crește permeabilitatea și trofismul țesuturilor, rezolvă hematoamele, crește elasticitatea modificărilor cicatriciale. Reduce și elimină complet aderențele și contracturile, îmbunătățește mobilitatea articulațiilor.
- Indicații de utilizare: boli însoțite de proliferarea țesutului conjunctiv. Cel mai adesea prescris în practica urologică și ginecologică, în chirurgie, cosmetologie, pneumologie și tiziologie, după intervenții chirurgicale în cavitatea abdominală și răni nevindecătoare de lungă durată.
- Mod de administrare: supozitoarele se administrează rectal după curățarea intestinului, câte 1 supozitor o dată la 48 de ore, sau vaginal, câte 1 bucată la fiecare trei zile. Durata tratamentului este stabilită de medicul curant. Dacă este necesar, se poate prescrie un tratament repetat, dar nu mai devreme de 3 luni de la terminarea celui precedent.
- Reacții adverse: reacții alergice sistemice sau locale.
- Contraindicații: intoleranță la componentele active, disfuncție renală severă, neoplasme maligne, pacienți sub 12 ani. Cu precauție specială este prescris pacienților cu insuficiență renală, sângerări recente, în boli infecțioase acute.
Pe lângă supozitoarele descrise mai sus, puteți utiliza tampoane cu diverse unguente, de exemplu, cu heparină sau unguent Vișnevski.
Vitamine
Pentru tratamentul și prevenirea aderențelor după intervenții chirurgicale, pacienților li se recomandă să ia vitamine. Tocoferolul (vitamina E) și acidul folic (vitamina B9) s-au dovedit a fi eficiente în combaterea firelor de păr.
- Tocoferol
Vitamina E este un antioxidant activ care protejează diverse substanțe de oxidare, cum ar fi retinolul sau acizii grași polinesaturați. Antioxidantul natural este implicat în biosinteza proteinelor, respirația țesuturilor și procese importante ale metabolismului celular. Deficitul său duce la modificări degenerative ale celulelor nervoase și la deteriorarea țesuturilor organelor interne, în special a parenchimului hepatic.
- Indicații de utilizare: distrofii musculare, boli ale sistemului nervos central, dermatoze, spasme ale vaselor periferice, diverse tulburări ale activității motorii, tratamentul complex al bolilor cardiovasculare și oftalmologice.
- Metoda de administrare și dozajul depind de forma medicamentului, indicațiile de utilizare și caracteristicile individuale ale organismului pacientului.
- Reacții adverse: dozele mari de vitamină provoacă tulburări gastrointestinale, scăderea performanței și creatinurie.
- Contraindicații: modificări distructive ale mușchiului cardiac, infarct miocardic, risc crescut de tromboembolism.
Deficitul de vitamina E poate fi asociat cu o scădere a numărului de globule roșii. Vitamina este disponibilă sub mai multe forme: flacoane, soluție uleioasă, capsule pentru administrare orală, fiole pentru administrare intravenoasă sau intramusculară.
- Acid folic
Aparține grupei de vitamine B. Intră în organism prin alimente și este sintetizată de microflora intestinală. Participă la procese metabolice importante din organism, este necesară pentru metabolismul colinei. Stimulează procesele de formare a sângelui. Are eliberare sub formă de tablete.
După administrare orală, se absoarbe complet în duoden și în părțile proximale ale intestinului subțire. Aproximativ 98% din doza administrată pătrunde în sânge în decurs de 3-6 ore. Se metabolizează în ficat, 50% se elimină prin urină, restul prin fecale.
- Indicații de utilizare: anemie macrocitară hipercromă și megaloblastică, normalizarea eritropoiezei, anemie și leucopenie, pelagra, anemie pernicioasă, afecțiuni postoperatorii, ameliorarea epidermei.
- Mod de utilizare: Se recomandă administrarea comprimatelor pe cale orală după mese. De obicei, 3-5 capsule pe zi. Cura tratamentului este de 20-30 de zile.
- Reacții adverse: în cazuri rare, apar reacții alergice, care sunt ameliorate cu medicamente antialergice.
- Principala contraindicație este intoleranța individuală la acidul folic. Nu au fost înregistrate cazuri de supradozaj.
Pentru a accelera recuperarea și a minimiza riscul de aderențe, vitaminele trebuie administrate zilnic. O atenție deosebită trebuie acordată unei diete echilibrate cu micro și macroelementele necesare, minerale și, bineînțeles, vitamine.
Tratament de fizioterapie
Una dintre metodele eficiente de eliminare a aderențelor postoperatorii este considerată a fi fizioterapia. Cel mai adesea, o astfel de terapie este prescrisă pentru aderențele din organele pelvine.
Scopul principal al procedurilor de fizioterapie:
- Activarea metabolismului tisular – fizioterapia îmbunătățește circulația sângelui și metabolismul în țesuturile afectate. Acest lucru ajută la prevenirea compresiei și răsucirii organelor.
- Înmuierea țesutului conjunctiv – datorită impactului factorilor fizici asupra țesutului conjunctiv, acesta devine mai elastic. Acest lucru ajută la minimizarea durerii și a riscului de a dezvolta obstrucție intestinală sau obstrucție a trompelor uterine.
Cel mai vizibil efect este posibil în primele luni ale bolii, când cordoanele nu sunt prea dure și puternice. Tratamentul previne întărirea lor și previne creșterea de țesut nou. În procesul de aderență, se utilizează următoarele metode:
- Aplicații de ozokerită și parafină.
- Electroforeză cu medicamente absorbabile și analgezice.
- Terapie cu laser sau magnetism.
- Stimulare electrică.
- Ecografie și masaj.
- Hirudoterapie.
Să aruncăm o privire mai atentă asupra celor mai eficiente proceduri de fizioterapie:
- Aplicațiile de ozokerită și parafină au ca scop încălzirea organelor pelvine. Efectul lor este similar terapiei cu laser și ultrasunetelor. Acestea cresc imunitatea locală, stimulează circulația sângelui și fluxul limfatic. Aplicațiile sunt contraindicate în caz de leziuni inflamatorii ale pelvisului și boli ale pielii.
- Ecografia este o metodă de influențare a organelor și țesuturilor folosind unde ultrasonice. Accelerează procesele metabolice la nivel molecular. Ajută la distrugerea microorganismelor patogene în focarele cronice de infecție. Distruge microstructura aderențelor, crește elasticitatea acestora.
- Terapia cu laser – încălzirea țesuturilor afectate pentru a stimula circulația sângelui și a preveni formarea proteinei de colagen (baza aderențelor și a țesuturilor cicatriciale). Această metodă este deosebit de eficientă în stadiile incipiente ale procesului patologic.
- Stimulare electrică – se bazează pe trimiterea de impulsuri electrice către țesuturile afectate folosind un dispozitiv special. Stimulează circulația sângelui și fluxul limfatic, îmbunătățește procesele de regenerare și minimizează durerea.
- Electroforeza – această procedură constă în expunerea la aparate și medicamente. Cu ajutorul unui câmp electric, se introduc în organism medicamente care conțin enzima hialuronidază (Lidase, Longidaza și altele). Electroforeza este deosebit de eficientă în primele luni după operație, deoarece previne formarea cordoanelor. Cu ajutorul acesteia, este posibilă restabilirea funcționării organelor chiar și în cazul formațiunilor avansate de țesut conjunctiv. Tehnica este absolut nedureroasă, dar are o serie de contraindicații: intoxicație severă, boli de sânge, oncologie, cașexie, aritmie cardiacă, intoleranță la medicamentele utilizate.
- Tratamentul cu lipitori (hirudoterapie) - eficacitatea acestei metode se bazează pe enzima hialuronidază, care face parte din compoziția lipitorilor. Aceasta înmoaie aderențele și le face permeabile la medicamente, le reduce dimensiunea. Ca urmare a unui astfel de tratament, mobilitatea organelor este restabilită, iar senzațiile dureroase sunt reduse. Lipitorile sunt plasate pe zonele cu probleme timp de 30-40 de minute. Nu trebuie să existe răni sau alte leziuni pe piele. De regulă, pacienților li se prescriu 7-10 ședințe. Această metodă nu are contraindicații și efecte secundare.
Tratamentul fizioterapeutic se efectuează și în procesele adezive avansate care au dus la deformarea organelor și apariția simptomelor patologice acute. O astfel de terapie permite minimizarea senzațiilor dureroase și îmbunătățirea stării pacientului.
Remedii populare
Pe lângă terapia medicamentoasă și chirurgicală a cordoanelor postoperatorii, se folosesc adesea remedii populare pentru eliminarea acestora. Terapia alternativă ajută la prevenirea creșterii neoplasmelor. Să ne uităm la rețete populare populare:
- Luați 50 g de semințe de in, înfășurați-le într-o bucată de tifon și scufundați-le în 500 ml de apă clocotită timp de 5-10 minute. Lăsați să se răcească și aplicați pe locul afectat timp de 1-2 ore, de 2-3 ori pe zi.
- Turnați 250 ml de apă clocotită peste o lingură de sunătoare uscată și fierbeți la foc mic timp de 10-15 minute. Strecurați decoctul rezultat și luați ¼ cană de 3 ori pe zi.
- Luați două părți de măceșe și urzică, amestecați cu o parte de afine roșii. Turnați 250 ml de apă clocotită peste amestecul rezultat și lăsați-l la infuzat timp de 2-3 ore. Luați ½ pahar de două ori pe zi.
- Luați părți egale de trifoi dulce, centaure și podbal. Turnați 250 ml de apă clocotită și lăsați la infuzat timp de 1,5 ore. Luați ¼ cană de 3-5 ori pe zi.
- Uleiul de chimen negru, care poate fi achiziționat de la farmacie, are proprietăți medicinale. Conține fitosteroli, taninuri, carotenoizi și acizi grași. Are efecte antibacteriene, regenerante și antiinflamatorii. Uleiul poate fi folosit pentru a îmbiba tampoanele, pentru spălări vaginale, pentru uz extern sau intern.
Tratamentul popular al aderențelor după intervenția chirurgicală trebuie efectuat numai după consultarea medicului curant și numai dacă procesul patologic este ușor.
 [ 49 ], [ 50 ], [ 51 ], [ 52 ], [ 53 ], [ 54 ]
[ 49 ], [ 50 ], [ 51 ], [ 52 ], [ 53 ], [ 54 ]
Tratament pe bază de plante
O altă opțiune pentru tratamentul popular al aderențelor este tratamentul pe bază de plante. Să ne uităm la rețete populare din plante:
- Se macină trei linguri de rădăcini de bergenia și se toarnă peste ele 300 ml de apă. Remediul trebuie infuzat timp de 3-4 ore, de preferință într-un termos sau într-un recipient bine închis. Se strecoară și se iau 2-3 lingurițe cu o oră înainte de mese. Cura tratamentului este de trei zile, după care trebuie să se facă o pauză de 2-3 zile și apoi să se continue din nou terapia.
- Luați aloe (nu mai mică de 3 ani), tăiați câteva frunze și puneți-le într-un loc răcoros timp de 48 de ore. Măcinați, adăugați 5 linguri de miere și 50 ml de lapte. Amestecați bine toate ingredientele și luați câte 1 lingură de 3 ori pe zi.
- Turnați 200 ml de apă clocotită peste o lingură de semințe de armurariu și fierbeți timp de 10 minute. După răcire, strecurați decoctul și luați câte 15 ml de 3 ori pe zi.
- Turnați 1 litru de vodcă peste 50 g de rădăcină de bujor zdrobită și lăsați la infuzat timp de 10 zile într-un loc întunecat. Infuzia trebuie administrată cu 40 de picături timp de o lună, de 2-3 ori pe zi, înainte de mese. După aceasta, trebuie să faceți o pauză de 10 zile și să repetați tratamentul.
Tratamentul pe bază de plante trebuie efectuat cu extremă precauție și numai după permisiunea medicului. O atenție deosebită trebuie acordată proporțiilor componentelor medicinale.
Homeopatie
Pentru tratamentul cordonului ocular cu diferite localizări, se utilizează nu doar medicina tradițională, ci și metode alternative. Homeopatia este una dintre acestea din urmă. În procesul de aderență postoperatorie, se recomandă următoarele medicamente:
- Arsenicum album – excrescențe dureroase după leziuni.
- Calcarea fluorica – cordonul după operații, răni adânci și diverse leziuni.
- Cundurango – aderențe și ulcerații în cavitatea bucală.
- Dulcamara, Euphrasia, Plumbum, Rhus toxicodendron, Thuja – proliferarea țesutului conjunctiv în nas.
- Ranunculus bulbosus – cordonuri după pleurezie.
- Silicea – utilizată pentru vindecarea după operații, leziuni și răni. Stimulează organismul să accelereze resorbția formațiunilor fibroase și a țesutului cicatricial.
Medicamentele homeopate pot fi administrate numai conform prescripției unui medic homeopat, care selectează medicamentul (dozajul, cursul tratamentului) individual pentru fiecare pacient.
Tratament chirurgical
Dacă procesul de adezivitate este într-o stare avansată sau acută, provocând simptome patologice din organele interne, atunci este indicat tratamentul chirurgical. Scopul principal al unei astfel de terapii este îndepărtarea mecanică a incluziunilor care perturbă alimentarea cu sânge, interferează cu funcționarea normală a tractului gastrointestinal și a altor organe.
Tratamentul chirurgical poate fi efectuat folosind următoarele metode: laparoscopie și laparotomie. În acest caz, se ia în considerare faptul că intervenția chirurgicală abdominală poate provoca noi aderențe ale țesutului conjunctiv. Prin urmare, atunci când se alege o metodă, se acordă preferință celei mai puțin traumatice.
Se referă la intervenții chirurgicale cu traumatisme ușoare. Printr-o puncție în cavitatea abdominală, medicul introduce un tub cu fibră optică cu o cameră miniaturală și iluminare. Instrumentele chirurgicale sunt introduse prin incizii suplimentare, cu ajutorul cărora sunt disecate aderențele și vasele de sânge sunt cauterizate. Disecția poate fi efectuată folosind un bisturiu electric, laser sau presiune hidraulică. După o astfel de operație, recuperarea este rapidă și cu complicații minime. Dar încă nu există nicio garanție că nu va apărea o recidivă.
- Laparotomie
Prescris pentru un număr mare de aderențe. Operația se efectuează printr-o incizie (10-15 cm) în peretele abdominal anterior pentru a obține acces extins la organele interne. Metoda este traumatică, recuperarea este lungă, cu un curs obligatoriu de fizioterapie antiadezivă.
Atunci când se alege tactica tratamentului chirurgical, se iau în considerare mulți factori. În primul rând, este vorba de vârsta pacientului. Pacienții vârstnici sunt supuși doar laparoscopiei. Un alt factor este prezența patologiilor concomitente și starea generală de sănătate. Dacă pacientul are boli grave ale sistemului cardiovascular sau respirator, aceasta este o contraindicație pentru intervenția chirurgicală.
O atenție deosebită trebuie acordată perioadei postoperatorii. Este necesar să se asigure repaus funcțional intestinelor până la vindecarea completă a rănilor. Pentru a face acest lucru, trebuie să refuzați alimentele în primele zile după operație și să consumați doar lichide. În a doua sau a treia zi, puteți lua treptat alimente dietetice lichide (supe, piure de terci, piureuri de legume). Pe măsură ce starea se îmbunătățește, adică după aproximativ 7-10 zile, puteți restabili treptat dieta.
După operație, este strict interzis consumul de alcool, cafea și ceai tare, produse de cofetărie, alimente picante, sărate, grase sau prăjite. Urmarea unei diete vă permite să vă recuperați rapid după tratament și să preveniți apariția de noi corzi.
Îndepărtarea aderențelor după intervențiile chirurgicale abdominale
Mulți pacienți dezvoltă cicatrici, adică benzi, după intervenții chirurgicale sau procese inflamatorii pe termen lung. Astfel de aderențe perturbă funcționarea organelor interne și provoacă dureri acute. Aceasta este principala indicație pentru îndepărtarea aderențelor. După operațiile abdominale, cel mai adesea se utilizează metoda laparoscopică.
Dacă procesul patologic este avansat, se efectuează laparotomie. Această metodă are următoarele indicații:
- Proliferarea țesutului conjunctiv în cavitatea abdominală.
- Apariția formațiunilor purulente în intestine.
- Obstrucție intestinală severă.
- Proces inflamator acut în cavitatea abdominală.
În timpul laparotomiei, accesul la organele interne se realizează printr-o incizie în peretele abdominal, adică la fel ca în cazul unei operații abdominale complete. În timpul laparoscopiei, se fac mai multe incizii mici prin care se introduce echipament. În ambele cazuri, operația durează aproximativ 1-2 ore. Pacientul va avea o perioadă lungă de recuperare și un set de măsuri preventive.
Exerciții împotriva aderențelor după operație
Una dintre metodele de prevenire a aderențelor este gimnastica terapeutică. Exercițiile împotriva aderențelor după intervenția chirurgicală au ca scop activarea alimentării locale cu sânge a țesuturilor afectate și a fibrelor musculare interne, crescând elasticitatea acestora.
Să analizăm un set aproximativ de exerciții antiadezive:
- Stai pe podea și întinde picioarele drept. Îndoaie-le la genunchi și trage-le spre piept, îndreptându-le încet până la poziția inițială.
- Întinde-te pe podea, pune-ți mâinile la spate, îndoiește genunchii și odihnește-te pe podea. Ridică încet omoplații.
- Întinzându-vă pe podea, îndoiți genunchii, apăsați omoplații pe podea, întindeți brațele de-a lungul corpului. Ridicați treptat pelvisul, coborând genunchii spre piept și reveniți la poziția inițială.
- Întinde-te pe podea, pune-ți mâinile sub fese, îndreaptă picioarele și ridică-le în sus. Fă mișcări de încrucișare cu picioarele (foarfece). O altă variantă a acestui exercițiu este bicicleta, caz în care mișcările trebuie să fie de mare amplitudine și îndreptate spre abdomen și piept.
Yoga, care se bazează pe respirația abdominală, are proprietăți vindecătoare. Gimnastica în combinație cu o nutriție adecvată accelerează procesul de recuperare și ameliorează simptomele dureroase.
Profilaxie
Metodele de prevenire a aderențelor se bazează pe reducerea deteriorării țesuturilor în timpul diferitelor intervenții chirurgicale. Prevenirea constă în protejarea cavității abdominale de obiecte străine (material de pansament) și igienizarea atentă a câmpului chirurgical. De asemenea, este foarte important să se minimizeze riscul de sângerare postoperatorie.
Pentru a preveni aderențele, pacienților li se prescriu medicamente antibacteriene și antiinflamatoare, precum și fibrinolitice, anticoagulante și enzime proteolitice. O atenție deosebită se acordă exercițiilor terapeutice și fizioterapiei cu medicamente (electroforeză cu lidază).
Nutriția este importantă atât în scop preventiv, cât și restaurativ. Să analizăm principalele recomandări dietetice:
- Nu ar trebui să te înfometezi sau să mănânci prea mult, deoarece acest lucru agravează starea patologică și poate provoca complicații.
- Este necesar să respectați regimul meselor la anumite ore. Mesele ar trebui să fie fracționate, trebuie să mâncați porții mici de 4-6 ori pe zi.
- Alimentele grele și grase, alimentele cu conținut ridicat de fibre și cele care provoacă flatulență (leguminoase, varză, ridiche, nap, ridiche, struguri, porumb) trebuie excluse din dietă. Băuturile carbogazoase și alcoolice, condimentele și sosurile picante, laptele integral sunt interzise.
- Meniul ar trebui să includă alimente bogate în calciu, adică brânză de vaci, brânză, produse lactate fermentate. Acestea promovează peristaltismul intestinal. În același timp, alimentele ar trebui să fie la temperatura camerei, deoarece prea reci sau prea calde pot provoca spasme.
- Pacienții ar trebui să consume supe cu conținut scăzut de grăsimi, carne slabă și pește la abur, fierte sau coapte. Se pot consuma legume verzi, legume și fructe. Cu toate acestea, ar trebui să se evite marinadele și alimentele afumate.
Pentru a preveni dezvoltarea aderențelor, constipația trebuie tratată în timp util, trebuie evitate toxiinfecțiile alimentare și procesele inflamatorii. Este necesar să se ducă un stil de viață activ, dar să se evite efortul fizic intens. Recomandările de mai sus reduc la minimum riscul de a dezvolta patologii.
Prognoză
Aderențele simple după operație au un prognostic favorabil, în timp ce leziunile multiple provoacă o serie de complicații grave și chiar care pun viața în pericol. Pentru a preveni apariția aderențelor, este necesar să se ducă un stil de viață sănătos, să se respecte o dietă terapeutică și toate recomandările medicale. De asemenea, nu uitați că apariția aderențelor țesutului conjunctiv depinde în mare măsură de competența medicală, respectarea tehnicii și regulilor operației, recuperarea postoperatorie adecvată.
 [ 65 ]
[ 65 ]

