Expert medical al articolului
Noile publicații
Poliosteoartrita articulațiilor
Ultima examinare: 07.06.2024

Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
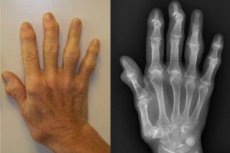
Osteoartrita, sau polosteoartrita articulațiilor, este o leziune a mai multor articulații mobile - atât intervertebrale, cât și periferice, mici și mari. Baza dezvoltării patologiei este procesul de condropatie generalizată. Pe fondul schimbărilor în rezistența mecanică a țesutului cartilajului, se dezvoltă multiple leziuni ale elementelor articulare. Riscurile patologiei cresc odată cu vârsta, precum și cu sarcini excesive, leziuni, intervenții chirurgicale, patologii de fond (inclusiv endocrine și hormonale). [1]
Epidemiologie
Polisteoartrita se referă la patologii eterogene cu diferite etiologii, dar caracteristici biomorfologice și clinice similare. Baza bolii este leziunea tuturor componentelor articulare, cartilajul mai multor articulații, precum și osul subcondral, aparatul ligamentos, membrana sinovială, bursa și mușchii periarticulari.
Patologia este studiată activ, dar prevalența sa nu este clar definită. Se crede că boala afectează până la 20% din populația lumii, cu o creștere statistică de cel puțin 30-35% în ultimele decenii.
Simptomele clinice se găsesc predominant la persoanele în vârstă peste 60 de ani (conform datelor diferite - de la 55 la 70 de ani). O imagine radiologică caracteristică este detectată la 35-45% dintre bărbați și 25-30% dintre femeile cu vârsta de 60 de ani și la 80% dintre pacienți de peste 75 de ani. [2], [3]
La femei, articulațiile genunchiului, coloana vertebrală toracică și cervicală, articulația de la baza degetului mare și articulațiile degetelor și degetelor sunt mai frecvent afectate. La bărbați, articulațiile șoldului, încheieturii și gleznei sunt predominant afectate, precum și articulația temporomandibulară și coloana vertebrală lombară.
Polisteoartrita este adesea o indicație pentru endoproteză, iar polisteoartrita în majoritatea cazurilor duce la pierderea prematură a funcției și a dizabilității. [4]
Cauze Poliosteoartrita articulațiilor
Polisteoartrita este considerată a fi o boală polietiologică, adică nu are una, ci o serie de cauze posibile pentru dezvoltarea sa. În acest caz, cauza reală este considerată a fi perturbată caracteristici biologice ale țesutului cartilajului, ceea ce este cauzat și de următorii factori:
- Eșecul general al proceselor de regenerare, activarea reacțiilor distructive ale cartilajului, care în multe cazuri sunt de origine idiopatică (cauza nu este cunoscută);
- Alte patologii și afecțiuni patologice din corp;
- Presiune excesivă asupra sistemului musculo-scheletic, supraîncărcare regulată (de exemplu, dacă persoana este obeză);
- Dezechilibre hormonale (de exemplu, femei menopauză);
- Traume și leziuni articulare;
- Chirurgie articulară (indiferent de succesul inițial al operației).
Factorul etiologic poate fi atât îmbătrânirea naturală a țesuturilor, cât și apariția modificărilor corespunzătoare la tineri (așa-numita îmbătrânire prematură a organismului) ca urmare a tulburărilor de trofism de cartilaj. Aceste procese duc la uzura rapidă a țesutului cartilajului. Odată cu dezvoltarea polisteoartritei, există o acumulare de săruri în structurile periarticulare, distorsiunea articulară și reacția inflamatorie a bursei articulare.
Polisteoartrita în majoritatea cazurilor este combinată cu alte patologii degenerative ale sistemului musculo-scheletic - în special, cu osteocondroză, deformarea spondilozei. Etiologia nu este pe deplin înțeleasă, dar factorii care duc la dezvoltarea polisteoartritei sunt împărțiți în factori ereditari și dobândiți. [5]
Factori de risc
Se face o distincție între polisteoartrita primară și secundară. Principalii factori care provoacă dezvoltarea patologiei primare includ:
- Tulpină excesivă sau repetitivă care depășește în mod semnificativ capacitatea fizică a cartilajului (în special, aceasta include sporturi intense sau o muncă fizică grea);
- Supraponderal.
Se poate prezenta patologie congenitală care duce la o tulburare a biomecanicii articulare și la distribuția adecvată a vectorilor de încărcare pe cartilajul articular:
- Displazie congenitală;
- Cu boli deformante ale coloanei vertebrale;
- Cu defecte de dezvoltare scheletice;
- Cu subdezvoltare și mobilitate crescută a aparatului ligamentos.
În plus, structura țesutului cartilaj se poate schimba ca urmare a microtraumei, a microcirculației afectate, a leziunilor traumatice (fracturi intraarticulare, subluxate și dislocări, hemartroză).
Polisteoartrita secundară este adesea provocată:
- Boli inflamatorii (infecții sau inflamație traumatică);
- Displazie articulară congenitală și dezvoltare comună afectată;
- Instabilitate (inclusiv instabilitate post-traumatică);
- Patologii endocrine (de exemplu, diabet zaharat);
- Tulburări metabolice (gută, hemachromatoză);
- Necroză osoasă;
- Intoxicație severă sau patologii reumatologice.
De exemplu, polisteoartrita se găsește adesea la pacienții cu artrită reumatoidă, lupus eritematos sistemic, boli hematologice (hemofilie).
Patogeneza
În polisteoartrită, cartilajul articular este leziunea primară. Îmbinările sunt formate din suprafețe osoase articulare acoperite de țesutul cartilajului. În timpul activității motorii, cartilajul acționează ca un fel de amortizor, ceea ce reduce presiunea asupra articulațiilor osoase și asigură mișcarea lor lină unul față de celălalt. [6]
Structura cartilajului este reprezentată de fibre de țesut conjunctiv localizate în matrice. Aceasta este o substanță asemănătoare cu jeleu formată din glicozamantiri. Datorită matricei, cartilajul este hrănit și fibrele deteriorate sunt restaurate.
În structura sa, cartilajul seamănă cu o substanță spongioasă - în repaus absoarbe lichidul, iar în procesul de încărcare, se retrage umiditatea în cavitatea articulației, ca și cum l-ar lubrifia.
De-a lungul anilor de viață, cartilajul trebuie să reacționeze și să suporte o cantitate imensă de stres, ceea ce duce treptat la schimbările și distrugerea fibrelor individuale. Dacă articulația este sănătoasă, structurile deteriorate sunt înlocuite în aceeași cantitate cu fibre noi. Dacă echilibrul dintre formarea de noi materiale de construcție și procese distructive în țesutul cartilajului este perturbat, se dezvoltă polosteoartrita. Cartilajul deteriorat își pierde capacitatea de absorbție, articulația devine mai uscată. Există, de asemenea, modificări patologice ale țesutului osos: osteofitele sunt formate ca o reacție la subțierea cartilajului prin creșterea suprafețelor articulare. Ca urmare a acestor procese, deformarea articulației crește.
În polisteoartrită, mai multe articulații sunt afectate în același timp. Acestea pot fi mici articulații ale mâinilor și picioarelor, susținând articulațiile (coxartroză, gonartroză). [7]
Simptome Poliosteoartrita articulațiilor
Boala se caracterizează printr-o progresie lentă. Perioadele acute de umflare articulară sunt atipice. Cel mai adesea, primele semne apar treptat, după care progresează încet.
Simptomatologia clinică în polisteoartrită este reprezentată de durere articulară frecvență mecanică-adică sindromul durerii apare în timpul mișcărilor din cauza frecării dintre suprafețele articulare. Durerea devine mai intensă la sfârșitul zilei de lucru, mai aproape de seară, uneori în prima jumătate a nopții (împiedică somnul, devine cauza insomniei). Dimineața, după odihnă, semnele dureroase practic „dispar”, reluând din nou după activitatea fizică.
Polisteoartrita de articulații mici și unele articulații mari pot fi însoțite de intrare a fragmentelor de cartilaj bolnav sau de părți ale creșterilor marginale în cavitățile articulare, ceea ce duce la apariția așa-numitelor dureri blocate - adică o senzație de „lipire”, în special în timpul mișcărilor repetitive ale membrelor.
Ocazional, pacienții raportează prezența crizei în timpul activității motorii, deși acesta nu este un semn specific. Poate exista o rigiditate după odihnă, dar această afecțiune nu este prelungită (nu mai mult de jumătate de oră) și localizată (într-o articulație sau într-un grup articular limitat), ceea ce este un semn distinctiv din procesele patologice inflamatorii.
În timpul examinării, o încălcare a formei, conturul articulațiilor (deformări ale membrelor) poate atrage atenția. De exemplu, polisteoartrita articulației genunchiului este adesea însoțită de formarea de picioare în formă de O, care este explicată prin îngustarea decalajului articular al părții mediale. Polisteoartrita articulațiilor mâinii poate apărea cu creșteri nodulare pe suprafețele anterolaterale ale articulațiilor interfalangiene proximale și distale (nodurile lui Bouchard și Geberden).
Atunci când determină volumul de abilități motorii pasive și active, se detectează o limitare pronunțată, care se agravează în timp. Atunci când palpează articulațiile, poate fi detectată crepitație (dureroasă crunch). Palparea țesuturilor moi în apropierea articulațiilor afectate vă permite să găsiți locuri locale dureroase în zona de atașare a aparatului ligamentos, bursa, tendoane. Acest simptom este explicat prin tensiunea excesivă a unor elemente de țesut moale datorită configurației articulației modificate.
În unele cazuri, polisteoartrita articulațiilor mari poate fi însoțită de sinovită -Formarea efuziunii articulare, deși nu există sindrom de durere difuză tipică artritei. Atunci când se analizează lichidul sinovial, se pot detecta semne de inflamație (în polisteoartrită, lichidul este clar, numărul de leucocite este mai mic de 2000 la 1 mm³).
Polisteoartrita șoldului sau alte articulații încărcate este predominant simetrică. Asimetria este mai des detectată la pacienții cu osteoartrită a altor etiologii sau la polisteoartrita secundară.
Leziunea afectează de obicei următoarele grupuri comune:
- Articulație de șold - în aproximativ 40% din cazuri;
- Articulația genunchiului - în 30-35% din cazuri;
- Mai puțin frecvent, interfalangelul, carpalul-carpian, acromial-clavicular, metatarsofalangeal și articulații intervertebrale.
Polisteoartrita degetelor este caracterizată de aceste manifestări clinice:
- Formarea de noduli compactați pe suprafețele laterale ale articulațiilor interfalangeale distale (așa-numitele noduli ai lui Heberden), pe suprafața externă-laterală a articulațiilor interfalangiene proximale (nodulii lui Bouchard). Când apar noduli, există o senzație de arsură, furnicături, amorțeală și această simptomatologie dispare după ce se formează elementele nodulare.
- Sindromul durerii și rigiditatea intra-articulară relativă, volumul motor insuficient.
Dacă formarea nodulilor de mai sus este notată la pacient, atunci în această situație se spune despre cursul nefavorabil al patologiei.
În cele mai multe cazuri, articulația metacarpală se găsește la pacienții din perioada menopauzei. În acest caz, polisteoartroza bilaterală este mai des diagnosticată, ceea ce este însoțit de dureri în zona conexiunii oaselor metacarpale și trapezului atunci când faceți mișcări cu degetul mare. Pe lângă durere, volumul motorului este adesea limitat, apare crunching. Cu un proces patologic puternic și neglijat, mâna este curbată.
În ceea ce privește picioarele membrelor inferioare, pot fi afectate multe articulații mici, ligamente subtalare, articulații cuboide-femurale, articulație metatarsiană și ligamente. Polisteoartrita picioarelor „se dă” de astfel de simptome:
- Durere care a avut loc după mersul prelungit, în picioare, după supraîncărcare;
- Umflarea și roșeața pielii în zonele articulare afectate;
- Reacția dureroasă a articulațiilor într-o schimbare bruscă a condițiilor meteorologice, la expunerea la aer rece sau apă;
- Crunching de picioare în timpul mișcării;
- Oboseală rapidă a picioarelor, rigiditate de dimineață;
- Apariția calusurilor pe picior.
Ca urmare a deformării articulare, o persoană poate experimenta o schimbare a mersului, îngroșarea degetelor și supraaglomerările osoase.
Polisteoartrita piciorului tarsal se manifestă prin durerea și limitarea mișcării degetului mare. Mai mult decât atât, articulația este adesea deformată, devine susceptibilă la vătămare (inclusiv atunci când purtați pantofi). Procesele inflamatorii (bursită) apar adesea.
Polisteoartrita gleznei este predispusă la progresia lentă și treptată, cu simptome crescânde de-a lungul mai multor ani:
- Durerea apare, trăgând, durerea, cu o creștere treptată a intensității;
- Modificări în mers, șchiopătat;
- Mișcările devin rigide (mai ales dimineața);
- Articulația este deformată.
Nu este dificil de observat că principalele manifestări ale polisteoartritei oricărei localizări apar aproximativ aceleași. Există durere în articulație, simțită în profunzimea structurii, crescând cu încărcarea, în timpul antrenamentului sportiv sau alte activități fizice și scăzând în timpul odihnei. Dimineața, articulațiile sunt slab extensibile, se resimte crunching. Treptat, durerea crește, iar mișcările devin din ce în ce mai limitate. [8]
Etape
Dezvoltarea polisteoartritei trece prin etape precum acestea:
- Polisteoartrita de gradul 1 se caracterizează prin prezența unor mici modificări intra-articulare morfologice - în special, structura țesutului fibros. Există durere în timpul activității fizice, iar razele X arată îngustarea decalajului articulației.
- Polisteoartrita de gradul 2 se manifestă printr-un sindrom constant de durere în zona articulațiilor afectate. Imaginea cu raze X constă într-o îngustare clară a decalajului articulației, aspectul osteofitelor. Suprafața cartilajului devine denaturată.
- Polisteoartrita articulațiilor de gradul 3 se relevă nu numai cu sindromul durerii, ci și cu o încălcare a funcției articulare. Cartilajul este subțire, poate exista o scădere accentuată a volumului de lichid sinovial.
- La al patrulea grad al bolii, osteofitele blochează articulațiile afectate, mișcările devin imposibile.
Formulare
Polisteoartrita primară este diagnosticată dacă modificările patologice ale structurii cartilajului articular apar fără o cauză specifică - adică patologia în sine este un „starter”.
Polisteoartrita secundară se dezvoltă ca urmare a leziunilor traumatice sau a bolii (artrită reumatoidă, necroză aseptică, patologii metabolice etc.).
Poliosteoartrita deformantă este o boală care apare cu o deformare a articulației dureroasă sau nedureroasă, pe un fundal al funcției articulare satisfăcătoare sau grav afectate. Deformitatea este de obicei pronunțată, determinată vizual, iar în etapele incipiente este detectată în cursul diagnosticului radiologic.
Polisteoartrita nodosa este însoțită de formarea de noduli densi - așa-numiții noduli ai lui Heberden. Sunt creșteri osoase pe marginile articulațiilor și pot fi dureroase în etapele inițiale. Pe măsură ce cresc, durerea scade, dar deformarea rămâne.
Polisteoartrita generalizată este cea mai complexă și severă formă a bolii, care este însoțită de leziunea multor articulații mici și de susținere. Această patologie este caracterizată de cel mai nefavorabil prognostic. [9]
Complicații și consecințe
În absența îngrijirii medicale la timp, polisteoartrita poate deveni o cauză de dizabilitate, dizabilitate. Pacienții suferă de:
- Din distorsiuni articulare severe;
- Din pierderea mobilității comune;
- De la scurtarea membrelor (în special în gonartroză și coxartroză).
Adesea, pacienții au o modificare a posturii și a mersului, există probleme cu coloana coloanei vertebrale, există dureri în partea inferioară a spatelui, gâtului, în spatele sternului.
Întârzierea tratamentului poate duce la dezvoltarea:
- Perialartrita (inflamația țesuturilor care înconjoară articulația afectată);
- Sinovită (inflamația membranei sinoviale);
- Coxartroză (deteriorare permanentă a articulației șoldului).
Odată cu apariția inflamației, riscul de imobilizare completă a articulației crește semnificativ, ceea ce poate fi primul pas către formarea dizabilității severe. Pacientul pierde capacitatea de a se deplasa fără SIDA (plimbători, cârje) și uneori chiar devine imobilizat.
Polisteoartrita, care afectează articulațiile medii și mari, agravează semnificativ calitatea vieții și duce adesea la handicap. Procesul distructiv apare destul de repede, articulațiile se uzează fără șansa de recuperare. Pentru a preveni acest lucru și pentru a opri în timp util distrugerea, nu ar trebui să amânați vizitarea unui specialist. Pentru succesul tratamentului, este necesar să se identifice boala cât mai devreme, ceea ce va încetini uzura structurilor articulare și va întârzia nevoia de intervenție chirurgicală. [10]
Diagnostice Poliosteoartrita articulațiilor
Diagnosticul de polisteoartrită este stabilit de un traumatolog ortopedic atunci când sunt detectate simptome clinice tipice pe fundalul rezultatelor razelor X. Imaginile cu raze X dezvăluie modificări distrofice ale cartilajului articulațiilor și oaselor adiacente. Decalajul articular este restrâns, suprafața osoasă este deformată (poate fi aplatizată), apar creșteri asemănătoare chistului. Se observă osteoscleroza subcondrală, osteofitele (formațiuni de țesuturi osoase). Este posibilă instabilitatea articulară: axele membrelor sunt distorsionate, se formează subluxații.
Dacă examinarea radiologică nu demonstrează o imagine completă a bolii, pacientului i se prescrie tomografie calculată și imagistica prin rezonanță magnetică. Dacă este suspectată polisteoartrită secundară, sunt indicate consultări cu alți specialiști, cum ar fi endocrinologul, hematologul, chirurgul, reumatologul.
Analizele din laborator sunt reprezentate de următoarele teste:
- Test de sânge general cu determinarea nivelului de eritrocite, leucocite, trombocite, hemoglobină pentru a diagnostica procesul inflamator;
- Rata de sedimentare a eritrocitelor -demonstrează activitatea reacției inflamatorii din organism;
- Determinarea factor reumatoid -pentru diferențierea cu patologii autoimune;
- Proteină c-reactivă și fibrinogen -pentru a diagnostica inflamația țesuturilor.
Diagnosticul instrumental în polisteoartrită este reprezentat în principal de radiografie: este vizualizat gradul de deformare a articulațiilor și îngustarea decalajului. În plus, pot fi prescrise imagini prin rezonanță magnetică sau artroscopie, dar numai în situații diagnostice complexe și ambigue. [11]
Diagnostic diferentiat
Diferențele dintre polisteoartrita și patologiile articulare inflamatorii sunt rezumate în următorul tabel:
Polisteoartrită |
Patologii inflamatorii |
Durerea apare numai la efort, poate exista durere (la primele mișcări). |
Sindromul durerii este deranjant în repaus și scade treptat în timpul mișcărilor („plimbându-se”). |
Durerea scade până dimineața. |
Sindromul durerii apare dimineața, uneori devine cauza trezirii timpurii a pacientului. |
Îmbinările de încărcare (genunchii, șoldurile) sunt mai des afectate. |
Articulațiile sinoviale (coate, picioare, mâini etc.) pot fi afectate. |
Durerea este strict localizată. |
Durerea este difuză, difuză. |
Deteriorarea crește treptat. |
Cursul este acut, asemănător atacului. |
Îmbunătățirea vine după ce luați medicamente regulate pentru durere. |
Îmbunătățirea vine după luarea de medicamente antiinflamatorii. |
Rigiditatea de dimineață este absentă sau scurtă (până la jumătate de oră). |
Rigiditatea de dimineață este prezentă și diferă în durată (aproximativ o oră în medie). |
Există o criză comună, apariția unor creșteri osoase, cu o sănătate generală normală. |
Se observă edemul de țesuturi moi, umflarea și bunăstarea generală. |
Sinovita nu este intensă. Radiologic, există semne de osteoscleroză periarticulară și supraaglomerări osoase marginale, îngustarea decalajului articulației. |
Sinovita este prezentă, se observă modificări semnificative de laborator în parametrii de fază acută. Osteoporoza, eroziunile articulare sunt determinate radiologic. Decalajul articular este restrâns sau lărgit. |
Cine să contactați?
Tratament Poliosteoartrita articulațiilor
Tratamentul pentru polisteoartrită este lung și complex. În stadiul inițial al procesului patologic, este adesea posibil să încetinească dezvoltarea acestuia cu ajutorul medicamentelor și al terapiei fizice. Patologii avansate nu sunt de obicei susceptibile efectelor conservatoare, astfel încât intervenția chirurgicală este utilizată pentru a rezolva problema.
În general, printre posibilele intervenții terapeutice utilizează:
- Medicamente;
- Kinetoterapie, kinetoterapie;
- Metoda chirurgicală.
Tratamentul medicamentos are ca scop atenuarea durerii și restabilirea cartilajului afectat de polisteoartrită. Se știe că sindromul durerii agravează semnificativ calitatea vieții pacientului, limitându-și activitatea motorie. Prin urmare, pacienții sunt analgezici și medicamente antiinflamatorii prescrise în mod universal, în special:
- Medicamente antiinflamatoare nesteroidiene (inhibă dezvoltarea reacției inflamatorii, reduc durerea);
- Corticosteroizi (medicamente hormonale care opresc inflamația);
- Antispasmodics (ameliorează spasmul muscular).
Medicamentele sunt prescrise atât pentru utilizarea topică, cât și pentru cea generală. În cazul durerii severe, este permisă injecția intraarticulară de soluții medicinale. Doza, durata cursului de tratament și frecvența de utilizare sunt selectate individual de către medic.
În plus, polisteoartrita este tratată cu medicamente care ajută la restabilirea și încetinirea distrugerii țesutului cartilajului. În special, medicamentele care conțin condroitină, glucozamina sunt utilizate la cursuri lungi de câteva luni. [12]
În plus, terapia complexă include adesea proceduri non-medicinale:
- Îngrijire chiropractică;
- Kinetoterapie, mecanoterapie;
- Tracțiune articulară;
- Fizioterapie (terapie cu unde de șoc, terapie cu ozon, aplicații de medicamente, electroforeză, ultrafonoforeză etc.).
Intervențiile chirurgicale sunt efectuate atunci când există indicații puternice, în primul rând atunci când tratamentul conservator al polisteoartritei este ineficient. În astfel de cazuri, este vorba în principal de endoprostetice. Îmbinarea afectată este îndepărtată și înlocuită cu un implant care îndeplinește funcția articulară. Această metodă este aplicată în special adesea la articulațiile șoldului și genunchiului.
Alte operațiuni posibile includ:
- Osteotomie corectivă (îndepărtarea unui element osos cu fixarea ulterioară a elementelor rămase într-un unghi diferit, ceea ce reduce sarcina pe articulația bolnavă);
- Artrodeză (fixarea oaselor între ele, ceea ce elimină mobilitatea ulterioară a articulației, dar face posibilă aplecarea pe membre).
Medicamente
Terapia medicamentoasă pentru polisteoartrită este prescrisă în timpul unei recidive a patologiei și are ca scop controlul simptomelor, oprind reacția dureroasă în țesuturile articulare sau periarticulare. De regulă, medicamentele antiinflamatoare nesteroidiene - în special, diclofenac, indometac, ibuprofen etc. - se confruntă bine cu aceste obiective. Întrucât aceste medicamente afectează negativ sistemul digestiv, acestea sunt luate după mese, în cursuri scurte, pe fondul altor medicamente care protejează tractul gastrointestinal (OMEZ).
Medicamente mai moderne care au un efect ceva mai blând asupra organelor digestive sunt Movalis, Tinoktil, Arthrotec.
În polisteoartrită, este administrat intramuscular la 75 mg pe zi sau luată pe cale orală la 100 mg pe zi (în 2-3 doze). Efecte secundare posibile: dureri abdominale, cefalee, arsuri la stomac, greață, vertij. |
|
Este luat pe cale orală la 7,5 mg pe zi, cu o cantitate maximă zilnică de 15 mg. Efecte secundare posibile: tromboză vasculară, ulcer peptic, greață, diaree, dureri abdominale, exacerbarea colitei. |
Este obligatoriu să efectuați terapie locală. Indometacin, unguent butadione, precum și fastum-gel, unguent diclofenac, cremă de dolgit, Revmagel sunt potrivite optim pentru pacienții cu polisteoartrită. Pregătirile externe sunt aplicate la îmbinările afectate de 2-3 ori pe zi, pentru o lungă perioadă de timp.
Unguentul este frecat ușor în zona articulațiilor afectate de până la 4 ori pe zi. Durata tratamentului - până la 10 zile. Interval de timp între aplicațiile unguentului - cel puțin 6 ore. |
|
Gel diclofenac |
Frecați ușor de 3-4 ori pe zi. Este nedorit să se folosească mai mult de 14 zile consecutive. În timpul tratamentului, pot apărea reacții temporare ușoare ale pielii, care trec după finalizarea cursului de tratament. Rareori sunt detectate alergii. |
Compresele cu dimexid au un efect terapeutic bun: medicamentul poate fi achiziționat într-o farmacie, după care ar trebui diluat cu apă fiartă în proporție de 1: 2 sau 1: 3. Soluția poate fi completată cu novocaină sau analină cu hidrocortizon. Compresul este plasat pe articulația afectată de polisteoartrita, timp de aproximativ 40 de minute înainte de a merge la culcare. Cursul terapeutic este format din 25 de proceduri. Terapia nu trebuie efectuată fără consultare prealabilă cu un specialist (arttrolog, reumatolog).
Cu simptome pronunțate ale polosteoartritei, medicul poate prescrie injecții intraarticulare-în special, este posibil să injecteze Celeston, Diprospan, Kenalg, Flosteron, DePomedrol în articulații, un scurt curs de 1-2 injecții.
O altă categorie de medicamente utilizate frecvent este condroprotectoare. Acestea sunt medicamente specifice care ajută la îmbunătățirea și consolidarea structurii de cartilaj. Condroprotectorii nu ameliorează inflamația, acționează cumulativ, necesită utilizarea pe termen lung (cel puțin 6-8 săptămâni). Principalele componente ale unor astfel de medicamente sunt glicozamina și sulfat de condroitină -blocurile de bază de bază ale țesutului cartilajului.
Există, de asemenea, condroprotectoare care nu sunt luate pe cale orală, dar sunt injectate intramuscular. Astfel de medicamente includ mucartrin, Rumalon, Alflutop, Arteparon. Cursul de tratament pentru polisteoartrită este format din 20-25 de injecții (la fiecare 48 de ore).
În plus, poate fi prescris tratament cu medicamente homeopate Traumel, țintă t -cursuri lungi, repetate de două ori pe an.
Tratament de fizioterapie
Următoarele tratamente de terapie fizică sunt indicate pentru polisteoartrită:
- Electroforeza -vă permite să livrați medicamentul direct la țesuturile afectate, combinând efectul galvanizării și acțiunea medicamentului.
- Galvanizarea -promovează activarea fluxului sanguin local, îmbunătățește sinteza substanțelor bioactive. Oferă efect antiinflamator, analgezic, anti-edematoase.
- Stimularea electrică -ajută la restabilirea sensibilității fibrelor nervoase și a activității contractile a mușchilor, crește rata absorbției de oxigen de către țesuturi, ceea ce duce la activarea proceselor metabolice, îmbunătățește circulația sanguină în zona afectată.
- Terapia diadinamică -ajută la eliminarea sindromului de durere, la reducerea tensiunii musculare.
- Magnetoterapie (constant, pulsat)-crește metabolismul țesutului, are efect trofic, vasodilator, imunomodulator.
- Aplicații termice (mijloace pentru stimularea regenerării cartilajului, a parafinei, a noroiului terapeutic)
Schemele de terapie fizică sunt selectate de un specialist, ținând cont de stadiul procesului patologic, simptomul de frunte exprimat, vârsta pacientului, prezența altor boli, cu excepția polisteoartritei.
Majoritatea fizioterapiei oferite de medici au dovedit o eficacitate și au fost utilizate în practică de mai multe decenii, păstrând calitatea vieții, gama de mișcare și capacitatea de lucru a pacienților. Unele tehnici au fost îmbunătățite de-a lungul timpului: în special, specialiștii au creat dispozitive care pot fi utilizate acasă (de exemplu, pentru magnetoterapie).
În plus, pacienților li se arată climatoterapie:
- Hidroterapie (băi minerale, cu sulfură de hidrogen);
- Tratamentul cu noroi, tratament naftalan;
- Terapie manuală, kinesioterapie.
Astfel de metode joacă un rol auxiliar în polisteoartrita, iar în combinație cu alte efecte încetinesc reacțiile patologice în articulații, păstrează mobilitatea și performanța.
Tratament pe bază de plante
Polisteoartrita necesită un tratament complet medicamentos. Cu toate acestea, remediile populare pot fi adesea un plus eficient, care sunt deosebit de eficiente într-un stadiu incipient al dezvoltării patologiei. Există o listă întreagă de remedii pe bază de plante, cum ar fi decocturi, unguente, tincturi, recomandate pentru utilizare în polisteoartrită.
- Pregătiți o perfuzie bazată pe calendula, scoarță și scoarță de salcie, precum și de bătrâni, urzică, coada de cai, fructe de ienupăr. Toate ingredientele sunt luate în cantități egale, amestecați bine (este convenabil să folosiți o râșniță de cafea sau o râșniță de carne). Luați 2 lingurițe. Din amestec, turnați 1 litru de apă clocotită și insistați într-un termos timp de câteva ore. Băutura rezultată este filtrată și durează 100 ml de mai multe ori pe zi (de 3-4 ori) timp de 2-3 luni. După finalizarea tratamentului, pacientul trebuie să simtă o ușurare stabilă și reducerea durerii.
- Pregătiți o perfuzie de 4 părți de frunze de lingonberry, aceeași cantitate de succesiune, 3 părți ale lăstarilor de ledum și aceeași cantitate de iarbă și aceeași cantitate de gazon, 3 părți de violet tricolor. De asemenea, luați 2 părți din planta de must, frunze de mentă, muguri de plop și semințe de linie. Amestecul este bine măcinat (puteți trece printr-o polizor de carne sau o râșniță de cafea). Două linguri de masă rezultată se toarnă 1 litru de apă clocotită, insistă într-un termos timp de 3-4 ore. Apoi, remediul este filtrat și durează 100 ml de 3-4 ori pe zi. Durata recepției - 2-3 luni.
- Pregătiți unguent pe baza florilor Melilot, conuri de hamei, flori ale mustului și untului Sf. Ioan. Componentele plantelor sunt zdrobite, bine amestecate, selectează 2 lingurițe. Adăugați 50 g de unt și amestecați din nou bine, lăsați câteva ore pentru „legare”. Apoi, unguentul rezultat este aplicat pe o cârpă curată de tifon sau bumbac, aplicată la articulațiile afectate, învelită cu o bucată de celofan și o eșarfă caldă. Este bine să faceți astfel de proceduri noaptea și să eliminați bandajul dimineața devreme.
- Pregătiți o tinctură bazată pe plantele de poartă ureche, liliac, viermi, valerian. Toate ingredientele sunt amestecate în cantități egale. Trei linguri sunt turnate într-un borcan, se toarnă 0,5 litri de vodcă, se acoperă cu un capac. Infuzați timp de o lună, agitați periodic. Apoi, pe baza tincturii rezultate, faceți comprese pe articulațiile afectate.
- Faceți o compresă de apă: Pregătiți un amestec de cantități egale de frunze de burdoc, mamă și mamă vitregă, varză albă și hrean. Masa plantelor este zdrobită, amestecată cu apă pentru a obține o masă groasă, care este răspândită pe o bucată de tifon sau pânză, apoi o aplicați la articulația afectată (de preferință peste noapte). Tratamentul se realizează zilnic timp de 2 săptămâni.
În plus față de tratamentul popular, este important să urmați toate recomandările medicilor: în niciun caz nu ar trebui să neglijeze luarea de medicamente, exerciții terapeutice, corectarea dietei și a stilului de viață. Doar cu o abordare cuprinzătoare, manifestările bolii vor fi mult reduse, iar procesul de inhibare a procesului patologic va merge mai repede.
Tratament chirurgical
Intervențiile chirurgicale sunt efectuate atunci când sunt indicate, folosind tehnici blânde în diferite stadii ale bolii - dar numai dacă tratamentul medicamentos nu duce la rezultatul dorit. [13]
Principalele metode de tratament chirurgical pentru polisteoartrită sunt considerate a fi:
- Artroscopie este o operație pentru a îndepărta stratul de articulație superior afectat (uzat). Calificările adecvate ale chirurgului sunt importante: operația este efectuată cu o precizie asemănătoare bijuteriilor pentru a evita deteriorarea țesutului sănătos normal. Capul articulației este parțial protetizat, ceea ce elimină limitările motorii și permite pacientului să ducă o viață normală fără durere.
- Endoprostetice (înlocuirea articulațiilor) este indicată în cazul distrugerii oaselor severe. Îmbinările artificiale reproduc exact configurațiile anatomice ale articulațiilor reale și sunt fabricate folosind materiale sigure și puternice.
Kinetoterapie pentru polisteoartrită
Pacienții sunt sfătuiți să acorde atenție performanței exercițiilor netede și blânde, care îmbunătățesc fluxul de sânge în zona articulațiilor afectate, să-și crească mobilitatea și să elimine rigiditatea. Cu condiția să se efectueze exerciții obișnuite, este posibil să se mențină un volum și o amplitudine adecvată a motorului pentru o lungă perioadă de timp.
Cele mai recomandate exerciții aerobice includ alergarea ușoară, mersul pe jos, înotul, ciclismul. Selecția de exerciții ar trebui să fie făcută de un medic pe baza căruia grupurile comune sunt deteriorate și gradul de patologie. De exemplu, ciclismul este mai indicat pentru pacienții cu gonartroză, iar înotul va fi util pentru persoanele cu osteoartrită a articulației șoldului.
IMPORTANT: În perioada acută a bolii nu este efectuată. Revenirea la gimnastică numai după eliminarea reacției inflamatorii și a dispariției sindromului de durere (la aproximativ 4 zile de la ameliorarea durerii).
Setul standard de exerciții pentru pacienții cu polisteoartrită include elaborarea articulațiilor, consolidarea mușchilor periarticulari, antrenamentul aparatului vestibular.
Pentru un efect terapeutic optim, trebuie efectuat un masaj ușor înainte de fiecare antrenament pentru a ajuta la tonificarea mușchilor, pentru a elimina spasmul și a îmbunătăți nutriția țesuturilor. Fiecare exercițiu trebuie repetat de 5-6 ori.
- Pacientul se află pe spate pe podea, își întinde brațele și picioarele. Ridicați alternativ membrele la 15 cm de pe podea și țineți timp de 5 secunde. Membrele nu trebuie să fie îndoite: mușchii trebuie să fie într-o stare de tensiune confortabilă.
- Pacientul se află pe partea dreaptă, întinzându-se cât mai mult posibil. Trage membrele stângi în direcții opuse, fără a îndoaie genunchii și coatele. Repetă exercițiul întorcându-se spre partea stângă.
- Pacientul stă pe un scaun, încearcă să tragă cotul stâng în fața pieptului până la umărul opus. Repetă exercițiul cu brațul drept.
- Pacientul pliază degetele într-o „încuietoare”, ridică fără efort extremitățile superioare deasupra capului, întorcând palmele în sus. Este normal să simțiți tensiune în umeri și partea superioară a spatelui.
- Pacientul se află pe spate cu picioarele întinse. Îndoiți genunchiul, înfășurați brațele în jurul lui și trageți-l până la piept. Spatele și capul nu trebuie să iasă de pe podea.
- Pacientul stă în spatele scaunului, ținând spatele scaunului cu mâinile. Îndoiți încet piciorul drept la articulația genunchiului și aduceți piciorul stâng înapoi, păstrându-l drept. Călcâiul nu ar trebui să iasă de pe podea. Îndoaie genunchiul drept, ținând spatele drept.
- Ține spatele scaunului cu mâna stângă, se sprijină pe piciorul drept. Înfășoară piciorul piciorului stâng cu mâna dreaptă. Trage încet călcâiul stâng spre regiunea gluteală, repetă exercițiul cu celălalt picior.
- Pacientul se așază pe un covoraș cu picioarele direct în fața lor. Puneți o eșarfă lungă sau pene peste picioare, îndoiți brațele la coate și trageți corpul spre picioare. Exercițiul trebuie efectuat lent, subliniind tensiunea pe coapsele interioare.
- Cu mâinile pe spatele scaunului, pacientul își pune picioarele lățime de umăr, îndoaie genunchiul piciorului drept și îl ține într-o poziție paralelă cu podeaua. Încearcă un ghemuit pe piciorul stâng, ținându-se într-un „ghemuit” pentru o secundă. Apoi se întoarce fără probleme în poziția de pornire și repetă exercițiul cu celălalt picior.
- Ținând spatele scaunului cu mâinile, întindeți picioarele lățime de umăr. Ține înapoi drept, umeri. Trage călcâiele de pe podea, rămânând pe degetele de la picioare o secundă.
- Pacientul stă pe un scaun (drept drept). Ridică piciorul drept și încearcă să-l țină fără să-l îndoaie la genunchi pentru o secundă. Repetă exercițiul cu celălalt picior.
Pentru a spori efectul tratamentului, se recomandă reglarea dietei și bea suficientă apă curată pe parcursul zilei.
Nutriția în polisteoartrită
Corecția nutriției nu este principalul factor, ci destul de semnificativ care contribuie la consolidarea și menținerea sănătății sistemului musculo-scheletic. În polisteoartrită, nutriționiștii recomandă:
- Echilibrați dieta în ceea ce privește vitaminele și mineralele;
- Eliminați alimentele nesănătoase, alimentele convenabile, băuturile alcoolice;
- Normalizați cantitatea de sare în vase;
- Asigurați un aport adecvat de lichide pe parcursul zilei;
- Reduceți cantitatea de carbohidrați simpli din dieta dvs.
Colagenul și acizii grași omega-3 au un efect pozitiv asupra stării articulațiilor mobile și, în special, a țesutului cartilajului. Pentru a le asigura aportul rezidual în organism, este necesar să se includă în dietă astfel de produse:
- Bulion osoasă, vită și bulion de pui (porțiunea optimă zilnică pentru pacienții cu polisteoartrită este de 200-300 ml);
- Se recomandă somon (150 g pe săptămână);
- Verdeață (previne descompunerea prematură a colagenului în organism, se recomandă consumarea zilnic 100-150 g de verzi proaspete);
- Citrice (2-3 fructe zilnic);
- Roșiile (ca opțiune - 200 ml zilnic de suc de roșii);
- Avocado (sau ulei de avocado);
- Fructe de pădure (căpșuni, căpșuni, coacăze, zmeură, afine - până la 100 g zilnic);
- Ouă (nu mai mult de două ouă pe zi);
- Semințele de dovleac (2 linguriță zilnic, pot fi adăugate la salate, produse coapte, terci).
În plus, este recomandat să includeți varză, pește de mare și crustacee, legume roșii și fructe, banane, fasole și usturoi, semințe de in, soia și nuci în meniul săptămânal. Pacienții cu polisteoartrită ar trebui să elimine complet zahărul din dietă, ceea ce contribuie la pierderea treptată a elasticității țesutului cartilajului.
Profilaxie
Polisteoartrita poate fi prevenită și prevenită prin acordarea atenției sănătății comune și a stării corpului în ansamblu din copilărie.
- Este important să fii activ fizic, să faci exerciții fizice, cu excepția a două extreme - hipodinamie și activitate fizică excesivă.
- Este important să vă urmăriți propria greutate. Obezitatea pune încordarea crescută asupra sistemului musculo-scheletic: articulațiile genunchiului, șoldului și gleznei sunt deosebit de afectate.
- Ar trebui să minimizați șansa de rănire, evitând ridicarea și transportul obiectelor grele, în picioare sau pe jos, în picioare și de mers pe jos și vibrații.
- Este necesar să învățați distribuția corectă a încărcăturii pe articulații, precum și specialiști în timp util pentru orice leziuni și boli inflamatorii care pot provoca dezvoltarea polisteoartritei secundare.
- Este necesar să mâncați o dietă adecvată și hrănitoare, nu permiteți deficiența de vitamine și minerale vitale în organism, beți suficientă apă curată pe parcursul zilei.
Prognoză
Polisteoartrita este o boală complexă, cu simptome destul de specifice și tratament complicat. Succesul măsurilor de tratament depinde de mulți factori - atât de vârsta bolii, cât și de stilul de viață continuu al pacientului și respectarea tuturor recomandărilor medicale.
Pentru a îmbunătăți prognosticul, ar trebui să eliminați utilizarea băuturilor alcoolice și a produselor dăunătoare, renunțați la fumat. Este la fel de important să bei suficientă apă pe zi. În fiecare zi ar trebui să vă luați timp pentru exerciții simple care întăresc sistemul musculo-scheletic.
În general, polisteoartrita, deși progresivă, răspunde bine la majoritatea terapiei. Dizabilitatea completă este rareori acordată, deoarece majoritatea pacienților prezintă exacerbări doar ocazional, sporadic. Desigur, modificările intraarticulare nu pot fi inversate, dar este foarte posibil să opriți progresia suplimentară a bolii. Este important să urmați toate recomandările de reabilitare, să evitați mișcările asociate cu sarcina excesivă pe articulația afectată, să reduceți anumite tipuri de activități fizice (sărituri, purtând greutăți grele, ghemuit etc.). Perioadele de încărcare moderată trebuie să fie alternate cu perioade de repaus, descărcând regulat sistemul musculo-scheletic. Lipsa completă de activitate fizică nu este binevenită: inactivitatea mecanică a articulațiilor duce la slăbirea corsetului muscular deja perturbat, care în timp devine cauza circulației lente a sângelui, deteriorarea trofismului și pierderea mobilității.
Dizabilitate
Polisteoartrita este o patologie progresivă serioasă care poate afecta negativ multe dintre planurile de viață ale pacientului. Cu toate acestea, handicapul nu este întotdeauna repartizat la pacienți, ci numai în anumite condiții, cum ar fi:
- Dacă boala progresează de trei ani sau mai mult, iar exacerbările apar de cel puțin 3 ori pe an;
- Dacă pacientul a suferit deja o intervenție chirurgicală pentru polisteoartrită și există unele limitări în ceea ce privește capacitatea de muncă la sfârșitul tratamentului;
- Dacă, ca urmare a proceselor patologice intraarticulare, sprijinul și mobilitatea au devenit sever limitate.
În timpul evaluării experților, specialiștii examinează cu atenție istoricul medical, ascultă reclamațiile și evaluează manifestările clinice. Pacientului i se poate cere să-și demonstreze mobilitatea și abilitățile de îngrijire de sine. De asemenea, se acordă atenție gradului de capacitate de lucru și indicatorilor de adaptare socială. Dacă se găsesc indicații adecvate, pacientului i se va atribui un grup de dizabilități:
- Grupul 3 poate fi prescris dacă există o limitare motorie moderată sau ușoară a articulațiilor afectate;
- Grupul 2 este atribuit atunci când o persoană este capabilă să se deplaseze parțial independent, necesitând uneori ajutorul străinilor;
- Grupul 1 este repartizat persoanelor care au pierdut complet mobilitatea comună și nu sunt în măsură să se mențină în viitor.
Creșterea polisteoartritei articulațiilor cu recurențe frecvente, combinate cu alte tulburări musculo-scheletice (de exemplu, osteocondroză) este o indicație imediată pentru dizabilitate.

