Expert medical al articolului
Noile publicații
Toxic hepatita hepatica: acuta, cronica, droguri, alcoolice
Ultima examinare: 23.04.2024

Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
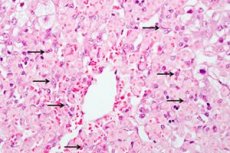
Sub hepatita toxică trebuie să fie înțeleasă procesul patologic în ficat, care apare ca urmare a faptului că corpul penetrează substanțe toxice. Deoarece prelucrarea și neutralizarea principale apar exact în ficat, în legătură cu care se dezvoltă un proces inflamator de natură acută sau cronică. Toxic hepatita in forma acuta apare ca urmare a penetrarii unei concentratii ridicate de toxina in organism, care sparge tulburarea structurala si functionala a ficatului. În hepatita cronică, organismul este afectat definitiv și permanent de agenții dăunători, patologia se înrăutățește treptat.
În primul rând, celulele hepatice sunt deteriorate, apoi apare moartea. Țesutul este transformat treptat și înlocuit cu un țesut conjunctiv. Acest lucru este asociat cu tulburări funcționale, durere în ficat. Progresia icterului.
Dacă boala la timp pentru a începe să se vindece, puteți încetini sau opri dezvoltarea bolii. Dacă nu depuneți eforturi, puteți obține complicații grave, până la ciroză, eșec sever, care de multe ori duc la moarte.
Epidemiologie
Analizând datele statistice, au descoperit că afectarea hepatică este mai afectată de femei decât de bărbați. Cu cât terapia va fi mai devreme, rezultatul bolii va fi mai bun. Apariția sângerării este cauza morții în aproximativ 30-50%. Coma are un rezultat letal în 80-100%. Apariția ascită se termină cu un rezultat letal de 80%, moartea are loc în decurs de 3-4 ani.
Cauze toxic hepatitei
Hepatita se poate dezvolta in cazul in care organismul devine substante toxice. O astfel de lovitură poate fi accidentală sau intenționată. De exemplu, adesea otrăvesc ciupercile otrăvitoare, luându-le ca fiind comestibile. Activitatea profesională este adesea asociată cu otrăvirea accidentală. În timp ce lucrați cu substanțe toxice, acizi, vapori și praf ajunge în corpul uman și are un efect dăunător. Intoxicarea intenționată este un caz de sinucidere, în care o persoană utilizează otrăvire în interior.
Principalul mod de penetrare a toxinelor în ficat este oral, prin tractul digestiv. Din stomac apare absorbția, apoi transportul. În țesutul hepatic au un efect dăunător major.
Cauza otrăvirii poate fi folosirea pe termen lung a medicamentelor sau a dozei lor mari. Cel mai mare pericol îl reprezintă medicamentele care acționează împotriva virușilor, crizelor și izoniazidei.
Substanțele care sunt utilizate în producție pot, de asemenea, otrăvi ficatul. În acest caz, ficatul poate fi supus unei patologii acute sau cronice. Toate acestea sunt însoțite de moartea ficatului. Cel mai mare pericol îl reprezintă compușii fenolici, arsenicul, elementele fosforoase. Motivul poate fi abuzul de alcool, mai ales dacă este sub-standard, droguri. Acest lucru se datorează faptului că prelucrarea principală este pusă pe ficat. Pericolul efectelor toxice este cauzat de o încălcare a metabolismului grăsimilor: există o degenerare grasă a celulelor hepatice. Elementele narcotice sunt, de asemenea, neutralizate. Multe buruieni și ciuperci au un efect toxic.
Factori de risc
Persoanele care sunt implicate profesional în toxine și componente corozive sunt în pericol. Alcoolicii, dependenții de droguri ajung adesea să trăiască cu boli hepatice. Sinuciderile care au luat otravă în scopul sinuciderii, dar au supraviețuit, au deja leziuni hepatice severe, care pot progresa.
Persoanele care sunt obligate să ia în mod constant medicamente puternice ar trebui să monitorizeze ficatul. Se referă în special la acei pacienți care iau analgezice, medicamente anti-tuberculoză. Dacă o persoană are deja o boală hepatică, hepatită virală sau este un purtător de hepatită virală, el intră automat într-un grup de risc. La vârstnici, riscul de dezvoltare crește semnificativ, deoarece ficatul nu se descurcă cu încărcătura și procesează totul mult mai încet. Femeile sunt mai expuse riscului decât bărbații. Acest lucru se datorează unui nivel mai scăzut al metabolismului. Toxinele la femei sunt excretate mult mai mult decât la bărbați.
Ereditatea joacă un rol important. Există o predispoziție genetică pentru dezvoltarea bolilor hepatice. Posibilele anomalii posibile în structura ficatului, tulburările funcționale sunt, de asemenea, luate în considerare. În plus, generarea necorespunzătoare a enzimelor nu numai că poate inhiba neutralizarea toxinelor, ci și stimulează sinteza lor suplimentară în organism. Tot astăzi, persoanele care practică tipuri non-tradiționale de relații intime și persoane cu orientare netradițională intră în grupul de risc.
Patogeneza
Inima patogenezei este efectul dăunător al toxinelor asupra corpului uman. Există o înfrângere a hepatocitelor, tulburări structurale și funcționale, înrăutățirea în continuare și înlocuirea cu țesut adipos.
Există și un al doilea mecanism pentru dezvoltarea patologiei. În ficat, microcirculația sângelui poate fi perturbată. Există o deteriorare a patului vascular, ca urmare, aprovizionarea este ruptă, organismul nu primește cantitatea necesară de nutrienți, oxigen. Se acumulează concentrații ridicate de produse de schimb și dioxid de carbon. Ea dăunează ficatului, are un efect toxic asupra ei. Au persistat procese metabolice în ficat, inclusiv reducerea oxidării. Carbohidrații și metabolismul proteinelor suferă. Treptat, chiar și compoziția sângelui. Acest lucru provoacă procese ireversibile în membranele celulare: replicarea ADN este ruptă, activitatea enzimatică este redusă, procesele respiratorii sunt inhibate. Hepatocitele suferă procese distrofice și trec treptat.
A treia cale Tulburările asociate cu perturbarea metabolismului normal al acizilor biliari care rezulta in metabolismul biliar perturbat, reducerea fluxului sanguin in capilare de bilă, bilă se reduce scurgerea canalelor biliare intrahepatice. Rezultatul este același ca și în primele două cazuri: hepatocitele sunt deteriorate, are loc degenerarea și dispariția treptată.
Cum se transmite hepatita toxică?
Mulți sunt îngrijorați de a nu infecta rudele și membrii familiei cu hepatită toxică. Se poate asigura în siguranță: nu există motive de îngrijorare. Nu sunt posibile cazuri de dezvoltare familială a hepatitei. Excepțiile sunt cazuri de consum de substanțe otrăvitoare (de exemplu, ciuperci) sau alimente rasfatate. Calea transmiterii prin contacte și lucruri de uz casnic este exclusă.
Simptome toxic hepatitei
De obicei, hepatita poate fi recunoscută de senzații dureroase la nivelul coastei drepte. Cel mai adesea, durerea se manifestă în ziua 2-5. Ficatul este mărit. Arată o slăbiciune musculară. Procesul acut este însoțit de sângerări intense, sângerări ale gingiilor, vase fragile și vânătăi mici pe suprafața pielii. De asemenea, comportamentul uman se schimbă semnificativ: devine supraexcitabil sau invers, patologia se manifestă într-o reacție lentă. Se adaugă treptat un frison în corp, o pierdere treptată a greutății. Periodic, stomacul este umflat, apare diareea. Acest lucru este cauzat de o încălcare a fluxului de bilă. Scade drastic capacitatea de lucru, oboseala crește. Un semn important este mâncărim peste tot în organism. Pielea începe să se mănânce ca urmare a creșterii cantității de acizi grași din derma pielii. Ficatul și splina cresc în dimensiune. Hepatita cronică indică alternanța perioadelor de remisiune și exacerbare.
Odată ce observați durerea din ficat (sub coapsa dreaptă), trebuie să vă consultați un medic cât mai curând posibil. De asemenea, simptomele precoce includ scăderea apetitului, tulburări dispeptice.
Mâncărimea pielii cu hepatită toxică
Mâncărimea pielii este cauzată de acumularea de acizi biliari în straturile inferioare ale pielii. Pentru a preveni acest fenomen neplăcut, este necesar să beți hepatoprotectori, care protejează pielea de efectele nocive.
Exacerbarea hepatitei toxice
Există o alternanță a perioadei de remisiune, în care o persoană este bunăstabilă, cu bunăstare, cu exacerbări. Exacerbarea este însoțită de tulburări digestive, o creștere a ficatului la o asemenea dimensiune încât poate fi probată în condiții de siguranță sub coapsa dreaptă. Temperatura poate crește, apare intoxicația.
Toxic hepatită în timpul sarcinii
Dezvoltarea hepatitei la femeia gravidă este indicată de durere în ficat, febră, sângerare și sângerare. Comportamentul se schimbă dramatic: se dezvoltă o întârziere sau o excitabilitate crescută. Posibila pierdere a conștiinței. Crește nu numai ficatul, ci și splina, există o mâncărime a pielii.
La apariția primelor semne, este important să consultați imediat un medic pentru diagnosticarea corectă și selecția tratamentului. Auto-tratamentul este strict interzis. O femeie însărcinată trebuie să urmeze o dietă strictă. De asemenea, trebuie să păstrați odihnă în pat. Se efectuează terapia de detoxifiere, se aplică absorbanți. Hepatoprotectorii și preparatele din colagogue contribuie la recuperarea celulelor hepatice. În cazuri severe, sunt utilizate antidoturi.
Pentru a preveni sarcina, este necesară planificarea sarcinii în avans, verificarea în avans. Este important să se vindece orice afecțiune hepatică, chiar dacă acestea se află într-o stare de remisie sau se desfășoară într-o formă latentă și nu vă deranjează deloc femeia. În caz contrar, inflamația nu poate fi evitată. În prezența bolii hepatice în istorie, trebuie să verificați în mod regulat, să faceți un studiu.
Pentru femeile gravide, hepatitele toxice sunt deosebit de periculoase pentru complicațiile lor. Dezvoltă hepatopatia, în urma căreia coagularea sângelui este întreruptă. Acest lucru este periculos la naștere, deoarece crește riscul de sângerare. Odată cu dezvoltarea unor astfel de complicații, în cele mai multe cazuri se efectuează terapia coagulopatică, după care sarcina este întreruptă, tratamentul continuat. Nu mai puțin periculoasă complicație este hipercoagulabilitatea, în care coagulabilitatea crește. Acest lucru este plin de formarea cheagurilor de sânge. Ambele patologii necesită avort. Livrarea este însoțită de terapie hepatoprotectoare, perfuzie cu plasmă proaspătă înghețată, stimulare hemostază. Toate femeile gravide cu leziuni hepatice de orice etiologie necesită spitalizare urgentă.
Toxic hepatita la copii
Toxicitatea hepatică toxică la copii este rară. Dacă analizăm acele cazuri rare de înfrângere, se poate observa că prevalează simptomele neurologice și cardiorespiratorii la acești copii. Dezvoltă tulburări circulatorii ale ficatului. Cel mai adesea, copiii se confruntă cu o otrăvire ocazională, și anume otrăvirea cu un toadstool palid. Încă frecvent observată ingerarea unei concentrații mari de medicamente sau substanțe toxice. Copiii le folosesc în ignoranță din cauza curiozității excesive, dacă părinții au ascuns otrava departe de copil. Copilul este imediat trimis la unitatea de terapie intensivă, deoarece necroza acută se dezvoltă dramatic.
La copii, spre deosebire de adulți, leziunile se pot datora alergiilor, insuficienței severe a sistemului imunitar. Ele apar mai greu. Copiii, pe lângă simptomele tradiționale, pot prezenta șoc anafilactic, erupții cutanate intense, tulburări ale sistemului imunitar, inclusiv imunodeficiență. De asemenea, diureza crește. Necroza se dezvoltă foarte repede.
Etape
În primul rând, se dezvoltă o etapă acută. În absența terapiei, recuperarea incompletă este transformată într-o formă cronică. Etapa finală este ascita, adesea rezultând moartea.
- Activitatea în hepatitele toxice
În funcție de Ea este determinată de doză, prezența patologiilor concomitente, viteza, gradul de activitate. Cele mai rapide rate de hepatită se dezvoltă cu activitate toxică maximă. Adesea are un rezultat letal.
- Toxic hepatită cu activitate minimă
Gradul de activitate este caracteristic hepatitei toxice. Un prognostic favorabil este hepatita cu un grad minim de activitate. Se dezvoltă încet, ușor de tratat. În general, dezvoltarea sa este stimulată de un sistem imunitar slăbit. Această formă se caracterizează printr-un proces inflamator ușor, care nu provoacă durere și nu provoacă disconfort pacienților. Aceasta duce la o creștere a dimensiunii.
Formulare
Există multe varietăți de hepatită. În acest sens, există diferite clasificări bazate pe diverși factori. În conformitate cu clasificarea principală, boala este împărțită în stare acută și cronică. Procesul acut este caracterizat printr-o evoluție rapidă a patologiilor - datorită duratei acțiunii factorilor dăunători. Se dezvoltă lent, este mai puțin severă. Consecințele și complicațiile nu sunt mai puțin grave.
Există multe tipuri de hepatită. Cele mai frecvente sunt ciroza medicamentoasă, profesională, alimentară, virală, medicamente și alcoolice. Separat, hepatita toxică este eliberată odată cu trecerea la ciroză hepatică.
Toxic hepatită acută
O caracteristică distinctivă este că hepatita se dezvoltă foarte rapid, într-un ritm rapid. Vârful bolii are loc în a treia zi de expunere la toxine. Există o durere intensă care apare ca urmare a hipertrofiei. Temperatura creste brusc, la 38 de grade si peste. Există slăbiciune, dureri în organism, fragilitate crescută, sindrom dispeptic.
 [30], [31], [32], [33], [34], [35], [36],
[30], [31], [32], [33], [34], [35], [36],
Toxic hepatită medicinală
Adesea toxicoza este o consecință a intoxicației cu medicamente. Motivul este dozajul excesiv sau utilizarea pe termen lung a medicamentelor. Cu o admitere prelungită, forma cronică se dezvoltă cel mai adesea, cu o supradoză - o formă acută. Ficatul este adesea singurul organ țintă care este expus la toxine. Ficatul reacționează în principal la acțiunea substanțelor medicinale, deoarece prelucrarea lor are loc în ficat. De asemenea, ficatul neutralizează resturile și le introduce în exterior.
Dozajul și durata consumului de droguri variază foarte mult. În prezent, există câteva mii de medicamente care pot provoca leziuni hepatice. Deseori cauza acestor complicații este auto-medicamentul, deoarece multe astfel de medicamente sunt eliberate fără prescripție medicală. 50% cad pe greșelile medicilor care prescriu în mod incorect medicamente sau le combină incorect.
Unele medicamente au efecte secundare inevitabile asupra ficatului, indiferent de doză. Dar, deseori, aceste medicamente nu pot fi evitate. De exemplu, chimioterapie, terapie antiretrovirală, medicamente antitumorale. La persoanele cu sensibilizare crescută a organismului, reacții alergice frecvente, la vârstnici, riscul de apariție a hepatitei toxice crește odată cu administrarea oricărui medicament. Chiar și la prima vedere, antibioticele inofensive și antipireticele pot provoca leziuni semnificative ficatului.
În special periculoase pentru ficat sunt medicamentele hormonale, antidepresivele, substanțele psihotrope și neurolepticele, diureticele, medicamentele antibacteriene și antivirale. Unele combinații de medicamente pot avea efecte toxice. Doza suplimentară de multe medicamente se termină într-un rezultat letal. Deci, dacă luați 10 g de paracetamol, se dezvoltă necroza hepatică. Acest medicament este adesea luat cu un scop suicidar. Deseori hepatita toxică se dezvoltă după tratamentul unor astfel de boli cum ar fi leucopenia, splenomegalie.
Principala condiție pentru recuperare este retragerea de medicamente care au un efect toxic asupra ficatului. De asemenea, este necesar să se elimine alte cauze care agravează procesul inflamator. După aceasta se efectuează o terapie adecvată, ceea ce duce la dezvoltarea inversă a patologiei. Dacă măsurile sunt luate în timp util, prognoza poate fi favorabilă. În cazurile severe, hemodializa, care de obicei are un efect pozitiv, ajută la restabilirea organismului. În cazul apariției insuficienței hepatice, transplantul hepatic poate fi necesar în mod urgent.
Pentru prevenirea hepatitei induse de medicamente, utilizarea medicamentelor grele care au efecte secundare trebuie combinată cu hepatoprotectorii. Protejează împotriva efectelor negative, reduc probabilitatea de avarie și severitatea patologiei.
Hepatita toxică alcoolică
Alcoolul, în special substandard, are un efect negativ. Este neutralizat în ficat. Există toxine care au un efect dăunător asupra omului. Acestea sunt necroze, care contribuie în final la ciroză, rezultatul letal.
 [37]
[37]
Occupational Toxic Hepatitis
Este o consecință a impactului asupra corpului asupra factorilor nocivi de producție. Cel mai adesea observat la angajații care au lucrat mult timp în domeniul producției, în laboratoare. În special, riscul de hepatită ocupațională la angajații cu imunitate redusă și hepatitele virale concomitente sau alte afecțiuni hepatice este crescut.
Se poate dezvolta atât în forme acute cât și cronice. În formă acută se dezvoltă ca rezultat al scurgerilor industriale, din neglijență, în cazul defecțiunilor de echipament sau al evacuării în gol. În acest caz, organismul primește imediat o doză mare de medicament.
În formă cronică, otrăvirea se dezvoltă încet, treptat. De exemplu, o persoană inhalează o lungă perioadă de timp o pereche de substanțe otrăvitoare. Principalele otrăvuri industriale sunt fosforul galben, tricloretilenă, carbon. Agenți biologici, de exemplu, fungi, viruși, bacterii, cu care microbiologii, virologii și bacteriologii trebuie să lucreze, sunt de asemenea periculoși. Nu mai puțin periculoase sunt produsele farmaceutice și chimice care sunt utilizate în scopuri medicinale sau pentru cercetare.
Alimentare cu hepatită toxică
Această formă a bolii este, de asemenea, denumită hepatită fecal-orală. Cauza principală a bolii sunt fragmentele de materii fecale, care provin de la o persoană infectată la una sănătoasă. Distribuția survine prin gură, cu contact oral. Expuse la această formă de infecție sunt oamenii cu o dorință pentru metode neconvenționale de relații sexuale.
Un astfel de mecanism sugerează în mod eronat că hepatita toxică este contagioasă. Dar nu este așa. Trebuie să se înțeleagă că nu boala în sine este transmisă, ci agentul toxic care o provoacă. El este cel care duce la dezvoltarea unor deteriorări similare în organism.
 [38], [39], [40], [41], [42], [43],
[38], [39], [40], [41], [42], [43],
Virusul hepatitei toxice virale
Cauza dezvoltării este virusul, care secretă în toxinele din sânge și produsele metabolismului viral. Aceste substanțe se numesc endotoxine. Ei penetrează ficatul și au modificări patologice în acesta, incluzând necroza și degenerarea grasă a ficatului. Hepatita virală este confirmată de studiile virologice. Uneori boala este ascunsă, prin urmare este important să se efectueze un examen preventiv, să se efectueze teste. Aceasta va permite detectarea în timp util a patologiei și va lua măsurile necesare.
Tratamentul depinde de ce formă a virusului a provocat schimbarea. Acest lucru nu se poate face fără teste de laborator. Hepatita virală B, C, D este transmisă sexual și cu dependență. De asemenea, infecția poate apărea în timpul intervențiilor chirurgicale, cu proceduri invazive ca rezultat al nerespectării regulilor de asepsie.
Cel mai sever este hepatita C. În afară de aceasta, boala nu se poate manifesta întotdeauna. O persoană se poate simți destul de bine, după care există o criză ascuțită. Ficatul este deteriorat lent și asimptomatic. Se manifestă în cele din urmă cu ciroză hepatică, după care o persoană moare repede. În plus, el poate da complicații altor organe.
Hepatita B este distribuită pe scară largă în rândul populației și este adesea transmisă prin transfuzii de sânge. Principala măsură preventivă este controlul sângelui donator și examinarea preventivă obișnuită. Dacă este detectat în timp, este tratabil. Dar, cu detectarea târzie se termină adesea într-un rezultat letal.
Hepatita D este adesea stratificată pe hepatita B. Împreună ele formează o boală periculoasă care se manifestă sub formă gravă și dă complicații serioase. În cele mai multe cazuri, se termină letal.
Toxic hepatită după chimioterapie
Una dintre cauzele principale este impactul chimioterapiei și terapiei antivirale, o sută contribuie la afectarea hepatică atât în forme acute cât și cronice. Acest lucru se datorează faptului că scindarea principală a medicamentelor antitumorale apare în ficat. Ca urmare, toate funcțiile hepatice, inclusiv detoxifierea, sunt încălcate. Citostatica opreste cresterea si diviziunea celulelor tumorale, dar in acelasi timp, ele au un efect similar asupra celulelor hepatice. Celulele pierd capacitatea de regenerare. Acest lucru duce la faptul că medicamentul se acumulează în ficat și are un efect toxic asupra ficatului. Ca urmare a chimioterapiei, hepatita toxică este complicată de insuficiența colestatică a encefalopatiei hepatice. Toate acestea sunt însoțite de o erupție cutanată, de durere. Temperatura corpului crește substanțial.
Pentru a minimiza efectul negativ al chimioterapiei asupra ficatului, este necesar să se efectueze o monitorizare constantă a ficatului. Analiza principală este un test de sânge biochimic. În conformitate cu cerințele moderne, testul de sânge trebuie luat înainte de începerea chimioterapiei și apoi în a 14-a zi de tratament. Statul de la 14 la 21 de zile este monitorizat cu atenție. În acest moment, de multe ori testele sunt luate zilnic. Urmăriți indicatorii bilirubinei și transaminazelor, care sunt semne de afectare toxică a ficatului. După terminarea terapiei cu cancer, ficatul este monitorizat timp de 6 luni pe o bază lunară, apoi la fiecare 6 luni.
Pentru a preveni toxicoza în timpul chimioterapiei este posibilă prin efectuarea hepatoprotecției. Reface structura membranelor deteriorate, inhibă procesele distructive în hepatocite, previne fibroza.
Hepatită toxică exogenă
Cauzate de expunerea la toxine externe. Acestea sunt elemente de orice natură și origine, inclusiv metale grele, perechi de acizi, alcool, medicamente. Poate provoca atât forma acută, cât și cea cronică a bolii. În centrul patogenezei se află în principal încălcarea hemostazei hepatice.
Adesea, otrăvirea exogenă apare în agricultură atunci când este tratată cu insecticide, erbicide. Cele mai severe forme sunt observate atunci când se otrăvesc cu arsenic, carbon, fosfor. Multe medicamente, și chiar contraceptive hormonale, afectează ficatul.
Complicații și consecințe
Toxic hepatita rareori trece fără consecințe. Excepția este atunci când apare într-o formă ușoară și este detectată în stadiile incipiente. Apoi este posibil să se efectueze un tratament în timp util și să se vindece boala. În caz contrar, se dezvoltă numeroase patologii, incluzând insuficiența hepatică, coma. Insuficiența hepatică - hepatocitele sunt înlocuite cu celulele grase. Aceasta se manifestă sub formă de edem. Coagularea scade substanțial, proprietățile se schimbă. Persoana devine brusc subțire, deoarece nu are suficientă grăsime, care este produsă de ficat. De asemenea, nu există suficientă energie, care este însoțită de slăbiciune și oboseală crescută. Se dezvoltă și encefalopatia hepatică. Procesul continuă să progreseze, apar crampe. Pot să se termine fatal. Etapa finală poate fi ciroza hepatică. Când celulele sunt complet ucise și înlocuite. Duce la moarte.
Toxic hepatită cu rezultat în ciroză
Cea mai gravă complicație. Există trei etape de dezvoltare: compensatorie, subcompensare și decompensare. În primul rând, boala intră într-o etapă compensatorie, care se manifestă ca un proces inflamator ușor, afectarea țesutului, cicatrizarea începe. Activitatea funcțională este redusă drastic, dar în acest stadiu organismul poate compensa funcțiile pierdute.
La trecerea la etapa de subcompensare, apar simptome de afectare hepatică, țesutul conjunctiv crește semnificativ.
A treia etapă - decompensare, este cea mai periculoasă. Deseori se termină cu un rezultat fatal. În acest stadiu, țesutul cicatricial preia majoritatea ficatului. Există un risc enorm de a dezvolta insuficiență hepatică și comă. Adesea, aceste condiții se termină cu moartea.
 [50], [51], [52], [53], [54], [55]
[50], [51], [52], [53], [54], [55]
Ascite în hepatita toxică
Asciții sunt o stare patologică în care fluidul se acumulează în cavitatea abdominală. Acest lucru se datorează unui schimb patologic, în urma căruia este distrusă ieșirea normală a lichidului. Există o stoarcere a organelor interne, există patologii însoțitoare, patologii gastroenterologice.
Asciții se pot dezvolta încet. Gradul cel mai grav stoarce diafragma, respirația este ruptă. După apariția ascitei, boala trece în stadiul terminal.
Dacă există sângerări severe și colaps - adesea indică o ruptură a venei portal, care nu a putut suporta presiunea.
Diagnostice toxic hepatitei
Sunt utilizate diferite metode pentru a face diagnosticul. Ei fac o examinare, colectează o anamneză a vieții pacientului. Pe baza acestor date, sunt atribuite studiile și laboratoarele necesare. Diagnosticarea diferențială cu alte boli, care au semne similare, este efectuată. După aceasta, se face un diagnostic precis.
Rațiunea pentru diagnosticarea hepatitei toxice
Pentru că alegerea corectă a tratamentului nu este suficientă pentru a face doar un diagnostic, trebuie totuși să o justificați. Pentru a face acest lucru, trebuie să se confirme că este de natură toxică. Cel mai adesea se efectuează un studiu toxicologic, care determină ce substanță a cauzat leziuni în ficat. După aceasta, cea mai importantă condiție pentru tratamentul cu succes este terminarea acestui factor pe corp. Dacă substanța continuă să aibă efecte toxice, recuperarea este imposibilă, chiar și în cazul terapiei complexe.
Indicatori de laborator pentru hepatita toxică
La dezvoltarea hepatitei se indică o creștere a nivelului de bilirubină de până la 800-850 μmol / l. Când se analizează bilirubina prin fracțiuni, se poate observa că predominanța este bilirubina directă, valorile acesteia fiind de aproximativ 1,5 ori mai mari decât cantitatea de bilirubină indirectă.
Studiul urinei arată rezultate pozitive la efectuarea reacției cu pigmenți biliari și urobilin. Există proteinurie moderată. Bilirubina in hepatita toxica
Leziunile hepatice ale diverselor etiologii sunt indicate de o creștere a bilirubinei în exces de 17,1 μmol / l. Indicatorul este de până la 86 μmol / l pentru o formă ușoară de hepatită, în medie - până la 159. Forma grea poate fi rostită la un nivel de peste 160 μmol / l.
Diagnosticul instrumental al ficatului și al splinei este normal. Dacă aceste date sunt insuficiente pentru a face un diagnostic corect, se utilizează imagistica prin rezonanță magnetică (CT și RMN), scintigrafie hepatică.
Prin scintigrafie se înțelege o nouă metodă de diagnostic, în care izotopii radioactivi sunt introduși în corpul uman. Substanțele sunt injectate prin vena. După 15 minute, începeți studiul. Radiația rezultată face posibilă vizualizarea imaginii organelor interne și afișarea acesteia pe ecran. Această metodă determină caracteristicile funcționale ale organului și determină dimensiunea ficatului. Durata procedurii este de aproximativ 20 de minute.
Poate fi necesară biopsia sau laparoscopia cu biopsie țintită.
Ce trebuie să examinăm?
Diagnostic diferentiat
Esența diagnosticului diferențial este de a separa cu exactitate hepatita toxică de la o altă boală care are manifestări similare. După confirmarea diagnosticului - hepatită, se efectuează o altă diferențiere, scopul căruia este determinarea tipului de hepatită. În acest caz, este necesar să se confirme că avem de-a face cu hepatita toxică, care este cauzată de acțiunea substanțelor toxice asupra organismului.
Pentru aceasta, se folosesc diferite metode de diagnosticare. Pentru confirmarea hepatitei se aplică cel mai adesea metode de diagnosticare instrumentală, studii de laborator. Hepatita poate fi indicată prin splenomegalie, leucopenie, nivel crescut de bilirubină. La efectuarea ultrasunetelor, o imagine clinică specifică este caracteristică hepatitei.
Pentru a stabili natura factorului dăunător, se efectuează analize serologice. Analiza toxicologică poate indica un nivel crescut de toxină în sânge. Studiile virologice și serologice vor arăta absența încărcăturii virale în organism, care va exclude hepatita etiologiei virale. Dacă bănuiți că există o hepatită de etiologie alcoolică, este posibil să aveți nevoie să consultați un toxicolog, un expert în narcologie. De asemenea, se efectuează un studiu imunologic pentru prezența anticorpilor în sânge care sunt caracteristice hepatitei autoimune.
 [62], [63], [64], [65], [66], [67]
[62], [63], [64], [65], [66], [67]
Diagnosticul diferențial al hepatitei virale cu hepatită toxică
Pentru a diferenția hepatita toxică de virusul viral, este posibil pe baza rezultatelor studiilor toxicologice și virologice (serologice). Cu hepatita virală, se detectează o concentrație crescută de anticorpi la virusul hepatitei sau se detectează virusii înșiși. Totul depinde de metoda de diagnosticare. Aceasta este o confirmare sau o respingere directă a diagnosticului. Pentru a confirma natura toxică a hepatitei, se efectuează diagnostice toxicologice. Detectați cantitatea de toxină și aspectul acesteia.
Cine să contactați?
Tratament toxic hepatitei
Există multe tratamente diferite pentru hepatita toxică. Dar se bazează pe principii standard, care trebuie respectate. Orice tratament de succes ar trebui să se bazeze exclusiv pe aceste principii.
Mai multe informații despre tratament
Profilaxie
Prevenirea este redusă la o monitorizare atentă a consumului de alimente. Dacă la locul de muncă o persoană lucrează cu factori nocivi, este necesar să se respecte cu strictețe regulile de siguranță și igiena personală. Camera ar trebui ventilată, munca ar trebui făcută sub capotă. Când luați medicamente, trebuie să urmați cu strictețe dozele, urmați recomandările medicului. Dacă este necesar, luați în plus hepatoprotectori. Trebuie să renunțați la alcool sau să luați alcool de înaltă calitate. Când apar primele semne ale bolii, trebuie să vă consultați un medic cât mai curând posibil.
Prognoză
Totul depinde de gravitatea bolii și de cât de repede a fost prescris tratamentul potrivit. Cu o etapă ușoară a bolii, prognosticul poate fi favorabil. Ficatul poate fi complet restaurat dacă boala este diagnosticată în timp și tratamentul este început. Recuperarea completă este posibilă cu trecerea regulată a examinărilor preventive și a terapiei de întreținere.
Dacă boala devine cronică sau severă, riscul de complicații crește. Defectele hepatocitare progresează. Celulele trec treptat și sunt înlocuite cu un țesut conjunctiv. Cele mai periculoase complicații ale hepatitei severe sunt insuficiența hepatică, coma și ciroza hepatică. În același timp, prognosticul poate fi extrem de nefavorabil, până la un rezultat letal. La apariția unui ascites este necesar să se aștepte moartea rapidă. De regulă, pacienții cu ascite mor în câteva zile și doar 10% reușesc să supraviețuiască cu o astfel de patologie o lună.
Câți trăiesc cu hepatită toxică?
Cu diagnosticul de hepatită toxică, durata și calitatea vieții depind în mare măsură de pacientul însuși. Este necesar să se efectueze un tratament complet și în timp util, să se respecte pe deplin recomandările medicului și să se urmeze dieta și odihna patului. În acest caz, persoana se va recupera destul de repede. Dar, în viitor, va avea nevoie de examinări preventive regulate și terapie de întreținere. În acest caz, puteți trăi timp de decenii. Dacă ignorați diagnosticul și tratamentul, boala poate merge la ciroză și ascite, ceea ce se termină cu un rezultat fatal. Cu astfel de complicații, oamenii trăiesc de la câteva luni până la doi ani.

