Expert medical al articolului
Noile publicații
Sindromul Sjogren
Ultima examinare: 23.04.2024

Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
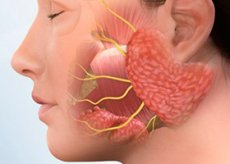
Sindromul Sjogren - o boala relativ comuna autoimună a țesutului conjunctiv, afectează în primul rând femeile de vârstă medie și se dezvoltă la aproximativ 30% dintre pacienții cu astfel de boli autoimune ca RA, LES, sclerodermie, vasculita, boala mixtă de țesut conjunctiv, tiroidită Hashimoto, ciroza biliară primară și hepatită autoimună . Identifice factorii genetici determinanți ai bolii (antigenii in special HLA-DR3 in caucazieni cu sindromul Sjögren).
Sindromul Sjogren poate fi primar sau secundar, datorită altor boli autoimune; în același timp, pe fondul sindromului Sjogren, este posibilă dezvoltarea artritei asemănătoare artritei reumatoide, precum și înfrângerea diferitelor glande exocrine și a altor organe. Simptomele specifice ale sindromului Sjogren: leziunile ochilor, cavității orale și glandelor salivare, detectarea autoanticorpilor și rezultatele cercetărilor histopatologice reprezintă baza pentru recunoașterea bolii. Tratamentul este simptomatic.
Cauzele sindromului Sjogren
Există infiltrații ale parenchimului limfocitelor CD4 + T ale salivarelor, lacrimale și al altor glande exocrine cu un număr mic de limfocite B. T-limfocitele produc citokine inflamatorii (inclusiv interleukina-2, gamma-interferon). Celulele ductului salivar sunt, de asemenea, capabile să producă citokine care afectează căile de excreție. Atrofia epiteliului glandelor lacrimale duce la uscarea corneei și a conjunctivei (keratoconjunctivită uscată). Infiltrarea și proliferarea limfocitică a celulelor ductului parotid provoacă îngustarea lumenului și, în unele cazuri, formarea de structuri celulare compacte numite insule myoepiteliale. Uscăciunea, atrofie a mucoasei și submucoasei tractului gastrointestinal și infiltrarea difuză a limfocitelor și a celulelor plasmatice ar putea duce la dezvoltarea simptomelor relevante ( de exemplu, disfagie).
Simptomele sindromului Sjogren
Adesea, această boală a fost marcată inițial prin afectarea ochilor și a cavității bucale; uneori aceste simptome ale sindromului Szignren sunt singurele. În cazurile severe, o leziune corneană severă se dezvoltă odată cu desprinderea fragmentelor epiteliului (keratitis filiformis), care poate duce la o stare de afectare a vederii. Reducerea salivării (xerostomia) conduce la o încălcare a procesului de mestecare, înghițire, infecție candidoasă secundară, deteriorarea dinților și formarea de betoane ale canalelor salivare. În plus, există posibile simptome ale sindromului Sjogren, cum ar fi: o scădere a capacității de a percepe mirosul și gustul. Este, de asemenea, posibil să se dezvolte pielea uscată, mucoasa nazală, laringe, faringe, bronhii și vagin. Uscarea tractului respirator poate duce la apariția tusei și a infecțiilor pulmonare. Există, de asemenea, dezvoltarea alopeciei. O treime dintre pacienți au o creștere a glandei salivare parotide, care are, de obicei, o consistență densă, un contur uniform și este oarecum dureroasă. Cu parotita cronica durerea glandei parotide scade.
Artrita se dezvoltă în aproximativ o treime dintre pacienți și se aseamănă cu cea a pacienților cu poliartrită reumatoidă.
De asemenea, pot exista și alte simptome ale sindromului Sjogren: generalizate limfadenopatie, fenomenul Raynaud, parenchimului pulmonar ( de multe ori, dar numai în cazuri rare severă), vasculite (în cazuri rare , cu implicarea nervilor periferici si a sistemului nervos central, sau la dezvoltarea de erupții cutanate, inclusiv purpură), glomerulonefrită sau multiplex mononevrită. In leziunile se pot dezvolta acidoză tubulară renală, funcția tulburări de concentrare, nefrită interstițială și formarea calculilor renali. Frecvența Psevdolimfom, afecțiuni maligne, inclusiv nehodzhkinskihlimfom macroglobulinemia Waldenstrom și, la pacienții cu sindrom Sjogren este de 40 de ori mai mare decât în sănătoși. Această circumstanță necesită o monitorizare atentă a acestor condiții. Este de asemenea posibila dezvoltare a bolilor cronice ale sistemului hepatobiliar, pancreatita (tesutul exocrin pancreasului seamana glandele salivare), pericardite fibrinoase.
Diagnosticul sindromului Sjogren
Sindromul Sjögren trebuie suspectat la un pacient care are excoriație, ochi și gură uscată, ganglioni salivari crescuți, purpură și acidoză tubulară. Acești pacienți au nevoie de o examinare suplimentară, inclusiv examenul ocular, glandele salivare și testele serologice. Diagnosticul se bazează pe criterii 6: Modificări ale ochilor, gurii, și de studiu oftalmologică, pierderea glandelor salivare, iar prezența autoanticorpilor modificări histologice caracteristice modificărilor. Diagnosticarea este posibilă dacă există 3 sau mai multe criterii (inclusiv criterii obiective) și sunt fiabile atunci când sunt îndeplinite 4 sau mai multe criterii.
Simptomele xeroftalmiei sunt: ochii uscați timp de cel puțin 3 luni sau folosiți lacrimi artificiale de cel puțin 3 ori pe zi. De asemenea, este posibil să se confirme uscarea ochilor în timpul examinării în lumina lămpii cu fantă. Xerostomia este diagnosticată cu mărirea glandelor salivare, episoade zilnice de gură uscată timp de cel puțin 3 luni, utilizarea zilnică de fluide pentru a facilita înghițirea.
Pentru a evalua severitatea ochilor, se folosește testul Schirmer, în care cantitatea de fluid lacrimal eliberată în 5 minute după iritare este estimată prin plasarea unei benzi de hârtie de filtru sub pleoapa inferioară. La o vârstă fragedă, lungimea părții umezite a benzii este în mod normal de 15 mm. La majoritatea pacienților cu sindrom Sjogren acest lucru este mai mic de 5 mm, deși aproximativ 15% pot avea fals pozitiv și 15% au reacții false false. Un test foarte specific este colorarea ochilor atunci când este instilată cu picături pentru ochi care conțin o soluție de verde roz sau lissamin de la Bengal. Atunci când examinarea în lumina unei lămpi cu fantă în favoarea acestui diagnostic indică timpul de rupere a unui film de lacrimă fluorescentă mai mic de 10 secunde.
Salivare înfrângerea glandei confirmată de producție anormal de scăzută salivă (mai puțin de 1,5 ml, timp de 15 minute), care se măsoară prin detectarea directă sau scintigrafia ptyalography glandelor salivare, cu toate că aceste studii sunt utilizate mai puțin frecvent.
Criteriile serologici au sensibilitate și specificitate limitată și includ determinarea anticorpilor la antigen, sindromul Sjogren (Ro / SS-A) sau a antigenului nuclear (desemnat ca La sau SS-B), anticorpii antinucleari sau anticorpi împotriva gamaglobulină. Factorul reumatoid este prezent în serul a peste 70% dintre pacienți, 70% au o creștere a ESR, 33% au anemie și mai mult de 25% au leucopenie.
Cu un diagnostic neclar, este necesar să se efectueze o biopsie a glandelor salivare mici ale obrajii mucoase. Schimbările histologice includ acumulări mari de limfocite cu atrofie a țesutului acinar.
Cine să contactați?
Tratamentul sindromului Sjogren
Tratamentul patogenetic al sindromului Sjögren nu a fost dezvoltat până în prezent. Dacă vă uscați ochii, ar trebui să utilizați picături speciale de ochi - lacrimi artificiale eliberate fără prescripție medicală și îngropate de 4 ori pe zi sau după cum este necesar. Atunci când pielea și vaginul se usucă, se utilizează lubrifianți.
Când uscăciune a mucoasei orale constantă utilă pe tot parcursul zilei în inghitituri mici un lichid băutură, guma de mestecat fara zahar guma si folosind înlocuitori de salivă artificială conținând carboximetilceluloză ca apă de gură. În plus, trebuie excluse medicamentele care reduc salivarea (antihistaminice, antidepresive, anticholinergice). Este necesară o igienă orală atentă și o supraveghere regulată la dentist. Concrementele formate trebuie îndepărtate imediat fără a afecta țesutul glandei salivare. Sindromul durerii cauzat de creșterea bruscă a glandei salivare este cel mai bine suprimat de comprese calde și analgezice. Tratamentul pilocarpina sindromului Sjogren (oral 5 mg de 3-4 ori pe zi) sau clorhidrat de tsevimelinom (30 mg) poate stimula salivarea, dar aceste medicamente sunt contraindicate în glaucom cu unghi închis și bronhospasm.
În unele cazuri, atunci când semnele de implicare în procesul de țesut conjunctiv (de exemplu, în timpul dezvoltării vasculita pronunțate sau organ intern) tratamentul sindromului Sjogren este administrarea de glucocorticoizi (de exemplu, prednisolon, 1 mg / kg oral 1 dată pe zi) sau ciclofosfamida (p.o. 5 mg / kg 1 dată pe zi). Artralgia răspunde bine la tratamentul cu hidroxiclorochină (oral 200-400 mg o dată pe zi).
Care este prognosticul sindromului Sjogren?
Sindromul Sjogren se caracterizează printr-un curs cronic, moartea poate rezulta din infecția plămânilor și, mai des, din cauza insuficienței renale sau a limfomului. Asocierea acestuia cu alte patologii ale țesutului conjunctiv agravează prognosticul.


 [
[