Expert medical al articolului
Noile publicații
Limfoame cu celule T ale pielii
Ultima examinare: 04.07.2025

Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
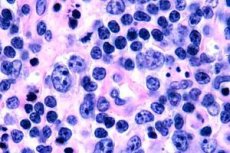
Cel mai adesea, limfoamele cu celule T sunt înregistrate la persoanele în vârstă, deși cazuri izolate ale bolii sunt observate chiar și la copii. Bărbații sunt bolnavi de două ori mai des decât femeile. Limfoamele cu celule T sunt de natură epidermotropă.
Cauze Limfoame cu celule T ale pielii
Cauzele și patogeneza limfoamelor cutanate cu celule T nu sunt pe deplin înțelese. În prezent, majoritatea cercetătorilor consideră virusul leucemiei umane cu celule T tip 1 (HTLV-1) I drept principalul factor etiologic care inițiază dezvoltarea limfoamelor maligne cu celule T ale pielii. Împreună cu acesta, se discută rolul altor virusuri în dezvoltarea limfomului cu celule T: virusul Epstein-Barr, herpes simplex tip 6. La pacienții cu limfom cu celule T, virusurile se găsesc în piele, sângele periferic și celulele Langerhans. Anticorpii împotriva HTLV-I sunt detectați la mulți pacienți cu micoză fungoidă.
Un loc important în patogeneza limfoamelor cu celule T îl joacă procesele imunopatologice din piele, principalul dintre acestea fiind proliferarea necontrolată a limfocitelor clonale.
Citokinele produse de limfocite, celule epiteliale și celulele sistemului macrofagic au efecte proinflamatorii și proliferative (IL-1, responsabilă de diferențierea limfocitelor; IL-2 - factor de creștere a celulelor T; IL-4 și IL-5, crescând afluxul de eozinofile în leziune și activarea acestora etc.). Ca urmare a afluxului de limfocite T în leziune, se formează microabcese Pautrier. Simultan cu creșterea proliferării limfocitelor, este suprimată activitatea celulelor de apărare antitumorală: ucigași naturali, limfocite limfocitotoxice, celule dendritice, în special celule Langerhans, precum și citokine (IL-7, IL-15 etc.) - inhibitori ai creșterii tumorale. Rolul factorilor ereditari nu poate fi exclus. Prezența cazurilor familiale, detectarea frecventă a unor antigene de histocompatibilitate (HLA B-5 și HLA B-35 - în limfoamele cutanate extrem de maligne, HLA A-10 - în limfoamele mai puțin agresive, HLA B-8 - în forma eritrodermică a micozei fungoide) confirmă natura ereditară a dermatozei.
Observațiile clinice indică o posibilă transformare a dermatozelor cronice de lungă durată (neurodermatită, dermatită atopică, psoriazis etc.) în micoză fungoidă. Factorul cheie este persistența pe termen lung a limfocitelor în focarul inflamator, care perturbă supravegherea imună și promovează apariția unei clone de limfocite maligne și, astfel, dezvoltarea unui proces proliferativ malign.
Impactul factorilor fizici asupra organismului, cum ar fi insolația, radiațiile ionizante și substanțele chimice, poate duce la apariția unei clone de limfocite „genotraumatice” care au un efect mutagen asupra celulelor limfoide și la dezvoltarea malignității limfocitelor.
Prin urmare, limfoamele cu celule T pot fi considerate o boală multifactorială care începe cu activarea limfocitelor sub influența diferiților factori cancerigeni, „genotraumatizanți” și apariția unei clone dominante de celule T. Severitatea tulburării de supraveghere imună, clona limfocitelor maligne determină manifestările clinice (pătate, placă sau elemente tumorale) ale limfoamelor cu celule T.
Patogeneza
În stadiul incipient al micozei fungoide se observă acantoză cu procese largi, hiperplazie și compactare a keratinocitelor bazale, degenerare vacuolară a unor celule bazale, mitoze atipice în diferite straturi ale epidermei, epidermotropism al infiltratului cu penetrarea limfocitelor în epidermă. În derm se observă mici infiltrate în jurul vaselor, constând din celule mononucleare individuale cu nuclei hipercromici - celule „micotice”. În a doua etapă, se observă o creștere a severității infiltratului dermal și epidermotropism al celulelor infiltrate, în urma cărora limfocitele maligne penetrează epiderma, formând clustere sub formă de microabcese Potrier. În al treilea stadiu, tumoral, se observă acantoză masivă și atrofie minoră a epidermei, precum și o infiltrare crescută a epidermei de către limfocitele tumorale, care formează multiple microabcese Potrier. Infiltratul masiv este localizat pe întreaga grosime a dermului și acoperă o parte din hipoderm. Se observă forme blastice de limfocite.
Limfom cutanat cu celule T anaplazice mari
Este reprezentată de un grup de procese limfoproliferative caracterizate prin prezența proliferărilor din celulele T CD30+ anaplazice mari clonale atipice. De regulă, se dezvoltă secundar în stadiul tumoral al micozei fungoide sau în sindromul Sezary, dar se poate dezvolta independent sau cu diseminarea limfoamelor sistemice de acest tip. Clinic, astfel de limfoame corespund așa-numitei forme decapitate a micozei fungoide sub formă de ganglioni unici sau multipli, de obicei grupați.
Histologic, proliferatul ocupă aproape întregul derm cu sau fără epidermotropism în cazul atrofiei epidermice.
Citologic, celulele tumorale pot varia în dimensiune și formă. Pe baza acestor proprietăți, se face o distincție între limfomul pleomorf cu celule T cu celule medii și mari, cu nuclei de diverse configurații neregulate - convolut, multilobat, cu cromatină densă, un nucleol bine definit și citoplasmă destul de abundentă; imunoblastic - cu nuclei mari, rotunzi sau ovali, cu carioplasmă clară și un nucleol situat central; anaplazic - cu celule foarte mari, cu nuclei de configurație neregulată și citoplasmă abundentă. Fenotipic, întregul grup aparține limfoamelor T-helper și poate fi CD30+ sau CD30-.
R. Willemze și colab. (1994) au arătat că evoluția limfomului CD30+ este mai favorabilă. Genotipic, se detectează rearanjarea clonală a receptorului limfocitelor T.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
Simptome Limfoame cu celule T ale pielii
Cea mai frecventă boală din grupul limfoamelor cu celule T ale pielii este micoza fungoidă, care reprezintă aproximativ 70% din cazuri. Există trei forme clinice ale bolii: clasică, eritrodermică și decapitată. Limfoamele cu celule T sunt caracterizate prin polimorfismul erupțiilor cutanate sub formă de pete, plăci, tumori.
Forma eritrodermică a micozei fungoide începe de obicei cu mâncărime incontrolabilă, umflături, hiperemie universală, apariția leziunilor eritematoase-scuamoase pe pielea trunchiului și extremităților, care tind să se contopească și să dezvolte eritrodermie în decurs de 1-2 luni. Aproape toți pacienții prezintă hiperkeratoză palmo-plantară și subțierea difuză a părului pe întreaga piele. Toate grupurile de ganglioni limfatici sunt mult mărite. Ganglionii limfatici inghinali, femurali, axilari, cubitali măriți sunt palpați ca „pachete” de consistență elastică densă, necontopiți cu țesuturile înconjurătoare, nedureroși. Starea generală se deteriorează brusc: apar febră cu o temperatură corporală de până la 38-39°C, transpirații nocturne, slăbiciune și pierdere în greutate. În prezent, sindromul Sezary este considerat de mulți dermatologi cea mai rară variantă leucemică a formei eritrodermice a micozei fungoide.
În limfocitograme se observă o leucocitoză pronunțată - celule Sezary. Celulele Sezary sunt celule T helper maligne, ale căror nuclee au o suprafață cerebriformă pliată cu invaginări profunde ale membranei nucleare. Un rezultat fatal se observă după 2-5 ani, a cărui cauză frecventă este patologia cardiovasculară și intoxicația.
Forma decapitată a micozei fungoide se caracterizează prin dezvoltarea rapidă a leziunilor tumorale pe pielea aparent sănătoasă, fără formarea anterioară de plăci pe termen lung. Această formă se caracterizează printr-un grad ridicat de malignitate, care este considerată o manifestare a limfosarcomului. Un rezultat fatal se observă în decurs de un an.
Etape
Forma clasică de micoză fungoidă se caracterizează prin trei etape de dezvoltare: eritematos-scuamos, placă și tumoră.
Prima etapă seamănă cu tabloul clinic al unor dermatoze inflamatorii benigne - eczemă, dermatită seboreică, parapsoriazis în plăci. În această etapă a bolii se observă pete de diferite dimensiuni, roz intens, roz-roșii cu o tentă purpurie, contururi rotunde sau ovale, cu limite relativ clare, descuamare superficială asemănătoare tărâțelor sau plăcilor fine. Elementele sunt adesea localizate pe diferite zone ale pielii, cel mai adesea pe trunchi și față. Treptat, numărul lor crește. În timp, procesul poate lua caracterul eritrodermiei (stadiul eritrodermic). Erupția cutanată poate exista ani de zile sau poate dispărea spontan. Spre deosebire de dermatozele inflamatorii benigne, elementele erupției cutanate și mâncărimea din această etapă sunt rezistente la terapie.
Stadiul de placă infiltrativă se dezvoltă pe parcursul mai multor ani. În locul erupțiilor cutanate pătate existente anterior, apar plăci cu contur rotund sau neregulat, de culoare violet intens, clar delimitate de pielea sănătoasă, dense, cu o suprafață descuamată. Consistența lor seamănă cu un „carton gros”. Unele dintre ele dispar spontan, lăsând în urmă zone de hiperpigmentare și/sau atrofie maro închis (poikilodermie). Mâncărimea în acest stadiu este și mai intensă și dureroasă, se observă febră și pierdere în greutate. În acest stadiu se poate observa limfadenopatie.
În al treilea stadiu, cel tumoral, apar tumori nedureroase, de consistență densă, elastică, de culoare galben-roșie, care se dezvoltă din plăci sau apar pe pielea aparent sănătoasă. Forma tumorilor este sferică sau aplatizată, adesea asemănătoare unei pălării de ciupercă. Tumorile pot apărea oriunde. Numărul lor variază foarte mult, de la una la zeci, dimensiunile - de la 1 la 20 cm în diametru. Când tumorile existente de mult timp se dezintegrează, se formează ulcere cu margini neuniforme și un fund adânc, care ajung la fascia sau os. Cel mai adesea sunt afectați ganglionii limfatici, splina, ficatul și plămânii. Starea generală se agravează, apar și se intensifică simptomele de intoxicație, se dezvoltă slăbiciune. Speranța medie de viață a pacienților cu forma clasică de micoză fungoidă din momentul diagnosticării este de la 5 la 10 ani. Mortalitatea se observă de obicei din cauza bolilor intercurente: pneumonie, insuficiență cardiovasculară, amiloidoză. Subiectiv, se simte mâncărime, iar când tumorile se dezintegrează, durere în zonele afectate.
Ce trebuie să examinăm?
Cum să examinăm?
Tratament Limfoame cu celule T ale pielii
În stadiul eritematos-scuamos, pacienții nu necesită terapie antitumorală; li se prescriu corticosteroizi topici (prednisolon, betametazonă, derivați de dexametazonă), interferon alfa (3 milioane UI pe zi, apoi de 3 ori pe săptămână timp de 3-6 luni, în funcție de manifestările clinice sau de eficacitatea tratamentului), interferon gamma (100.000 UI pe zi timp de 10 zile, ciclul se repetă de 12-3 ori cu o pauză de 10 zile), terapie PUVA sau terapie Re-PUVA. Eficacitatea terapiei PUVA se bazează pe formarea selectivă a legăturilor covalente încrucișate ale psoralenilor cu ADN-ul în celulele T helper proliferative, ceea ce inhibă diviziunea acestora. În a doua etapă, pe lângă agenții menționați mai sus, se utilizează corticosteroizi sistemici (30-40 mg pe zi de prednisolon timp de 1,5-2 luni) și citostatice (prospedin 100 mg pe zi, 4-5 injecții în total). Combinarea interferonilor cu alte metode de terapie are un efect terapeutic mai pronunțat (interferoni + PUVA, interferoni + citostatice, interferoni + retinoizi aromatici).
În stadiul tumoral, principala metodă este polichimioterapia. Se utilizează o combinație de vincristină (0,5-1 mg intravenos o dată pe zi, un total de 4-5 injecții) cu prednisolon (40-60 mg pe zi, oral, în timpul chimioterapiei), prospidină (100 mg pe zi, un total de 3 g) și interferoni. Se recomandă terapia fotodinamică, terapia cu fascicul de electroni și fotofereza (fotochimioterapie extracorporală).

