Expert medical al articolului
Noile publicații
Sindromul Polonia
Ultima examinare: 04.07.2025

Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
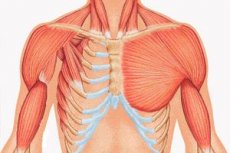
O anomalie rară a formării intrauterine a structurii corpului, care constă în principal în hipoplazia părții sternale și costale a mușchiului pectoral mare sau absența completă a acestuia. Poartă numele unui chirurg englez care a descris un specimen cu un defect costal-muscular pe care l-a întâlnit în timp ce lucra cu jumătate de normă într-o morgă, pe când era încă student. A. Poland nu a fost primul; înaintea lui, cazuri individuale atrăseseră deja atenția în Franța și Germania la începutul secolului al XIX-lea, dar publicația sa a marcat începutul unui studiu serios al acestei patologii congenitale. În pragul secolului al XX-lea, J. Thompson a publicat o descriere completă a acestei boli. De atunci, aproximativ 500 de astfel de cazuri au fost descrise în literatura medicală mondială.
Epidemiologie
Statisticile morbidității arată că anomaliile congenitale costo-musculare, exprimate în grade diferite, apar în medie la un nou-născut din 30 de mii sau puțin mai mulți copii născuți vii. Băieții se nasc mai des cu astfel de defecte de dezvoltare.
Până la 80% din deformitățile din sindromul Poland sunt pe partea dreaptă. Tulburările sunt exprimate în grade diferite și nu există o corespondență între severitatea anomaliilor în formarea pieptului și a mâinii.
Cauze Sindromul Polonia
Cauzele nașterii copiilor cu această anomalie rămân ipotetice până în prezent. Tipul de moștenire și gena care transmite această patologie nu au fost determinate, dar există descrieri ale unor istoricuri familiale rare cu sindromul Poland. Se presupune că moștenirea recesivă. Se crede că probabilitatea transmiterii bolii de la un părinte bolnav la copii este de aproximativ 50%. Majoritatea cazurilor sunt solitare. Factorii de risc pentru nașterea copiilor cu această anomalie sunt efectele teratogene externe și interne asupra embrionului în perioada de ouat și dezvoltare a organelor și sistemelor. Există mai multe ipoteze care explică etiologia și patogeneza acestui defect costal-muscular, dar niciuna dintre ele nu a fost pe deplin confirmată. Cea mai probabilă presupunere este că un factor nefavorabil provoacă insuficiența vascularizației embrionare în a șasea săptămână de sarcină, când se formează artera subclaviculară. Aceasta provoacă subdezvoltarea acesteia (îngustarea lumenului) și vascularizație insuficientă, ceea ce duce la hipoplazie locală a țesuturilor moi și a oaselor. Extinderea leziunii este determinată de gradul de afectare a arterei și/sau a ramurilor acesteia.
Printre motive se numără și o perturbare a migrării celulelor din țesuturile musculare toracice ale embrionului sau traumatismul intrauterin al acestora. Cu toate acestea, niciuna dintre aceste ipoteze nu are suficiente dovezi fiabile până în prezent.
Simptome Sindromul Polonia
Primele semne ale acestei anomalii congenitale sunt vizibile deja în copilărie, prin aspectul caracteristic al mușchiului pectoral și al axilei. Și în prezența hipoplaziei mâinii - de la naștere.
Complexul de simptome al sindromului este următorul:
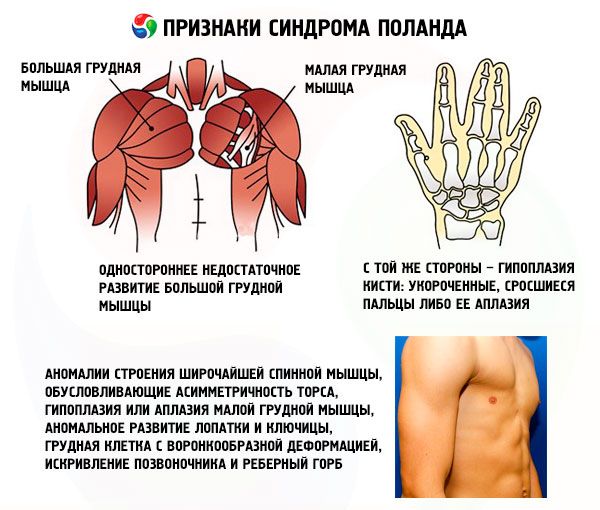
- dezvoltarea unilaterală insuficientă a mușchiului pectoral major sau a fragmentelor acestuia, cel mai adesea sternalul și costalul;
- pe aceeași parte – hipoplazie a mâinii: degete scurtate, fuzionate sau aplazia acesteia; dezvoltare insuficientă a glandei mamare sau absența acesteia, atelie; subțierea stratului adipos subcutanat; absența părului axilar; anomalii în structura țesutului cartilaginos/oaselor costale sau absența lor completă (de obicei III și IV).
Prezența tuturor semnelor descrise în a doua parte nu este obligatorie; acestea pot fi combinate cu primele într-o varietate de moduri.
Pe lângă cele enumerate, pot apărea anomalii extrem de rare în structura mușchiului latissimus dorsi, provocând asimetrie a trunchiului, hipoplazie sau aplazie a mușchiului pectoral minor, dezvoltare anormală a scapulei și claviculei, torace în formă de pâlnie, curbură a coloanei vertebrale și cocoașă costală.
În cazul defectului stâng, se observă adesea transpoziția organelor interne, în special inima este deplasată spre dreapta. Cu o locație normală a inimii în combinație cu absența coastelor, aceasta este practic neprotejată, iar bătăile sale sunt vizibile sub piele.
Sindromul Poland la copii este de obicei observabil de la naștere, dar în unele cazuri, defectele minore nu sunt detectate până la vârsta de aproximativ trei ani.
Conform localizării, defectele elementelor structurale ale toracelui sunt împărțite în deformări ale pereților anteriori, posteriori și laterali.
Sindromul Poland la fete în timpul pubertății, chiar și în forma sa cea mai ușoară, se manifestă prin faptul că sânul de pe partea cu defecte nu se formează sau rămâne în urmă în dezvoltare și este situat vizibil mai sus decât pe partea normală. În cazurile ușoare ale bolii la băieți, sindromul este uneori detectat destul de târziu, în adolescență, când nu este posibilă „umflarea” mușchiului de pe partea cu defecte.
Sindromul Poland la femei nu afectează nivelurile hormonale sau capacitatea de a concepe un copil.
În majoritatea cazurilor, sindromul Poland este un defect cosmetic: cel mai adesea, mușchiul pectoral este deformat sau absent, nu există niciun defect toracic și este prezentă o mână complet funcțională. Funcțiile motorii ale membrului superior sunt păstrate și nimic nu împiedică acești pacienți să practice intens sport.
Există însă și alte tipuri, mai traumatice, ale acestei patologii. Consecințele și complicațiile unor astfel de cazuri sunt oarecum mai grave. În funcție de severitatea deformărilor, pacientul poate dezvolta tulburări respiratorii și hemodinamice. În cazurile de absență completă a cadrului costocondral, se detectează de obicei o hernie pulmonară, iar tulburările respiratorii se manifestă de la naștere.
În cazuri mai rare de patologii ale părții stângi, în combinație cu absența coastelor cu o dispunere normală a organelor, inima este situată direct sub piele. Viața unui astfel de pacient este constant amenințată de pericolul asociat cu posibile traume și stop cardiac.
Un copil cu un defect toracic pronunțat are de obicei probleme hemodinamice din cauza scăderii presiunii arteriale sistolice și a creșterii presiunii diastolice în combinație cu creșterea presiunii venoase. Acești copii se caracterizează prin oboseală crescută, sindrom astenic, putând fi în urma colegilor lor în dezvoltarea fizică.
Manifestările sindromului Poland privesc și structura arterei subclaviculare și/sau a ramurilor acesteia, ceea ce creează condiții pentru perturbarea fluxului sanguin arterial pe partea defectului.
Se observă unele anomalii anatomice ale structurii și amplasării organelor interne vitale. Gradul de manifestare a acestora poate complica semnificativ starea pacientului. Aceasta este o deviere a inimii de la poziția normală într-o direcție sau alta până la transpoziție, extinderea marginilor sale sau rotație în sensul acelor de ceasornic, hipoplazie a plămânului și rinichiului pe partea defectă.
Etape
În această boală se pot distinge patru etape de formare a toracelui.
Primul este tipic pentru majoritatea cazurilor cunoscute, când doar țesuturile moi sunt dezvoltate anormal, iar forma toracelui și structura părților cartilaginoase și osoase ale coastelor sunt normale.
Al doilea este atunci când deformările afectează toracele: partea defectă, cu părțile osoase și cartilaginoase ale coastelor păstrate, este ușor deprimată în zona cartilajelor costale, sternul este întors pe jumătate lateral, iar pe partea opusă se observă adesea o parte proeminentă (în formă de chilă) a toracelui.
În a treia etapă, structura părții osoase a coastelor este păstrată, dar partea cartilaginoasă este subdezvoltată, pieptul este asimetric, sternul este teșit spre deformare, dar nu se detectează anomalii macroscopice.
A patra etapă se caracterizează prin absența părții cartilaginoase și osoase a coastelor de la una la patru (de la III la VI). Pe partea defectă, în locul coastelor lipsă, există o depresiune, sternul fiind vizibil rotit.
Totuși, în orice etapă de formare a elementelor structurii toracice, starea corpului copilului poate fi normală (compensată), cu îmbunătățiri periodice (subcompensată) și cu deteriorare crescândă a funcționării organelor interne și a sistemului osos (decompensată). Aceasta depinde de caracteristicile individuale ale organismului, de rata de dezvoltare, de comorbidități și de stilul de viață.
Diagnostice Sindromul Polonia
Patologia costal-musculară congenitală este determinată vizual, medicul palpează pacientul și prescrie o radiografie. Aceasta este de obicei suficientă pentru a identifica gradul și tipul de afectare toracică. O imagine mai precisă a bolii poate fi obținută prin tomografie computerizată și imagistică prin rezonanță magnetică.
De asemenea, este prescrisă o examinare cu ultrasunete a arterei subclaviculare pentru a determina diametrul acesteia, o examinare cu ultrasunete a creierului și alte diagnostice instrumentale, după cum este indicat.
Pentru a evalua defectele anatomice concomitente, sunt necesare o consultație cu un cardiolog și electrocardiografie, examinare cu ultrasunete a inimii, ergometrie cu biciclete, ecocardiografie și Dopplerografie a vaselor principale.
În cazul tulburărilor respiratorii, este necesară o consultație cu un pneumolog, care poate prescrie un studiu al stării funcționale a plămânilor, de exemplu, spirografia.
Rezultatele testelor pentru această boală sunt de obicei în limite normale, cu condiția să nu existe patologii concomitente.
Măsurile diagnostice atente permit o evaluare precisă a amplorii intervențiilor reconstructive.
Ce teste sunt necesare?
Cine să contactați?
Tratament Sindromul Polonia
Această patologie este supusă tratamentului chirurgical. Adesea, conform indicațiilor, începe în copilăria timpurie. Uneori pot fi necesare mai multe intervenții chirurgicale, de exemplu, în cazul unui defect pronunțat al toracelui sau aplaziei costale, pentru a asigura siguranța inimii sau a normaliza sistemul respirator. Astfel de operații sunt efectuate în departamentele de chirurgie toracică. Scopul lor este de a forma cea mai bună protecție a organelor interne, de a asigura funcționarea lor normală, de a elimina curburile toracelui, de a-l restaura și de a recrea relația anatomică naturală a țesuturilor moi.
Principala și cea mai dificilă etapă a tratamentului chirurgical al acestui sindrom este eliminarea curburii elementelor scheletice ale toracelui și înlocuirea coastelor lipsă. Se utilizează diferite metode de toracoplastie. În cazul localizării defectului pe partea dreaptă și absenței, de exemplu, a coastelor III și IV, se efectuează divizarea coastelor II și V. Deficitul a patru coaste se corectează prin transplantul unei părți din coaste prelevate din partea sănătoasă a toracelui pacientului. În practica medicală modernă, se preferă implanturile de titan pentru transplantul de țesuturi ale pacientului.
La copiii preșcolari, o plasă densă este plasată în zona defectului costal, protejând organele interne și fără a perturba dezvoltarea ulterioară a coastelor, deoarece chirurgia plastică a coastelor la copii poate duce la curbura secundară a elementelor toracelui scheletic, cauzată de formarea inegală a coastelor sănătoase și operate ale copilului.
Corecția chirurgicală a curburii severe a sternului se efectuează folosind sternotomie în pană.
Dacă există o subdezvoltare a mâinii, asistența chirurgicală este oferită de traumatologii ortopezi.
În prima etapă a sindromului Poland, singurul scop al intervenției chirurgicale este eliminarea defectului cosmetic. Dacă există un defect la nivelul mușchilor pectorali, relația anatomică normală este restabilită fie prin utilizarea țesutului muscular al pacientului (o parte din mușchiul serratus anterior sau mușchiul rectus abdominis poate fi utilizată în acest scop), fie prin utilizarea unei proteze de silicon. Pentru bărbați, protezele individuale de silicon sunt mai de dorit, deoarece transplantul muscular nu oferă un efect cosmetic complet și în loc de un defect muscular, apar două. Cu toate acestea, alegerea metodei chirurgicale este întotdeauna determinată în funcție de cazul specific.
Femeilor li se mișcă mușchiul latissimus dorsi din spate în față, creând simultan o structură și un strat muscular. După vindecare, se efectuează o mamoplastie reconstructivă.
Aceste operații sunt considerate curate, profilaxia medicamentoasă fiind prescrisă individual, ținând cont de amploarea operației, prezența implanturilor, toleranța la medicament, vârsta și bolile concomitente ale pacientului. Volumul minim de profilaxie medicamentoasă include terapia antibiotică preoperatorie (prescrisă cu o oră înainte de începerea operației și se termină cel târziu la o zi sau două mai târziu), ameliorarea durerii și sedarea, restabilirea funcției intestinale și drenajul cavității pleurale (dacă se efectuează toracoplastie). Cele mai frecvent utilizate în prevenirea complicațiilor bacteriene sunt antibioticele cefalosporinice de a doua și a treia generație.
Cefuroxima este un bactericid β-lactamic cu spectru larg, al cărui mecanism de acțiune este de a întrerupe sinteza membranei celulare bacteriene. Este un antagonist al tulpinilor bacteriene gram-pozitive și gram-negative, inclusiv al celor rezistente la penicilinele sintetice - ampicilină și amoxicilină. După administrarea intramusculară a 0,75 g de medicament, nivelul seric maxim se observă după cel mult o oră, intravenos - după 15 minute. Concentrațiile necesare se mențin mai mult de cinci, respectiv opt ore și se înregistrează în oase și țesuturi moi, precum și în piele. Se elimină complet în 24 de ore. Contraindicat în caz de sensibilizare la alte cefalosporine și cu precauție în caz de alergie la agenți de tip penicilină.
În caz de alergie la cefalosporine, se poate prescrie vancomicină. Acest medicament se administrează numai intravenos, prin perfuzare pe parcursul unei ore (0,5 g după șase ore sau 1 g după douăsprezece ore). Pentru pacienții cu disfuncție renală, doza este ajustată.
Înainte de a prescrie un antibiotic, se efectuează de obicei un test de sensibilitate pentru a evita complicarea operației. Efectele secundare, cu excepția reacțiilor alergice, pot fi neglijate prin profilaxie pe termen scurt.
În prima zi după intervenția chirurgicală, ameliorarea durerii este asigurată de analgezice narcotice. De exemplu, Promedol, un analgezic opioid care crește semnificativ pragul durerii, inhibă reacțiile la iritanți, calmează și accelerează procesul de adormire. Se utilizează sub formă de injecții, subcutanat și intramuscular. Doza maximă este de 160 mg pe zi. Organismul reacționează ocazional la introducerea acestui medicament cu greață, amețeli și dezvoltarea euforiei.
În a doua zi după operație, medicamentul narcotic este alternat cu un medicament non-narcotic, apoi Promedol este prescris numai înainte de culcare.
În perioada postoperatorie, înainte de debutul defecației spontane, pacienților li se administrează clisme hipertonice, se exclude consumul de dulciuri și apă carbogazoasă, se prescrie Proserin, care stimulează funcția secretorie a glandelor tractului gastrointestinal, precum și a glandelor sudoripare și bronșice, tonifică mușchii netezi ai intestinului și vezicii urinare, precum și mușchii scheletici. Contraindicat în sensibilizare, tireotoxicoză, patologii severe ale sistemului cardiovascular. Administrat oral cu o jumătate de oră înainte de mese, doza zilnică (nu mai mult de 50 mg) este împărțită în două sau trei doze.
Sunt prescrise și medicamente care îmbunătățesc circulația sângelui în țesuturi și aportul lor de oxigen: Riboxin, Solcoseryl, Actovegin - îmbunătățirea proceselor metabolice, a microcirculației sângelui și a vindecării rănilor postoperatorii.
Pentru monitorizarea cavităților pleurale în perioada postoperatorie timpurie, se utilizează examinarea cu ultrasunete pentru a efectua drenajul pleural dacă se detectează sânge și transudat acolo.
După operația de transplant costal, pacientul este observat în spital timp de aproximativ 14 zile, perioada de recuperare durând câteva luni. După operație, se recomandă limitarea activității fizice și evitarea șocurilor și loviturilor în zona intervenției chirurgicale timp de un an.
Chirurgia plastică musculară este o operație mai puțin traumatică; pacientul este de obicei externat după două sau trei zile; activitatea fizică trebuie limitată timp de o lună.
Măsurile de reabilitare ar trebui să promoveze detoxifierea rapidă a organismului și normalizarea proceselor metabolice, îmbunătățirea microcirculației sângelui și restaurarea țesuturilor din zona operației. Pacienților li se prescriu vitamine (C, A, E, grupa B, D3, calciu, zinc) care promovează vindecarea pielii, țesuturilor moi și oaselor, întărirea sistemului imunitar și îmbunătățirea stării generale a organismului. În spital, vitaminele se administrează intramuscular și oral; la externare, medicul poate recomanda administrarea de complexe de vitamine și minerale.
După tratamentul chirurgical, sistemele circulator și respirator se adaptează bine la somnul indus medicamentos. Din prima până la a zecea zi de tratament, pacienților li se recomandă exerciții de respirație, masaj și exerciții terapeutice.
În perioada de reabilitare, se prescrie tratament de fizioterapie, care vizează creșterea tonusului mușchilor scheletici și respiratori, dezvoltarea unei posturi corecte și a mersului: electroforeză, electro- și magnetoterapie, proceduri de tratament termic (nămol terapeutic, parafină, ozokerită), hidroterapie (înot, hidromasaj, băi de perle).
Tratament alternativ
Medicina tradițională poate ajuta la pregătirea pentru intervenții chirurgicale și poate stimula procesele de recuperare în organism, saturându-l cu vitamine naturale, mai degrabă decât sintetice.
Este util să consumați amestecuri de vitamine și minerale care întăresc sistemul imunitar, îmbunătățesc circulația sângelui și accelerează vindecarea rănilor postoperatorii.
- Se macină în orice fel 500 g de merișoare, un pahar de nuci decojite, patru mere mari cu coajă verde, îndepărtându-le miezul. Se adaugă jumătate de pahar de apă și 500 g de zahăr, se pune la foc mic. Se fierbe, amestecând regulat. Se păstrează într-un borcan cu capac. Se ia de câteva ori pe zi, câte o lingură.
- Măcinați în părți egale caise uscate, stafide, nuci, lămâi, îndepărtând semințele, dar cu tot cu coaja. Turnați mierea în aceeași cantitate, amestecați bine. Păstrați la frigider într-un borcan de sticlă cu capac. Dimineața, cu 30 de minute înainte de masă, consumați o lingură din acest amestec.
Este bine să beți sucuri proaspăt preparate din legume și fructe disponibile (iarna - morcov, măr, citrice), acestea putând fi amestecate, de exemplu, combinația clasică este morcov și măr. Cura de terapie cu sucuri continuă timp de trei săptămâni, 1 săptămână - o dată pe zi dimineața înainte de mese, jumătate de pahar, 2 săptămâni - aceeași cantitate, dar dimineața și înainte de prânz, 3 săptămâni - din nou o dată pe zi, jumătate de pahar. Cura poate fi repetată, dar nu mai devreme de zece zile.
Puteți prepara ceai, atât negru, cât și verde, cu bucăți uscate de coajă de citrice.
Îți poți stimula imunitatea și îmbunătăți circulația sângelui, mai ales iarna și primăvara, când organismul tău are deficit de vitamine, folosind un arsenal de tratamente pe bază de plante. Următoarele amestecuri de plante se beau în loc de ceai la micul dejun, după mese.
- Amestecați frunzele zdrobite de urzică și lemongrass (câte 150 g fiecare) cu 50 g de salvie. Puneți o linguriță din amestecul de plante într-un termos cu 200 ml de apă clocotită. Strecurați după două ore, adăugați o linguriță de miere.
- Preparați un amestec de plante din rostopască tocată, frunze de căpșuni și flori de mușețel. Infuzați o lingură din amestec cu apă clocotită (250 ml), strecurați după 20 de minute.
O infuzie de sorbuș roșu uscat se bea jumătate de pahar de patru ori pe zi: se prepară două linguri de fructe de pădure în ½ litru de apă clocotită, se lasă cel puțin un sfert de oră, se strecoară, se poate adăuga miere.
Homeopatia este o metodă de tratament conservatoare și este puțin probabil să ajute la corectarea deformităților congenitale, însă preparatele homeopate sunt destul de capabile să pregătească pentru intervenții chirurgicale sau să activeze procesul de recuperare. Arsenicum album, Arnica, Mancinella promovează vindecarea rănilor, Calcarea fluorica și Calcarea phosphorica promovează fuziunea osoasă. Trebuie menționat că preparatele homeopate trebuie prescrise de un medic homeopat.
Medicamentul homeopat Traumeel S poate fi utilizat în perioada postoperatorie, profitând de calitățile sale restaurative ridicate. Eficacitatea medicamentului se datorează capacității sale de a activa lanțul de reacții al sistemului imunitar, stimulând clona limfocitelor Th3. Ca urmare, echilibrul citokinelor pro- și antiinflamatorii la locul intervenției chirurgicale este normalizat, ceea ce ajută la eliminarea edemelor, durerii, hiperemiei. Reface microcirculația sanguină afectată și funcțiile țesuturilor.
Injecțiile se administrează intramuscular și intradermic, sub piele, utilizând metoda biopuncturii și homeozinării. Doza zilnică pentru pacienții cu vârsta de șase ani și peste este de 2,2 ml, pentru cei sub șase ani - nu mai mult de 0,55 ml. În cazuri grave, adulților li se pot administra două fiole pe parcursul zilei.
Când starea se ameliorează, se trece la forma de comprimate a medicamentului (sublingual): pacienților de la trei ani li se poate prescrie un comprimat de trei ori, 0-2 ani - jumătate de comprimat de trei ori. Pentru ameliorarea afecțiunilor acute, comprimatele se dizolvă la intervale de un sfert de oră. Această procedură poate fi efectuată timp de două ore (nu mai mult de opt ori).
Prognoză
Majoritatea cazurilor de acest defect congenital al structurii corpului se reduc la subdezvoltare musculară, care nu afectează funcționarea membrelor și a organelor interne, fertilitatea la femei și este un defect cosmetic removibil. Chiar și în cazul leziunilor combinate mai complexe, tratamentul la timp garantează pacientului oportunitatea de a duce o viață pe deplin împlinită.


 [
[