Expert medical al articolului
Noile publicații
Lichen plan scuamos roșu
Ultima examinare: 04.07.2025

Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
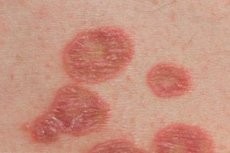
Lichenul plan este o boală inflamatorie necontagioasă frecventă a pielii și mucoaselor, a cărei evoluție poate fi acută sau cronică.
Cauza acestei boli este încă necunoscută.
 [ 1 ]
[ 1 ]
Epidemiologie
Prevalența generală a lichenului plan în populația generală este de aproximativ 0,1 - 4%. Acesta apare mai frecvent la femei decât la bărbați, într-un raport de 3:2, și este diagnosticat în majoritatea cazurilor între vârstele de 30 și 60 de ani.
 [ 2 ]
[ 2 ]
Cauze lichen plan scuamos roșu
Cauzele și patogeneza lichenului plan nu au fost pe deplin stabilite. Lichenul plan este o boală polietiologică care se dezvoltă cel mai adesea în legătură cu utilizarea medicamentelor, contactul cu alergeni chimici, în principal cu reactivi pentru fotografia color, infecții, în special virale, și tulburări neurogene. Leziunile mucoasei orale în lichenul plan sunt adesea cauzate de hipersensibilitate la componentele protezelor și plombelor. Există dovezi ale unei legături între boală și boli hepatice, tulburări ale metabolismului carbohidraților, boli autoimune, în principal lupus eritematos.
Există teorii privind originea virală, infecțio-alergică, toxico-alergică și neurogenă a bolii. În ultimii ani, studiile au arătat că modificările sistemului imunitar sunt de mare importanță în patogeneza lichenului plan. Acest lucru este evidențiat de scăderea numărului total de limfocite T și a activității lor funcționale, depunerea de IgG și IgM la marginea dermoepidermală etc.
Patogeneza
În forma tipică de lichen plan, semnele caracteristice sunt hiperkeratoza cu granuloză inegală, acantoza, distrofia vacuolară a stratului bazal al epidermei, infiltratul difuz asemănător unei benzi în partea superioară a dermului, imediat adiacent epidermei, a cărui margine inferioară este „neclară” de celulele infiltratului. Se observă exocitoză. În părțile mai profunde ale dermului sunt vizibile vase dilatate și infiltrate perivasculare, constând în principal din limfocite, printre care se numără histiocitele, bazofilele tisulare și melanofagele. În focarele vechi, infiltratele sunt mai puțin dense și constau în principal din histiocite.
Forma verucoasă sau hipertrofică a lichenului plan este caracterizată prin hiperkeratoză cu dopuri cornoase masive, hipergranuloză, acantoză semnificativă și papilomatoză. Ca și în cazul formei tipice, în partea superioară a dermului există un infiltrat difuz, asemănător unei benzi, de celule limfoide, care, pătrunzând în epidermă, par să „estomaceze” marginea inferioară a epidermei.
Forma foliculară a lichenului plan este caracterizată printr-o lărgire bruscă a orificiilor foliculilor de păr, umplute cu dopuri masive cornoase. Părul este de obicei absent. Stratul granular este îngroșat, existând un infiltrat limfocitar dens la polul inferior al foliculului. Celulele sale pătrund în teaca epitelială a firului de păr, ca și cum ar șterge granița dintre acesta și dermă.
Forma atrofică a lichenului plan este caracterizată prin atrofie epidermică cu netezirea excrescențelor epiteliale. Hipergranuloza și hiperkeratoza sunt exprimate mai puțin puternic decât în forma obișnuită. Un infiltrat de tip bandă în derm este rar, mai des este perivascular sau confluent, constă în principal din limfocite, în secțiunile subdermice există proliferare a histiocitelor. Este întotdeauna posibil, deși cu dificultate, să se găsească zone de „estompare” a marginii inferioare a stratului bazal de către celulele infiltrate. Uneori, printre celulele infiltrate se găsește un număr semnificativ de melanofage cu pigment în citoplasmă - o formă de pigment.
Forma pemfigoidă de lichen plan este caracterizată în principal prin fenomene atrofice la nivelul epidermei, netezirea excrescențelor sale, deși aproape întotdeauna se manifestă hiperkeratoza și granuloza. În derm - un infiltrat slab, adesea perivascular, de limfocite cu un amestec de un număr mare de histiocite. În unele zone, epiderma se desprinde de dermul subiacent cu formarea de fisuri sau vezicule destul de mari.
Forma de lichen plan în formă de coral se caracterizează printr-o creștere a numărului de vase, în jurul cărora se detectează un infiltrat limfocitar focal. Hiperkeratoza și granuloza sunt exprimate mult mai puțin puternic, uneori poate fi prezentă parakeratoza. Este întotdeauna posibil să se observe în zone separate ale excrescențelor epidermice „estomparea” marginii inferioare a stratului bazal până la vacuolizarea celulelor sale.
Tabloul histologic al leziunii în lichenul plan al membranelor mucoase este similar cu cel descris mai sus, cu toate acestea, hipergranuloza și hiperkeratoza lipsesc; parakeratoza este mai frecventă.
Histogeneza lichenului plan
În dezvoltarea bolii, se acordă o importanță deosebită reacțiilor imune citotoxice din stratul bazal al epidermei, deoarece limfocitele T citotoxice activate predomină în infiltratele celulare, în special în elementele de lungă durată. Numărul de celule Langerhans din epidermă este semnificativ crescut. RG Olsen și colab. (1984), utilizând o reacție de imunofluorescență indirectă, au descoperit un antigen specific pentru lichenul plan atât în stratul spinos, cât și în cel granular al epidermei. Într-un studiu imunomicroscopic electronic al formei pemfigoide de C., Prost și colab. (19-5) au găsit depozite de IgG și componenta C3 a complementului în lamina hicula a membranei bazale din zona peribuloasă a leziunii, ca și în pemfigoidul bulos, dar spre deosebire de acesta din urmă, acestea nu se află în palatul vezicii urinare, ci în zona membranei bazale de-a lungul fundului vezicii urinare. Cazurile familiale ale bolii indică un posibil rol al factorilor genetici, ceea ce este susținut și de posibilitatea unei asocieri a lichenului plan cu unii antigeni de histocompatibilitate HLA.
Histopatologia lichenului plan
Histologic, sunt caracteristice hiperkeratoza, îngroșarea stratului granular cu creșterea celulelor keratohialine, acantoza inegală, degenerarea vacuolară a celulelor stratului bazal, infiltratul difuz, asemănător unei benzi, al stratului papilar al dermului, constând din limfocite, mult mai rar - histiocite, plasmocite și leucocite polimorfonucleare și în imediata apropiere a epidermei cu penetrarea celulelor infiltrate în epidermă (exocitoză).
Simptome lichen plan scuamos roșu
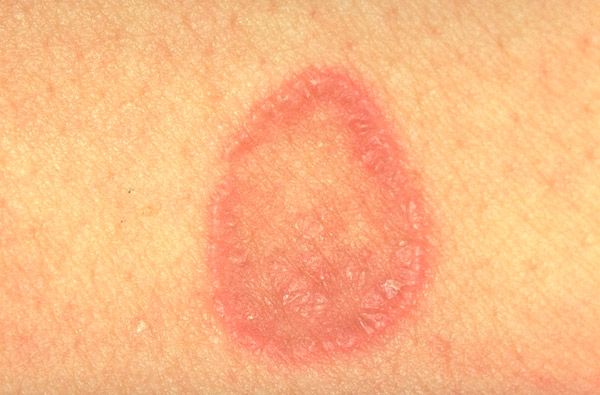
Boala apare adesea la adulți, în principal la femei. Forma tipică de lichen plan este caracterizată printr-o erupție cutanată monomorfă (de la 1 la 3 mm în diametru) sub formă de papule poligonale de culoare roșu-violet, cu o depresiune omitică în centrul elementului. Pe suprafața elementelor mai mari este vizibilă plasa Wickham (puncte și dungi albe sau gri în formă de opal - o manifestare a granulozei inegale), care este clar vizibilă atunci când elementele sunt lubrifiate cu ulei vegetal. Papulele se pot contopi în plăci, inele, ghirlande și pot fi situate liniar. În stadiul acut al dermatozei, se observă un fenomen Koebner pozitiv (apariția de noi erupții cutanate în zona traumatismului cutanat). Erupțiile cutanate sunt de obicei localizate pe suprafețele flexoare ale antebrațelor, articulațiilor încheieturii mâinii, spatelui inferior, abdomenului, dar pot apărea și pe alte zone ale pielii. Procesul poate deveni uneori generalizat, până la eritrodermie universală. Regresia erupției cutanate este de obicei însoțită de hiperpigmentare. Leziunea mucoasei poate fi izolată (cavitatea bucală, organele genitale) sau combinată cu patologie cutanată. Elementele papulare au o culoare albicioasă, un caracter reticular sau liniar și nu se ridică deasupra nivelului mucoasei înconjurătoare. Există, de asemenea, forme verucoase, erozivo-ulcerative de leziuni ale mucoasei.
Plăcile unghiale sunt afectate sub formă de șanțuri longitudinale, depresiuni, zone de opacizare, despicare longitudinală și onicoliză. Subiectiv, se observă o mâncărime intensă, uneori chinuitoare.
Ce te deranjează?
Formulare
Există mai multe forme clinice ale bolii:
- buloasă, caracterizată prin formarea de vezicule cu conținut seros-hemoragic pe suprafața papulelor sau pe fondul manifestărilor tipice ale lichenului plan pe piele și mucoase;
- inelare, în care papulele sunt grupate sub formă de inele, adesea cu o zonă centrală de atrofie;
- verucoase, în care erupția cutanată este de obicei localizată la extremitățile inferioare și este reprezentată de plăci verucoase dense, de culoare roșu-albăstrui sau maro. Astfel de leziuni sunt foarte rezistente la terapie;
- eroziv-ulcerativ, care apare cel mai adesea pe membrana mucoasă a gurii (obraji, gingii) și a organelor genitale, cu formarea de eroziuni dureroase și ulcere de formă neregulată, cu fund roșu catifelat. Elemente papulare tipice se observă și pe alte zone ale pielii. Se observă mai des la pacienții cu diabet zaharat și hipertensiune arterială;
- atrofică, manifestată prin modificări atrofice alături de focare tipice de lichen plan. Atrofia secundară a pielii este posibilă după rezolvarea elementelor, în special a plăcilor;
- pigmentată, manifestată prin pete pigmentare care preced formarea papulelor, afectând cel mai adesea fața și membrele superioare;
- liniară, caracterizată prin leziuni liniare;
- psoriazic, manifestat sub formă de papule și plăci acoperite cu scuame care au o culoare alb-argintie, ca în psoriazis.
Forma obișnuită de lichen plan este caracterizată prin erupții cutanate sub formă de papule mici, strălucitoare, cu contur poligonal, de culoare roșu-violet, cu o fosă centrală omitică, situate în principal pe suprafața flexoare a membrelor, trunchi, pe membrana mucoasă a cavității bucale, organe genitale, adesea grupate sub formă de inele, ghirlande, semiarcuri, focare liniare și zosteriforme. În membrana mucoasă a cavității bucale, alături de erupțiile tipice, se observă și exudativ-hiperemice, eroziv-ulcerative și buloase. Descuamarea la suprafața papulelor este de obicei nesemnificativă, scuamele se desprind cu dificultate, ocazional se observă descuamarea psoriaziformă. După lubrifierea nodulilor cu ulei vegetal, pe suprafața lor se poate observa un model asemănător unei plase (plasa Wickham). Se întâlnesc adesea modificări ale unghiilor sub formă de striații longitudinale și fisuri în plăcile unghiale. În faza activă a procesului, se observă un simptom Koebner pozitiv și, de regulă, există mâncărime de intensitate variabilă.
Evoluția bolii este cronică, doar în cazuri rare se observă un debut acut, uneori sub forma unei erupții cutanate polimorfe care se contopește în focare mari până la eritrodermie. Cu o existență pe termen lung a procesului, în special cu localizare pe membranele mucoase, forme verucoase și erozivo-ulcerative, este posibilă dezvoltarea cancerului. Au fost descrise combinații de lichen plan și lupus eritematos discoid cu localizarea focarelor în principal pe părțile distale ale extremităților, având semne histologice și imunomorfologice ale ambelor boli.
Forma verucoasă sau hipertrofică a lichenului plan este mult mai puțin frecventă și se caracterizează clinic prin prezența unor plăci bine definite, cu o suprafață verucoasă, hiperkeratoză pronunțată, semnificativ ridicate deasupra suprafeței pielii, însoțite de mâncărime intensă pe suprafețele anterolaterale ale tibiei și mai rar pe mâini și alte zone ale pielii. În jurul acestor leziuni, precum și pe membrana mucoasă a cavității bucale, pot fi detectate erupții cutanate tipice lichenului plan.
Forma vegetativă diferă de cea anterioară prin prezența unor excrescențe papilomatoase pe suprafața leziunilor.
Forma foliculară sau ascuțită este caracterizată prin erupții cutanate de noduli foliculari ascuțiți cu un dop cornos la suprafață, în locul cărora se poate dezvolta atrofie și chelie, în special atunci când erupția este localizată pe cap (sindromul Graham-Little-Piccardi-Lassuer).
Forma atrofică se caracterizează prin prezența atrofiei la locul erupțiilor cutanate regresive, predominant inelare. De-a lungul marginii elementelor atrofice, se poate observa o margine maroniu-albăstruie de infiltrare inelară conservată.
Forma pemfigoidă de lichen plan este cea mai rară și se caracterizează clinic prin dezvoltarea de elemente veziculo-buloase cu conținut transparent, de obicei însoțite de mâncărime. Leziunile buloase sunt localizate în zona erupțiilor papulare și a leziunilor de placă, precum și pe fondul eritemului sau al pielii clinic sănătoase. Această formă poate fi paraneoplazie.
Forma de coral este observată foarte rar, caracterizată clinic prin erupții cutanate în principal pe gât, în centura scapulară, pe piept, abdomen, cu papule mari, aplatizate, situate sub formă de mărgele, reticulare, sub formă de dungi. În jurul unor astfel de focare se pot observa erupții cutanate tipice, adesea hiperpigmentate. A.N. Mehregan și colab. (1984) nu consideră această formă o varietate de lichen plan. Ei cred că este probabil o reacție anormală a pielii la traume, manifestată prin formarea de cicatrici hipertrofice liniare.
„Keratoza lichenoidă cronică” descrisă de M.N. Margolis și colab. (1972) și manifestată prin erupții cutanate pe scalp și față, similare dermatitei seboreice, precum și papule lichenoide hiperkeratotice pe pielea extremităților, este considerată o variantă a lichenului plan, similară ca semne clinice cu forma coralică. Sunt indicate trei tipuri de leziuni hiperkeratotice, care se observă la majoritatea pacienților:
- liniar, lichenoid și verucos;
- leziuni keratotice galbene și
- papule ușor ridicate cu dopuri cornoase.
Se observă afectarea frecventă a palmelor și tălpilor sub formă de keratoză difuză și papule hiperkeratotice individuale; uneori unghiile sunt afectate, se îngroașă, devin gălbui și pe suprafața lor apar creste longitudinale. Conform lui A.N. Mehregan și colab. (1984), această formă clinică nu corespunde unui lichen plat roșu, de formă coralică, ci unui lichen plat, verucos.
Forma ulcerativă a lichenului plan este, de asemenea, foarte rară. Leziunile ulcerative sunt dureroase, în special atunci când sunt localizate la nivelul extremităților inferioare, sunt de dimensiuni mici, cu margini infiltrate, de culoare roșiatic-albăstruie. În același timp, erupțiile tipice pentru lichenul plan pot fi întâlnite și pe alte zone ale pielii.
Forma pigmentată a lichenului plan se poate manifesta sub forma unor elemente nodulare tipice ca morfologie, dar având o culoare brun-brună, focare difuze de pigmentare, modificări similare poikilodermice, în care erupțiile nodulare pot fi greu detectate. În unele cazuri, manifestările tipice ale lichenului plan se găsesc pe membrana mucoasă a cavității bucale. Unii autori consideră eritemul discromic persistent, sau „dermatoza cenușie”, o variantă a formei pigmentate a lichenului plan, manifestată clinic prin multiple pete cenușii situate în principal pe gât, umeri, spate, neînsoțite de senzații subiective.
Forma subtropicală se găsește în principal în Orientul Mijlociu, caracterizată prin leziuni pigmentate inelare, situate în principal pe părțile expuse ale corpului. Mâncărimea este nesemnificativă sau absentă, unghiile și scalpul sunt rareori afectate.
Evoluția lichenului plan este de obicei cronică. Elementele de pe membranele mucoase regresează mai lent decât cele de pe piele. Leziunile hipertrofice și erozivo-ulcerative de lungă durată se pot transforma în carcinom scuamos.
 [ 7 ]
[ 7 ]
Ce trebuie să examinăm?
Cum să examinăm?
Ce teste sunt necesare?
Diagnostic diferentiat
Diagnosticul diferențial al lichenului plan se efectuează cu:
- psoriazis,
- prurit nodular,
- tuberculoză lichenoidă și verucoasă a pielii.
Cine să contactați?
Tratament lichen plan scuamos roșu
Terapia depinde de prevalența, severitatea și formele clinice ale bolii, precum și de patologia concomitentă. Se utilizează medicamente care afectează sistemul nervos (brom, valeriană, moaște, eleniu, seduxen etc.), medicamente hingaminice (delagil, plaquepil etc.), precum și antibiotice (seria tetraciclinei), vitamine (A, C, B, PP, B1, B6, B22). În formele răspândite și în cazurile severe, se prescriu retinoizi aromatici (neotigazon etc.), hormoni corticosteroizi, terapie PUVA (terapia Re-PUVA).
Extern, se prescriu agenți antipruriginoase (suspensii agitate cu anestezină, mentol), unguente cu hormoni corticosteroizi (elokom, betnovate, dermovat etc.), adesea aplicate sub un pansament ocluziv; leziunile verucoase sunt injectate cu hingamină sau diprospan; la tratarea membranelor mucoase se utilizează unguent cu dibunol 1%, clătiri cu infuzii de salvie, mușețel, eucalipt.

