Expert medical al articolului
Noile publicații
Endoftalmita acută postoperatorie
Ultima examinare: 04.07.2025

Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
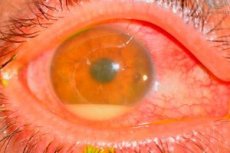
Cauze endoftalmita postoperatorie
Agenții cauzali sunt cel mai adesea stafilococii coagulazo-negativi (de exemplu, Staph. epidemidis), microorganismele gram-pozitive (de exemplu, Staph. aureus) și gram-negative (de exemplu, Pseudomonas sp., Proteus sp.).
Sursa infecției este dificil de identificat. Cel mai frecvent vinovat este considerat a fi flora bacteriană proprie a pacientului, a pleoapelor, conjunctivei și canalelor lacrimale. Alte surse potențiale de infecție includ soluțiile contaminate, instrumentele, mediul înconjurător, inclusiv personalul din sala de operație.
Simptome endoftalmita postoperatorie
Severitatea endoftalmitei depinde de virulența agentului patogen.
- Extrem de severă se caracterizează prin durere, afectare semnificativă a vederii, edem palpebral, chemoză, injecție conjunctivală, secreție hioidiană, infiltrate corneene și hipopion mare.
- Severitatea moderată se caracterizează prin pierderea exudatului fibrinos în camera anterioară, hipopion mic, vitreită, absența reflexului fundului de ochi și imposibilitatea oftalmoscopiei chiar și în lumină indirectă.
- Forma ușoară poate fi însoțită doar de durere minoră, absența sau hipopionul ușor și păstrarea unui anumit reflex de fund de ochi, cu posibilitatea unei oftalmoscopii parțiale cu un oftalmoscop indirect.
Determinarea intervalului de timp dintre intervenția chirurgicală și apariția simptomelor de endoftalmită poate fi utilă în sugerarea agentului cauzal. De exemplu, Staph. aureus și bacteriile gram-pozitive sunt de obicei prezente la 2-4 zile după intervenția chirurgicală în cazul endoftalmitei severe. Staph. epidermidis și cocii coagulazo-negativi apar de obicei la 5-7 zile după intervenția chirurgicală, cu simptome mai puțin severe.
Diagnostice endoftalmita postoperatorie
- Detectarea agentului patogen în umoarea apoasă sau în corpul vitros confirmă diagnosticul. Cu toate acestea, o reacție negativă nu exclude prezența infecției. Recoltarea probelor în sala de operație constă în următoarele:
- o probă de 0,1 ml de umoare apoasă se prelevează prin aspirație cu un ac pe o seringă de tuberculină din a doua incizie existentă;
- Proba vitroasă se prelevează cel mai bine cu un mini-vitrector prin pars plana, la 3,5 mm de limbus. Dacă nu este disponibil un mini-vitrector, o alternativă este o sclerotomie parțială la 3,5 mm de limbus, cu aspirarea vitrosului lichid din cavitatea medio-vitroasă folosind un ac pe o seringă cu tuberculină. Vitrosul într-un volum de 0,1-0,3 ml se adaugă în agar-sânge, tioglucolat lichid și agar Sabourand. Dacă nu sunt disponibile medii gata preparate, o alternativă bună este plasarea probei în plăci speciale pentru probe de sânge gata preparate. Câteva picături se plasează, de asemenea, pe sticlă cu colorant Gram sau Giemsa.
- Vitrectomia este indicată numai în cazul unui proces infecțios acut și al unei scăderi a vederii la percepția luminii. Cu o acuitate vizuală mai mare (de la mișcările mâinilor și peste), vitrectomia nu este necesară.
- Antibioticele de elecție sunt amikacina și ceftazidina, care sunt sensibile la majoritatea bacteriilor gram-pozitive și gram-negative, și vancomicina, care este sensibilă la cocii coagulazo-negativi și coagulazo-pozitivi. Amikacina este sinergică cu vancomicina, dar este potențial mai retinotoxică decât ceftazidina și nu are acțiune sinergică cu vancomicina.
- Administrarea intravitroasă de antibiotice începe imediat după identificarea tipului de agent patogen și scăderea densității globului ocular. Amikacina (0,4 mg în 0,1 ml) sau ceftazidina (2,0 mg în 0,1 ml) și vancomicina (1 mg în 1,0 ml) se injectează lent în cavitatea mediovitroasă cu ajutorul unui ac. Tevișul acului trebuie îndreptat anterior pentru a asigura un contact minim al medicamentului cu macula. După prima injecție, seringa trebuie deconectată, iar acul trebuie lăsat în cavitate pentru a administra a doua injecție. Dacă probabilitatea formării precipitatului este mare, trebuie utilizate două ace diferite cu antibiotice diferite. După retragerea acului, se administrează o injecție parabulbară cu antibiotic;
- Injecțiile parabulbare cu vancomicină 25 mg și ceftazidină 100 mg sau gentamicină 20 mg și cefuroximă 125 mg permit atingerea unor concentrații terapeutice. Acestea se prescriu zilnic timp de 5-7 zile, în funcție de afecțiune;
- terapia locală se utilizează cu moderație, cu excepția cazurilor însoțite de keratită infecțioasă;
- Terapia sistemică este discutabilă. Grupul de studiu privind endoftalmitele vitrectomia a arătat că administrarea generală de ceftazidină și amikacină este ineficientă. Aceste antibiotice, fiind hidrosolubile, au o activitate slabă împotriva bacteriilor gram-pozitive și o permeabilitate scăzută pentru organul vederii. Poate că alte antibiotice, cum ar fi chinolonele liposolubile (de exemplu, ciprofloxacina, ofloxacina) și imepenemul, care au o permeabilitate mai bună și un spectru antimicrobian larg, sunt mai eficiente. Răspunsul la această întrebare rămâne de obținut în cursul studiilor viitoare.
- Terapia cu steroizi se administrează după antibiotice pentru a reduce inflamația. Steroizii sunt mai puțin periculoși numai dacă bacteriile sunt sensibile la antibiotic.
- betametazonă parabulbară 4 mg sau dexametazonă 4 mg (1 ml) zilnic timp de 5-7 zile, în funcție de afecțiune;
- prednisolon oral 20 mg de 4 ori pe zi timp de 10-14 zile în cazuri severe;
- dexametazonă locală 0,1%, inițial la fiecare 30 de minute, apoi mai rar.
- Terapia ulterioară și amploarea acesteia sunt determinate în funcție de cultura bacteriană izolată și de tabloul clinic.
- Semnele de ameliorare includ o slăbire a reacției celulare și o scădere a hipopionului și a exudatului fibrinos în camera anterioară. În această situație, tratamentul nu se modifică indiferent de rezultatele testelor.
- Dacă se izolează culturi bacteriene rezistente și tabloul clinic se agravează, terapia cu antibiotice trebuie modificată.
- Rezultatele tratamentului sunt slabe în ciuda terapiei viguroase și corecte (în 55% din cazuri acuitatea vizuală atinsă este de 6/60 sau mai mică).
În unele cazuri, scăderea vederii poate fi asociată cu retinotoxicitatea antibioticelor, în special a aminoglicozidelor. FAG prezintă hipofluorescență din cauza ischemiei.
Ce trebuie să examinăm?
Diagnostic diferentiat
- Materialul rezidual al cristalinului în camera anterioară sau în corpul vitros poate provoca uveită anterioară acută.
- O reacție toxică poate apărea la lichidul de irigare sau la materialele străine utilizate în timpul intervenției chirurgicale. Mai rar, pe suprafața anterioară a cristalinului intraocular se dezvoltă o peliculă fibrinoasă pronunțată. În acest caz, dozele mari de steroizi (local sau parabulbar) în combinație cu cicloplastice sunt eficiente, dar se pot dezvolta sinechii cu cristalinul intraocular.
- Intervențiile chirurgicale complexe sau prelungite duc la edem cornean și uveită, care sunt detectate imediat în perioada postoperatorie.
Cine să contactați?
Profilaxie
Prevenția optimă nu a fost încă stabilită. Cu toate acestea, următoarele măsuri pot fi utile.
- Tratamentul preoperator al infecțiilor existente, cum ar fi blefarita stafilococică, conjunctivita, dacriocistita și, la persoanele cu proteze, igienizarea cavității contralaterale.
- Instilarea de povidonă-iod înainte de intervenția chirurgicală:
- O soluție comercială de betadină 10% utilizată pentru pregătirea pielii este diluată cu soluție salină pentru a obține o concentrație de 5%;
- Două picături din soluția diluată se injectează în sacul conjunctival cu câteva minute înainte de operație, iar manipulări ușoare ajută la distribuirea soluției pe suprafața ochiului. Această soluție poate fi utilizată pentru a trata pleoapele înainte de aplicarea speculului pleoapei;
- Înainte de operație, globul ocular este irigat cu soluție salină.
- Plasarea atentă a speculului pleoapei, care implică izolarea genelor și a marginilor pleoapelor.
- Administrarea profilactică a antibioticelor
- Administrarea postoperatorie a antibioticelor în spațiul subtenion este utilizată pe scară largă, dar dovezile eficacității metodei sunt insuficiente;
- Irigarea intraoperatorie a camerei anterioare cu adăugarea de antibiotice (vancomicină) în soluția perfuzabilă poate fi o măsură eficientă, dar în același timp poate contribui la apariția unor tulpini bacteriene rezistente.


 [
[