Expert medical al articolului
Noile publicații
Boala Bowen
Ultima examinare: 04.07.2025

Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
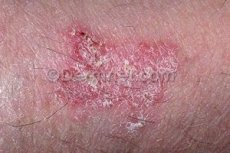
Boala Bowen (sinonim: carcinom scuamos in situ, cancer intraepidermic) este o variantă rară tipică de cancer neinvaziv, care apare adesea pe zonele pielii expuse la soare. Acest tip de cancer se dezvoltă de obicei la persoanele în vârstă. Cauza exactă a dezvoltării este necunoscută, deși au fost identificați anumiți factori de risc. Leziunile sunt de obicei nedureroase. Tratamentul este de obicei chirurgical. Prognosticul bolii este favorabil.
Epidemiologie
Prevalența bolii variază în funcție de regiune și variază de la 14,9 cazuri la 100.000 la 142 de cazuri la 100.000.
Nu există nicio diferență între incidența bolii la bărbați și femei. Cel mai adesea se dezvoltă la vârsta adultă, cu o frecvență ridicată la pacienții cu vârsta peste 60 de ani.
Cauze Boala Bowen
Cauza exactă a bolii este necunoscută.
Factori de risc
Ca și alte forme de cancer de piele, boala Bowen se dezvoltă ca urmare a expunerii cronice la soare și a îmbătrânirii. Virusul papiloma oncogen (HPV 16, 2, 34, 35) și intoxicația cronică cu arsenic sunt, de asemenea, considerate cauze ale bolii.
Persoanele cu pielea deschisă la culoare care petrec mult timp în lumina directă a soarelui, persoanele care iau medicamente citostatice, pacienții cu transplant de organe și persoanele infectate cu HIV prezintă un risc ridicat de a dezvolta această boală.
Patogeneza
Se evidențiază acantoză cu alungire și îngroșare a excrescențelor epidermice, hiperkeratoză, parakeratoză focală. Stratul bazal este fără modificări semnificative. Celulele spinoase sunt situate aleatoriu, multe dintre ele cu atipii accentuate ale nucleilor hipercromici mari. Se găsesc adesea celule multinucleare mari cu nuclei intens colorati, se întâlnesc figuri mitotice. Focarele de diskeratoză sunt formate din celule rotunjite mari cu citoplasmă eozinofilă omogenă și nucleu picnotic. Uneori se pot găsi focare de keratinizare incompletă sub formă de straturi concentrice de celule keratinizate, asemănătoare „perlelor cornoase”. Unele celule sunt puternic vacuolizate, similare celulelor Paget, dar acestea din urmă nu au punți intercelulare. Când boala Bowen progresează spre cancer invaziv, cordoanele acantotice pătrund profund în derm cu perturbarea membranei bazale și polimorfism pronunțat al celulelor din aceste cordoane.
Simptome Boala Bowen
Caracterizată prin prezența unei leziuni de obicei solitare, bine delimitate, cu contur rotund sau oval, mai rar neregulat, cu creștere periferică lentă, cu formarea unei margini ușor ridicate, descuamată sau acoperită cu cruste. Suprafața este neuniformă, granulară și poate fi ușor verucoasă. Se observă eroziuni superficiale, ulcerații cu formarea unor cicatrici parțiale și, în același timp, ulcere în creștere la suprafață. Cel mai adesea, leziunile sunt localizate pe cap, mâini, organe genitale, dar pot fi pe orice parte a pielii și pe membranele mucoase. Cu o evoluție lungă, poate apărea transformarea într-un carcinom scuamos tipic.
Ce trebuie să examinăm?
Cum să examinăm?
Diagnostic diferentiat
Boala Bowen trebuie diferențiată de keratoza seboreică, în care pigmentarea și chisturile intraepidermice sunt adesea exprimate, celulele sunt mai închise la culoare și mai mici, iar atipia lor este mai puțin pronunțată.
Tratament Boala Bowen
Tratamentul depinde de fiecare caz în parte și de mulți factori, cum ar fi:
- localizarea, dimensiunea și grosimea leziunii patologice;
- prezența sau absența anumitor simptome;
- vârsta și starea generală de sănătate.
În tratament se utilizează terapia fotodinamică (PDT), crioterapia și chimioterapia locală cu 5-fluorouracil. Studii recente (2013) au demonstrat o bună eficiență a utilizării cremei cu Imiquimod 5% în terapia locală. De regulă, crema se aplică o dată sau de două ori pe zi, timp de cel puțin două săptămâni.
Crioterapia este cea mai eficientă pentru leziunile unice și mici.
Unii dermatologi preferă să efectueze intervenția chirurgicală prin excizia leziunii patologice.


 [
[