Expert medical al articolului
Noile publicații
Fractura maxilarului superior
Ultima examinare: 07.07.2025

Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
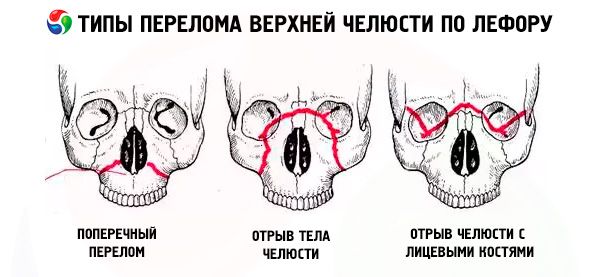
O fractură a maxilarului urmează de obicei una dintre cele trei linii tipice de cea mai mică rezistență descrise de Le Fort: superioară, mijlocie și inferioară. Acestea sunt denumite în mod obișnuit liniile lui Le Fort (Le Fort, 1901).
- Le Fort I - linia inferioară, are o direcție de la baza aperturii piriforme pe orizontală și înapoi la procesul pterigoid al osului sfenoid. Acest tip de fractură a fost descris pentru prima dată de Guerin, iar Le Fort îl menționează și în lucrarea sa, așadar fractura de-a lungul liniei inferioare ar trebui numită fractura Guerin-Le Fort.
- Le Fort II - linia mediană, trece transversal prin oasele nazale, podeaua orbitei, marginea infraorbitală și apoi coboară de-a lungul suturii zigomatico-maxilare și a procesului pterigoid al osului sfenoid.
- Le Fort III este linia superioară cu cea mai mică rezistență, care trece transversal prin baza oaselor nazale, podeaua orbitei, marginea sa exterioară, arcul zigomatic și procesul pterigoid al osului sfenoid.
În cazul unei fracturi Le Fort I, doar arcada dentară a maxilarului superior împreună cu procesul palatin este mobilă; în cazul unei fracturi Le Fort II, întregul maxilar superior și nasul sunt mobile, iar în cazul unei fracturi Le Fort III, întregul maxilar superior împreună cu nasul și oasele zigomatice. Mobilitatea indicată poate fi unilaterală sau bilaterală. În cazul fracturilor unilaterale ale maxilarului superior, mobilitatea fragmentului este mai puțin pronunțată decât în cazul fracturilor bilaterale.
Fracturile maxilarului superior, în special de-a lungul liniei Le Fort III, sunt adesea însoțite de leziuni ale bazei craniului, comoții cerebrale, vânătăi sau compresie cerebrală. Leziunile simultane ale maxilarului și creierului sunt adesea rezultatul unor traumatisme severe și severe: o lovitură la față cu un obiect greu, compresie, cădere de la o înălțime mare. Starea pacienților cu fractură a maxilarului superior este agravată semnificativ de deteriorarea pereților sinusurilor paranazale, a părții nazale a faringelui, a urechii medii, a meningelui, a fosei craniene anterioare cu oasele nazale înfise în ea și a pereților sinusului frontal. Ca urmare a unei fracturi a pereților acestui sinus sau a labirintului etmoid, poate apărea emfizem al țesutului subcutanat din orbită, frunte și obraz, care se manifestă prin simptomul caracteristic de crepitație. Se observă adesea zdrobirea sau ruptura țesuturilor moi ale feței.
 [ 1 ]
[ 1 ]
Simptomele unei fracturi a maxilarului superior
Fracturile bazei craniului sunt însoțite de simptomul „ochelarilor cu sânge”, sufuzie subconjunctivală (sânge), hematom retroauricular (în cazul fracturii fosei craniene medii), sângerări și în special liquoree din ureche și nas, disfuncție a nervilor cranieni și tulburări neurologice generale. Cel mai adesea, ramurile nervilor trigemen, facial și oculomotor sunt afectate (pierderea sensibilității, tulburări ale expresiilor faciale, durere la mișcarea globilor oculari în sus sau în lateral etc.).
Ritmul de dezvoltare a hematoamelor are o mare importanță diagnostică: rapid - indică originea sa locală, iar lent - în decurs de 1-2 zile - este tipic pentru sângerări indirecte, profunde, adică o fractură a bazei craniului.
Diagnosticul fracturilor maxilarului superior, comparativ cu leziunile maxilarului inferior, este o sarcină mai complexă, deoarece acestea sunt adesea însoțite de umflarea rapidă a țesuturilor moi (pleoape, obraji) și hemoragii intra-țesute.
Cele mai tipice simptome ale unei fracturi a maxilarului superior:
- alungirea sau aplatizarea părții centrale a feței din cauza deplasării maxilarului rupt în jos sau în interior (înapoi);
- durere la încercarea de a închide dinții;
- malocluzie;
- sângerare din nas și gură.
Acesta din urmă este deosebit de pronunțat în fracturile de-a lungul liniei Le Fort III. În plus, fracturile maxilarului superior sunt adesea impactate, ceea ce face dificilă detectarea principalului simptom al unei fracturi a oricărui os - deplasarea fragmentelor și mobilitatea lor patologică. În astfel de cazuri, diagnosticul poate fi ajutat de aplatizarea treimii medii a feței, malocluzia și simptomul treptei, relevat prin palparea marginilor orbitelor, arcurilor zigomatice și crestelor zigomatic-alveolare (zona în care se unesc procesul zigomatic al maxilarului superior și procesul maxilar al osului zigomatic) și cauzat de o încălcare a integrității acestor formațiuni osoase.
Pentru a crește acuratețea diagnosticului fracturilor maxilarului superior, trebuie luată în considerare durerea la palparea următoarelor puncte, corespunzătoare zonelor cu extensibilitate și compresie crescută a oaselor:
- nazal superior - la baza rădăcinii nasului;
- nazal inferior - la baza septului nazal;
- supraorbital - de-a lungul marginii superioare a orbitei oculare;
- extraorbital - la marginea exterioară a orbitei oculare;
- infraorbital - de-a lungul marginii inferioare a orbitei oculare;
- zigomatic;
- arcuit - pe arcada zigomatică;
- tuberal - pe tuberculul maxilarului superior;
- zigomatic-alveolar - deasupra zonei celui de-al 7-lea dinte superior;
- canin;
- palatin (punctele se palpează din lateralul cavității bucale).
Simptomele mobilității fragmentelor maxilarului superior și ale unui „palat flotant” pot fi identificate după cum urmează: medicul apucă grupul anterior de dinți și palatul cu degetele mâinii drepte și își așează mâna stângă pe obraji din exterior; apoi face mișcări ușoare de balansare înainte-în jos și înapoi. În cazul fracturilor impactate, mobilitatea fragmentului nu poate fi determinată în acest fel. În aceste cazuri, este necesară palparea proceselor pterigoide ale oaselor sfenoide; în acest caz, pacientul simte de obicei durere, în special în cazul fracturilor de-a lungul liniilor Le Fort II și III, uneori însoțite de o serie de simptome menționate mai sus ale unei fracturi a bazei craniului, labirintului etmoid, oaselor nazale, pereților inferiori ai orbitelor și oaselor zigomatice.
La pacienții cu leziuni ale maxilarului superior și ale osului frontal, sunt posibile fracturi ale pereților sinusurilor maxilare, maxilarului inferior și oaselor zigomatice, labirintului etmoid și septului nazal. Prin urmare, în cazul fracturilor combinate ale bazei craniului, maxilarului superior, oaselor zigomatice, septului nazal și oaselor lacrimale, pot apărea lăcrimare intensă și liquoree din nas și urechi.
Combinarea fracturilor maxilarului superior cu leziuni traumatice ale altor părți ale corpului se manifestă clinic, în majoritatea cazurilor, printr-un sindrom deosebit de sever de agravare reciprocă și suprapunere. Pacienții cu o astfel de combinație ar trebui clasificați ca victime cu un risc crescut de a dezvolta complicații septice generale nu numai în regiunea maxilo-facială, ci și în alte focare de afectare cu localizare la distanță (ca urmare a metastazelor infecției), inclusiv cele închise care nu au o legătură anatomică directă cu maxilarele, cavitatea bucală, fața.
Mulți pacienți cu fracturi ale maxilarului superior prezintă un anumit grad de neurită traumatică a ramurilor infraorbitale ale nervului trigemen; unele victime prezintă o excitabilitate electrică scăzută prelungită a dinților de pe partea leziunii.
De o anumită importanță diagnostică este detectarea prin palpare a neregularităților marginilor orbitei (proeminențe în trepte), a crestelor zigomatice-alveolare, a suturilor nazolabiale, precum și a modificărilor marginilor maxilarului superior în timpul radiografiei în proiecții axiale și frontale.
Rezultatele fracturilor maxilare
Rezultatul fracturilor de maxilar depinde de mulți factori: vârsta și starea generală a victimei înainte de accidentare, prezența sindromului de agravare reciprocă, situația de mediu din zona de reședință permanentă a victimei; în special, de prezența unui dezechilibru al elementelor minerale în apă și alimente (GP Ruzin, 1995). Astfel, potrivit lui GP Ruzin, la locuitorii din diferite zone ale regiunii Ivano-Frankivsk, evoluția fracturilor și natura proceselor metabolice studiate sunt aproape identice și pot fi considerate optime, în timp ce în regiunea Amur, procesul de regenerare a țesutului osos și reacțiile metabolice sunt mai lente. Frecvența și natura complicațiilor depind de perioada de adaptare a individului în această zonă. Indicatorii utilizați: indicele de răspuns inflamator (IRI), indicele metabolic (IM), indicele de regenerare (IR) - permit analizarea totalității modificărilor indicatorilor studiați chiar și în cazurile în care modificările fiecăruia dintre ei nu depășesc normele fiziologice. Prin urmare, utilizarea indicilor IVR, MI și RI permite prezicerea cursului unei fracturi, a dezvoltării unei complicații inflamator-infecțioase, elaborarea unui plan de tratament pentru un pacient în scopul optimizării proceselor metabolice, prevenirii complicațiilor și monitorizării calității tratamentului, ținând cont de caracteristicile pacientului și de condițiile externe. De exemplu, pentru regiunea Ivano-Frankivsk, valorile critice ale indicilor sunt: IVR - 0,650, MI - 0,400, RI - 0,400. Dacă se obțin cifre mai mici, este necesară terapia corectivă. Optimizarea metabolică nu este necesară dacă IVR > 0,6755, MI > 0,528, RI > 0,550. Autorul a stabilit că în diferite regiuni valorile indicilor pot varia în funcție de condițiile medico-geografice și biogeochimice care trebuie luate în considerare la analiza lor. Astfel, în regiunea Amur aceste valori sunt mai mici decât în regiunea Ivano-Frankivsk. De aceea, este recomandabil să se efectueze o evaluare a IVR, MI și RI în conjuncție cu un examen clinic și radiologic al pacientului în primele 2-4 zile după accidentare - pentru a identifica nivelul inițial al potențialului regenerativ și a prescrie terapia corectivă necesară, în ziua 10-12 - pentru a clarifica tratamentul efectuat, în ziua 20-22 - pentru a analiza rezultatele tratamentului și a prezice caracteristicile reabilitării.
Conform medicului de familie Ruzin, în regiunile cu stări de hipo- și disconfort, prezența unui dezechilibru al componentelor minerale și al compoziției de aminoacizi a proteinelor în perioada de adaptare, este necesară includerea în complexul de tratament a anabolizantelor și adaptogenelor. Dintre toți factorii fizici utilizați de acesta, radiațiile laser au avut cel mai pronunțat efect pozitiv.
Pe baza cercetărilor sale, autorul rezumă recomandările practice după cum urmează:
- Este recomandabil să se utilizeze teste care caracterizează condițiile metabolismului și procesul reparator: indicele de răspuns inflamator (IRI), indicele metabolic (IM), indicele de regenerare (IR).
- Dacă RVI este sub 0,675, este necesară utilizarea antibioticelor osteotrope; dacă RVI este peste 0,675, cu imobilizare la timp și adecvată, terapia cu antibiotice nu este indicată.
- Dacă valorile MI și RI sunt mai mici de 0,400, este necesară o terapie care include un complex de medicamente și agenți care stimulează metabolismul proteinelor și mineralelor.
- La valori IVR scăzute, utilizarea procedurilor termice locale (UHF) este contraindicată până la rezolvarea sau drenarea focarului inflamator.
- În cazul tratamentului pacienților cu fracturi ale maxilarului inferior în condiții medicale și geografice nefavorabile, în special în perioada de adaptare, trebuie prescrise adaptogene, anabolizante și antioxidanți.
- Pentru a rezolva rapid infiltratul și a reduce durata durerii, este recomandabil să se utilizeze iradierea cu laser în primele 5-7 zile după accidentare.
- Pentru a optimiza tratamentul pacienților cu fractură a maxilarului inferior și a reduce durata spitalizării, este necesară organizarea sălilor de reabilitare și asigurarea continuității în toate etapele tratamentului.
Cu îngrijire pre-spitalicească, medicală și specializată la timp, rezultatele fracturilor de maxilar la adulți sunt favorabile. De exemplu, VF Chistyakova (1980), utilizând un complex de antioxidanți pentru tratamentul fracturilor necomplicate ale maxilarului inferior, a reușit să reducă durata spitalizării pacienților cu 7,3 zile-pat, iar VV Lysenko (1993), la tratarea fracturilor deschise, adică evident infectate cu microflora orală, utilizând un aerosol intraoral de spumă de nitazol, a redus procentul de osteomielită traumatică de 3,87 ori, reducând totodată și perioada de utilizare a antibioticelor. Conform lui K. S. Malikov (1983), la compararea imaginii radiografice a procesului de regenerare reparativă a maxilarului inferior cu indicii autoradiografici, s-a stabilit un model specific în metabolismul mineral osos: o creștere a intensității includerii izotopului radioactiv 32P și 45Ca în regeneratul osos al maxilarului inferior afectat este însoțită de apariția unor zone radiografice de calcificare în secțiunile terminale ale fragmentelor; Dinamica absorbției radiofarmaceuticelor are loc sub forma a două faze de concentrație maximă a compușilor marcați 32P și 45Ca în zona leziunii. Pe măsură ce fragmentele osoase se vindecă în fracturile maxilarului inferior, gradul de intensitate al includerii izotopilor 32P, 45Ca în zona leziunii crește. Concentrația maximă a compușilor radioactivi osteotropi în secțiunile terminale ale fragmentelor se observă în a 25-a zi după leziunea maxilarului. Acumularea de macro- și microelemente în secțiunile terminale ale fragmentelor maxilarului inferior are un caracter fazic. Prima creștere a concentrației de minerale se observă în zilele 10-25, a doua în zilele 40-60. În etapele ulterioare ale regenerării reparative (120 de zile), metabolismul mineralelor în zona fracturii începe să se apropie treptat de parametrii normali, iar până în a 360-a zi este complet normalizat, ceea ce corespunde procesului de reorganizare finală a calusului osos care a conectat fragmentele maxilarului inferior. Autorul a constatat că alinierea anatomică corectă și la timp a fragmentelor și fixarea lor chirurgicală fiabilă (de exemplu, cu o sutură osoasă) duce la fuziunea osoasă timpurie (25 de zile) a fragmentelor maxilarului inferior și la restaurarea (după 4 luni) a structurii normale a țesutului osos nou format, iar studiul acesteia prin metode de cercetare biochimică și spectrală în comparație cu datele morfologice și autoradiografice a arătat că gradul de saturație a microstructurilor calusului cu minerale crește treptat odată cu maturarea țesutului osos.
În cazul utilizării intempestive a tratamentului complex, pot apărea complicațiile menționate mai sus și alte complicații inflamatorii (sinuzită, artrită, granulom migrator etc.), se pot forma articulații false, pot apărea desfigurări cosmetice ale feței, pot apărea tulburări de mestecat și vorbire și se pot dezvolta alte boli neinflamatorii care necesită tratament complex și pe termen lung.
În cazurile de fracturi multiple de maxilar la persoanele în vârstă și senile, se observă adesea fuziune întârziată, pseudoartroză, osteomielită etc.
În unele cazuri, tratamentul complicațiilor posttraumatice necesită utilizarea unor structuri ortopedice complexe, în concordanță cu natura afecțiunilor funcționale și anatomo-cosmetice, precum și intervenții chirurgicale reconstructive (osteoplastie, refractură și osteosinteză, artroplastie etc.).
Diagnosticul fracturii maxilarului superior
Diagnosticul radiografic al fracturilor maxilare este adesea foarte dificil, deoarece radiografiile în proiecția laterală arată o suprapunere a două oase maxilare. Prin urmare, radiografiile maxilarului sunt de obicei realizate într-o singură proiecție (sagitală) (radiografie de topografie), acordându-se atenție contururilor crestei alveolare zigomatice, marginii infraorbitale și marginilor sinusurilor maxilare. Încălcarea acestora (ondulații și zig-zaguri) indică o fractură a maxilarului.
În caz de disjuncție craniofacială (fractură de-a lungul liniei Le Fort III), radiografia scheletului facial în proiecția axială este de mare ajutor în stabilirea diagnosticului. În ultimii ani, tomografia și radiografia panoramică au fost utilizate cu succes și ele.
În ultimii ani au apărut tehnologii de diagnostic (tomografie computerizată, imagistică prin rezonanță magnetică) care permit diagnosticarea simultană a leziunilor atât la nivelul craniului facial, cât și la cel cranian. Astfel, Y. Raveh și colab. (1992), T. Vellemin, I. Mario (1994) au împărțit fracturile oaselor frontale, maxilare, etmoidale și orbitei în două tipuri și un subtip - (1a). Tipul I include fracturile fronto-nazal-etmoidale și medial-orbitale fără leziuni ale oaselor bazei craniului. În subtipul 1a, la acestea se adaugă lezarea peretelui medial al canalului optic și compresia nervului optic.
Tipul II include fracturi fronto-nazal-etmoidale și medial-orbitale care implică baza craniului; în acest caz, părțile interne și externe ale craniului facial și cranian sunt afectate cu deplasarea intracraniană a peretelui posterior al sinusului frontal, a părții anterioare a bazei craniului, a peretelui superior al orbitei, a oaselor temporale și sfenoide și a regiunii șeii turcice; există rupturi ale durei mater. Acest tip de leziune se caracterizează prin scurgerea lichidului cefalorahidian, proeminența herniară a țesutului cerebral din spațiul fracturat, formarea de telecant bilateral cu extinderea regiunii interorbitale și compresia și deteriorarea nervului optic.
Un astfel de diagnostic detaliat al traumatismelor craniofaciale complexe permite, la 10-20 de zile după accidentare, compararea simultană a fragmentelor osoase de la baza craniului și a feței, ceea ce face posibilă reducerea duratei de spitalizare a victimelor și a numărului de complicații.
Ce trebuie să examinăm?
Cum să examinăm?
Cine să contactați?
Acordarea de asistență victimelor cu traumatisme maxilo-faciale
Tratamentul pacienților cu fracturi de maxilar implică restabilirea formei și funcției pierdute cât mai repede posibil. Soluția la această problemă include următoarele etape principale:
- alinierea fragmentelor deplasate,
- fixarea lor în poziția corectă;
- stimularea regenerării țesutului osos în zona fracturii;
- prevenirea diferitelor tipuri de complicații (osteomielită, pseudoartroză, sinuzită traumatică, flegmon sau abces perimaxilar etc.).
Îngrijirea specializată pentru fracturile de maxilar trebuie acordată cât mai curând posibil (în primele ore după accidentare), deoarece repoziționarea și fixarea la timp a fragmentelor oferă condiții mai favorabile pentru regenerarea osoasă și vindecarea țesuturilor moi deteriorate ale cavității bucale și, de asemenea, ajută la oprirea sângerării primare și la prevenirea dezvoltării complicațiilor inflamatorii.
Organizarea asistenței acordate victimelor cu traumatisme maxilo-faciale trebuie să asigure continuitatea măsurilor medicale pe întregul traseu al victimei de la locul incidentului până la instituția medicală, cu evacuare obligatorie la destinație. Amploarea și natura asistenței acordate pot varia în funcție de situația de la locul incidentului, de amplasarea centrelor și instituțiilor medicale.
Se face o distincție între:
- primul ajutor, care se acordă direct la locul accidentului, la posturile medicale și este efectuat de către victime (în ordinea autoajutorării sau a asistenței reciproce), de către un infirmier sau de către un instructor medical;
- îngrijiri premedicale acordate de un paramedic sau o asistentă medicală și care vizează completarea măsurilor de prim ajutor;
- primul ajutor medical, care trebuie acordat, dacă este posibil, în termen de 4 ore de la momentul accidentării; acesta se efectuează de către medici nespecialiști (în spitalele raionale, în centrele medicale și în stațiile de ambulanță);
- îngrijiri chirurgicale calificate, care trebuie acordate în instituții medicale în termen de cel mult 12-18 ore de la producerea accidentării;
- îngrijiri specializate care trebuie acordate într-o instituție specializată în termen de o zi de la accidentare. Intervalurile orare stabilite pentru acordarea diferitelor tipuri de îngrijiri sunt optime.
 [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
[ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
Primul ajutor la fața locului
Rezultatele favorabile ale tratamentului leziunilor maxilo-faciale depind în mare măsură de calitatea și promptitudinea primului ajutor. Nu numai sănătatea, ci uneori viața victimei, în special în caz de sângerare sau asfixie, depinde de organizarea corectă a acestuia. Adesea, una dintre principalele caracteristici ale leziunilor maxilo-faciale este discrepanța dintre tipul victimei și gravitatea leziunii. Este necesar să se atragă atenția populației asupra acestei caracteristici prin desfășurarea activității de educație pentru sănătate (în sistemul Crucii Roșii, în timpul cursurilor de apărare civilă).
Serviciul medical ar trebui să acorde o mare atenție instruirii în tehnicile de prim ajutor, în special pentru lucrătorii din acele industrii în care incidența accidentărilor este destul de mare (minerit, agricultură etc.).
Când se acordă primul ajutor unei victime cu o leziune facială la locul incidentului, în primul rând este necesar să se așeze victima într-o poziție care previne asfixierea, adică să se întindă pe o parte, cu capul îndreptat spre rană sau cu fața în jos. Apoi, pe rană trebuie aplicat un bandaj aseptic. În cazul arsurilor chimice ale feței (acizi sau alcali), este necesar să se spele imediat suprafața arsă cu apă rece pentru a îndepărta resturile substanțelor care au provocat arsura.
După acordarea primului ajutor la locul incidentului (post medical), victima este evacuată la un punct de asistență medicală, unde primul ajutor este acordat de personal medical de nivel mediu.
Mulți pacienți cu leziuni maxilo-faciale pot ajunge singuri la centre medicale situate în apropierea locului incidentului (centre medicale ale fabricilor, uzinelor). Victimele care nu se pot deplasa singure sunt transportate la instituții medicale, respectând regulile de prevenire a asfixiei și a sângerărilor.
Primul ajutor pentru leziunile regiunii maxilo-faciale poate fi acordat de către personal medical de nivel mediu chemat la locul incidentului.
 [ 9 ]
[ 9 ]
Prim ajutor
La fel ca ajutorul de urgență, ajutorul salvator de vieți se acordă la locul accidentului, la posturile medicale, în centrele de sănătate, în stațiile paramedicale și paramedico-obstetrice. În acest caz, eforturile ar trebui să fie îndreptate în primul rând spre oprirea sângerării, prevenirea asfixiei și a șocului.
Lucrătorii medicali de nivel mediu (tehnician dentar, paramedic, moașă, asistent medical) trebuie să cunoască elementele de bază ale diagnosticării leziunilor faciale, elementele de prim ajutor și specificul transportului pacienților.
Cantitatea de îngrijiri pre-spitalicești depinde de natura leziunii, de starea pacientului, de mediul în care se acordă această îngrijire și de calificările lucrătorilor medicali.
Personalul medical trebuie să determine momentul, locul și circumstanțele accidentării; după examinarea victimei, să stabilească un diagnostic preliminar și să efectueze o serie de măsuri terapeutice și preventive.
Combaterea sângerării
Rețeaua bogată de vase de sânge din regiunea maxilo-facială creează condiții favorabile pentru apariția sângerărilor în leziunile faciale. Sângerarea poate apărea nu numai în exterior sau în cavitatea bucală, ci și în profunzimea țesuturilor (latentă).
În caz de sângerare din vasele mici, rana poate fi tamponată și se poate aplica un bandaj compresiv (dacă acest lucru nu provoacă amenințarea cu asfixie sau deplasarea fragmentelor de maxilar). Un bandaj compresiv poate fi utilizat pentru a opri sângerarea în majoritatea leziunilor regiunii maxilo-faciale. În cazurile de leziuni ale ramurilor mari ale arterei carotide externe (linguală, facială, maxilară, temporală superficială), sângerarea temporară poate fi oprită în caz de urgență folosind presiunea cu degetele.
Prevenirea asfixiei și metode de combatere a acesteia
În primul rând, este necesar să se evalueze corect starea pacientului, acordând atenție naturii respirației și poziției sale. În acest caz, se poate detecta asfixie, al cărei mecanism poate fi diferit:
- deplasarea limbii înapoi (luxație);
- închiderea lumenului traheei de către cheaguri de sânge (obstructivă);
- compresia traheei de către hematom sau țesut edematos (stenoză);
- închiderea intrării în laringe cu o lambă suspendată de țesut moale din palat sau limbă (valvulară);
- aspirarea sângelui, a vărsăturilor, a solului, a apei etc. (aspirație).
Pentru a preveni asfixierea, pacientul trebuie să fie așezat, ușor aplecat înainte și cu capul în jos; în caz de leziuni multiple grave și pierderea conștienței, se va întinde pe spate, întorcând capul spre leziune sau într-o parte. Dacă leziunea permite, pacientul poate fi întins cu fața în jos.
Cea mai frecventă cauză a asfixiei este retracția limbii, care apare atunci când corpul maxilarului inferior, în special bărbia, este strivit în fracturi duble mentale. Una dintre metodele eficiente de combatere a acestei asfixii (luxații) este fixarea limbii cu o ligatură de mătase sau străpungerea acesteia cu un ac de siguranță sau o agrafă de păr. Pentru a preveni asfixia obstructivă, este necesară examinarea atentă a cavității bucale și îndepărtarea cheagurilor de sânge, a corpurilor străine, a mucusului, a resturilor alimentare sau a vărsăturilor.
Măsuri anti-șoc
Măsurile de mai sus ar trebui să includă în primul rând oprirea la timp a sângerării, eliminarea asfixiei și implementarea imobilizării pentru transport.
Lupta împotriva șocului în leziunile regiunii maxilo-faciale include o gamă largă de măsuri efectuate în cazurile de șoc cauzate de leziuni ale altor zone ale corpului.
Pentru a preveni infectarea ulterioară a plăgii, este necesară aplicarea unui bandaj de tifon aseptic (protector) (de exemplu, un ambalaj individual). Trebuie reținut că, în cazul fracturilor osoase faciale, bandajul nu trebuie strâns prea tare pentru a evita deplasarea fragmentelor, în special în cazul fracturilor maxilarului inferior.
Lucrătorilor medicali de nivel mediu le este interzisă suturarea rănilor țesuturilor moi în cazul oricăror leziuni faciale. În cazul plăgilor deschise ale regiunii maxilo-faciale, inclusiv toate fracturile maxilarului din interiorul arcadei dentare, este obligatorie în această etapă a acordării asistenței administrarea a 3000 AE de ser antitetanic Bezredko.
Pentru imobilizarea în timpul transportului, se aplică bandaje de fixare - un bandaj obișnuit de tifon, un bandaj tip sling, un bandaj circular, un bandaj rigid pentru bărbie sau un bandaj standard de transport, format dintr-un bandaj pentru bărbie și o cască moale pentru cap.
Dacă medicul nu dispune de aceste mijloace standard, poate folosi o bonetă hipocratică obișnuită din tifon (bandaj) în combinație cu un bandaj de tifon tip sling; totuși, în cazurile în care pacientul este transportat pe o distanță lungă la o instituție specializată, este mai potrivit să se aplice un bandaj de tip sling din ipsos.
Este necesar să se completeze clar trimiterea către instituția medicală, indicând tot ce s-a făcut pacientului și să se asigure metoda corectă de transport.
Dacă istoricul medical al pacientului indică pierderea conștienței, examinarea, asistența și transportul trebuie efectuate numai în poziție culcat.
Echipamentul postului de prim ajutor trebuie să includă tot ce este necesar pentru acordarea primului ajutor în caz de leziuni faciale, inclusiv hrănirea și potolirea setei pacientului (o cană de băut etc.).
În cazul unui aflux masiv de victime (ca urmare a accidentelor, dezastrelor etc.), evacuarea corectă a acestora și sortarea pentru transport (de către un paramedic sau asistent medical) sunt foarte importante, adică stabilirea ordinii de evacuare și determinarea poziției victimelor în timpul transportului.
 [ 10 ]
[ 10 ]
Prim ajutor
Primul ajutor medical este acordat de medicii spitalelor regionale, raionale, rurale, centrelor medicale centrale, raionale și orășenești etc.
Sarcina principală în acest caz este de a oferi asistență salvatoare: combaterea sângerării, asfixiei și șocului, verificarea și, dacă este necesar, corectarea sau înlocuirea bandajelor aplicate anterior.
Combaterea sângerării se realizează prin ligatura vaselor din rană sau prin tamponarea strânsă a acesteia. În cazul unei sângerări masive din „cavitatea bucală”, care nu poate fi oprită prin mijloace convenționale, medicul trebuie să efectueze o traheotomie urgentă și să tamponeze strâns cavitatea bucală și faringele.
Dacă apar semne de sufocare, măsurile de tratament sunt determinate în funcție de cauza care le-a provocat. În caz de asfixie prin dislocare, limba este suturată. O examinare amănunțită a cavității bucale și îndepărtarea cheagurilor de sânge și a corpilor străini elimină amenințarea asfixiei obstructive. Dacă, în ciuda măsurilor indicate, asfixia persistă, este indicată o traheotomie urgentă.
Măsurile antișoc se efectuează conform regulilor generale ale chirurgiei de urgență.
Apoi, în cazul fracturilor maxilarului, este necesară aplicarea unui bandaj de fixare pentru a efectua imobilizarea de transport (temporară) și administrarea pacientului de băut în mod obișnuit sau folosind o cană de băut cu un tub de cauciuc atașat la cioc.
Metode de fixare temporară a fragmentelor de maxilar
În prezent, există următoarele metode de imobilizare temporară (de transport) a fragmentelor de maxilar:
- chingi pentru bărbie;
- bandaj tip chingă sau bandaj adeziv tip gips;
- ligatură intermaxilară cu sârmă sau fir de plastic;
- set standard și altele. de exemplu, ligatură continuă în formă de opt, ligatură lingual-labială, ligatură Y. Galmosh, ligatură continuă cu sârmă conform lui Stout, Ridson, Obwegeser, Elenk, descrisă destul de bine de Y. Galmosh (1975).
Alegerea metodei de imobilizare temporară a fragmentelor este determinată de localizarea fracturilor, numărul acestora, starea generală a victimei și prezența unor dinți suficient de stabili pentru a fixa atela sau bandajul.
În cazul unei fracturi a procesului alveolar al maxilarului superior sau inferior, după alinierea fragmentelor, se utilizează de obicei un bandaj extern de tifon, asemănător unei chingi, care apăsă maxilarul inferior spre cel superior.
Pentru toate fracturile corpului maxilarului superior, după reducerea fragmentelor, se plasează o lingură metalică tip atelă AA Limberg pe maxilarul superior sau se aplică un bandaj tip chingă pe maxilarul inferior.
Dacă nu există dinți în maxilarul superior, se aplică o căptușeală de stens sau ceară pe gingii.
Dacă pacientul are proteze dentare, acestea sunt folosite ca distanțiere între arcadele dentare și se aplică suplimentar un bandaj tip chingă. În secțiunea anterioară a rândurilor dentare din plastic, trebuie făcută o gaură cu un cutter pentru gura unui pahar de băut, a unui tub de drenaj sau a unei lingurițe, pentru a asigura că pacientul poate mânca.
Dacă există dinți pe ambele maxilare, atunci în cazul fracturilor corpului maxilarului inferior, fragmentele sunt întărite cu un bandaj de ligatură intermaxilară, o chingă rigidă standard sau o atelă de ipsos, care este plasată pe maxilarul inferior și atașată la bolta craniană.
În cazul fracturilor în zona proceselor condilare ale maxilarului inferior, se utilizează o ligatură intraorală sau un bandaj rigid cu tracțiune elastică la nivelul cepului victimei. În cazurile de fracturi ale proceselor condilare cu malocluzie (deschisă), maxilarul inferior se fixează cu un distanțier între ultimii molari mari antagonizanți. Dacă nu există dinți pe maxilarul inferior afectat, se pot utiliza proteze dentare în combinație cu o chingă rigidă; dacă nu există proteze, se utilizează o chingă rigidă sau un bandaj circular de tifon.
În cazul fracturilor combinate ale maxilarului superior și inferior, se utilizează metodele descrise mai sus de fixare separată a fragmentelor, de exemplu, atela Rauer-Urbanskaya în combinație cu legarea dinților la capetele fragmentelor maxilarului inferior. Ligatura trebuie să acopere doi dinți pe fiecare fragment în formă de opt. Dacă nu există riscul de sângerare intraorală, retracția limbii, vărsături etc., se poate utiliza o chingă rigidă.
În etapa acordării primului ajutor medical, este necesar să se decidă corect momentul și metoda de transport al victimei și, dacă este posibil, să se determine scopul evacuării. În prezența fracturilor complicate și multiple ale oaselor faciale, este recomandabil să se reducă la minimum numărul de „etape de evacuare”, trimițând acești pacienți direct la secțiile maxilo-faciale cu internare ale spitalelor republicane, regionale și provinciale (orășenești).
În cazul traumatismelor combinate (în special traumatismele craniene), problema transportului pacientului trebuie decisă cu atenție, chibzuință și împreună cu specialiștii relevanți. În aceste cazuri, este mai potrivit să se apeleze la specialiști din instituțiile regionale sau orășenești pentru consultații la spitalul raional rural decât să se transporte acolo pacienții cu comoție cerebrală sau contuzie cerebrală.
Dacă există un medic stomatolog în spitalul local, primul ajutor pentru afecțiuni precum leziuni nepenetrante ale țesuturilor moi ale feței care nu necesită intervenție chirurgicală plastică primară, fracturi dentare, fracturi ale proceselor alveolare ale maxilarului superior și inferior, fracturi simple necomplicate ale maxilarului inferior fără deplasare, fracturi ale oaselor nazale care nu necesită reducere, luxații ale maxilarului inferior care au fost reduse cu succes, arsuri faciale de gradul I și II, poate fi suplimentat cu elemente de îngrijire specializată.
Pacienții cu traumatisme faciale combinate, în special dacă există o comoție cerebrală, ar trebui internați în spitalele raionale. Atunci când se decide transportul lor în primele ore după accidentare către secții specializate, trebuie luată în considerare starea generală a pacientului, tipul de transport, starea drumului și distanța până la unitatea medicală. Cel mai potrivit tip de transport pentru acești pacienți poate fi considerat un elicopter și, dacă drumurile sunt în stare bună, ambulanțe specializate.
După acordarea primului ajutor în spitalul raional, pacienții cu fracturi ale maxilarului superior și inferior, traumatisme multiple ale oaselor faciale complicate de traumatisme de orice localizare, leziuni penetrante și extinse ale țesuturilor moi care necesită intervenții chirurgicale plastice primare sunt trimiși la secțiile specializate ale spitalului raional, orășenesc sau regional. Întrebarea unde ar trebui trimis pacientul - la spitalul raional (dacă există medici stomatologi acolo) sau la secția maxilo-facială a celui mai apropiat spital - se decide în funcție de condițiile locale.
Îngrijire chirurgicală calificată
Îngrijirea chirurgicală calificată este oferită de chirurgi și traumatologi în clinicile ambulatorii, centrele de traumatologie, departamentele chirurgicale sau de traumatologie ale spitalelor orășenești sau raionale. Aceasta ar trebui acordată în primul rând acelor victime care au nevoie de ea pentru indicații vitale. Printre aceștia se numără pacienții cu semne de șoc, sângerare, pierdere acută de sânge și asfixie. De exemplu, dacă, în cazul sângerării neoprite din vasele mari ale regiunii maxilo-faciale sau al sângerării care a apărut în etapele anterioare, nu este posibilă ligatura fiabilă a vasului care sângerează, atunci se ligează artera carotidă externă de pe partea corespunzătoare. În această etapă a îngrijirii, toate victimele cu leziuni ale regiunii maxilo-faciale sunt împărțite în trei grupe.
Primul grup - cei care necesită doar asistență chirurgicală (leziuni ale țesuturilor moi fără defecte reale, arsuri de gradul I și II, degerături faciale); pentru aceștia, această etapă de tratament este cea finală.
Al doilea grup - cei care necesită tratament specializat (leziuni ale țesuturilor moi care necesită intervenții chirurgicale plastice; leziuni ale oaselor faciale; arsuri de gradul trei și patru și degerături faciale care necesită tratament chirurgical); după îngrijiri chirurgicale de urgență, aceștia sunt transportați la spitale maxilo-faciale.
Al treilea grup include victimele netransportabile, precum și persoanele cu leziuni combinate în alte zone ale corpului (în special leziuni cerebrale traumatice), care sunt în frunte în ceea ce privește gravitatea.
Unul dintre motivele pentru tratamentul chirurgical repetat al unei plăgi este intervenția fără examinare radiologică prealabilă. Dacă există suspiciunea de fracturi ale oaselor faciale, aceasta este obligatorie. Capacitatea regenerativă crescută a țesuturilor faciale permite efectuarea intervenției chirurgicale cu conservarea maximă a țesuturilor.
Atunci când acordă îngrijiri chirurgicale calificate victimelor din grupa II care vor fi trimise la instituții medicale specializate (în absența contraindicațiilor pentru transport), chirurgul trebuie:
- pentru a efectua anestezie prelungită a locului fracturii; sau chiar mai bine - anestezie prelungită a întregii jumătăți a feței, fie folosind metoda lui P. Yu. Stolyarenko (1987): printr-o injecție cu ac sub marginea osoasă de pe marginea inferioară a arcului zigomatic la joncțiunea procesului temporal al osului zigomatic cu procesul zigomatic al osului temporal;
- injectați rana cu antibiotice, administrați antibiotice intern;
- efectuați cea mai simplă imobilizare pentru transport, de exemplu, aplicați un bandaj standard pentru transport;
- asigurați-vă că nu există sângerări din rană, asfixie sau risc de asfixie în timpul transportului;
- monitorizarea administrării serului antitetanic;
- asigurarea transportului corespunzător către o unitate medicală specializată însoțit de personal medical (stabilirea tipului de transport, a poziției pacientului);
- indicați clar în documentele însoțitoare tot ce i s-a făcut pacientului.
În cazurile în care există contraindicații pentru trimiterea victimei la o altă instituție medicală (Grupa III), acesteia i se oferă asistență calificată în departamentul chirurgical cu implicarea medicilor stomatologi din spitale sau clinici, care sunt obligați
Chirurgii generaliști și traumatologii, la rândul lor, trebuie să fie familiarizați cu elementele de bază ale acordării asistenței în caz de traumatisme ale regiunii maxilo-faciale, să respecte principiile tratamentului chirurgical al plăgilor faciale și să cunoască metodele de bază de imobilizare prin transport a fracturilor.
Tratamentul victimelor cu răni combinate la nivelul feței și al altor zone într-un spital chirurgical (traumatologic) trebuie efectuat cu participarea unui chirurg maxilo-facial.
Dacă un spital raional are o secție maxilo-facială sau un cabinet stomatologic, șeful secției (medicul dentist) trebuie să fie responsabil pentru starea și organizarea îngrijirii stomatologice traumatologice în raion. Pentru înregistrarea corectă a traumatismelor maxilo-faciale, medicul dentist trebuie să stabilească legătura cu stațiile de feldșer și spitalele raionale. În plus, trebuie efectuată o analiză a rezultatelor tratamentului pacienților cu traumatisme faciale care se aflau în instituțiile raionale și regionale.
Pacienții cu leziuni faciale complexe și complicate sunt trimiși la departamentul maxilo-facial dacă este necesară o intervenție chirurgicală plastică primară a țesuturilor moi și dacă se utilizează cele mai noi metode de tratare a fracturilor osoase faciale, inclusiv grefa osoasă primară.
Îngrijire de urgență specializată și tratament ulterioară pentru fractura de maxilar
Acest tip de îngrijire este acordat în secțiile maxilo-faciale cu internare ale spitalelor republicane, regionale, provinciale, orășenești, în clinicile de chirurgie stomatologică ale universităților de medicină, în institutele de cercetare stomatologică, în secțiile maxilo-faciale ale institutelor de cercetare traumatologie și ortopedie.
Când victimele sunt internate în departamentul de internare al spitalului, este recomandabil să se identifice trei grupuri de sortare (conform lui VI Lukyanenko):
Primul grup - cei care necesită măsuri urgente, îngrijiri calificate sau specializate în sala de operație sau în sala de operație: răniții la nivelul feței cu sângerări continue de sub bandaje sau din cavitatea bucală; cei aflați în stare de asfixie sau cu respirație externă instabilă, după traheotomie cu tamponadă strânsă a cavității bucale și a faringelui, cei aflați în stare de inconștiență. Aceștia sunt trimiși mai întâi pe targă în sala de operație sau în sala de operație.
Al doilea grup - cei care necesită clarificarea diagnosticului și determinarea gravității principale a leziunii. Aceștia includ răniți cu leziuni combinate la nivelul maxilarului și feței, organelor ORL, craniului, organelor vederii etc.
Al treilea grup - cei care urmează să fie îndrumați către departament în a doua prioritate. Acest grup include toate victimele care nu au fost incluse în primele două grupuri.
Înainte de începerea tratamentului chirurgical, victima trebuie examinată clinic și radiologic. Pe baza datelor obținute, se stabilește amploarea intervenției.
Tratamentul chirurgical, indiferent dacă este precoce, întârziat sau tardiv, trebuie să fie imediat și, dacă este posibil, complet, incluzând chirurgia plastică locală pe țesuturi moi și chiar grefa osoasă a maxilarului inferior.
După cum subliniază AA Skager și TM Lurye (1982), natura blastemului regenerativ (osteogenică, condrogenică, fibroasă, mixtă) este determinată de activitatea oxibiotică a țesuturilor din zona de fractură, în legătură cu care toți factorii traumatici și terapeutici afectează viteza și calitatea osteogenezei reparative în principal prin alimentarea locală cu sânge. Ca urmare a leziunilor, există întotdeauna tulburări circulatorii de natură locală (zona plăgii și a fracturii), regională (zona maxilo-facială) sau generală (șoc traumatic). Tulburările circulatorii locale și regionale sunt de obicei mai prelungite, în special în absența imobilizării fragmentelor și a apariției complicațiilor inflamatorii. Drept urmare, reacția reparatorie a țesuturilor este distorsionată.
În condiții de alimentare adecvată cu sânge a zonei afectate, în condiții de stabilitate a fragmentelor, are loc formarea primară, așa-numita formare de țesut osos angiogenic. În condiții vasculare-regenerative mai puțin favorabile, care se creează în principal în absența stabilității în zona joncțiunii fragmentelor, a țesutului conjunctiv sau a țesutului cartilaginos, se formează regeneratul, adică are loc „osteosinteza reparativă”, în special în absența alinierii la timp și corecte a fragmentelor. Acest curs de regenerare reparativă necesită mai multe resurse tisulare și timp. Se poate încheia cu fuziunea osoasă secundară a fracturii, dar în acest caz, țesutul conjunctiv cicatricial cu focare de inflamație cronică persistă uneori mult timp sau rămâne pentru totdeauna în zona fracturii, ceea ce se poate manifesta clinic sub forma exacerbării osteomielitei traumatice.
Din punctul de vedere al optimizării complexului vascular-regenerativ, repoziționarea și fixarea închisă a fragmentelor osoase faciale prezintă un avantaj față de osteosinteza deschisă cu expunere largă a capetelor fragmentelor.
Prin urmare, următoarele principii stau la baza tratamentului modern al fracturilor osoase:
- comparare perfect precisă a fragmentelor;
- aducerea fragmentelor de-a lungul întregii suprafețe de fractură într-o poziție de contact strâns (ciocnire între ele);
- fixare puternică a fragmentelor repoziționate și a suprafețelor lor de contact, eliminând sau aproape eliminând orice mobilitate vizibilă între acestea pe întreaga perioadă necesară vindecării complete a fracturii;
- menținerea mobilității articulațiilor temporomandibulare dacă chirurgul are un dispozitiv pentru repoziționarea extraorală și fixarea fragmentelor maxilarului inferior.
Acest lucru asigură o fuziune mai rapidă a fragmentelor osoase. Respectarea acestor principii asigură fuziunea primară a fracturii și permite perioade de tratament mai scurte pentru pacienți.
Măsuri suplimentare de tratament general și local pentru fracturile recente complicate de inflamație
Îngrijirea specializată pentru leziunile maxilo-faciale implică o serie de măsuri menite să prevină complicațiile și să accelereze regenerarea țesutului osos (tratamente fizioterapeutice, terapie prin exerciții fizice, terapie cu vitamine etc.). De asemenea, toți pacienții trebuie să beneficieze de nutriția necesară și de o îngrijire orală adecvată. În departamentele mari, se recomandă alocarea unor secții speciale pentru pacienții cu traumă.
În toate tipurile de asistență, este necesară completarea clară și corectă a documentației medicale.
Măsurile de prevenire a complicațiilor includ administrarea de ser antitetanic, administrarea locală de antibiotice în perioada preoperatorie, igienizarea cavității bucale, imobilizarea temporară a fragmentelor (în măsura posibilului). Este important de reținut că infecția în fracturile din arcada dentară poate apărea nu numai în cazul rupturii membranei mucoase sau al deteriorării pielii, ci și în prezența focarelor inflamatorii periapicale ale dinților situați în zona fracturii sau în imediata apropiere a acesteia.
Dacă este necesar, pe lângă aplicarea unui bandaj de transport standard, se efectuează o fixare intermaxilară prin legarea dinților.
Metoda de anestezie este selectată în funcție de situație și de numărul de pacienți internați. Pe lângă starea generală a pacientului, este necesar să se ia în considerare localizarea și natura fracturii, precum și timpul estimat a fi petrecut pentru fixarea ortopedică sau osteosinteză. În majoritatea cazurilor de fracturi ale corpului și ramurii maxilarului (cu excepția fracturilor înalte ale procesului condilar, însoțite de dislocarea capului maxilarului inferior), se poate utiliza anestezia locală de conducere și infiltrație. Anestezia de conducere se efectuează cel mai bine în zona deschiderii ovale (dacă este necesar pe ambele părți) pentru a dezactiva nu numai ramurile senzoriale, ci și cele motorii ale nervului mandibular. Anestezia locală potențată este mai eficientă. Se utilizează, de asemenea, blocarea conducerii extinse și combinarea acesteia cu utilizarea calipsolului în doze subnarcotice.
Pentru a decide ce să faceți cu un dinte situat direct în spațiul de fractură, este necesar să determinați relația dintre rădăcinile sale și planul fracturii. Sunt posibile trei poziții:
- Spațiul de fractură se întinde de-a lungul întregii suprafețe laterale a rădăcinii dintelui - de la gâtul acestuia până la deschiderea vârfului;
- vârful dintelui este situat în spațiul dintre fracturi;
- Spațiul fracturii trece oblic în raport cu axa verticală a dintelui, dar în afara alveolei sale, fără a deteriora parodonțiul și pereții alveolei dentare.
A treia poziție a dintelui este cea mai favorabilă din punct de vedere al prognosticului de consolidare (fără dezvoltarea unei complicații inflamatorii clinic vizibile), iar prima poziție este cea mai puțin favorabilă, deoarece în acest caz există o ruptură a membranei mucoase a gingiei la nivelul gâtului dintelui și o fisură de fractură, provocând o infecție inevitabilă a fragmentelor de maxilar cu microflora patogenă a cavității bucale. Prin urmare, chiar înainte de imobilizare, este necesară extragerea dinților din prima poziție, precum și a celor rupți, dislocați, zdrobiți, distruși de carii, complicați de pulpită sau parodontită cronică. După extracția dintelui, se recomandă izolarea zonei de fractură prin tamponarea alveolei cu tifon iodoform. NM Gordiyuk și colab. (1990) recomandă tamponarea alveolelor cu amnios conservat (într-o soluție de cloramină 2%).
Este foarte important să se determine natura microflorei din zona fracturii și să se examineze sensibilitatea acesteia la antibiotice. Dinții intacți din pozițiile a doua și a treia pot fi lăsați condiționat în spațiul dintre fracturi, dar în acest caz, tratamentul complex ar trebui să includă antibiotice și fizioterapie. Dacă, în timpul unui astfel de tratament, apar primele semne clinice de inflamație în zona fracturii, dintele rămas este tratat conservator, canalele sale radiculare sunt obturate, iar dacă sunt obstrucționate, sunt îndepărtate.
Rudimentele dentare, dinții cu rădăcini neformate și dinții încă neerupți (în special, molarii de trei ani), în absența inflamației din jurul lor, pot fi, de asemenea, lăsate condiționat în zona fracturii, deoarece, așa cum arată experiența noastră și observațiile altor autori, starea de bine din zona dinților rămași în spațiul fracturat, determinată clinic în ziua externării pacientului din spital, este adesea înșelătoare, instabilă, în special în primele 3-9 luni după accidentare. Acest lucru se explică prin faptul că uneori pulpa dinților birrădăcinați situați în zona fracturii, însoțită de deteriorarea fasciculului vasculo-nervos mandibular, suferă modificări inflamatorii-distrofice profunde care termină cu necroză. Când fasciculul vasculo-nervos al unui dinte monoradicular este deteriorat, în majoritatea cazurilor se observă modificări necrotice ale pulpei.
Conform datelor diferiților autori, conservarea dinților în fisura fracturii este posibilă doar la 46,3% dintre pacienți, deoarece restul dezvoltă parodontită, resorbție osoasă, osteomielită. În același timp, rudimentele dentare și dinții cu rădăcini incomplet formate, conservați cu condiția să nu existe semne de inflamație, au o viabilitate ridicată: după imobilizarea sigură a fragmentelor, dinții continuă să se dezvolte normal (în 97%) și erup în timp util, iar excitabilitatea electrică a pulpei lor este normalizată pe termen lung. Dinții replantați în fisura fracturii mor în medie la jumătate dintre pacienți.
Dacă, pe lângă afectarea zonei maxilo-faciale, există o comoție cerebrală sau o leziune cerebrală, disfuncții ale sistemului circulator, respirator și digestiv etc., se iau măsurile necesare și se prescrie tratamentul adecvat. Adesea este necesar să se recurgă la consultații cu diverși specialiști.
Datorită conexiunii anatomice dintre oasele craniului și feței, toate structurile părții craniene a craniului suferă în caz de traumatisme ale regiunii maxilo-faciale. Forța factorului activ depășește de obicei limita de elasticitate și rezistență a oaselor faciale individuale. În astfel de cazuri, sunt afectate părțile adiacente și mai profunde ale feței și chiar partea craniană a craniului.
O caracteristică a traumatismelor faciale și cerebrale combinate este aceea că leziunile cerebrale pot apărea chiar și fără o lovitură la nivelul părții cerebrale a craniului. Forța traumatică care a cauzat o fractură a osului facial se transmite direct la creierul adiacent, provocând modificări neurodinamice, fiziopatologice și structurale de diferite grade. Prin urmare, leziunile combinate ale regiunii maxilo-faciale și ale creierului pot fi cauzate de impactul unui agent traumatic doar asupra părții faciale a craniului sau simultan asupra părților faciale și cerebrale ale craniului.
Clinic, leziunile craniocerebrale închise se manifestă prin simptome cerebrale generale și locale. Simptomele cerebrale generale includ pierderea conștienței, dureri de cap, amețeli, greață, vărsături, amnezie, iar simptomele locale includ disfuncția nervilor cranieni. Toți pacienții cu antecedente de comoție cerebrală necesită tratament complex cu un neurochirurg sau neurolog. Din păcate, comoția cerebrală combinată cu traumatisme osoase faciale este de obicei diagnosticată doar în cazurile cu simptome neurologice pronunțate.
Complicațiile fracturii de maxilar, prevenirea și tratamentul
Toate complicațiile care apar în urma fracturilor maxilarului pot fi împărțite în generale și locale, inflamatorii și neinflamatorii; în funcție de timp, acestea sunt împărțite în timpurii și îndepărtate (târzii).
Printre complicațiile timpurii frecvente se numără tulburările stării psiho-emoționale și neurologice, modificările sistemului circulator și ale altor sisteme. Prevenirea și tratamentul acestor complicații sunt efectuate de chirurgii maxilo-faciali împreună cu specialiștii relevanți.
Printre complicațiile locale precoce, cele mai frecvent observate sunt disfuncția aparatului masticator (inclusiv articulațiile temporomandibulare), osteomielita traumatică (la 11,7% dintre victime), supurația hematoamelor, limfadenita, artrita, abcesele, flegmonul, sinuzita, consolidarea întârziată a fragmentelor etc.
Pentru a preveni posibilele complicații generale și locale, este recomandabil să se efectueze blocaje trigemino-simpatice și ale sinusurilor carotidiene cu novocaină, care permit dezactivarea zonelor reflexogene extracerebrale, datorită cărora dinamica lichidului cefalorahidian, respirația și circulația cerebrală sunt normalizate.
Blocul trigemino-simpatic se efectuează conform metodei binecunoscute a lui MP Zhakov. Blocul sinusului carotidian se execută după cum urmează: se plasează un suport sub spatele victimei în decubit dorsal, la nivelul omoplaților, astfel încât capul să fie ușor dat pe spate și întors în direcția opusă. Se injectează un ac de-a lungul marginii interioare a mușchiului sternocleidomastoidian, la 1 cm sub nivelul marginii superioare a cartilajului tiroidian (proiecția sinusului carotidian). Pe măsură ce acul avansează, se injectează novocaină. Când fascia fasciculului vasculo-nervos este perforată, se depășește o anumită rezistență și se simte pulsația sinusurilor carotidiene. Se injectează 15-20 ml de soluție de novocaină 0,5%.
Având în vedere riscul crescut de a dezvolta complicații septice la pacienții cu leziuni ale regiunii maxilo-faciale, creierului și altor zone ale corpului, este necesară prescrierea unor doze masive de antibiotice (după un test intradermic pentru toleranță individuală) încă din prima zi după internarea în spital.
Dacă apar complicații din sistemul respirator (care sunt adesea cauza decesului la astfel de pacienți), sunt indicate terapia hormonală și observarea dinamică cu raze X (cu implicarea specialiștilor corespunzători). Îngrijirea specializată pentru astfel de pacienți trebuie acordată de un chirurg maxilo-facial imediat după ce victimele sunt scoase din șoc, dar nu mai târziu de 24-36 de ore de la accidentare.
Diversi factori adversi locali și generali (infecția cavității bucale și a dinților cariați, zdrobirea țesuturilor moi, hematom, fixare insuficient rigidă, epuizarea pacientului din cauza perturbării nutriției normale, stres psiho-emoțional, disfuncția sistemului nervos etc.) contribuie la apariția proceselor inflamatorii. Prin urmare, unul dintre punctele principale ale tratamentului victimei este stimularea procesului de vindecare a fracturii de maxilar prin creșterea capacităților regenerative ale organismului pacientului și prevenirea straturilor inflamatorii în zona afectată.
În ultimii ani, din cauza rezistenței crescute a infecției stafilococice la antibiotice, numărul complicațiilor inflamatorii în leziunile oaselor faciale a crescut. Cel mai mare număr de complicații sub formă de procese inflamatorii apare în fracturile localizate în zona unghiului maxilarului inferior. Acest lucru se explică prin faptul că mușchii masticatori situați de ambele părți ale zonei fracturate se contractă reflexiv, penetrează spațiul și sunt ciupiți între fragmente. Ca urmare a faptului că membrana mucoasă a gingiei în zona unghiului maxilarului inferior este strâns fuzionată cu periostul procesului alveolar și se rupe la cea mai mică deplasare a fragmentelor, se formează porți de intrare pentru infecție, care se deschid constant, prin care microorganisme patogene, saliva, celulele epiteliale exfoliate și mase alimentare intră în spațiul osos. În timpul mișcărilor de înghițire, fibrele musculare ciupite de fragmente se contractă, ca urmare a căruia are loc un flux activ de salivă în adâncimea spațiului osos.
Dovezile creșterii inflamației osoase și a țesuturilor moi sunt de obicei hiperemia rapidă a pielii, durerea, infiltrarea etc.
Dezvoltarea complicațiilor este facilitată de factori precum parodontita (la 14,4% dintre victime), spitalizarea întârziată și acordarea prematură a îngrijirilor specializate, vârsta înaintată a pacienților, prezența bolilor cronice concomitente, obiceiurile proaste (alcoolismul), reactivitatea scăzută a organismului, diagnosticul și alegerea incorecte a metodei de tratament, disfuncția sistemului nervos periferic rezultată în urma unei fracturi (leziuni ale ramurilor nervului trigemen) etc.
Un factor semnificativ care întârzie consolidarea fragmentelor de maxilar este osteomielita traumatică, care, împreună cu alte procese inflamatorii, apare mai ales în cazurile în care repoziționarea și imobilizarea fragmentelor au fost efectuate într-o etapă ulterioară.
Este necesar să se țină cont de faptul că orice leziune provoacă o reacție inflamatorie în jurul plăgii. Indiferent de tipul agentului nociv (fizic, chimic, biologic), mecanismele patogenetice ale procesului inflamator în curs de dezvoltare sunt aceleași și se caracterizează printr-o încălcare a stării microcirculației, a proceselor de oxidare-reducere și acțiunea microorganismelor în țesuturile deteriorate. În cazul leziunilor, contaminarea bacteriană a plăgii este inevitabilă. Severitatea procesului purulent-inflamator depinde de caracteristicile agentului infecțios, de starea imunobiologică a organismului pacientului în momentul introducerii agentului patogen, de gradul tulburărilor vasculare și metabolice ale țesuturilor de la locul leziunii. Rezistența țesuturilor deteriorate la infecția purulentă este redusă drastic, se creează condiții pentru reproducerea agentului patogen și manifestarea proprietăților sale patogene, provocând o reacție inflamatorie și având un efect distructiv asupra țesuturilor.
La locul de acțiune al factorului dăunător, se creează condiții optime pentru activarea enzimelor proteolitice eliberate de microorganisme, țesuturile afectate, leucocite și formarea mediatorilor stimulatori ai inflamației - histamină, serotonină, kinine, heparină, proteine activate etc., care provoacă perturbarea microcirculației, schimbului transcapilar, coagulării sângelui. Proteazele tisulare, produse ale activității microbiene, contribuie la tulburarea proceselor de oxidare-reducere, la separarea respirației tisulare.
Acumularea rezultată de produse suboxidate și dezvoltarea acidozei tisulare duc la tulburări secundare ale microhemodinamicei la locul leziunii și la dezvoltarea deficitului local de vitamine.
Deteriorarea proceselor de regenerare tisulară este deosebit de severă atunci când apare un deficit de vitamina C, ceea ce duce la inhibarea sintezei colagenului din țesutul conjunctiv și a vindecării rănilor; în acest caz, conținutul de vitamina C este redus semnificativ în granulările flasce ale rănilor infectate.
În orice leziune, un rol semnificativ în limitarea procesului inflamator este acordat reacției hemostatice, deoarece formarea unui strat de fibrină și depunerea de substanțe toxice și microorganisme pe suprafața sa previn răspândirea ulterioară a procesului patologic.
Astfel, în cazul complicațiilor purulente ale leziunilor, apare un lanț închis de procese patologice care promovează răspândirea infecției și împiedică vindecarea rănilor. Prin urmare, utilizarea precoce a diferitelor medicamente biologic active cu efecte antiinflamatorii, antimicrobiene, antihipoxice și de stimulare a proceselor reparatorii este justificată patogenetic pentru a reduce complicațiile purulente și a crește eficacitatea tratamentului complex.
Institutul de Cercetare Ortopedică din Kiev al Ministerului Sănătății din Ucraina a efectuat cercetări privind mecanismul de acțiune al substanțelor biologic active și a recomandat ambenul, galascorbinul, kalanchoe și propolisul pentru utilizarea în bolile purulente-inflamatorii.
Spre deosebire de inhibitorii naturali ai proteolizei (trasilol, contrycal, iniprol, tsalol, gordox, pantrypin), amben penetrează ușor toate membranele celulare și poate fi utilizat local sub formă de soluție 1%, intravenos sau intramuscular, la 250-500 mg la fiecare 6-8 ore. În 24 de ore, medicamentul este excretat nemodificat prin rinichi. Aplicat local, pătrunde bine în țesuturi și neutralizează complet fibrinoliza tisulară a țesuturilor deteriorate în 10-15 minute.
În complicațiile purulente-inflamatorii ale fracturilor de maxilar, se utilizează cu succes amoxiclavul - o combinație de acid clavulanic cu amoxicilină, care se administrează intravenos în doză de 1,2 g la fiecare 8 ore sau oral în doză de 375 mg de 3 ori pe zi timp de 5 zile. Pentru pacienții care au suferit intervenții chirurgicale elective, medicamentul este prescris intravenos în doză de 1,2 g o dată pe zi sau oral în aceleași doze.
Activitatea biologică a galascorbinei depășește semnificativ activitatea acidului ascorbic datorită prezenței acidului ascorbic în preparat în combinație cu substanțe cu activitate de vitamina P (polifenoli). Galascorbinul promovează acumularea de acid ascorbic în organe și țesuturi, îngroașă peretele vascular, stimulează procesele de vindecare a rănilor, accelerează regenerarea țesutului muscular și osos și normalizează procesele de oxidare-reducere. Galascorbinul se administrează oral, în doză de 1 g de 4 ori pe zi; local - în soluții proaspăt preparate 1-5% sau sub formă de unguent 5-10%.
Propolisul conține 50-55% rășini vegetale, 30% ceară și 10-18% uleiuri esențiale; include diverse balsamuri, conține acid cinnamic și alcool, taninuri; este bogat în microelemente (cupru, fier, mangan, zinc, cobalt etc.), substanțe antibiotice și vitamine din grupele B, E, C, PP, P și provitamina A; are efect analgezic. Efectul său antibacterian este cel mai pronunțat. Proprietățile antimicrobiene ale propolisului au fost stabilite în raport cu o serie de microorganisme patogene gram-pozitive și gram-negative, remarcându-se capacitatea sa de a crește sensibilitatea microorganismelor la antibiotice, de a modifica proprietățile morfologice, culturale și tinctoriale ale diferitelor tulpini. Sub influența propolisului, rănile se curăță rapid de acoperirea purulentă și necrotică. Se utilizează sub formă de unguent (33 g de propolis și 67 g de lanolină) sau sublingual - sub formă de tablete (0,01 g) de 3 ori pe zi.
Se recomandă și alte măsuri pentru a preveni complicațiile inflamatorii și a stimula osteogeneza. Câteva dintre acestea sunt enumerate mai jos:
- Administrarea antibioticelor (ținând cont de sensibilitatea microflorei) în țesuturile moi din jurul zonei fracturii deschise, începând cu prima zi de tratament. Administrarea locală de antibiotice permite reducerea numărului de complicații de peste 5 ori. Când antibioticele sunt administrate ulterior (în ziua 6-9 și mai târziu), numărul de complicații nu scade, dar eliminarea inflamației deja dezvoltate este accelerată.
- Administrarea intramusculară de antibiotice, dacă este indicat (creșterea infiltratului, creșterea temperaturii corporale etc.).
- Terapie UHF locală din ziua a 2-a până în ziua a 12-a de la momentul leziunii (10-12 minute zilnic), iradiere generală cu cuarț din ziua a 2-a-3-a (aproximativ 20 de proceduri), electroforeză cu clorură de calciu pe zona fracturii - din ziua a 13-a-14-a până la sfârșitul tratamentului (până la 15-20 de proceduri).
- Administrarea orală de multivitamine și soluție de clorură de calciu 5% (o lingură de trei ori pe zi cu lapte); acidul ascorbic și tiamina sunt deosebit de utile.
- Pentru a accelera consolidarea fragmentelor, O. D. Nemsadze (1991) recomandă utilizarea suplimentară a următoarelor medicamente: steroizi anabolizanți (de exemplu, nerobol per os, 1 comprimat de 3 ori pe zi timp de 1-2 luni sau retabolil 50 mg intramuscular o dată pe săptămână timp de 1 lună); soluție de fluorură de sodiu 1%, 10 picături de 3 ori pe zi timp de 2-3 luni; hidrolizat proteic (hidrolizină, hidrolizat de cazeină) timp de 10-20 de zile.
- Pentru a reduce spasmul vaselor de sânge din zona fracturii (care, conform lui A. I. Elyashev (1939), durează 1-1,5 luni și inhibă formarea osoasă), precum și pentru a accelera consolidarea fragmentelor, O. D. Nemsadze (1985) sugerează administrarea intramusculară de medicamente antispastice (gangleron, dibazol, papaverină, trental etc.) la 3 zile după leziune, timp de 10-30 de zile.
- Administrare intramusculară de lizozim 100-150 mg de două ori pe zi, timp de 5-7 zile.
- Utilizarea unui complex de antioxidanți (acetat de tocoferol, flacumină, acid ascorbic, cisteină, extract de eleuterococ sau acemină).
- Aplicarea hipotermiei locale conform tehnicii descrise de A. S. Komok (1991), cu condiția utilizării unui dispozitiv special pentru hipotermie locală în zona maxilo-facială; permite menținerea regimului de temperatură al țesuturilor lezate, inclusiv al osului maxilarului inferior, în intervalul +30°C - +28°C; datorită răcirii echilibrate a țesuturilor folosind camerele externe și intraorale, temperatura lichidului de răcire circulant poate fi redusă la +16°C, ceea ce face ca procedura să fie bine tolerată și permite continuarea acesteia pentru o perioadă lungă de timp. A. S. Komok indică faptul că reducerea temperaturii locale a țesuturilor în zona de fractură a maxilarului inferior la nivelurile de: pe piele +28°C, membrana mucoasă a obrazului +29°C și membrana mucoasă a procesului alveolar al maxilarului inferior +29,5°C - ajută la normalizarea fluxului sanguin, eliminarea congestiei venoase, a umflăturilor, previne dezvoltarea hemoragiilor și hematoamelor și elimină reacțiile dureroase. Hipotermia tisulară stratificată, uniformă, moderată, în regim de răcire de +30°C - +28°C pentru următoarele 10-12 ore după imobilizarea cu ambele maxilare, în combinație cu medicamente, permite normalizarea fluxului sanguin în țesuturi până în a treia zi, eliminarea reacțiilor de temperatură și a fenomenelor inflamatorii și provoacă un efect analgezic pronunțat.
În același timp, A. S. Komok subliniază și complexitatea acestei metode, deoarece, conform datelor sale, doar un complex de metode electrofiziologice, inclusiv electrotermometria, reografia, reodermatometria și electroalgezimetria, permite o evaluare destul de obiectivă a fluxului sanguin, a schimbului de căldură și a inervației în țesuturile lezate și a dinamicii modificărilor acestor indicatori sub influența tratamentului.
Conform lui V. P. Korobov și colab. (1989), corectarea modificărilor metabolice ale sângelui în fracturile maxilarului inferior poate fi realizată fie cu ferramid, fie (care este și mai eficient) cu coamidă, care promovează fuziunea accelerată a fragmentelor osoase. În cazul osteomielitei traumatice acute, abcesul este deschis și spațiul fracturat este spălat; este de asemenea de dorit autohemoterapia fracționată - reinfuzarea sângelui iradiat cu raze ultraviolete de 3-5 ori, împreună cu terapie antiseptică antiinflamatoare activă, conform schemei general acceptate; În stadiul de inflamație cronică, se recomandă activarea regenerării osoase conform următoarei scheme: levamisol (150 mg oral o dată pe zi timp de 3 zile; o pauză între cicluri este de 3-4 zile; există 3 astfel de cicluri), sau T-activin subcutanat (0,01%, 1 ml timp de 5 zile), sau expunere la un laser heliu-neon pe punctele biologic active ale feței și gâtului (10-15 s pe punct cu o putere a fluxului luminos de maximum 4 mW timp de 10 zile). După apariția rigidității în zona de fractură, au fost prescrise mecanoterapie dozată și alte efecte biologice generale. Potrivit autorilor, durata tratamentului cu internare este redusă cu 10-12 zile, iar invaliditatea temporară - cu 7-8 zile.
Multe alte mijloace și metode au fost propuse pentru prevenirea sau tratamentul osteomielitei traumatice a maxilarului, cum ar fi suspensia de os demineralizat, aerosolul Nitazol, anatoxina stafilococică cu sânge autolog, aspirația în vid a conținutului spațiului fracturat și clătirea plăgii osoase sub presiune cu un flux de soluție de dioxidină 1%; terapia imunocorectivă. EA Karasyunok (1992) relatează că el și colegii săi au studiat experimental și au dovedit clinic oportunitatea utilizării, pe fondul terapiei antibiotice raționale, a unei soluții de acemină 25% administrată oral, în doză de 20 ml, de 2 ori pe zi, timp de 10-14 zile, precum și sondarea zonei fracturate cu dispozitivul UPSK-7N în mod continuu labil și introducerea unei soluții de clorhidrat de lincomicină 10% prin electroforeză. Utilizarea acestei tehnici a dus la o reducere a complicațiilor de la 28% la 3,85% și la o reducere a invalidității temporare cu 10,4 zile.
R. 3. Ogonovsky, IM Got, OM Sirii, I. Ya. Lomnitsky (1997) recomandă utilizarea xeno-brefotransplantului celular în tratamentul fracturilor de maxilar nevindecabile pe termen lung. În acest scop, o suspensie de celule de măduvă osoasă devitalizate de embrioni de 14 zile este introdusă în spațiul fracturat. În ziua 12-14, autorii au observat îngroșarea calusului osos periostal, iar în ziua 20-22, debutul consolidării stabile a fracturii, care nu se vindecase timp de 60 de zile de imobilizare. Metoda permite evitarea intervențiilor chirurgicale repetate.
Literatura internă și străină abundă în alte propuneri, care, din păcate, în prezent sunt disponibile doar medicilor care lucrează în clinici bine dotate cu echipamentul și medicamentele necesare. Însă fiecare medic ar trebui să-și amintească faptul că există și alte mijloace, mai accesibile, de prevenire a complicațiilor în tratamentul fracturilor osoase faciale. De exemplu, nu trebuie uitat că o procedură atât de simplă, precum electroforeza cu clorură de calciu (introducerea unei soluții de 40% din anod la un curent de 3 până la 4 mA), promovează compactarea rapidă a calusului osos în formare. În cazul complicațiilor fracturii prin inflamație, pe lângă terapia cu antibiotice, este recomandabil să se utilizeze o blocadă alcool-novocaină (soluție de novocaină 0,5% în alcool 5%). Tratamentul complex conform schemei descrise permite reducerea timpului de imobilizare a fragmentelor cu 8-10 zile, iar în cazul fracturilor complicate de procesul inflamator - cu 6-8 zile.
Am observat o reducere semnificativă a perioadei de spitalizare la introducerea a 0,2 ml de ser citotoxic osteogenic (stimoblast) în soluție izotonică de clorură de sodiu (diluție 1:3) în zona fracturii. Serul a fost administrat în a 3-a, a 7-a și a 11-a zi după leziune.
Unii autori recomandă includerea terapiei cu microunde și UHF în combinație cu iradiere ultravioletă generală și electroforeză cu clorură de calciu în tratamentul complex pentru a accelera consolidarea fragmentelor de maxilar, iar V. P. Pyurik (1993) recomandă utilizarea injectării interfragmentare a celulelor măduvei osoase a pacientului (la o rată de 1 mm3 de celule per 1 cm2 de suprafață a fracturii osoase).
Pe baza mecanismului de dezvoltare a complicațiilor inflamatorii ale fracturilor în zona unghiurilor maxilarului inferior, prevenirea acestora necesită imobilizarea cât mai timpurie a fragmentelor osoase în combinație cu terapia antiinflamatoare țintită. În special, după tratarea cavității bucale cu o soluție de furacilină (1:5000), se efectuează anestezie prin infiltrare în zona fracturii cu o soluție 1% de novocaină (din partea pielii) și, după ce se asigură că acul este în spațiul fracturii (sângele intră în seringă, iar anestezicul ajunge în gură), se spală în mod repetat (cu o soluție de furacilină) conținutul din spațiu în cavitatea bucală prin membrana mucoasă afectată (LM Vartanyan).
Înainte de imobilizarea fragmentelor de maxilar prin fixare intermaxilară rigidă (tracțiune) sau prin metoda de osteosinteză cea mai puțin traumatică (percutanată) cu un fir Kirschner, se recomandă infiltrarea țesuturilor moi din zona fracturii unghiului mandibular cu o soluție antibiotică cu spectru larg. Provocarea unor traumatisme mai semnificative (de exemplu, expunerea unghiului maxilarului și aplicarea unei suturi osoase) este nedorită, deoarece contribuie la intensificarea procesului inflamator început.
În prezența osteomielitei traumatice dezvoltate, după sechestrectomie, fractura poate fi fixată cu un știft metalic introdus transfocal (prin spațiul fracturar), dar mai eficientă este fixarea fragmentelor maxilarului inferior cu dispozitive de compresie extrafocală externă, care, în fracturile complicate de osteomielită traumatică (în stadiul acut al evoluției), asigură consolidarea în intervalul de timp obișnuit (fără a depăși vindecarea fracturilor proaspete) și ajută la oprirea procesului inflamator datorită faptului că compresia se efectuează fără intervenție prealabilă în leziune. Fixarea extrafocală a fragmentelor permite intervenția chirurgicală necesară în viitor (deschiderea unui abces, flegmon, îndepărtarea sechestrelor etc.) fără a încălca imobilizarea.
Osteomielita traumatică are aproape întotdeauna o evoluție lentă, nu afectează semnificativ starea generală a pacientului. Umflarea pe termen lung a țesuturilor moi din zona fracturii este asociată cu congestie, reacție periostală și infiltrarea ganglionilor limfatici. Respingerea sechestrelor osoase din spațiul fracturar are loc lent; dimensiunea lor este de obicei nesemnificativă (câțiva milimetri). Periodic, sunt posibile exacerbări ale osteomielitei, periostitei și limfadenitei cu formarea de abcese perimandibulare, flegmon și adenoflegmon. În aceste cazuri, este necesară disecția țesuturilor pentru a evacua puroiul, drenarea plăgii și prescrierea de antibiotice.
În stadiul cronic al osteomielitei, se recomandă utilizarea reapropierii compresive a fragmentelor de maxilar sau prescrierea de pentoxyl 0,2-0,3 g de 3 ori pe zi, timp de 10-14 zile (atât după atelarea dentară, cât și după osteosinteza percutanată), sau injectarea (prin ac Dufour) a 2-3 ml de suspensie de pulbere de aloos fetal liofilizat în spațiul fracturat. Se recomandă injectarea suspensiei o singură dată, sub anestezie locală, la 2-3 zile după repoziționarea și fixarea fragmentelor, adică atunci când plaga vindecată de pe gingie împiedică scurgerea suspensiei în cavitatea bucală. Datorită acestei tactici, tracțiunea intermaxilară poate fi îndepărtată, atât în fracturile simple, cât și în cele duble, cu 6-7 zile mai devreme decât de obicei, reducând durata totală a invalidității cu o medie de 7-8 zile. Injectarea extraorală a 5-10 ml de soluție de alcool 10% în soluție de novocaină 0,5% în zona fracturii accelerează, de asemenea, consolidarea clinică a fragmentelor cu 5-6 zile și reduce durata invalidității cu o medie de 6 zile. Utilizarea allocosteumului și pentoxylului permite reducerea semnificativă a numărului de complicații inflamatorii.
Există date privind eficacitatea utilizării diferitelor alte metode și mijloace pentru stimularea osteogenezei (în domeniul osteomielitei traumatice): vacuum dozat focal, expunere la ultrasunete, terapie magnetică conform lui N.A. Berezovskaya (1985), stimulare electrică; radiații laser heliu-neon de intensitate mică, ținând cont de stadiul procesului posttraumatic; oxigenoterapie locală și iradiere cu raze X de trei, patru ori în doze de 0,3-0,4 ori (cu semne pronunțate de inflamație acută, când este necesar pentru ameliorarea umflăturilor și infiltrației sau accelerarea formării abcesului, ameliorarea simptomelor dureroase și crearea unor condiții favorabile pentru vindecarea rănilor); tirocalcitonină, ectericidă în combinație cu acid ascorbic, nerobol în combinație cu hidrolizat proteic, fosfrenă, gemostimulină, preparate cu fluor, ser citotoxic osteogenic, carbostimulină, retabolil, eleuterococ; includerea pastei „Ocean” din krill etc. în dieta pacientului. În stadiul osteomielitei traumatice cronice după necrectomie, unii autori utilizează radioterapia în doză de 0,5-0,7 gray (5-7 iradieri) pentru a elimina semnele locale de exacerbare a procesului inflamator, a accelera curățarea plăgii de la masele necrotice, a îmbunătăți somnul, pofta de mâncare și starea generală de bine a pacienților. Rezultate bune în osteomielita traumatică a maxilarului inferior se obțin în cazul combinării sechestrectomiei cu tratamentul radical al plăgii osoase, umplerea defectului osos cu brefobon și imobilizarea rigidă a fragmentelor de maxilar.
Când o fractură este combinată cu parodontită, fenomenele inflamatorii din țesuturile moi ale zonei fracturate sunt deosebit de pronunțate. Acești pacienți internați în a 3-a-4-a zi prezintă gingivită pronunțată, sângerări gingivale, miros neplăcut din gură și secreții de puroi din pungile patologice. Consolidarea fracturii în parodontită durează mai mult. În astfel de cazuri, se recomandă efectuarea unui tratament complex al parodontitei împreună cu tratamentul fracturii.
Kinetoterapia este de mare importanță în tratamentul fracturilor maxilarului inferior. Exercițiile active pentru mușchii masticatori (cu o amplitudine minimă de mișcare), mușchii faciali și limba pot fi începute la 1-2 zile după imobilizare cu o atelă dentară unimandibulară sau un dispozitiv osos extraoral. Cu tracțiune intermaxilară, exercițiile tonice generale, exercițiile pentru mușchii faciali și limba și exercițiile pentru tensiunea volitivă a mușchilor masticatori pot fi utilizate din a 2-a-3-a zi după fractură (atelare) până la îndepărtarea tracțiunii de cauciuc. După consolidarea primară a fracturii și îndepărtarea tracțiunii de cauciuc intermaxilare, se prescriu exerciții active pentru maxilarul inferior.
Fluxul sanguin afectat în zona mușchilor masticatori duce la o scădere a intensității mineralizării regeneratului în lacuna fracturii angulare (VI Vlasova, IA Lukyanchikova), ceea ce este, de asemenea, cauza unor complicații inflamatorii frecvente. Regimul de activitate fizică prescris la timp (exerciții terapeutice) îmbunătățește semnificativ indicii electromiografici, gnatodinometrici și dinamometrici ai funcției mușchilor masticatori. Solicitarea funcțională precoce a proceselor alveolare folosind proteze-atele gingivale utilizate pentru fracturile din arcada dentară (în prezența unui fragment edentat care poate fi redus manual și susținut de baza protezei-atele, precum și în cazurile de imobilizare rigidă stabilă prin osteosinteză) ajută, de asemenea, la reducerea perioadei de incapacitate de muncă cu o medie de 4-5 zile. Atunci când încărcările masticatorii funcționale sunt incluse în complexul de măsuri terapeutice, regeneratul suferă o restructurare mai rapidă, își restabilește structura și funcția histologică, menținându-și în același timp forma anatomică.
Pentru a reduce gradul de tulburări hipodinamice ale mușchilor masticatori și din zona fracturii maxilarului inferior, este posibilă utilizarea metodei de stimulare bioelectrică (comună în traumatologia generală, medicina sportivă și spațială) a mușchilor temporoparietali și masticatori folosind dispozitivul Myoton-2. Procedurile se efectuează zilnic timp de 5-7 minute, timp de 15-20 de zile, începând cu prima până la a treia zi după imobilizare. Stimularea electrică duce la contracția mușchilor specificați fără apariția mișcărilor în articulațiile temporomandibulare; datorită acestui fapt, circulația sângelui și conexiunile neuroreflexe din zona maxilo-facială se restabilesc mai rapid, tonusul muscular este menținut. Toate acestea contribuie, de asemenea, la reducerea perioadei de consolidare a fracturii.
Conform lui VI Chirkin (1991), includerea stimulării electrice proporționale biocontrolate multicanal a mușchilor temporali, masticatori și a mușchilor care coboară maxilarul inferior în complexul obișnuit de măsuri de reabilitare în mod subprag și terapeutic la pacienții cu traumatisme unilaterale a permis, până în ziua 28, restabilirea completă a vascularizației către țesuturi, creșterea volumului deschiderii gurii la 84% și a amplitudinii răspunsului M la 74% față de normă. A fost posibilă normalizarea funcției de mestecare, iar pacienții au petrecut la fel de mult timp și au folosit același număr de mișcări de mestecare pentru a mesteca probe de alimente ca și indivizii sănătoși.
La pacienții cu traumatisme chirurgicale bilaterale ale mușchilor masticatori, procedurile de stimulare electrică proporțională biocontrolată multicanal în moduri subprag, terapeutice și de antrenament pot fi inițiate încă din stadiu incipient (7-9 zile după operație), ceea ce asigură modificări pozitive ale alimentării cu sânge a zonei lezate, după cum reiese din rezultatele studiilor reografice, care au atins norma în momentul îndepărtării atelelor.
A fost posibilă creșterea volumului deschiderii gurii la 74%, iar amplitudinea răspunsului M a crescut, de asemenea, la 68%. Funcția de masticație s-a normalizat aproape complet, conform electromiografiei funcționale, ai cărei indicatori au atins nivelul indicatorilor medii ai indivizilor sănătoși. Autorul consideră că metoda reovasofaciografiei multicanal, electromiografia de stimulare a mușchilor masticatori, înregistrarea reflexului periodontomuscular și metoda electromiografiei funcționale multicanal cu probe alimentare standard sunt cele mai obiective în studierea sistemului masticator și pot fi metodele de elecție în examinarea pacienților atât cu fracturi de maxilar, cât și cu traumatisme chirurgicale (operatorii) ale mușchilor masticatori.
Procedurile de stimulare electrică proporțională biocontrolată multicanal a mușchilor masticatori în trei moduri, conform metodei recomandate de autor, permit începerea tratamentului de reabilitare funcțională dintr-un stadiu incipient. Acest tip de tratament corespunde cel mai bine funcției naturale a sistemului masticator, este bine dozat și controlat, oferind cele mai bune rezultate de restabilire a funcției până în prezent și permite reducerea timpului total de incapacitate a pacienților cu 5-10 zile.
Problema tratamentului și reabilitării pacienților cu fracturi ale maxilarului inferior, însoțite de leziuni ale nervului alveolar inferior, merită o atenție specială. Conform lui S.N. Fedotov (1993), leziunile nervului alveolar inferior au fost diagnosticate la 82,2% dintre victimele cu fracturi ale maxilarului inferior, dintre care 28,3% au fost ușoare, 22% moderate și 31,2% severe. Leziunile ușoare includ cele în care reacția tuturor dinților de pe partea fracturii a fost în limita a 40-50 μA și s-a observat o ușoară hipoestezie în zona pielii bărbiei și a mucoasei cavității bucale; categoria moderată include o reacție a dinților de până la 100 μA. Cu o reacție peste 100 μA și pierderea parțială sau completă a sensibilității țesuturilor moi, leziunea este considerată severă. În același timp, tulburările neurologice în fracturile osoase faciale și tratamentul acestora în medicina practică nu au primit suficientă atenție până în prezent. Adâncimea leziunilor nervoase, conform lui S.N. Fedorov, crește și mai mult odată cu metodele chirurgicale de unire a fragmentelor. Ca urmare, se dezvoltă tulburări senzoriale pe termen lung, procese distructive neurotrofice în țesutul osos, încetinirea fuziunii fragmentelor, scăderea funcției de mestecare și dureri atroce.
Pe baza observațiilor sale clinice (336 de pacienți), autorul a elaborat un complex rațional de tratament restaurator al fracturilor mandibulare însoțite de leziuni ale celei de-a treia ramuri a nervului trigemen, utilizând metode fizice și medicamente stimulatoare (neurotrope și vasodilatatoare). Pentru a preveni lezarea secundară a nervului alveolar inferior și a ramurilor sale în timpul tratamentului chirurgical al fracturilor, este propusă o nouă versiune de osteosinteză a fragmentelor cu spițe metalice, bazată pe o atitudine blândă față de dinți, precum și față de ramurile nervului alveolar inferior.
Pentru unii pacienți cu tulburări neurologice, autorul a prescris expunerea la un câmp electric UHF sau la o lampă Sollux deja în a 2-a-3-a zi după imobilizarea fragmentelor; în prezența durerii de-a lungul nervului alveolar inferior, s-a utilizat electroforeza unei soluții de novocaină 0,5% cu adrenalină conform A. P. Parfenov (1973). Altor pacienți, conform indicațiilor, li s-au prescris doar ultrasunete. După 12 zile, în stadiul de formare a calusului osos primar, s-a prescris electroforeza cu o soluție de clorură de calciu 5%.
Concomitent cu tratamentul fizic, începând cu a 2-a-3-a zi, s-au utilizat și stimulente medicamentoase: vitaminele B6 și B12; dibazol la 0,005; pentru afecțiuni profunde - 1 ml soluție de proserină 0,05% conform schemei. În același timp, au fost prescrise medicamente pentru stimularea circulației sanguine (clorhidrat de papaverină 2 ml soluție 2%; acid nicotinic 1% 1 ml; complamină 2 ml soluție 15%, pentru un ciclu de 25-30 injecții).
După o pauză de 7-10 zile, dacă leziunile nervoase au persistat, s-a prescris electroforeză cu soluție de iodură de potasiu 10% sau electroforeză cu enzime pentru un ciclu de 10-12 proceduri; galantamină 1% 1 ml a fost utilizată pentru un ciclu de 10-20 injecții, aplicații de parafină și ozokerită. După 3-6 luni, dacă tulburările neurologice au persistat, cursurile de tratament au fost repetate până la recuperarea completă. O componentă obligatorie a tratamentului recomandat de S.N. Fedotov este monitorizarea constantă a eficacității acestuia conform metodelor de cercetare neurologică. Utilizarea complexului descris de tratament restaurativ a contribuit la o restaurare mai rapidă a conductivității nervului alveolar inferior: pentru tulburări funcționale ușoare - în decurs de 1,5-3 luni, moderate și severe - în decurs de 6 luni. În grupul de pacienți tratați prin metode tradiționale, conductivitatea nervului alveolar inferior cu tulburări ușoare a fost restabilită în decurs de 1,5-3-6 luni, cu tulburări de grad moderat și sever - în decurs de 6-12 luni. Conform lui S.N. Fedorov, aproximativ 20% dintre pacienți au prezentat tulburări persistente și profunde de sensibilitate la durere timp de peste un an. Leziunile moderate și severe ale nervului alveolar inferior sunt cel mai probabil însoțite de supraîntinderea trunchiului nervos în momentul deplasării fragmentelor, contuzii cu ruptură a fibrelor nervoase, rupturi parțiale sau complete. Toate acestea încetinesc reinervația. Restaurarea mai timpurie a funcției trofice a sistemului nervos a avut un efect benefic asupra calității și momentului consolidării fragmentelor. În primul (principal) grup de pacienți, consolidarea fragmentelor a avut loc în medie după 27 ± 0,58 zile, perioadele de incapacitate de muncă au fost de 25 ± 4,11 zile. Funcția masticatorie și contractilitatea musculară au atins valori normale în 1,5-3 luni. În al doilea grup (de control), acești indicatori au fost 37,7 + 0,97 și, respectiv, 34 + 5,6 zile, iar funcția masticatorie și contractilitatea musculară au fost restabilite mai târziu - în 3-6 luni. Măsurile specificate pentru tratamentul ulterior al pacienților cu traume trebuie efectuate în sălile de reabilitare.
Pe lângă osteomielita traumatică, abcese și flegmoane în cazul fracturilor maxilare, limfadenita submandibulară poate apărea pe fondul unei inflamații osoase lente, care nu este susceptibilă de metodele convenționale de tratament. Numai printr-o examinare completă și detaliată a acestor pacienți, utilizând radiografie, scintigrafie-limfografie radionuclidică indirectă utilizând o soluție coloidală de 198 Au și teste imunodiagnostice, se poate stabili cu certitudine diagnosticul de actinomicoză secundară (posttraumatică) a ganglionilor limfatici submandibulari.
Este posibil ca fracturile maxilarului inferior să fie complicate simultan de actinomicoză și tuberculoză (mai des la pacienții cu tuberculoză). Pot exista, de asemenea, complicații mai rare, dar nu mai puțin severe, ale leziunilor maxilo-faciale: angina Jansoul-Ludwig; sângerări tardive după osteosinteză complicate de inflamație; asfixie după tracțiune intermaxilară, uneori ducând la decesul pacientului din cauza aspirației de sânge în timpul sângerării din artera linguală sau carotidă; anevrism fals al arterei faciale; tromboză a arterei carotide interne; paralizie secundară a nervului facial (cu fractură a maxilarului inferior); emfizem facial (cu fractură a maxilarului superior); pneumotorax și mediastinită (cu fractură a osului zigomatic și a maxilarului superior) etc.
Durata șederii pacienților în spital depinde de localizarea leziunii regiunii maxilo-faciale, de evoluția perioadei de consolidare și de prezența complicațiilor.
Termenii specificați nu sunt optimi, în viitor, pe măsură ce criza economică va fi depășită și capacitatea de paturi de spital se va extinde, va fi posibilă prelungirea șederii pacienților în spital până la finalizarea completă a tratamentului pentru traumatismele faciale de diferite localizări. Pacienții cu leziuni maxilo-faciale din zonele rurale ar trebui să rămână mai mult timp în spital, deoarece, de regulă, nu pot veni în oraș pentru observație și tratament ambulatoriu din cauza distanței. Disponibilitatea unei îngrijiri traumatologice bine stabilite, a unor săli de reabilitare pentru pacienții cu astfel de leziuni în instituțiile stomatologice din oraș permite o ușoară reducere a șederii lor în spital.
Tratament ambulatoriu (reabilitare) a victimelor cu leziuni la nivelul regiunii maxilo-faciale
Organizarea etapei ambulatorii de tratament a victimelor cu leziuni la nivelul regiunii maxilo-faciale nu este întotdeauna suficient de clară, deoarece pacienții sunt în multe cazuri sub supravegherea medicilor din diverse instituții care nu au o pregătire suficientă în domeniul traumatologiei maxilo-faciale.
În acest sens, se poate recomanda utilizarea experienței cabinetului de reabilitare de la clinica maxilo-facială a Institutului de Stat de Studii Medicale Avansate din Zaporijia și a clinicii stomatologice regionale, care a introdus în cabinetul său fișe de schimb care conțin toate informațiile despre tratamentul victimei în spital, în clinica de la locul de reședință și în cabinetul de reabilitare.
În recuperarea pacienților cu leziuni maxilo-faciale, trebuie luat în considerare faptul că astfel de leziuni sunt adesea combinate cu leziuni cranio-cerebrale închise și sunt, de asemenea, însoțite de disfuncții structurale ale articulațiilor temporomandibulare (ATM). Severitatea acestor afecțiuni depinde de localizarea fracturii: în cazul fracturilor apofizelor condilare, se observă modificări degenerative la nivelul ambelor articulații mai des decât în cazul fracturilor extraarticulare. Inițial, aceste afecțiuni au caracterul de insuficiență funcțională, care după 2-7 ani poate evolua în modificări degenerative. Artroza unilaterală se dezvoltă pe partea leziunii după fracturi simple, iar bilaterală - după fracturi duble și multiple. În plus, toți pacienții cu fracturi mandibulare prezintă, judecând după datele electromiografice, modificări pronunțate ale mușchilor masticatori. Prin urmare, pentru a asigura continuitatea tratamentului ulterior al pacienților traumatizați în clinicile stomatologice, aceștia ar trebui consultați de un medic stomatolog-traumatolog care oferă tratament complet pacienților cu leziuni faciale de orice localizare.
O atenție deosebită trebuie acordată prevenirii complicațiilor de natură inflamatorie și a tulburărilor psihoneurologice - cefalee, meningoencefalită, arahnoidită, tulburări autonome, deficiențe de auz și de vedere etc. În acest scop, este necesară utilizarea pe scară largă a metodelor fizioterapeutice de tratament și a terapiei prin exerciții fizice. Este necesar să se monitorizeze cu atenție starea fixării bandajelor în cavitatea bucală, starea dinților și a mucoasei, precum și să se efectueze proteze dentare la timp și raționale. Atunci când se stabilesc termenii de imobilizare, durata invalidității temporare și a tratamentului, este necesar să se abordeze fiecare pacient individual, ținând cont de natura leziunii, evoluția bolii, vârsta și profesia pacientului.
Pacientul trebuie să finalizeze tratamentul în cabinetul stomatologic de reabilitare. Prin urmare, printr-o dispoziție specială a departamentului de sănătate relevant, medicului acestui cabinet i se acordă dreptul de a elibera și prelungi certificatele de incapacitate temporară de muncă, indiferent de locul de muncă și de reședință al pacientului. Este de dorit organizarea unui cabinet de reabilitare stomatologică pentru 200-300 de mii de persoane. În cazul scăderii frecvenței accidentărilor, sarcinile cabinetului pot fi extinse prin acordarea de asistență pacienților chirurgicali de alte profiluri, externați din spital pentru tratament ambulatoriu.
În zonele rurale, tratamentul ulterior al victimelor cu leziuni la nivelul regiunii maxilo-faciale trebuie efectuat în clinici raionale (spitale) sub supravegherea unui chirurg stomatolog raional.
Sistemul de tratament pentru pacienții cu traumatisme faciale ar trebui să includă o examinare sistematică a rezultatelor pe termen lung ale tratamentului.
Secțiile de stomatologie pentru pacienți internați ale spitalelor regionale și clinicilor stomatologice regionale (teritoriale) trebuie să implementeze îndrumări organizatorice și metodologice pentru furnizarea de îngrijiri stomatologice în regiune, inclusiv pacienților cu traumatisme faciale.
Centrele de îngrijire stomatologică specializată sunt adesea baze clinice pentru departamentele de chirurgie maxilo-facială ale universităților și institutelor medicale (academii, facultăți) pentru pregătirea avansată a medicilor. Prezența personalului înalt calificat face posibilă aplicarea pe scară largă a celor mai noi metode de diagnostic și tratament al diferitelor leziuni ale regiunii maxilo-faciale și permite, de asemenea, economii semnificative.
Medicul dentist șef și chirurgul maxilo-facial din regiune, teritoriu, oraș și șeful departamentului maxilo-facial se confruntă cu următoarele sarcini pentru a îmbunătăți starea de îngrijire a victimelor traumatismelor faciale:
- Prevenirea leziunilor, inclusiv identificarea și analiza cauzelor leziunilor industriale, în special în producția agricolă; participarea la măsuri preventive generale pentru prevenirea leziunilor industriale, de transport, stradale și sportive; prevenirea leziunilor la copii; desfășurarea unei ample activități explicative în rândul populației, în special al tinerilor de vârstă activă, pentru a preveni leziunile domestice.
- Elaborarea recomandărilor necesare pentru acordarea primului ajutor și a primului ajutor medical pacienților cu traumatisme faciale în centrele de sănătate, stațiile paramedicale, centrele de traumatologie, stațiile de ambulanță; familiarizarea personalului medical de nivel mediu și a medicilor de alte specialități cu elemente de prim ajutor și prim ajutor medical pentru traumatisme faciale.
- Organizarea și implementarea ciclurilor continue de specializare și formare avansată pentru medicii dentiști, chirurgi, traumatologi și medici generaliști pe probleme de asistență acordată pacienților cu leziuni faciale.
- Aplicarea și dezvoltarea ulterioară a celor mai avansate metode de tratare a fracturilor maxilare; prevenirea complicațiilor, în special a celor de natură inflamatorie; aplicarea pe scară mai largă a metodelor complexe de tratare a leziunilor faciale traumatice.
- Instruirea personalului medical de nivel mediu cu abilități de bază în acordarea primului ajutor pacienților cu leziuni faciale și maxilare.
La analiza indicatorilor de calitate ai instituțiilor stomatologice, trebuie luată în considerare și starea îngrijirii pacienților cu leziuni faciale. O atenție deosebită trebuie acordată analizei erorilor comise în acordarea îngrijirii. Trebuie făcută distincția între erorile de diagnostic, cele terapeutice și cele organizatorice, pentru care se recomandă ținerea unui jurnal special (pentru fiecare oraș și district).
Selectarea metodei de repoziționare și fixare a fragmentelor de maxilar în fracturile vechi
În funcție de vârsta fracturii maxilarului superior sau inferior și de gradul de rigiditate al fragmentelor, se utilizează metode ortopedice sau chirurgicale. Astfel, în cazul fracturilor procesului alveolar al maxilarului superior cu deplasare dificil de îndepărtat a fragmentelor, se utilizează atele din sârmă de oțel destinate tracțiunii scheletice. Elasticitatea sârmei de oțel facilitează reducerea fragmentului pe orizontală și verticală. În special, dacă un fragment din secțiunea frontală a procesului alveolar este deplasat înapoi, se aplică o atelă-suport netedă, fixându-l în mod obișnuit la dinții de pe ambele părți ale liniei de fractură; dinții fragmentului sunt fixați pe sârmă cu așa-numitele ligaturi „de suspensie” cu ușoară tensiune. Treptat (la un moment dat sau pe parcursul a mai multor zile - în funcție de vârsta fracturii), strângând sârma ligaturii prin răsucire, fragmentul procesului alveolar se reduce lent. În același scop, se pot utiliza inele subțiri de cauciuc care acoperă gâtul dintelui și sunt fixate în față pe un sârmă, care în acest caz nu trebuie neapărat să fie din oțel.
Dacă secțiunea laterală a procesului alveolar al maxilarului superior este deplasată spre interior, atela din sârmă de oțel este îndoită la forma arcadei dentare normale. Treptat, fragmentul revine la poziția corectă în raport cu arcada dentară inferioară. În cazul deplasării secțiunii laterale a procesului alveolar spre exterior, aceasta este ajustată spre interior folosind o tracțiune elastică instalată pe palatul dur.
În cazul rigidității fragmentului deplasat în jos al procesului alveolar al maxilarului superior, se pot utiliza pentru tracțiune inele de cauciuc sau un bandaj Shelgorn aplicat prin suprafața ocluziei dinților.
În cazul rigidității fragmentelor maxilarului inferior, se utilizează tracțiunea intermaxilară cu ajutorul unor atele dentare. Dacă nu există dinți pe fragmentele maxilare rigide, se pot utiliza dispozitive pentru repoziționarea și fixarea fragmentelor sau repoziționarea și fixarea fragmentelor se pot efectua prin acces extraoral sau intraoral.
Examinarea invalidității temporare în cazul fracturilor de maxilar
Fiecare cetățean are dreptul la securitate financiară la bătrânețe, în caz de boală, pierdere totală sau parțială a capacității de muncă, precum și pierdere a unui susținător al familiei.
Acest drept este garantat prin asigurările sociale ale muncitorilor, angajaților și țăranilor, indemnizațiile pentru invaliditate temporară și multe alte forme de securitate socială.
Pierderea capacității de muncă după o accidentare se constată în cazul incapacității de a efectua o muncă utilă din punct de vedere social fără a afecta sănătatea și eficiența producției.
În cazul fracturilor maxilarului, este posibilă pierderea temporară și permanentă a capacității de muncă, aceasta din urmă fiind împărțită în completă și parțială.
Dacă disfuncțiile maxilarului care împiedică activitatea profesională sunt reversibile și dispar prin tratament, dizabilitatea este temporară. În cazul incapacității temporare totale, victima nu poate efectua nicio muncă și necesită tratament conform schemei prescrise de medic. De exemplu, pacienții cu fracturi de maxilar în perioada acută a leziunii, cu sindrom dureros sever și disfuncție, sunt considerați a fi complet invalizi temporar.
Incapacitatea temporară parțială se declară în cazurile în care victima nu poate lucra în specialitatea sa, dar poate efectua alte lucrări fără a afecta sănătatea, ceea ce asigură odihnă sau o încărcare acceptabilă asupra organului afectat. De exemplu, un miner dintr-o mină care are o fractură a maxilarului inferior, cu consolidare întârziată a fragmentelor, este de obicei incapabil să lucreze în specialitatea sa timp de 1,5-2 luni. Cu toate acestea, după eliminarea fenomenelor acute la 1,5 luni de la accidentare, prin decizia VKK, lucrătorul poate fi transferat la o muncă mai ușoară (pentru o perioadă de cel mult 2 luni): ca operator de ridicare, încărcător într-o cameră de lămpi etc. La transferul la un alt loc de muncă din cauza consecințelor unei fracturi de maxilar, nu se eliberează certificate de concediu medical.
O expertiză a victimei ar trebui să înceapă cu stabilirea diagnosticului corect, care ajută la determinarea prognosticului de muncă. Uneori, după ce a pus diagnosticul corect, medicul nu ia în considerare prognosticul de muncă. Drept urmare, victima este fie externată prematur de la muncă, fie, atunci când capacitatea sa de muncă este restabilită, concediul medical este prelungit în mod nejustificat. Prima duce la diverse complicații care afectează negativ sănătatea și întârzie tratamentul; a doua - la cheltuirea nejustificată a fondurilor pentru plata concediului medical.
Prin urmare, principalul criteriu diferențial pentru pierderea temporară a capacității de muncă este un prognostic clinic și de muncă favorabil, caracterizat prin restaurarea completă sau semnificativă a disfuncției maxilarului ca urmare a leziunii și a capacității de muncă într-o perioadă de timp relativ scurtă. Restaurarea capacității de muncă în cazul fracturilor maxilare se caracterizează prin gradul de restaurare a funcției maxilarului afectat, și anume: o bună consolidare a fragmentelor în poziția corectă, păstrarea ocluziei dentare normale, mobilitate suficientă în articulațiile temporomandibulare, absența tulburărilor pronunțate ale circulației sanguine și limfatice, durere și orice alte tulburări asociate cu afectarea nervilor periferici din regiunea maxilo-facială.
Pierderea temporară a capacității de muncă din cauza fracturilor de maxilar poate fi cauzată de accidente de muncă și traume domestice. Determinarea cauzei pierderii temporare a capacității de muncă din cauza fracturilor de maxilar este una dintre sarcinile importante ale unui medic dentist, deoarece este necesară rezolvarea problemelor care necesită nu numai competență medicală, ci și juridică.
O boală se consideră a fi legată de o „accidentare de muncă” în următoarele cazuri: în timpul îndeplinirii atribuțiilor de serviciu (inclusiv o călătorie de afaceri în timpul programului de lucru), în timpul îndeplinirii unei acțiuni în interesul unei întreprinderi sau firme, deși fără autorizarea acesteia; în timpul îndeplinirii atribuțiilor publice sau de stat, precum și în legătură cu îndeplinirea unor sarcini speciale ale statului, sindicatelor sau altor organizații publice, chiar dacă aceste sarcini nu aveau legătură cu întreprinderea sau instituția respectivă; pe teritoriul unei întreprinderi sau instituții sau într-un alt loc de muncă în timpul programului de lucru, inclusiv pauzele stabilite, precum și în timpul necesar pentru aranjarea uneltelor de producție, a îmbrăcămintei etc. înainte de începerea și după terminarea lucrului; în apropierea unei întreprinderi sau instituții în timpul programului de lucru, inclusiv pauzele stabilite, dacă prezența acolo nu a contravenit regulilor rutinei stabilite; în drum spre serviciu sau acasă de la serviciu; în timpul îndeplinirii datoriei cetățenești de a proteja legea și ordinea, de a salva vieți omenești și de a proteja proprietatea statului.
Pentru stabilirea cauzei invalidității temporare, este necesar un proces-verbal de accident, care se întocmește prompt și în forma corectă de către administrația întreprinderii unde s-a produs accidentul. Proces-verbal trebuie să indice că accidentul s-a produs în timpul lucrului, să descrie natura acestuia etc. În cazul accidentelor colective, trebuie întocmite procese-verbale pentru fiecare victimă.
Nu se poate întocmi un act dacă accidentul s-a produs în drum spre sau de la locul de muncă. În aceste cazuri, este necesar să existe o adeverință de la administrația transporturilor, un proces-verbal întocmit de poliție, o adeverință de la întreprinderea sau instituția unde lucrează victima, care să indice ora de începere și de sfârșit a activității sale la această dată, precum și un certificat de domiciliu.
Cele mai mari dificultăți apar la determinarea naturii pierderii capacității de muncă (temporară sau permanentă), precum și la stabilirea datei de încheiere a pierderii temporare a capacității de muncă, care este individuală pentru fiecare pacient.
Trebuie ținut cont de faptul că, în unele cazuri, perioada de incapacitate temporară nu corespunde cu perioada pentru care pacientului i se eliberează un certificat de incapacitate de muncă (de exemplu, în cazul unei vătămări corporale etc.). Prin urmare, pentru a caracteriza perioada medie de incapacitate de muncă, este necesar să se indice cu exactitate perioada dintre momentul vătămării și momentul în care victima se întoarce la muncă.
Pacienții cu fracturi de maxilar continuă să fie tratați în regim ambulatoriu după încheierea perioadei de tratament cu internare, iar până la stabilirea grupei lor de invaliditate, pierderea capacității de muncă este documentată printr-un certificat de incapacitate. Cu toate acestea, perioada de incapacitate pentru pacienții care sunt ulterior recunoscuți ca invalizi nu poate fi identificată cu durata medie a pierderii temporare a capacității de muncă. Această perioadă, care precede trecerea pacientului în invaliditate, este denumită corect perioada de pre-invaliditate.
Atunci când se decide perioada de incapacitate temporară, este necesar să se țină cont nu numai de natura leziunii, ci și de profesia pacientului, de condițiile de muncă și de viață, precum și de tipul leziunii (accidentare de muncă sau casnică etc.). Astfel, capacitatea de muncă se restabilește cel mai rapid în cazul leziunilor sportive relativ minore; în cazul leziunilor industriale și de transport, perioada de incapacitate temporară este mai lungă.
Pentru a exclude o posibilă agravare, ar trebui utilizate pe scară largă metode obiective de cercetare, cum ar fi palparea, masticația, radiografia și osteometria.
Perioada de invaliditate pentru fracturi de maxilar depinde și de caracteristicile profesiei victimei: pentru lucrătorii din domeniul mintal, invaliditatea temporară este mai scurtă decât pentru persoanele angajate în muncă fizică; aceștia pot fi externați la muncă la 20-25 de zile după accidentare, continuând tratamentul în regim ambulatoriu. În același timp, pacienții a căror profesie este asociată cu tensiune și mișcare constantă a mușchilor regiunii maxilo-faciale (artiști, lectori, muzicieni, profesori etc.) au voie să se întoarcă la muncă numai după restabilirea completă a funcției maxilarului.
Perioada de invaliditate temporară este deosebit de lungă pentru pacienții angajați în muncă fizică grea. Pentru acest grup de pacienți, concediul medical se prelungește după îndepărtarea atelelor și dispozitivelor de fixare cu încă 2-3 zile pentru adaptarea completă a procesului de mestecare. Dacă sunt externați prematur, pot apărea complicații (osteomielită, refracturi de maxilar etc.). În plus, acești pacienți sunt adesea incapabili să efectueze întregul volum de procese de muncă de bază. De exemplu, lucrătorii din industria cărbunelui au o perioadă de invaliditate temporară mai lungă decât lucrătorii din alte profesii, ceea ce se datorează specificului special al muncii în condiții subterane și naturii leziunilor, care sunt adesea însoțite de deteriorarea țesuturilor moi ale feței.
La persoanele cu vârsta peste 50 de ani, durata perioadei de invaliditate temporară crește din cauza unei încetiniri a consolidării.
Consolidarea fracturii mandibulare la pacienții cu parodontită durează cu 1,5-2 luni mai mult. La pacienții fără parodontită, aceasta apare în medie la 3-4 luni de la producerea leziunii. Factorii de mediu trebuie, de asemenea, luați în considerare atunci când se stabilește atât durata fixării, cât și perioada de invaliditate temporară.
Utilizarea metodelor de compresie extrafocală pentru tratarea fracturilor maxilare, în combinație cu efectele generale asupra organismului și tratamentul parodontitei, precum și măsurile ortopedice și chirurgicale locale, efectuate în timp util și rațional, care vizează repoziționarea și fixarea fragmentelor maxilare, contribuie la reducerea perioadei de invaliditate temporară.
Dacă în perioada acută a leziunii problemele de examinare a capacității de muncă sunt relativ ușor de rezolvat, atunci ulterior, când pacientul dezvoltă anumite complicații (consolidare întârziată a fragmentelor, contractură, anchiloză etc.), apar dificultăți în determinarea perioadei și tipului de pierdere a capacității de muncă a victimei. Pe baza naturii fracturii, a evoluției clinice a acesteia și a complicațiilor apărute, chirurgul dentist trebuie să determine, cel puțin aproximativ, durata pierderii temporare a capacității de muncă a victimei și să facă un prognostic corect de muncă, acesta fiind criteriul pentru stabilirea invalidității temporare sau permanente.
Prognosticul pentru muncă poate fi favorabil, nefavorabil sau discutabil. Cu un prognostic favorabil pentru muncă, este posibilă restabilirea capacității de muncă și readucerea victimei la locul de muncă anterior sau echivalent. Prognosticul pentru muncă este nefavorabil în cazurile în care, din cauza leziunii sau a complicațiilor acesteia, victima nu poate lucra în specialitatea sa și este nevoie de transferul ei într-un alt loc de muncă care corespunde stării sale de sănătate sau când victima nu este capabilă să efectueze nicio muncă. Un prognostic discutabil pentru muncă înseamnă că, în momentul examinării, nu există date necesare pentru a rezolva problema rezultatului fracturii de maxilar și a posibilității de restabilire a capacității de muncă. Anumite dificultăți sunt prezentate de prognostic în cazul consolidării întârziate a fracturilor de maxilar complicate de osteomielită traumatică. În unele cazuri, prin utilizarea metodelor chirurgicale, fizioterapeutice și a altor metode de tratament, se produce în continuare fuziunea fragmentelor în poziția corectă și capacitatea de muncă este restabilită, în altele, în ciuda tratamentului, se formează defecte osoase care duc la o afectare persistentă a capacității de muncă.
Trebuie menționat că prognosticul travaliului este strâns legat de cel clinic, depinde de acesta, dar nu coincide întotdeauna cu acesta. Astfel, chiar și în cazul unui rezultat clinic nefavorabil al fracturilor de maxilar (vină vicioasă fără tulburări de ocluzie sau cu maxilare edentate), prognosticul travaliului poate fi favorabil, deoarece este determinat nu numai de modificările anatomice, ci și, în principal, de gradul de restaurare a funcției, dezvoltarea dispozitivelor compensatorii, profesia victimei, precum și de alți factori.
Examinarea invalidității temporare în cazul fracturilor maxilarului inferior
Durata medie a incapacității temporare în cazul fracturilor mandibulare este de 43,4 zile. Timpul de recuperare a capacității de muncă depinde de localizarea fracturilor. În cazurile de fracturi în zona procesului condilar și a ramurii maxilarului cu o bună aliniere a fragmentelor osoase, durata perioadei de incapacitate temporară este minimă (36,6 zile). Fracturile cu o astfel de localizare sunt de obicei închise și neinfectate.
Principalii factori care contribuie la consolidarea rapidă sunt o bună alimentare cu sânge a osului din zona fracturii și prezența unei teci musculare, care permite îndepărtarea tracțiunii intermaxilare de cauciuc în ziua 12-14. Tratamentul funcțional precoce ajută la accelerarea consolidării fragmentelor de maxilar.
Tratamentul victimelor cu fracturi și luxații ale proceselor condilare ale maxilarului inferior prezintă mari dificultăți, drept urmare perioada de invaliditate temporară a persoanelor angajate în muncă fizică este în medie de 60 de zile.
Pentru a evalua gradul de consolidare a fragmentelor de maxilar, este util să se utilizeze ecoosteometrul EOM-01-ts cu o frecvență de oscilație de 120±36 kHz. Indicatorul de ecoosteometrie, atunci când se utilizează, de exemplu, dispozitivul extrafocal al lui VA Petrenko și colab. (1987) pentru tratamentul fracturilor de proces condilar, se normalizează aproape abia în ziua a 90-a. Prin urmare, este evident că perioada menționată de 60 de zile, stabilită anterior în „Recomandările metodologice”, este supusă fie justificării științifice, fie modificărilor, în special în domeniile contaminării radioizotopice, industriale și chimice a solului, apei și produselor alimentare.
În cazurile de fracturi ale maxilarului inferior cu un dinte în spațiul dintre dente și arcadă, durata perioadei de pierdere temporară a capacității de lucru este semnificativ mai lungă decât în cazurile de fracturi în afara arcadei dentare.
În cazul fracturilor centrale ale maxilarului inferior, perioada de recuperare a capacității de muncă este aproape aceeași ca în cazul fracturilor localizate în secțiunile laterale ale acestuia (44,2 zile).
Perioada de recuperare pentru fracturile simple ale maxilarului inferior este în medie de 41,2 zile, pentru pacienții cu fracturi duble - 44,8 zile. Fracturile multiple ale maxilarului inferior sunt cele mai severe, deoarece implică aproape întotdeauna deplasarea semnificativă a fragmentelor, care pot pătrunde în cavitatea bucală. Astfel de fracturi sunt deschise și susceptibile la infecții. Perioada medie de invaliditate temporară pentru acestea este de 59,6 zile.
În cazul fracturilor cominutive ale maxilarului inferior, perioada de recuperare a capacității de muncă este ceva mai lungă decât în cazul fracturilor liniare și este egală cu 45,5 zile în medie.
La pacienții cu fracturi mandibulare combinate cu comoție cerebrală, perioada medie de invaliditate crește la 47,4 zile. Problema posibilității externării acestor pacienți din spital trebuie decisă împreună cu un neurolog.
Perioada de pierdere a capacității de muncă depinde și de metodele utilizate pentru tratarea fracturilor maxilarului inferior. Perioada de recuperare a capacității de muncă la pacienții cu fracturi ale maxilarului inferior tratați prin metode non-chirurgicale este în medie de 43,7 zile, prin metode chirurgicale - 41,3 zile. Perioadele minime de pierdere a capacității de muncă temporare se observă în tratamentul fracturilor maxilarului inferior fără deplasarea fragmentelor cu capace de plastic auto-rigide (26,3 zile) și bandaj în formă de sling ZI Urbanskaya (36,7 zile). Capacitatea de muncă a victimelor care au avut atele dentare bi-maxilare din aluminiu utilizate pentru tratamentul fracturilor maxilarului inferior a fost restabilită ulterior (după 44,6 zile).
Principalele motive pentru creșterea perioadei de recuperare a capacității de lucru sunt fixarea intermaxilară pe termen lung fără utilizarea unui tratament funcțional precoce, mobilitatea relativă a fragmentelor, traumatismele papilelor interdentare ale gingiilor prin atele de sârmă, slăbirea dinților etc.
 [ 18 ]
[ 18 ]
Examinarea invalidității temporare în cazul fracturilor maxilarului superior
Durata medie a perioadei de invaliditate temporară datorată fracturilor maxilarului superior este de 64,9 zile.
Durata medie a perioadei de incapacitate de muncă depinde de natura leziunii maxilarului superior: în cazul unei leziuni nelegate de muncă este de 62,5 zile, iar în cazul unei leziuni de muncă - 68,3 zile.
Durata invalidității cauzate de leziuni este determinată într-o anumită măsură de gravitatea leziunii. Recuperarea capacității de muncă în urma unei fracturi a procesului alveolar al maxilarului are loc în medie în decurs de 43,6 zile, iar în cazul unei fracturi a corpului maxilarului, perioada medie de invaliditate este de 69,9 zile; conform tipului Le Fort I - 56,0 zile, conform tipului Le Fort II - 65,4 zile și conform tipului Le Fort III - 74,7 zile.
În fracturile necomplicate ale maxilarului superior, perioada de incapacitate de muncă este în medie de 60,1 zile, iar în fracturile complicate - 120-130 de zile.
Una dintre caracteristicile fracturilor maxilare este natura lor combinată, datorită proximității anatomice a părților faciale și cerebrale ale craniului. Leziunile traumatice ale oaselor craniului și creierului nu sunt întotdeauna diagnosticate de medicii dentiști, ceea ce afectează negativ tratamentul pacienților.
Perioadele de invaliditate temporară pentru fracturile izolate și combinate ale maxilarului superior sunt diferite. Astfel, pentru o fractură a maxilarului superior combinată cu o comoție cerebrală, acestea sunt de 70,8 zile, cu o combinație cu o fractură a maxilarului inferior, perioadele medii de invaliditate sunt de 73,3 zile, cu o fractură a bazei craniului - 81,0 zile, cu o fractură a boltei craniului - 126,7 zile, cu leziuni ale orbitei - 120,5 zile, cu o fractură a altor oase - 89,5 zile.
Fracturile multiple ale oaselor feței, craniului și trunchiului duc la invaliditate temporară de până la 87,5 zile.
Durata invalidității temporare depinde și de metodele de tratament ale fracturilor maxilarului superior. Atunci când se utilizează metode ortopedice de tratament la pacienții cu fracturi maxilarului superior, durata medie a invalidității temporare este de 59,2 zile (55,4 pentru fracturile necomplicate și 116,0 pentru fracturile complicate), iar atunci când se utilizează metode chirurgicale, este de 76,0 zile (69,3 pentru fracturile necomplicate și 153,5 pentru fracturile complicate).
Perioada mai lungă de invaliditate temporară cu metode chirurgicale de tratament al fracturilor se datorează faptului că acestea sunt utilizate pentru cele mai grave leziuni, atunci când metodele ortopedice nu sunt indicate sau sunt ineficiente.
 [ 19 ]
[ 19 ]
Înregistrarea incapacității temporare
Medicul dentist are dreptul să elibereze un certificat de concediu medical unui pacient cu fractură de maxilar pentru o perioadă de cel mult șase zile. Comisiile de control medical (MCC) au dreptul să prelungească certificatul de concediu medical pentru o perioadă mai lungă (pentru pacienții cu leziuni, de până la 10 zile), dar în general nu mai mult de 4 luni de la data leziunii. În acest caz, persoanele care autorizează prelungirea certificatului de concediu medical sunt obligate să examineze personal pacientul. În cazul unei evoluții lungi a bolii, astfel de examinări trebuie efectuate cel puțin o dată la 10 zile și, dacă este necesar, mult mai des, în special în prima perioadă după leziune.
În cazul pierderii capacității de muncă din cauza unui accident de muncă, medicul eliberează un certificat de incapacitate de muncă, care este un document care confirmă incapacitatea temporară de muncă și oferă persoanei vătămate dreptul de a primi prestații de asigurări sociale.
În cazul pierderii capacității de muncă din cauza unei vătămări corporale în familie, instituția medicală eliberează un certificat de incapacitate de muncă pentru cinci zile, iar începând cu a șasea zi - un certificat de incapacitate de muncă. În cazul în care persoana vătămată se adresează medicului în ziua în care a lucrat deja la serviciu, medicul, dacă este necesar, eliberează un certificat de incapacitate de muncă, datând-o în ziua solicitării, dar eliberează persoana vătămată de muncă abia din ziua următoare.
Pacienților cu fracturi de maxilar care sunt tratați în spital li se eliberează un certificat de concediu medical la externare, dar în cazurile de spitalizare lungă, se poate elibera un certificat de incapacitate de muncă înainte de externare pentru a primi salariul.
Dacă capacitatea de muncă a pacientului este restabilită în urma tratamentului spitalicesc, certificatul de concediu medical se închide. În cazul în care pacientul rămâne incapabil la externarea din spital din cauza consecințelor fracturii, certificatul de concediu medical nu se închide în spital, ci se face o mențiune corespunzătoare pe acesta cu privire la necesitatea tratamentului ambulatoriu. Ulterior, certificatul de concediu medical se prelungește de către medicul dentist al instituției medicale și de prevenire unde pacientul continuă tratamentul. Trebuie menționat că persoanelor care au suferit o leziune din cauza intoxicației sau în timpul acțiunilor datorate intoxicației și care necesită tratament ambulatoriu și spitalicesc nu li se eliberează certificate de concediu medical.
Problema externării unui pacient la serviciu sau a trimiterii acestuia/aceasta la VTEK cu o fractură simplă sau complicată a maxilarului superior se decide în funcție de prognosticul clinic și profesional. În cazurile în care, în ciuda tuturor măsurilor terapeutice, prognosticul clinic și profesional rămâne nefavorabil și afectarea capacității de muncă devine persistentă, pacienții trebuie trimiși la VTEK pentru a determina grupa de invaliditate, de exemplu, în cazul unei fracturi a maxilarului inferior complicate de osteomielită cu formarea ulterioară a unui defect osos mare și în cazul necesității unor intervenții chirurgicale restaurative osteo-plastice. În astfel de cazuri, determinarea la timp a grupei de invaliditate și eliberarea pacientului de la serviciu permit implementarea unei game complete de măsuri terapeutice pentru restabilirea sănătății victimei, după care aceasta poate presta muncă în specialitatea sa sau în orice altă specialitate. Certificatul de incapacitate de muncă se închide în ziua în care este emisă încheierea VTEK privind constatarea invalidității, indiferent de cauzele și grupa acesteia.
Angajarea rațională a persoanelor cu dizabilități este de mare importanță, deoarece munca fezabilă contribuie la o restabilire sau compensare mai rapidă a funcțiilor afectate, îmbunătățește starea generală a persoanelor cu dizabilități și le sporește securitatea materială.
Uneori, bolile concomitente, care în sine nu provoacă o afectare semnificativă a capacității de muncă, agravează starea pacientului și, în combinație cu boala principală, provoacă o afectare mai pronunțată a funcțiilor. Prin urmare, atunci când se efectuează o examinare a capacității de muncă în astfel de cazuri, este necesară o prudență extremă și o abordare critică pentru a evalua corect ponderea specifică a modificărilor menționate în ceea ce privește reducerea sau pierderea capacității de muncă.

