Expert medical al articolului
Noile publicații
Toracocenteza
Ultima examinare: 12.06.2024

Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
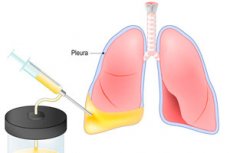
Dacă lichidul intră sau se acumulează în cavitatea pleurală, acesta poate provoca probleme respiratorii periculoase care pot duce la moartea pacientului. Toracenteza, sau pleurocenteza, ajută la eliminarea pericolului. Procedura este o puncție a peretelui toracic cu îndepărtarea suplimentară a lichidului. Toracocenteza poate transporta atât sarcină terapeutică, cât și diagnostică - de exemplu, să se retragă și să ia lichid pentru cercetare, pentru introducerea de soluții medicinale. Acumularea de lichide în cavitatea pleurală este asociată cu o sănătate precară, dificultăți de respirație chiar și într-o stare calmă. După toracocenteză și îndepărtarea lichidului, respirația se îmbunătățește, activitatea sistemului respirator și cardiovascular este restabilită. [1], [2]
Indicații pentru procedură
Când este necesară o toracenteză?
Cavitatea pleurală este un spațiu în torace delimitat de pleura. La rândul său, pleura este membrana seroasă netedă a plămânilor, formată din două foi: foaia parietală adăpostește pieptul din interior și foaia viscerală se alătură plămânilor. În mod normal, un volum mic de lichid seros este prezent în cavitatea pleurală, acționând ca un lubrifiant pentru a reduce frecarea în timpul actului respirator. Dacă se dezvoltă o boală, se poate acumula mai mult lichid între foile pleurale-un așa-numit efuziune pleurală. Cu toate acestea, lichidul poate avea și alte origini, cum ar fi:
- Transudatul este umiditatea edematoasă care se scurge în pleura din cauza creșterii tensiunii arteriale și a scăderii presiunii plasmatice osmotice. O astfel de efuziune este caracteristică eșecul funcției inimii sau ciroză.
- Exudatul este o umiditate inflamatorie care pătrunde în pleura datorită creșterii permeabilității zidurilor vasculare. În același timp, unele celule sanguine, proteine și alte substanțe se scurg din plasmă. Efuziunea exudativă este un semn tipic al proceselor oncologice, inflamație pulmonară, leziuni virale.
Dacă volumul efuziunii pleurale este mic și nu există iritații ale foilor pleurale, persoana de obicei nu simte simptome suspecte. O astfel de problemă este detectată accidental în timpul măsurilor de diagnostic pentru alte probleme din organism sau în timpul unei examinări preventive.
Dacă volumul de efuziune este suficient de mare, pacientul are dificultăți în respirație, o senzație de disconfort și presiune în piept, durere în timpul inhalării, tuse, slăbiciune generală, oboseală.
Datorită toracocentezei, lichidul este înlăturat, starea persoanei se îmbunătățește, există posibilitatea de a efectua diagnosticul de laborator al revărsării și de a afla cauzele încălcării.
Principalele indicații pentru toracocenteză:
- Boli pulmonare însoțite de descărcarea de sânge sau limfa în spațiul pleural;
- Pleurizii exudative;
- Aer care intră în spațiul pleural (Pneumotorax );
- Empyema pleural (acumularea de puroi în spațiul pleural).
Tocenteza pentru pneumotorax este indicată la pacienții mai mici de 50 de ani în episoade spontane pentru prima dată, cu un volum de 15 până la 30%, fără suferință respiratorie semnificativă. Drenajul se efectuează dacă toracenteza este ineficientă, precum și în pneumotoraxul mare sau secundar, pacienții cu insuficiență respiratorie și pacienți vârstnici (peste 50 de ani).
Thoracocenteza în hidrotorax este prescrisă numai pentru volume masive de efuziune: hidrotoraxele mici nu au nevoie de tratament special, deoarece resorbția lichidului apare independent, a furnizat un tratament competent al patologiei de bază.
Pleurodeza poate fi utilizată ca adjuvant la toracenteză, adică injectarea agenților scleroși în spațiul pleural care aderă ambele foi pleurale.
Thoracocenteza în hemotorax este indicată în cazul sângerării intrapleurale prelungite, în caz de deteriorare a organelor vitale, precum și în cazurile în care sângele coagulat previne expansiunea pulmonară. Dacă există daune vaselor mari sau organelor toracice, toracotomia de urgență cu ligare vasculară, suturând organul deteriorat, este indicată îndepărtarea sângelui acumulat. În hemotoraxul coagulat, se efectuează videoclipotoracoscopie sau toracotomie deschisă pentru a îndepărta cheagurile de sânge și igienizarea spațiului pleural. Dacă hemotoraxul devine supurator, tratamentul este același ca pentru pleurisia purulentă.
Preparare
Înainte de toracenteză, pacientul trebuie să fie supus unui examen, inclusiv un examen medical, radiografie toracică, ecografie, scanare CT. Prescriu obligativ diagnosticul de laborator-în special, studiul funcției de coagulare a sângelui. Dacă starea pacientului este instabilă, există riscuri ridicate de afecțiuni decompensate, poate fi necesar să se efectueze studii suplimentare-de exemplu, electrocardiografie și să determinăm gradul de saturație a sângelui.
Medicul participant consultă în mod preliminar pacientul, clarifică puncte importante cu privire la procedură, voci posibile riscuri și efecte secundare. Pacientul trebuie să-și semneze consimțământul pentru a efectua toracenteză (dacă pacientul nu este în măsură să facă acest lucru, documentul este semnat de rudele sale cele mai apropiate, membrii familiei). Dacă pacientul a luat anticoagulante, dacă există o tendință la reacții alergice, este important să informați medicul despre acest lucru.
Imediat înainte de manipularea toracocentezei, se măsoară o examinare suplimentară a pacientului, se măsoară pulsul și tensiunea arterială.
Set de instrumente de toracocenteză
Toracocenteza necesită acest set de instrumente și consumabile:
- Kit pentru anestezie pas cu pas local (o pereche de seringi sterile de 10 ml capacitate, ace sterile pentru injecție subcutanată și intramusculară, tavă sterilă și materiale de pansament, soluție antiseptică și anestezice, lipici medical și tencuială, mai multe mănuși sterile, măști, medicamente antishock);
- Un ac dufault steril sau un ac de puncție care măsoară 70-100 mm cu o tăietură oblică ascuțită și o dimensiune diametrală internă de 1,8 mm;
- Tub de extensie sterilă de 20 cm sau mai mult (rezon sau clorură de polivinil) cu adaptoare standard;
- Un clip de tub conceput pentru a împiedica aerul să intre în spațiul pleural;
- Foarfece sterile și pensete;
- Un suport cu tuburi sterile de plută pentru plasarea în ele a lichidului retras în timpul toracentezei din cavitatea pleurală pentru examen bacteriologic suplimentar.
Tehnică Toracenteza
Este optim să efectuați toracenteză sub îndrumare cu ultrasunete pentru a afla punctul optim pentru inserarea acului.
Înainte de procedură, medicul determină nivelul de efuziune (de preferință prin ultrasonografie), care este marcat pe piele cu semne adecvate. În continuare, site-ul pentru puncție este determinat:
- Pentru a îndepărta lichidul - între coastele VII și VIII, aderarea la linia condiționată de la marginea scapulară la axilă;
- Pentru a îndepărta aerul - în regiunea subcostală II sub claviculă.
Zona toracocentezei propuse este tratată cu strat antiseptic și anesteziat prin strat. Puncția în sine este realizată folosind un ac, care este înlocuit cu un ac de puncție după intrarea în spațiul pleural. Datorită acestuia, specialistul eliberează aer sau efuziune, apoi tratează zona de puncție cu antiseptic pentru a preveni dezvoltarea complicațiilor infecțioase.
Toracocenteza de diagnostic implică evaluarea vizuală a biomaterialului extras cu trimitere suplimentară pentru examinarea de laborator. Este important să clarificăm parametrii fizico-chimici, microbiologici, citologici ai conținutului pleural, care va ajuta la clarificarea cauzelor patologiei.
Thoracocenteza terapeutică implică tratamentul cavității pleurale cu soluții antiseptice pentru a preveni dezvoltarea unui proces infecțios purulent. Este posibilă utilizarea simultană a soluțiilor antibiotice, a substanțelor enzimatice, a medicamentelor hormonale și antitumorale.
Toracocenteza cavității pleurale poate fi efectuată atât în setarea internă, cât și în ambulatoriu. În timpul procedurii, pacientul stă cu spatele îndreptat și ușor aplecat înainte. De asemenea, este posibil să se efectueze manipulări în poziția supină - în special, dacă pacientul este conectat la un dispozitiv de ventilație pulmonară artificială. Într-o astfel de situație, pacientul este așezat pe marginea canapelei, brațul de pe partea de toracenteză este așezat în spatele capului, un role (prosop) este așezat sub zona umărului opus.
Procedura este efectuată folosind anestezie locală în trepte (strat-by-strat): anestezic (soluție anestezică) este infiltrată în piele, urmată de țesut subcutanat, periost de coaste, mușchi intercostali și pleura parietală. În unele cazuri, poate fi necesară sedarea ușoară odată cu administrarea de medicamente pentru a ajuta pacientul să rămână calm și relaxat pe parcursul procedurii și ulterior.
Thoracocenteza și puncția pleurală sunt proceduri minim invazive care pot fi atât diagnostice cât și terapeutice și sunt efectuate în mod obișnuit sau urgent. Biomaterialul obținut în timpul procedurii este etichetat și trimis pentru analize de laborator. Dacă cantitatea de efuziune este mică și sângele este prezent, acesta este transportat împreună cu un anticoagulant pentru a evita coagularea (coagularea).
Testele de laborator sunt efectuate pe următorii indicatori:
- Nivel de pH;
- Colorare gram;
- Numărul de celule și diferențierea;
- Glucoză, proteine, acid lactic dehidrogenază;
- Citologie;
- Creatinina, amilaza (dacă este suspectată perforația esofagiană sau inflamația pancreatică);
- Indexul trigliceridelor.
Lichidul transudativ este de obicei clar, în timp ce lichidul exudativ este turbid, gălbui-maro și uneori sângeros.
Dacă factorul de pH este mai mic de 7,2, aceasta este o indicație pentru a efectua drenajul după toracenteză.
Citologia este necesară pentru a identifica structurile tumorale în spațiul pleural. Datorită analizei imunocitochimice, este posibil să le determinăm caracteristicile și să prescrieți cel mai optim tratament.
Semănarea microflorei este importantă pentru diagnosticul infecției microbiene.
Contraindicații la procedură
Nu există contraindicații absolute pentru efectuarea toracentezei. Contraindicații relative includ următoarele:
- Lipsa de informații clare despre zona localizării fluidelor;
- Tulburări de coagulare a sângelui, tratament cu anticoagulante;
- Deformări, schimbări anatomice în torace;
- Cantitate extrem de mică de lichid (în acest caz, toracenteza terapeutică este inadecvată, iar toracenteza de diagnostic este problematică);
- Patologii infecțioase dermatologice, zona zoster în zona puncției;
- Condiții decompensate, patologii pulmonare severe;
- Tuse severă necontrolabile se potrivește;
- Instabilitate mentală care împiedică performanța adecvată a procedurii;
- Ventilație artificială cu presiune pozitivă (risc crescut de complicații).
Fiecare caz de contraindicație este evaluat individual, ținând cont de urgența toracentezei.
Complicații după procedură
O astfel de consecință a toracocentezei ca tuse și dureri în piept este considerată normală și dispare după câteva zile. Dacă problema persistă mult timp sau se agravează, este necesar să consultați un medic. Consultarea cu un specialist va fi, de asemenea, necesară dacă dispneea sau durerea toracică severă are loc după toracocenteză. În unele cazuri, vor fi necesare medicamente antiinflamatorii.
Pentru a evita dezvoltarea consecințelor nefavorabile după toracenteză, în unele cazuri, se efectuează radiografie. Acest lucru este necesar pentru a exclude pneumotoraxul, pentru a determina volumul lichidului rămas și starea țesutului pulmonar. Radiografia este recomandată în special dacă:
- Pacientul este pe un ventilator;
- Acul a fost introdus de două ori sau mai mult;
- Aerul a fost îndepărtat din spațiul pleural în timpul toracentezei;
- După toracenteză, au existat semne de pneumotorax.
De asemenea, trebuie înțeles că îndepărtarea mecanică a efuziunii din cavitatea pleurală în timpul toracentezei nu are efect asupra cauzei acumulării sale. În schimb, în cancerul de sân sau ovarian, cancerul pulmonar cu celule mici și limfomul, chimioterapia sistemică în aproape jumătate din cazuri contribuie la normalizarea fluxului de lichid din spațiul pleural.
Riscurile problemelor în timpul și după toracenteză depind de mulți factori - în primul rând, de calificările și cunoștințele medicului. Dacă specialistul este atent și are suficientă experiență în efectuarea unor astfel de manipulări, probabilitatea complicațiilor este redusă la minimum. Cu toate acestea, este imposibil să excludeți complet o astfel de posibilitate.
Complicațiile în urma unei proceduri de toracenteză pot fi amenințătoare sau care nu amenință. Cele mai frecvente complicații amenințătoare includ:
- Pneumotorax - acumularea de aer în spațiul pleural cu prăbușirea pulmonară ulterioară (observată la 11% din toate complicațiile);
- Hemotorax -acumularea de sânge în spațiul pleural (mai puțin de 1% din cazuri);
- Leziunea splinei sau ficat (mai puțin de 1% din cazuri);
- Procese purulentate pleurale, empyema;
- Metastaze (în tumorile maligne).
Complicații care nu amenință tocenteza:
- Durere toracică (mai mult de 20% din cazuri);
- Incapacitatea de a aspira efuziunea pleurală (în 13% din cazuri);
- Tuse (mai mult de 10% din cazuri);
- Hemoragii subcutanate (în 2% din cazuri);
- Acumularea de lichide subcutanate - serom (mai puțin de 1%);
- Stresul leșinând ca urmare a aritmiei și scăderea tensiunii arteriale.
Pentru a reduce la minimum riscurile complicațiilor după toracenteză, se recomandă încredințarea procedurii specialiștilor calificați cu experiență suficientă în efectuarea unor astfel de manipulări. Abordarea profesională, precizia, îngrijirea și responsabilitatea față de fiecare pacient pot reduce probabilitatea problemelor la minimum.
Aveți grijă după procedură
Imediat după finalizarea toracentezei, începe perioada de reabilitare. Pentru a-și face cursul ușor și confortabil, pentru a reduce riscul de complicații, pacientul ar trebui să fie conștient de particularitățile fazei de recuperare. În plus, este necesar să respectați unele recomandări:
- Câteva ore după finalizarea toracocentezei, nu ar trebui să părăsiți spitalul. Este recomandabil să vă culcați și să vă odihniți. În 3-4 ore este necesar să se monitorizeze semne vitale, cum ar fi tensiunea arterială, ritmul cardiac, saturația de oxigen din sânge.
- Dacă apare o tuse, dar nu durează mult și dispare de unul singur, nu ar trebui să vă faceți griji. Dacă tusea crește, scurtarea respirației, durerea toracică, trebuie să vedeți un medic cât mai curând posibil.
- Analgezice, medicamente antiinflamatoare nesteroidiene pot fi utilizate pentru a reduce durerea post-procedură.
- Un hematom poate apărea în zona de puncție. De obicei, nu necesită niciun tratament specific și dispare de unul singur în câteva zile.
- Este important să limitați activitatea fizică, să nu rulați sau să săriți și să nu ridicați obiecte grele.
- Este recomandabil să revizuiți dieta și regimul de băut.
- Rana după toracocenteză trebuie tratată de două ori pe zi, evitați contactul cu apa.
- Nu este recomandat să vizitați piscine, plaje, saună, băi.
Dacă sunt respectate recomandările de mai sus, se poate evita dezvoltarea complicațiilor.
Thoracocenteza este una dintre principalele proceduri pentru medici de terapie intensivă, terapie intensivă și personalul camerei de urgență. Manipularea are multe mai multe beneficii decât riscurile posibile. Dezvoltarea complicațiilor este extrem de rară.

