Expert medical al articolului
Noile publicații
Ulcere trofice în diabetul zaharat pe picioare
Ultima examinare: 04.07.2025

Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
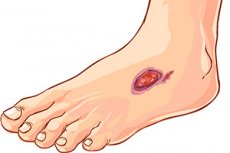
De ce diabetul este adesea însoțit de formarea de ulcere pe corp și de ce este atât de dificil să scapi de ele? Există într-adevăr multe întrebări despre formarea ulcerelor în diabet, pe care medicina este destul de capabilă să le explice.
Diabetul este o boală complexă care se manifestă nu doar printr-o creștere a nivelului de zahăr. Funcția multor organe este perturbată, inervația și trofismul pielii se deteriorează. Din păcate, acest proces este dificil de tratat și poate apărea din nou în același loc.
Epidemiologie
Ulcerele sunt cea mai frecventă complicație a diabetului, reprezentând aproximativ o treime din spitalizările pacienților cu diabet.
La aproximativ fiecare al doilea pacient, ulcerele duc la amputarea unui membru (sau a unei perechi de membre).
Conform statisticilor, leziunile ulcerative ale țesuturilor sunt înregistrate la 80% dintre diabeticii cu o istorie a bolii de 15-20 de ani. În acest caz, doi din trei pacienți decedează din cauza complicațiilor gangrenoase.
Aproximativ 40% dintre pacienți, după operație, își pierd capacitatea de mișcare sau au mișcări sever limitate. În aproximativ 60% din cazuri, apar consecințe necrotice purulente la celălalt membru, așa că acești pacienți trebuie să fie amputați și pe celălalt picior.
Complicațiile gangrenoase ale ulcerelor la diabet apar de 40 de ori mai des decât la persoanele fără diabet. La 85% dintre pacienți, ulcerele de la picior duc la amputare.
Cauza dezvoltării leziunilor ulcerative în diabet în 4 cazuri din 5 este deteriorarea mecanică externă.
Cauze ulcere diabetice
La persoanele care suferă de diabet, principala tulburare este considerată a fi un mecanism perturbat al metabolismului carbohidraților - atât în celulele sanguine, cât și în structurile celulare ale întregului corp. În unele cazuri, o astfel de tulburare nu se manifestă în niciun fel până când nu apar semne de diabet sau o altă boală secundară (pe care mulți nu o asociază cu diabetul). O astfel de patologie secundară poate fi un accident vascular cerebral, un infarct miocardic acut, o deteriorare bruscă a funcției vizuale, dezvoltarea insuficienței renale. Ulcerele se găsesc cel mai adesea la pacienții cu diabet zaharat de tip 2 - cel mai probabil datorită faptului că acest tip de boală poate evolua mult timp fără simptome, într-un moment în care procesele metabolice din țesuturi sunt deja perturbate.
Medicii indică un alt motiv important pentru formarea ulcerelor în diabet - acesta este neatenția pacientului și ignorarea sfaturilor medicilor de a-și schimba dieta și stilul de viață. Din păcate, mulți pacienți continuă să fumeze și să consume alcool, în ciuda cerinței medicului de a elimina obiceiurile proaste din viața lor.
Factorii individuali de risc joacă, de asemenea, un rol semnificativ.
Factori de risc
- Leziuni mecanice ale pielii (abraziuni, crăpături, arsuri etc.).
- Varice, alte boli vasculare.
- Purtarea de încălțăminte de calitate slabă sau incomodă.
- Flux limfatic afectat la nivelul extremităților.
- Modificări aterosclerotice ale vaselor de sânge, hipertensiune arterială.
- Escare, purtarea prelungită a bandajelor, inclusiv a celor din ipsos.
- Intoxicație pe termen lung, cetoacidoză, boli hepatice și renale.
- Nerespectarea recomandărilor medicului privind nutriția pentru diabet, prezența obiceiurilor proaste.
Patogeneza
Caracteristicile patogenetice ale ulcerelor în diabet sunt variate. Esența este următoarea: diabetul este o patologie metabolică complexă, care este însoțită de o insuficiență a sensibilității și producției de insulină. Diabetul de tip 1 apare cu o producție afectată de insulină. În cazul diabetului de tip 2, acest simptom nu este tipic, dar sensibilitatea la insulină este afectată, ceea ce duce la utilizarea incorectă a acesteia de către organism.
Insulina este un hormon proteic esențial, implicat direct în procesele de absorbție și transformare a glucozei. Dacă țesuturile percep incorect insulina, vor începe o serie de tulburări - în special, nivelul de glucoză din sânge va crește. Aceasta, la rândul său, implică dezvoltarea unor modificări neurovasculare.
Medicii descriu modificările menționate în termeni diferiți. Astfel, deteriorarea neuronilor în diabet se numește „neuropatie diabetică”, iar modificările celor mai mici vase se numesc angiopatie diabetică. Atât prima, cât și a doua patologie sunt o consecință a unui eșec sistemic al proceselor metabolice.
În primul rând, afecțiunile privesc pereții vasculari, care devin subțiri și fragili. Capilarele se înfundă, iar vasele mari sunt afectate treptat de ateroscleroză. Cu toate acestea, ulcerele în diabet nu apar la toți pacienții, ci în primul rând la cei care ignoră tratamentul, nu ascultă recomandările medicale și nu controlează nivelul glicemiei. Cert este că ulcerele nu apar „din senin”: apariția lor trebuie să fie precedată de niveluri ridicate de zahăr și de o stare de cetoacidoză.
Formarea unui ulcer este în majoritatea cazurilor combinată cu apariția eczemelor sau dermatitei. Dacă nu este tratată, leziunea ulceroasă crește în dimensiuni și poate chiar evolua în gangrenă.
Simptome ulcere diabetice
Ulcerele sunt una dintre complicațiile frecvente ale diabetului, care se dezvoltă după o anumită perioadă de timp de la debutul bolii. De exemplu, în cazul diabetului decompensat, ulcerele se pot forma în decurs de un an.
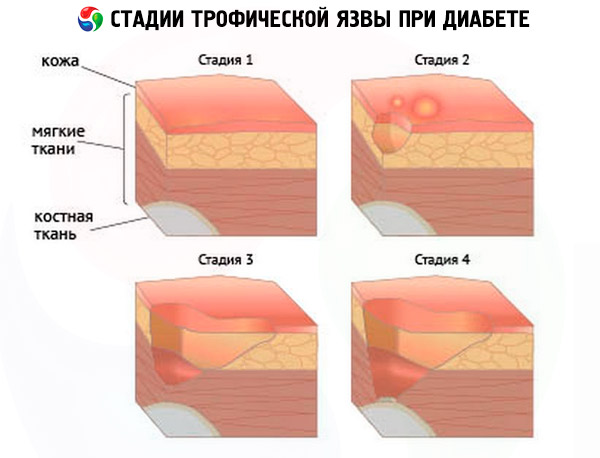
Experții medicali au stabilit o clasificare condiționată a apariției ulcerelor - acestea sunt un fel de etape ale bolii, care se caracterizează printr-un set separat de simptome:
- Stadiul preulceros, când ulcerele încep deja să se formeze, dar acestea rămân abia sesizabile pentru pacient. Primele semne ale stadiului inițial pot fi următoarele:
- sensibilitate scăzută a receptorilor (sensibilitatea la durere și temperatură se agravează);
- apariția unei dureri abia perceptibile în zona gleznei, precum și o senzație de arsură ușoară și/sau mâncărime;
- apariția unor crampe minore în zona gleznei;
- umflarea extremităților (în grade diferite);
- modificarea culorii pielii, pigmentare crescută, roșeață sau culoare albăstreală, apariția de modele vasculare.
- Stadiul clinic inițial – în acest stadiu pacientul este deja atent la primele semne, dar nu consideră întotdeauna necesar să consulte un medic. Deși în acest stadiu tratamentul poate duce la cel mai pozitiv prognostic. Primele semne ale celei de-a doua etape sunt următoarele:
- apariția unor defecte minore ale pielii, eroziuni;
- formarea de ulcere greu de vindecat.
- Stadiul simptomelor clinice evidente:
- distrugerea straturilor superioare ale pielii, formarea de cruste pe ulcere;
- apariția unei secreții sângeroase, apoi purulentă;
- creșterea dimensiunii leziunilor ulcerative;
- apariția altor leziuni, variind în dimensiune și profunzime a afectării.
- Etapa progresivă:
- transformarea ulcerelor trofice mici într-un focar infectat purulent;
- apariția intoxicației (se observă creștere a temperaturii, febră, dureri de cap, slăbiciune);
- agravarea durerii la nivelul picioarelor;
- deteriorarea țesuturilor profunde (până la os).
- Stadiul gangrenos – însoțit de dezvoltarea gangrenei umede a unei părți a membrului.
Ca orice leziune, un ulcer în diabet este însoțit de durere, dar într-un stadiu incipient această durere poate fi slab exprimată, chiar aproape insesizabilă. Pe măsură ce procesul se agravează, simptomele sunt deosebit de evidente noaptea: există o senzație de mâncărime, crampe, membrele par să se „umplu”.
Cum arată ulcerele în diabet?
La început, pe piele pot apărea răni mici, zgârieturi, abraziuni - dacă formarea unui ulcer în diabet este precedată de leziuni mecanice. Apoi, rănile încep să sângereze și să crească în dimensiuni în timp. Când rănile se infectează, se dezvoltă un proces infecțios și inflamator extern: secreția devine purulentă, iar țesuturile din jurul leziunii se umflă și se înroșesc.
Leziunea ulcerativă crește, dar la început pacientul nu simte durere - acesta este rezultatul inervației afectate a țesuturilor.
Un ulcer în diabet este aproape imposibil de tratat cu metode convenționale, acesta fiind și un simptom tipic al bolii.
Formulare
Diferite tipuri de ulcere în diabet necesită abordări diferite de tratament. Desigur, orice ulcer trofic în diabet apare ca urmare a deteriorării rețelei capilare mici și a fibrelor nervoase, dar fiecare tip individual are propriile caracteristici și caracteristici care sunt luate în considerare de către medic atunci când stabilește regimul de tratament. Astfel, ulcerele extremităților inferioare sunt împărțite în următoarele tipuri:
- Ulcerul capilar al piciorului în diabetul zaharat se dezvoltă din cauza deteriorării rețelei capilare. Acest tip de patologie este diagnosticat cel mai des.
- Ulcerele venoase la nivelul gambei în diabet sunt cauzate de o tulburare a sistemului venos. De regulă, ulcerele venoase se găsesc la pacienții care nu au solicitat ajutor medical pentru o perioadă lungă de timp și nu au tratat diabetul sau l-au tratat incorect. Într-o astfel de situație, ulcerul nu apare inițial pe picior sau deget de la picior, ci afectează zona piciorului sau devine o consecință a creșterii procesului necrotic.
- Ulcerele arteriale de pe picioare în diabet se formează atunci când lumenul arterial este blocat, ceea ce se întâmplă adesea în cazul tulburărilor de coagulare a sângelui și aterosclerozei. O astfel de tulburare provoacă necroză tisulară rapidă localizată sub secțiunea afectată a arterei.
- Ulcerul piogen în diabet este o consecință a infecției microbiene a rănilor mici și a zgârieturilor de pe piele.
Unele tipuri de ulcere se găsesc mai des în diabet, în timp ce altele sunt mai puțin frecvente. De exemplu, ulcerele la nivelul piciorului și gambei sunt cel mai des diagnosticate.
Ulcerele la călcâi în diabet sunt, de asemenea, destul de frecvente și, în marea majoritate a cazurilor, se formează din cauza fisurilor de călcâi de lungă durată, a bătăturilor sau după o perforare a călcâiului cu un obiect dur și ascuțit. Uneori, un diabetic poate dezvolta un ulcer chiar și după o așchie obișnuită.
Un ulcer pe deget în diabet apare atunci când se poartă încălțăminte incomodă, când apar abraziuni, blistere etc. Astfel de leziuni sunt destul de dificil de tratat și adesea se termină cu o intervenție chirurgicală pentru a îndepărta unul sau mai multe degete.
Ulcerul gastric în diabetul zaharat nu aparține categoriei leziunilor trofice tipice ale bolii. Mai degrabă, este o patologie concomitentă. Ulcerele trofice caracteristice diabetului se formează în zona cu inervație afectată - de regulă, pe extremitățile inferioare. Cu toate acestea, prezența unui ulcer gastric pe fondul diabetului necesită un tratament deosebit de complex și respectarea unei diete adecvate.
Ulcerele de pe mâini în diabet, precum și pe corp sau cap, se formează extrem de rar. Doar în cazuri izolate se poate forma un ulcer după leziuni traumatice semnificative - de exemplu, după o arsură, o rană lacerată, o fractură deschisă etc. Datorită caracteristicilor fiziologice, rețeaua vasculară a extremităților inferioare este mai susceptibilă la modificări patologice decât vasele brațelor. Prin urmare, picioarele sunt afectate primele. Dar - există excepții, iar acest lucru trebuie luat în considerare la diagnosticarea unui ulcer.
Complicații și consecințe
Ulcerele în sine sunt o complicație a diabetului, dar și rănile cutanate se pot complica - mai ales atunci când apar infecții secundare.
Consecințele ulcerelor în diabet includ următoarele complicații:
- erizipel - erizipel - este o infecție microbiană a pielii care este însoțită de intoxicație severă (leziuni tisulare streptococice);
- proces inflamator secundar în ganglionii limfatici, vasele limfatice – indică răspândirea infecției;
- sepsis (intoxicație generală pe fondul dezvoltării gangrenei).
Severitatea complicațiilor depinde de evoluția patologiei subiacente, de durata și profunzimea tulburării trofice și de tipul tulburării trofice. Mulți pacienți trebuie să amputeze o parte a membrului sau întregul membru - acest lucru se întâmplă atunci când procesul bolii este avansat.
Ca urmare a automedicației sau a tratamentului necorespunzător al ulcerelor la diabet, apar adesea și alte probleme:
- boli de piele precum eczema sau dermatita;
- deteriorarea unui vas cu sângerare ulterioară;
- dezvoltarea infecției anaerobe, tetanos;
- leziuni articulare;
- Miiaza este o boală parazitară.
Ulcerele la diabet necesită o atenție serioasă. Orice pacient trebuie să fie conștient de faptul că ignorarea recomandărilor medicului poate duce la consecințe dezastruoase, invaliditate și chiar deces.
Diagnostice ulcere diabetice
În primul rând, medicul acordă atenție plângerilor pacientului. Dacă, pe fondul diabetului, o persoană prezintă periodic amorțeală la nivelul picioarelor, oboseală crescută, umflături, hiperpigmentare, atunci se pot trage deja anumite concluzii cu privire la diagnostic.
De asemenea, este obligatorie o examinare externă a pacientului. Pe lângă trăsăturile caracteristice ale ulcerului în sine, se pot detecta deformarea piciorului, gleznei, neuroosteoartropatia. Calitatea sensibilității la temperatură, tactile, proprioceptive, dureroase, la vibrații se determină prin teste. Se verifică reflexele tendinoase.
În timpul examinării, se acordă atenție și culorii pielii, umflăturii și prezenței patologiei articulare. Se acordă o atenție deosebită dimensiunii și localizării ulcerului, naturii secreției, clarității marginilor și stării pielii sănătoase.
Următoarele teste sunt obligatorii:
- analize generale și biochimie sanguină (indică prezența inflamației, permit evaluarea calității funcției de coagulare a sângelui);
- analiza generală a urinei (indică modificări ale funcției renale);
- Testul nivelului de glucoză din sânge.
Diagnosticul instrumental include arteriografia cu radiocontrast, examinarea Doppler a circulației arteriale și capilaroscopia computerizată.
Adesea, programul de diagnostic include reolimfovasografie, imagistică termică și impedanțiometrie.
Diagnostic diferentiat
Diagnosticul diferențial se efectuează cu colagenoze, boli de sânge, intoxicații profesionale. Următoarele boli sunt supuse diferențierii separate:
- ateroscleroză obliterantă;
- ulcer fagedenic;
- ulcere congestive (o consecință a decompensării sistemului cardiovascular);
- ulcere tuberculoase, ulcere sifilitice, ulcere leproase, ulcere cauzate de radiații.
Rareori, pacienții prezintă așa-numitele ulcere artificiale sau unele artificiale. Pacientul și le provoacă singur, în scop de simulare - de regulă, astfel de ulcere indică instabilitate mentală a pacientului.
Cine să contactați?
Tratament ulcere diabetice
Tratamentul local al ulcerelor trofice la diabet include curățarea sistematică a ulcerului, tratamentul pielii din apropierea plăgii, pansamente regulate. Posibilitatea utilizării unguentelor se stabilește de comun acord cu medicul curant. Citiți mai multe despre metodele de tratare a ulcerelor la diabet în acest articol.
Profilaxie
Principala condiție pentru prevenirea ulcerelor este respectarea recomandărilor medicului curant. Astfel de recomandări sunt în mod obligatoriu adresate tuturor pacienților care suferă de diabet.
Ulcerele pot apărea la orice diabetic dacă acesta nu acordă atenția cuvenită controlului constant al nivelului de zahăr din sânge. Prin urmare, prevenirea, în primul rând, constă în normalizarea nivelului de zahăr și efectuarea terapiei de întreținere pentru diabet.
Alte sfaturi la fel de importante pentru prevenirea ulcerelor:
- Este necesar să mențineți o igienă atentă a picioarelor, să vă tăiați unghiile prompt și corect și să preveniți dezvoltarea infecțiilor fungice.
- Este important să curățați, să uscați și să aerisiți încălțămintea cât mai des posibil – aceasta este o condiție importantă pentru picioare sănătoase.
- Atunci când alegeți pantofi și șosete, trebuie să acordați o atenție deosebită calității și mărimii acestora pentru a evita apariția abraziunilor, bătăturilor și bătăturilor pe picioare.
- Este necesar, dacă este posibil, să se evite supraîncălzirea și răcirea excesivă a picioarelor și, de asemenea, să nu se suprasoliciteze.
- În mod regulat - de exemplu, în fiecare seară, este recomandabil să se inspecteze picioarele, degetele de la picioare, gleznele. O atenție deosebită trebuie acordată prezenței daunelor externe, înțepăturilor, așchiilor. În cazul diabetului, chiar și astfel de leziuni minore pot provoca formarea de ulcere.
Prognoză
Rezultatul ulterior al bolii depinde de măsura în care patologia subiacentă - diabetul zaharat - se va agrava, precum și de cât de serios va lua pacientul recomandările medicului. Dacă pacientul este diagnosticat cu un tip izolat de ulcer neuropatic, cu condiția efectuării unei terapii adecvate și la timp, prognosticul poate fi considerat relativ favorabil.
Dacă diabetul este sever, cu agravarea tulburărilor vasculare, atunci într-o astfel de situație este imposibil să vorbim despre un prognostic optimist.
Ulcerele la diabet sunt dificil de tratat. Dar: cu cât acordați atenție problemei mai devreme, cu atât terapia este prescrisă mai devreme - cu atât este mai probabil ca starea pacientului să se normalizeze.


 [
[