Expert medical al articolului
Noile publicații
sarcina prematură
Ultima examinare: 04.07.2025

Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
Sarcina post-termen este una dintre problemele care în mod tradițional provoacă un mare interes științific și practic, cauzată, în primul rând, de rezultatele perinatale nefavorabile în această patologie.
În obstetrica domestică, se consideră că o sarcină post-termină, cu o durată mai mare de 287–290 de zile, este însoțită de suferință intrauterină a fătului și se încheie cu nașterea unui copil cu semne de supramaturitate biologică, ceea ce determină riscul ridicat de a dezvolta sindromul de suferință ante/intranată și adaptare neonatală dificilă.
Epidemiologie
Incidența sarcinilor post-termen este de aproximativ 7% din totalul sarcinilor (Martin și colab., 2007).
Colegiul American de Obstetrică și Ginecologie definește sarcina post-termen ca fiind una care durează mai mult de 42 de săptămâni (294 de zile). Incidența sa este în medie de aproximativ 10%. În majoritatea țărilor europene, sarcina post-termen este definită ca una care durează 294 de zile sau mai mult, cu excepția Portugaliei (287 de zile sau mai mult) și a Irlandei (292 de zile sau mai mult). Incidența sarcinii post-termen în Europa este de aproximativ 3,5–5,92%.
În același timp, un copil cu semne de postmaturitate nu se naște întotdeauna cu postmaturitate și, dimpotrivă, semnele de postmaturitate pot fi observate la un făt născut înainte de expirarea a 290 de zile de gestație, ceea ce se datorează probabil momentului individual și caracteristicilor dezvoltării sarcinii. Cu toate acestea, starea funcțională a unui făt postmatur merită mai multă atenție, având în vedere frecvența ridicată a apariției unor complicații grave precum sindromul de aspirație de meconiu, afectarea hipoxico-ischemică a sistemului nervos central, miocardului, rinichilor, intestinelor, care duc la moartea ante și intranatală a fătului.
Sarcina post-termen este considerată un factor care crește frecvența complicațiilor în timpul nașterii și duce la o creștere a morbidității și mortalității perinatale. Cele mai tipice complicații perinatale ale sarcinii post-termen sunt nașterea unui copil mort, asfixia și traumatismele la naștere. E. Ya. Karaganova, I. A. Oreshkova (2003), după ce au efectuat o analiză amănunțită a rezultatelor perinatale la 499 de paciente cu sarcină post-termen, în funcție de vârsta gestațională, au constatat că, pe măsură ce vârsta gestațională crește de la 41 la 43 de săptămâni, proporția morbidității perinatale crește. Astfel, la 43 de săptămâni de sarcină, frecvența afectării hipoxico-ischemice a SNC crește de 2,9 ori, asfixia - de 1,5 ori, sindromul de aspirație - de 2,3 ori, comparativ cu nou-născuții născuți la termen cu o vârstă gestațională de cel mult 41 de săptămâni. La o sarcină de peste 41 de săptămâni, semnele de suferință fetală înainte de începerea travaliului au fost detectate la 67,1% dintre fetuși (la jumătate dintre aceștia, la o sarcină de 42-43 de săptămâni), amestec de meconiu în lichidul amniotic - la 31,6%, oligohidramnios - la 50,9% dintre paciente.
Cauze sarcina prematură
Cea mai frecventă cauză a sarcinii post-termen este datarea inexactă (Neilson, 2000; Crowley, 2004). Utilizarea criteriilor clinice standard pentru a determina data estimată a nașterii (DSE) tinde să supraestimeze vârsta gestațională și, prin urmare, crește incidența sarcinii post-termen (Gardosi et al., 1997; Taipale și Hiilermaa, 2001). Criteriile clinice utilizate în mod obișnuit pentru a confirma vârsta gestațională includ ultima menstruație (DUM), dimensiunea uterului evaluată prin examinare bimanuală în primul trimestru, percepția mișcărilor fetale, auscultația sunetelor cardiace fetale și înălțimea fundului de făt. Sarcina singleton.
Când apare o sarcină post-termen, cauza este de obicei necunoscută.
Factori de risc
La analiza anamnezei somatice, obstetricale și ginecologice, precum și a caracteristicilor sarcinii actuale, se observă factori de risc care indică posibilitatea dezvoltării unei sarcini post-termen și prelungite.
Factori de risc pentru sarcina post-termină:
- femeia însărcinată are peste 30 de ani;
- antecedente de infecții cu transmitere sexuală (ITS) și boli inflamatorii cronice ale anexei uterine;
- indicarea unui istoric de livrare întârziată;
- col uterin „imatur” sau „insuficient matur” la 40 de săptămâni sau mai mult de gestație.
Factori de risc pentru sarcina prelungită:
- vârsta femeii însărcinate este cuprinsă între 20 și 30 de ani;
- disfuncție ovarelor cu ciclu menstrual neregulat sau prelungit (≥ 35 zile);
- discrepanță între vârsta gestațională determinată de prima zi a ultimei menstruații și ecografie.
Factorii de risc generali includ primiparitatea, sarcina anterioară post-termen (Alfirevic și Walkinshaw, 1994; Mogren și colab., 1999; Olesen și colab., 1999), fătul de sex masculin (Divon și colab., 2002), obezitatea (Usha Kiran și colab., 2005; Stotland și colab., 2007), factorii hormonali și predispoziția genetică (Laursen și colab., 2004).
Nu se cunoaște modul în care indicele de masă corporală (IMC) afectează durata sarcinii și momentul nașterii, dar, interesant, femeile obeze sunt mai predispuse la sarcini post-termen (Usha Kiran et al., 2005), în timp ce femeile cu IMC scăzut prezintă un risc mai mare de sarcină post-termen și naștere prematură (naștere înainte de 37 de săptămâni de gestație) (Hickey et al., 1997). Deoarece țesutul adipos este activ din punct de vedere hormonal (Baranova et al., 2006) și femeile obeze pot avea un status metabolic modificat, este posibil ca factorii endocrini implicați în debutul travaliului să fie modificați la femeile obeze.
Factorii genetici pot fi asociați cu prelungirea sarcinii. Femeile care au avut ele însele o sarcină post-termin au un risc mai mare de a avea o sarcină post-termin (risc relativ de 1,3) (Mogren și colab., 1999). Femeile care au avut o sarcină post-termin anterioară au un risc crescut de a avea o sarcină post-termin ulterioară (27% cu o sarcină post-termin anterioară și 39% cu două sarcini prelungite anterioare) (Kistka și colab., 2007).
Patogeneza
Patogeneza sarcinii post-termen nu este pe deplin înțeleasă. După cum s-a arătat mai sus, au fost identificați anumiți factori de risc asociați cu sarcina post-termen, cu unele posibile explicații, însă patogeneza acestei afecțiuni nu este încă clară. În ciuda îmbunătățirii înțelegerii travaliului în ultimii ani, încă ne lipsește claritatea cu privire la mecanismele exacte care inițiază travaliul și promovează progresia acestuia. Pentru a înțelege mai bine patogeneza sarcinii post-termen, este important să clarificăm fiziopatologia travaliului și să încercăm să înțelegem de ce aceste mecanisme nu sunt declanșate în sarcina post-termen sau, dimpotrivă, sunt declanșate mai devreme în travaliul prematur. Pare logic că există într-adevăr o bază sau o relație comună între aceste trei afecțiuni. Mecanismele travaliului implică interacțiunea dintre procesele hormonale, mecanice și inflamatorii, în care placenta, mama și fătul joacă un rol vital.
Producția placentară de peptidă eliberatoare de corticotropină (CRH) este asociată cu durata sarcinii (McLean et al., 1995). Sinteza placentară de CRH crește exponențial pe măsură ce sarcina progresează și atinge un vârf în momentul nașterii. Femeile care nasc prematur au o rată de creștere exponențială mai rapidă decât femeile care nasc la termen, în timp ce femeile care nasc mai târziu au o rată de creștere mai lentă (Ellis et al., 2002; Torricelli et al., 2006). Aceste date sugerează că nașterea posttermen se datorează unor mecanisme biologice modificate care reglează durata sarcinii. Acest lucru se poate datora unei predispoziții ereditare rezultate din polimorfismele genelor din calea fiziologică care leagă CRH de naștere. De asemenea, este posibil ca fenotipul matern să modifice răspunsul țesuturilor materne la semnalele hormonale normale la naștere, așa cum se poate întâmpla la femeile obeze.
CRH poate stimula direct glanda suprarenală fetală să producă DHEA, un precursor al sintezei estriolului placentar (Smith și colab., 1998). Concentrațiile plasmatice materne de CRH se corelează cu concentrațiile de estriol (Smith și colab., 2009). Creșterea estriolului indusă de CRH crește mai rapid decât nivelurile de estradiol la sfârșitul sarcinii, rezultând o creștere a raportului estriol/estradiol, despre care se crede că creează un mediu estrogenic în ultimele săptămâni de sarcină. Concomitent, creșterea progesteronului plasmatic matern care apare în timpul sarcinii încetinește sau chiar scade la sfârșitul sarcinii. Acest lucru se poate datora inhibării sintezei progesteronului placentar de către CRH (Yang și colab., 2006). Astfel, efectul de promovare a sarcinii (de promovare a relaxării) al progesteronului scade pe măsură ce efectul de promovare a travaliului (de promovare a contracțiilor uterine) al estriolului crește. Aceste modificări ale raporturilor au fost observate la sarcinile premature, sarcinile simple la termen și sarcinile gemelare (Smith și colab., 2009). Situația sarcinilor posttermen este necunoscută.
Simptome sarcina prematură
Complexul de simptome al unui făt supramaturizat a fost descris pentru prima dată de Ballantyne (1902) și Runge (1948), motiv pentru care se numește sindrom Ballantyne-Runge, incluzând absența grăsimii brânzoase, uscăciunea și macerarea pielii nou-născutului (picioare „baie”, palme), precum și în pliurile inghinale și axilare, unghii lungi, oase dense ale craniului, suturi înguste și dimensiuni reduse ale fontanelelor, colorație verzuie sau gălbuie a pielii, membranelor fetale, cordonului ombilical. Alte observații indică o sarcină prelungită.
Sarcina prelungită, care durează mai mult de 287 de zile, nu este însoțită de suferință fetală și se încheie cu nașterea unui copil sănătos, fără semne de supramaturizare. Astfel, sarcina prelungită este considerată o condiție fiziologică ce vizează maturizarea finală a fătului.
Complicații și consecințe
Sarcina post-termen este asociată cu o mobilitate și morbiditate fetală și neonatală crescută, precum și cu morbiditatea maternă. Aceste riscuri sunt mai mari decât se credea inițial. În trecut, riscurile au fost subestimate din două motive. În primul rând, studiile anterioare privind sarcina post-termen au fost publicate înainte ca ecografia să devină o metodă de rutină pentru definirea sarcinii. Drept urmare, multe dintre sarcinile incluse în studii nu au fost de fapt post-termen. Al doilea motiv este legat de definiția nașterii de copii morți în sine. Ratele nașterilor de copii morți au fost calculate în mod tradițional folosind sarcinile născute la o anumită vârstă gestațională, mai degrabă decât sarcinile în curs (nenăscute). Acest lucru va reduce rata nașterilor de copii morți în sarcinile post-termen, deoarece odată ce fătul este naștere, acesta nu mai este expus riscului de deces fetal intrauterin (DFIU). Astfel, numitorul adecvat nu sunt toate nașterile la o anumită vârstă gestațională, ci sarcinile în curs (nenăscute) (Rand et al., 2000; Smith, 2001; Caughey et al., 2003).
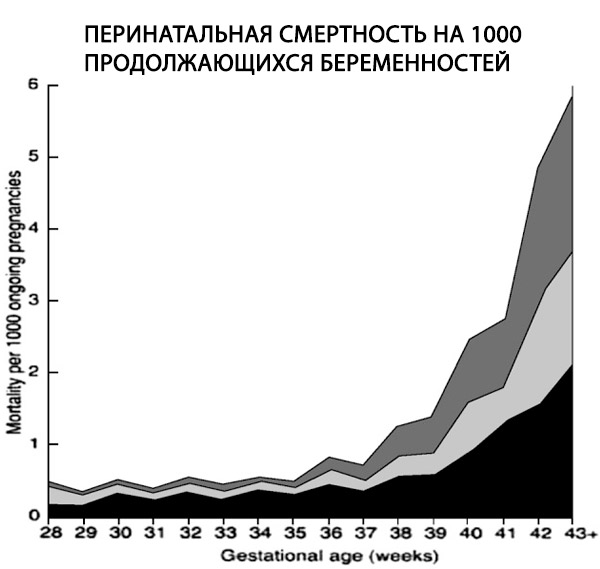
Un studiu retrospectiv a peste 170.000 de nașteri de un singur copil, utilizând un numitor adecvat, a demonstrat o creștere de 6 ori a ratei nașterilor de copii morți în sarcinile posttermen, de la 0,35 la 2,12 la 1000 de sarcini în curs de desfășurare (Hilder și colab., 1998).
Complicații la făt și nou-născut
Mortalitatea perinatală, definită ca numărul de nașteri de copii morți plus decesele neonatale premature, este de două ori mai mare la 42 de săptămâni de gestație decât la termen (4-7 față de 2-3 la 1.000 de nașteri, respectiv). Aceasta crește de patru ori la 43 de săptămâni și de cinci până la șapte ori la 44 de săptămâni (Bakketeig și Bergsjo, 1989; Feldman, 1992; Hilder și colab., 1998; Cotzias și colab., 1999). Aceste date arată, de asemenea, că, atunci când sunt calculate la 1.000 de sarcini în desfășurare, ratele mortalității fetale și neonatale cresc brusc după 40 de săptămâni (Hilder și colab., 1998) (Hilder și colab., 1998).
Insuficiența uteroplacentară, aspirația de meconiu și infecția intrauterină sunt considerate principalele cauze ale creșterii mortalității perinatale în aceste cazuri (Hannah, 1993).
Morbiditatea fetală este, de asemenea, crescută în sarcinile post-termen și în sarcinile care progresează după 41 de săptămâni de gestație. Aceasta include trecerea meconiului, sindromul de aspirație de meconiu, macrosomia și dismaturitatea. Sarcinile post-termen reprezintă, de asemenea, un factor de risc independent pentru pH-ul scăzut al cordonului ombilical (acidemie neonatală), scoruri Apgar scăzute la 5 minute (Kitlinski și colab., 2003), encefalopatia neonatală (Badawi și colab., 1998) și mortalitatea infantilă în primul an de viață (Hilder și colab., 1998; Cotzias și colab., 1999; Rand și colab., 2000). Deși unele dintre aceste decese infantile sunt în mod clar rezultatul complicațiilor perinatale, cum ar fi sindromul de aspirație de meconiu, majoritatea au o cauză necunoscută.
Aproximativ 20% dintre fetușii născuți post-termen prezintă sindromul de dismaturitate, care se referă la nou-născuți cu caracteristici asemănătoare retardului de creștere intrauterină cronic din cauza insuficienței uteroplacentare (Vorherr, 1975; Mannino, 1988). Acestea includ piele subțire, ridată, descuamată (descuamare excesivă), constituție subțire (subnutriție), păr și unghii lungi, oligohidramnios și eliminare frecventă de meconiu. Aceste femei însărcinate prezintă un risc crescut de compresie a cordonului ombilical din cauza oligohidramniosului, aspirării de meconiu și complicațiilor neonatale pe termen scurt, cum ar fi hipoglicemia, convulsiile și insuficiența respiratorie.
Riscuri materne
Sarcina post-termen este asociată cu riscuri semnificative pentru mamă. Riscul este crescut:
- distocie în travaliu (9-12% față de 2-7% la termen);
- lacerații perineale severe (lacerații de gradul 3 și 4) asociate cu macrosomie (3,3% față de 2,6% la termen);
- naștere vaginală operatorie; și
- dublarea ratei cezariene (CS) (14% față de 7% la termen) (Rand și colab., 2000; Campbell și colab., 1997; Alexander și colab., 2000; Treger și colab., 2002).
Cezariană este asociată cu o incidență mai mare a endometritei, sângerărilor și bolii tromboembolice (Alexander și colab., 2001; Eden și colab., 1987).
Similar rezultatelor neonatale, morbiditatea maternă crește și ea odată cu sarcina la termen până la 42 de săptămâni de gestație. Complicațiile precum corioamniotita, lacerațiile perineale severe, cezariana, hemoragia postpartum și endomiometrita cresc după 39 de săptămâni de gestație (Yoder și colab., 2002; Caughey și Bishop, 2006; Heimstad și colab., 2006; Caughey și colab., 2007; Bruckner și colab., 2008).
Diagnostice sarcina prematură
Diagnosticul tradițional al sarcinii post-termen constă în calcularea adecvată a vârstei gestaționale. În același timp, cele mai precise metode în stadiul actual includ calcule bazate pe prima zi a ultimei menstruații și pe datele ecografice de la 7 la 20 de săptămâni de sarcină. Mai mulți autori consideră aceste două metode echivalente. Cu toate acestea, unii cercetători sugerează să se bazeze exclusiv pe datele biometrice ecografice atunci când se determină vârsta gestațională în sarcina post-termen. Printre factorii de risc pentru sarcina post-termen, se disting o serie de caracteristici ale anamnezei somatice, obstetricale și ginecologice și ale evoluției sarcinii curente.
Din anamneza somatică, mulți autori evidențiază vârsta părinților peste 30 de ani, prezența patologiei extragenitale la mamă. Printre caracteristicile anamnezei obstetricale și ginecologice, trebuie acordată atenție disfuncției menstruale, prezenței avorturilor și a avorturilor spontane, bolilor inflamatorii ale anexei uterine, antecedentelor de nașteri tardive și a 3 sau mai multe nașteri viitoare.
Diagnosticul de laborator al sarcinii post-termine
Pe măsură ce termenul sarcinii post-termen crește, are loc o epuizare progresivă a sistemului kallekrein-kinină, manifestată printr-un conținut extrem de scăzut de kininogen (0,25–0,2 μg/ml, cu N=0,5 μg/ml), o activitate scăzută a kallekreinei, a inhibitorilor acesteia și o activitate spontană a esterazei plasmei sanguine după 41 de săptămâni de sarcină.
În sarcina post-termin, se observă o intensificare a proceselor de peroxidare lipidică atât în organismul femeii însărcinate, cât și în organismul fătului, ceea ce contribuie la inhibarea enzimelor de legare a membranei structurilor subcelulare. Drept urmare, funcțiile de detoxifiere și producere a energiei sunt semnificativ afectate și, în consecință, se acumulează metaboliți toxici exogeni și endogeni, se dezvoltă endotoxemia, care progresează pe măsură ce sarcina crește. Intensitatea endotoxemiei poate fi evaluată prin capacitatea de sorbție a eritrocitelor și prin concentrația proteinelor moleculare medii. O creștere a peroxidării și a intoxicației endogene se corelează cu severitatea hipoxiei fetale.
Sarcina post-termen este caracterizată de un conținut scăzut de prostaglandină F2α, care este sintetizată în deciduă și miometru și este principalul modulator al dezvoltării travaliului.
La o sarcină de peste 41 de săptămâni, se observă o creștere a vâscozității plasmatice, a concentrației de acid uric și o scădere a concentrației de fibrinogen, antitrombinei III și a numărului de trombocite. Concentrația de fibronectină fetală > 5 ng/ml în secreția cervicovaginală la femeile cu o sarcină de peste 41 de săptămâni indică o pregătire biologică ridicată a organismului pentru travaliu și debutul spontan al acestuia în următoarele 3 zile. Sensibilitatea și specificitatea acestei metode sunt de 71%, respectiv 64%.
Este extrem de important să se studieze particularitățile stării funcționale a complexului fetoplacentar și a fătului în sarcina post-termen (ecografie, Doppler și studii cardiotocografice). În timpul studiului ecografic, se efectuează fetometrie pentru a determina greutatea estimată a fătului și a evalua dezvoltarea anatomică a acestuia. În 12,2% din cazuri se detectează RCIU de gradele I-II, ceea ce nu diferă semnificativ de frecvența detectării sindromului în sarcina prelungită. În același timp, în 80% din cazuri, am detectat o formă asimetrică de RCIU, iar în 20% - o formă simetrică. Sarcina post-termen se caracterizează prin detectarea semnelor ecografice ale unor modificări involutiv-distrofice pronunțate (GIII cu petrificări). Valoarea medie a indicelui volumului de lichid amniotic în grupul sarcinilor post-termen a fost de 7,25±1,48, tipică pentru sarcina post-termen fiind detectarea unei cantități reduse de lichid amniotic.
Studiu Doppler
Cel mai important factor pentru prezicerea rezultatelor perinatale este determinarea stadiilor tulburărilor hemodinamice fetale în timpul sarcinii post-termen.
- Stadiul I - perturbarea fluxului sanguin intraplacentar și fetoplacentar. În acest stadiu, nu există tulburări ale hemodinamicii fetale arteriale și venoase. Se observă o creștere a rezistenței vasculare în artera ombilicală și ramurile sale terminale, precum și în arterele spirale. Indicatorii compoziției gazelor și ai echilibrului acido-bazic al sângelui din cordonul ombilical sunt în limite normale.
- Etapa II - centralizarea circulației sanguine fetale. Hipoxemia se observă în sângele nou-născutului la naștere. În această etapă, se disting două etape succesive.
- IIa - semne inițiale de centralizare a circulației arteriale fetale cu flux sanguin venos și intracardiac neschimbat, caracterizate prin:
- o scădere a rezistenței în ACM (cu cel mult 50%) sau o creștere a rezistenței vasculare în aortă;
- reducerea CPC (la 0,9);
- o creștere a rezistenței în arterele renale ale fătului cu cel mult 25% din normă.
- IIb - centralizare moderată a circulației sanguine cu flux sanguin afectat în canalul venos și creșterea debitului sanguin pe valva aortică. În această etapă, se detectează următoarele:
- creșterea simultană a rezistenței vasculare în aortă și scăderea arterei cerebrale medii;
- scăderea CPC-ului;
- creșterea vitezei medii a fluxului sanguin (Tamx) în canalul venos;
- creșterea vitezei medii liniare și volumetrice a fluxului sanguin la nivelul valvei aortice.
- IIa - semne inițiale de centralizare a circulației arteriale fetale cu flux sanguin venos și intracardiac neschimbat, caracterizate prin:
- Stadiul III - centralizare pronunțată a circulației fetale cu afectarea fluxului venos și decompensarea hemodinamicii centrale și intracardiace. Hipoxemia combinată cu acidoză și hipercapnie se observă în sângele din cordonul ombilical al nou-născutului la naștere. Indicatorii dopplerometrici în acest stadiu sunt caracterizați prin:
- o scădere a rezistenței vasculare în SMA cu mai mult de 50% din normă, o scădere a CPC sub 0,8;
- creșterea progresivă a rezistenței vasculare în aortă și arterele renale cu peste 80%;
- în canalul venos - o creștere a raportului S/A, PIV (mai mult de 0,78) și o scădere a Tamx;
- în vena cavă inferioară - o creștere a PIV, IPI și %R (mai mult de 36,8%);
- în venele jugulare - o creștere a raportului S/A, PIV (peste 1,1) și o scădere a Tamx;
- o scădere a vitezei medii liniare și volumetrice la valvele aortei și trunchiului pulmonar;
- creșterea frecvenței cardiace, scăderea volumului-bătaie, a volumelor telesistolice și telediastolice ale ventriculului stâng și a debitului cardiac.
Stadiile identificate ale modificărilor hemodinamice fetale reflectă progresia constantă a tulburărilor stării sale funcționale în condiții de hipoxie intrauterină cronică în timpul sarcinii post-termen. Atunci când hipoxemia combinată cu hiperacidemie și hipercapnie este detectată în sângele din cordonul ombilical al unui nou-născut, frecvența rezultatelor perinatale adverse este de 4,8 ori mai mare comparativ cu grupul cu hipoxemie izolată. În consecință, hiperacidemia și hipercapnia reflectă tulburări metabolice fetale pronunțate și deteriorarea progresivă a stării sale în condiții de hipoxie cronică în timpul sarcinii post-termen.
Cardiotocografie
La efectuarea acestei metode în stadiul I, se detectează semne inițiale de hipoxie intrauterină cronică (20,93%) și hipoxie fetală moderată (6,97%). În stadiul IIa, frecvența semnelor inițiale de hipoxie fetală a crescut de 2 ori, iar hipoxia moderată - de 4,13 ori. În stadiul IIb, frecvența hipoxiei fetale moderate și severe crește semnificativ. În stadiul III, s-au detectat doar hipoxie fetală severă (65,1%) și moderată (30,2%).
Programul de screening al femeilor însărcinate include:
- identificarea femeilor însărcinate cu risc de sarcină post-termină;
- fetometrie ecografică cu evaluarea semnelor de maturitate ale nou-născutului;
- evaluarea cantității și calității lichidului amniotic;
- evaluarea gradului de maturitate a placentei;
- cardiotocografie;
- evaluarea hemodinamicii fetale (artera cerebrală medie, aorta, canalul venos, vena cavă inferioară);
- evaluarea profilului biofizic al fătului;
- evaluarea maturității cervicale;
- amnioscopie.
Cum să examinăm?
Diagnostic diferentiat
În timpul unei examinări complete a femeilor cu sarcină prelungită, se constată următoarele:
- în 26,5% din observații - gradul II, în 51,8% - maturitate placentară de gradul III;
- în 72,3% din observații - cantitate normală de lichid amniotic;
- în 89,2% din observații - indicatori normali ai fluxului sanguin fetal-placentar și în 91,6% - raport cerebroplacentar normal;
- în 100% din observații - indicatori normali ai hemodinamicii centrale a fătului, fluxului sanguin transvalvular și venos;
- O scădere a CPC cu indicatori normali ai fluxului sanguin fetoplacentar și fetal indică prezența unor abateri în starea funcțională a fătului și este caracteristică pentru IUGR, infecția intrauterină și hipoxia fetală cronică.
Cine să contactați?
Tratament sarcina prematură
Datarea precisă a sarcinii este esențială pentru diagnosticarea și gestionarea sarcinii post-termen (Mandruzzato et al., 2010). Ultima menstruație a fost utilizată în mod tradițional pentru a calcula data așteptată a nașterii (DSA). Cu toate acestea, pot exista multe inexactități din cauza neregularității ciclului, a utilizării recente a contracepției hormonale sau a sângerărilor la începutul sarcinii.
S-a demonstrat că screeningul ecografic de rutină pentru sarcină reduce rata diagnosticelor fals pozitive și, prin urmare, rata generală a sarcinilor post-termen de la 10-15% la aproximativ 2-5%, reducând astfel la minimum intervențiile inutile (Bennett et al., 2004; Caughey et al., 2008a; 2009).
Obiectivele tratamentului sarcinii post-termine sunt: corectarea tulburărilor hemodinamice fetale, prevenirea progresiei fetale în timpul travaliului, pregătirea canalului de naștere pentru travaliu, inducerea travaliului.
Indicații pentru spitalizare
Depășirea vârstei gestaționale de 40 de săptămâni și 3 zile, cu o dată a nașterii calculată cu precizie, prezența factorilor de risc pentru sarcina post-termină și un canal de naștere insuficient pregătit.
Tratamentul medicamentos al sarcinii post-termine
Pentru a corecta starea fătului în timpul sarcinii post-termine, se utilizează medicamentul hesobendină + etamivan + etofilină (instenon) - un medicament combinat cu efect neuroprotector bazat pe potențarea reciprocă a efectelor componentelor sale.
Indicații pentru administrarea medicamentului hesobendină + etamivan + etofilină:
- flux sanguin afectat în artera ombilicală a fătului (SDO > 2,7, IR > 0,65);
- scăderea coeficientului cerebroplacentar (CPC < 1,10);
- semne inițiale de centralizare a circulației fetale;
- Semne inițiale de hipoxie fetală conform datelor CTG. Factorii enumerați care indică semne inițiale de suferință fetală nu necesită naștere de urgență, ci indică necesitatea corectării stării acesteia prin creșterea capacităților de adaptare ale creierului fetal în timpul travaliului.
Pregătirea pentru naștere în sarcina post-termină
Metode mecanice de iritație cervicală:
- Desprinderea polului inferior al vezicii fetale. Desprinderea polului inferior al vezicii fetale poate duce, de asemenea, la creșterea sintezei prostaglandinelor și la „maturarea” colului uterin. Desprinderea polului inferior al vezicii fetale, efectuată zilnic sau de 2-3 ori pe săptămână, ajută la pregătirea colului uterin pentru travaliu și la inducerea acestuia. Această metodă este extrem de eficientă, ușor de efectuat, are o frecvență scăzută a efectelor secundare și este ieftină. Printre dezavantajele sale se numără disconfortul resimțit de gravidă în timpul examinării, sângerările rare și posibilitatea rupturii membranelor fetale.
- Dilatarea colului uterin cu balon. Pentru dilatarea colului uterin cu balon, se utilizează un cateter Foley cu balon. Acesta este introdus și umflat în canalul cervical. Această metodă extinde mecanic canalul cervical și sporește sinteza prostaglandinelor. Prin intermediul cateterului, este posibilă introducerea unei soluții saline în spațiul extraamniotic, dilatând segmentul uterin inferior și facilitând totodată declanșarea travaliului.
- Dilatatoare mecanice de origine naturală și sintetică. Pentru pregătirea colului uterin pentru travaliu, se utilizează dilatatoare cervicale de origine naturală - laminaria și sintetice - dilapan, gipan, lamicel, care sunt sonde cu un diametru de 2 până la 4 mm și o lungime de 60-65 mm. Laminaria este fabricată din material natural al algei Laminaria japonicum. Dilatatoarele sintetice sunt create din polimeri inerți chimic și biologic cu o bună higroscopicitate. Sondele-dilatatoare se introduc în canalul cervical în cantitatea necesară. Datorită higroscopicității lor, acestea absorb lichidul conținut în canalul cervical, se extind semnificativ și exercită o presiune radială asupra canalului cervical. Ele deschid mecanic colul uterin și facilitează declanșarea travaliului. Dilatatoarele sintetice ale canalului cervical nu provoacă disconfort și sunt bine tolerate de către paciente. Utilizarea limitată a dilatatoarelor sintetice este asociată cu precauție din cauza șederii lor lungi în canalul cervical, crescând riscul de infecție ascendentă. Metodele mecanice de acțiune descrise asupra colului uterin provoacă o reacție de răspuns de sinteză a prostaglandinelor endogene E2 în colul uterin, care contribuie la scăderea cantității și destabilizarea colagenului din structura sa, având un efect relaxant asupra mușchilor netezi. În plus, prostaglandinele E2 sunt considerate dominante la începutul travaliului.
Medicamente
Se utilizează preparate din grupul prostaglandinelor E2. Cele mai frecvente mijloace medicinale, testate în obstetrică practică, pentru pregătirea colului uterin pentru travaliu și inducerea acestuia includ preparatele de prostaglandine E2. Prostaglandinele E2 sunt disponibile în diferite forme farmaceutice: sub formă de geluri pentru uz intracervical, comprimate vaginale și pesare. Eficacitatea prostaglandinelor E2 în maturarea colului uterin și inițierea travaliului ajunge la 80-83%. Cu toate acestea, utilizarea lor poate duce la dezvoltarea unui travaliu necoordonat, violent și la dezlipirea prematură a unei placente situate normal. În consecință, prostaglandinele E2 trebuie administrate numai în spitalele de obstetrică cu monitorizare cardiotocografică obligatorie a activității cardiace fetale și a contractilității uterine.
Educația pacientului
În mod necesar:
- învățarea femeilor să țină un calendar menstrual pentru a asigura capacitatea de a calcula cu exactitate vârsta gestațională și data nașterii; numărarea mișcărilor fetale pentru a determina prompt riscul de hipoxie fetală atunci când activitatea motorie a acesteia scade sau crește;
- informarea pacientului despre necesitatea unei evaluări amănunțite a stării fătului la o perioadă de gestație mai mare de 40 de săptămâni și 3 zile și a posibilei spitalizări în prezența unor factori prognostici nefavorabili.
Managementul ulterioar
Standard pentru examinarea și tratamentul femeilor cu o sarcină care depășește 40 de săptămâni:
- Efectuarea diagnosticului diferențial al sarcinii post-termen și prelungite.
Sarcina post-termen trebuie luată în considerare în următoarele cazuri: prima naștere iminentă la o femeie însărcinată cu vârsta peste 30 de ani, un ciclu menstrual regulat, antecedente de ITS și boli inflamatorii cronice ale anexei uterine, indicarea unei nașteri tardive, respectarea vârstei gestaționale calculate pe baza primei zile a ultimei menstruații și a datelor ecografice efectuate între 7 și 20 de săptămâni de gestație, în prezența unui col uterin „imatur” sau „insuficient matur”, detectarea unei placente de maturitate în stadiul GIII sau a oligohidramniosului în timpul ecografiei.
Sarcina prelungită este indicată de: vârsta femeii însărcinate de la 20 la 30 de ani; disfuncția ovarelor cu un ciclu menstrual neregulat sau prelungit (> 35 de zile); discrepanța dintre vârsta gestațională determinată de prima zi a ultimei menstruații și ecografia; detectarea unui col uterin „matur”; placenta de maturitate GI și GIII fără petrificări și o cantitate normală de lichid amniotic în timpul ecografiei.
- Pentru a evalua corect starea fătului și a preveni rezultatele perinatale adverse, toate femeile însărcinate cu o perioadă de gestație mai mare de 40 de săptămâni trebuie să fie supuse unei examinări cu ecografie Doppler a hemodinamicii arteriale a fătului.
- Dacă hemodinamica fetală este neschimbată, organismul este pregătit pentru naștere folosind estrogeni, administrare intracervicală de gel de prostaglandină E2 cu control dinamic CTG (zilnic) și monitorizare a stării fluxului sanguin fetal (la fiecare 3 zile).
- Când se detectează centralizarea circulației sanguine, este indicat un studiu al fluxului sanguin venos și al hemodinamicii intracardiace pentru a clarifica capacitățile compensatorii ale fătului și a selecta metoda și momentul nașterii.
- În timpul sarcinii post-termin, hemodinamica fetală se modifică în etape:
Stadiul I - tulburări ale fluxului sanguin intraplacentar și fetoplacentar. În acest stadiu, nu există tulburări ale hemodinamicii fetale arteriale și venoase. Se observă o creștere a rezistenței vasculare în artera ombilicală și ramurile sale terminale, precum și în arterele spirale. Indicatorii compoziției gazelor și ai stării acido-bazice a sângelui din cordonul ombilical sunt în limite normale.
Etapa II - centralizarea circulației fetale. Hipoxemia se observă în sângele nou-născutului la naștere. În această etapă, trebuie distinsă două etape succesive:
- IIa - semne inițiale de centralizare a circulației arteriale fetale cu flux sanguin venos și intracardiac neschimbat;
- IIb - centralizare moderat pronunțată a circulației sanguine cu afectarea fluxului sanguin în canalul venos și creșterea vitezei fluxului sanguin în valva aortică.
Stadiul III - centralizare pronunțată a circulației fetale cu afectarea fluxului venos și decompensarea hemodinamicii centrale și intracardiace. În sângele din cordonul ombilical al nou-născutului la naștere - hipoxemie combinată cu acidoză și hipercapnie.
- Dacă se detectează o CPC scăzută (< 1,1), o centralizare a hemodinamicii fetale (centralizare inițială: SDO în ACM < 2,80; în Ao > 8,00) cu o creștere a vitezei medii a fluxului sanguin în canalul venos (centralizare moderată: SDO în ACM < 2,80; în Ao > 8,00; Tamx în VP > 32 cm/s), semne inițiale de hipoxie fetală conform datelor CTG, este indicată administrarea intravenoasă de hesobendină + etamivan + etofilină ca pregătire prenatală pentru creșterea capacității de adaptare a creierului fetal.
- În cazul centralizării inițiale (SDO în ACM < 2,80; sau în aorta fetală > 8,00), în prezența unei bune pregătiri biologice a organismului pentru naștere, a unui istoric obstetrical și ginecologic necomplicat, a unor dimensiuni fetale medii, este posibilă nașterea programată prin canalul natural de naștere după amniotomie sub monitorizare cardiacă atentă a sistemului cardiovascular fetal. Lipsa pregătirii biologice a organismului pentru naștere, istoricul obstetrical și ginecologic agravat, dimensiunile mari ale fătului dictează necesitatea nașterii prin cezariană planificată.
- În cazul unei centralizări moderate a hemodinamicii fetale (SDO în ACM < 2,80 și în aortă > 8,00; Tamx în VP > 32 cm/s) din cauza tensiunii tuturor mecanismelor compensatorii ale fătului și a absenței capacităților de rezervă pentru travaliu, se indică nașterea prin cezariană, în mod planificat.
- Depistarea tulburărilor atât în canalele arteriale, cât și în cele venoase ale fluxului sanguin fetal (centralizare marcată: SDO în ACM < 2,80 și în aortă > 8,00; în VPr S/A > 2,25, PIV > 1,00; în VCI %R > 16%, PIV > 1,2) în combinație cu hipoxie fetală moderată sau severă conform datelor CTG indică decompensarea hemodinamicii fetale și necesită nașterea prin cezariană de urgență.
Profilaxie
- Identificarea unui grup de risc pentru sarcina post-termen în rândul femeilor care solicită îngrijiri prenatale.
- Prevenirea insuficienței placentare și a fătului mare.
- Calcularea atentă a perioadei de sarcină și a datei nașterii, ținând cont de data ultimei menstruații (cu un ciclu menstrual regulat) și de o ecografie efectuată înainte de 20 de săptămâni de sarcină.
- Spitalizarea la timp a unei femei însărcinate pentru a pregăti canalul de naștere pentru naștere și a evalua starea fătului.
Prognoză
Cu o evaluare la timp și amănunțită a stării fătului și cu tactici obstetricale adecvate, prognosticul este favorabil. Indicatorii dezvoltării fizice și neuropsihice ai copiilor nu diferă de cei din nașterile la timp fără complicații. Cu toate acestea, odată cu dezvoltarea complicațiilor, în special hipoxia fetală severă, traumatismele la naștere, aspirația de meconiu, prognosticul este mai puțin favorabil. Pierderile perinatale sunt de până la 7%, iar afectarea hipoxico-ischemică a sistemului nervos central - de până la 72,1%.


 [
[