Expert medical al articolului
Noile publicații
Veruci virale: cauze, tratament
Ultima examinare: 04.07.2025

Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
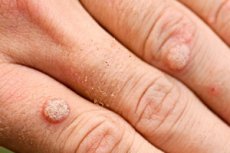
Neoplasmele benigne sub formă de mici excrescențe rotunde cu o suprafață plană, noduli pe picioare sau cu vârf ascuțit, de culoarea pielii, care apar pe piele sau pe mucoasă, sunt denumite diferit, în funcție de aspectul lor, negi, papiloame, condiloame. Orice astfel de formațiune este un neg viral. Iar procesul de proliferare epitelială începe cu infecția cu papilomavirus.
Epidemiologie
Statisticile arată că negii virali pot fi găsiți pe pielea fiecărui al treilea sau al patrulea reprezentant al populației planetei, indiferent de sex și rasă. Manifestările clinice ale infecției cu HPV sunt mai frecvente la adulți (aproximativ 30%) decât în copilărie și adolescență (de la 3 la 9%). La copii, se găsesc în principal negi vulgari, la adulți - anogenitali, iar prevalența condiloamelor venerice ascuțite este în creștere la nivel mondial.
Papilomatoza orală este destul de frecventă. Leziunile singulare mari sunt tipice adulților, iar femeile sunt mai susceptibile la această patologie (60% din cazuri). Leziunile multiple sunt tipice copiilor și adolescenților. O cincime din verucile virale ale cavității bucale sunt detectate la această categorie a populației, mai des la școlarii cu vârste cuprinse între 7 și 12 ani, iar fetele suferă de papilomatoză cu această localizare aproape de două ori mai des decât băieții. [ 1 ]
Cauze neg viral
Prescurtarea HPV este probabil cunoscută de toată lumea în zilele noastre. Aceasta reprezintă virusul papiloma uman. Au fost deja descoperite multe tulpini diferite ale acestui virus, aproximativ două sute. Acestea sunt clasificate în cinci genuri - α-, β-, γ-, μ- și η-papilomavirusuri și 27 de specii. Se presupune că virusurile din diferite specii sunt caracterizate printr-o anumită capacitate de a afecta anumite tipuri de țesut, așa-numita specificitate tisulară. De exemplu, atunci când apar negi vulgari pe tălpile picioarelor, se detectează μ-papilomavirus-1, α-papilomavirus-2 sau γ-papilomavirus-4. Ultimele două tipuri sunt detectate în alte localizări ale negilor comuni (dosul mâinilor, picioare, față), în plus, pot fi cauzate de tipurile de HPV 26, 27, 29, 57. [ 2 ] Cu toate acestea, de obicei, la cei infectați cu papilomavirus se găsesc fragmente de ADN ale mai multor agenți patogeni. [ 3 ]
Cauza infecției este contactul direct al pielii sau mucoaselor unei persoane sănătoase cu zonele epiteliale afectate de virus ale unei persoane infectate. Mai mult, infecția apare atunci când virionii ajung pe o suprafață epitelială deteriorată. Acestea nu trebuie neapărat să fie răni sau abraziuni, este suficientă o mică inflamație, iritație sau microfisuri insesizabile. Virusurile introduse se înmulțesc și se manifestă prin proliferarea excesivă a epiteliului în apropierea locului de introducere. Nu migrează în tot corpul în zone îndepărtate. Dacă apar mai multe focare de infecție în locuri diferite, acest lucru indică mai degrabă autoinfecție, ceea ce este posibil și atunci când zonele sănătoase și infectate intră în contact la aceeași persoană.
În afara keratinocitelor, virionul rămâne viabil pentru o perioadă scurtă de timp, până la trei ore, apoi pe prosoape umede, lenjerie de pat. Prin urmare, transmiterea casnică nu este exclusă, dar acest lucru se întâmplă extrem de rar.
HPV este foarte frecvent în general și se pare că îl întâlnim des, însă, așa cum susțin cercetătorii, în marea majoritate a cazurilor de astfel de întâlniri (cifre de peste 90%), organismul face față singur infecției, iar noi este posibil să nici nu știm despre infecție. Multe cazuri indică faptul că, uneori, negii singulari, aparuți pe neașteptate, dispar la fel de brusc de la sine.
Factori de risc
Factorii de risc pentru infecție și dezvoltarea bolii, pe lângă epiteliul deteriorat, includ încărcătura virală (numărul de virusuri care au pătruns în stratul bazal al epiteliului), frecvența și natura contactelor cu un purtător al papilomavirusului și statutul imunitar al persoanei infectate.
Patogeneza
Patogeneza modificărilor morfologice din epiteliu poate fi declanșată de orice scădere a apărării organismului, de exemplu, o răceală. Virusul papiloma uman rămâne în organism mult timp (adesea ani de zile) fără a prezenta niciun semn și este activat, începând să se multiplice rapid, în cazurile de scădere a imunității gazdei. Într-o celulă infectată, virusul poate fi sub diferite forme: extracromozomală (episomală) și încorporată în ADN-ul celulei (intrasomală). Prima opțiune este considerată mai favorabilă.
În condiții favorabile pentru replicarea virusului în macroorganism, sub influența acestuia, are loc hiperproliferarea keratinocitelor și apar excrescențe cutanate. Practic, astfel de condiții sunt: încărcătură virală mare (contacte regulate cu purtători de virus; pătrunderea în rană a fluidului fiziologic sau a descuamărilor de piele însămânțate abundent cu virioni) și/sau infecția unei persoane cu un sistem imunitar slăbit. În al doilea caz, introducerea unor virioni singulari este suficientă pentru apariția simptomelor clinice pe piele sub formă de veruci virale. Replicarea virusului are loc la nivelul stratului bazal al epiteliului tegumentar. [ 4 ]
În aceste cazuri, simptomele clinice ale infecției pot apărea destul de rapid – negi virali. Aceștia sunt cel mai adesea cauzați de α-papilomavirusuri tipurile 2, 27, 57; γ-papilomavirus-4 și μ-papilomavirus-1. Mult mai rar, pacienții cu negi virali prezintă α-papilomavirusuri tipurile 3, 7, 10, 28; γ-papilomavirusuri tipurile 65, 88, 95; η-papilomavirus-41. [ 5 ]
Răspunsul sistemului imunitar la pătrunderea papilomavirusurilor în organism nu a fost suficient studiat. Se știe că, ca răspuns, pacienții infectați produc anticorpi - imunoglobuline din clasele IgM și IgG, specifice bolilor virale. De asemenea, se crede că un proces patologic mai extins se dezvoltă la pacienții cu un status imunitar scăzut. [ 6 ]
Simptome neg viral
Negii virali de pe mâini și degete arată de obicei ca niște mici proeminențe rotunjite deasupra suprafeței pielii, cu o suprafață aspră și uneori uscată și crăpată. Sunt nedureroși, nu diferă ca și culoare de pielea din jur sau sunt puțin mai închise la culoare. Se pot contopi în plăci destul de mari. Adesea, pe piele este vizibil un neg mamă impresionant, înconjurat de negi fiice mai mici. În majoritatea cazurilor, astfel de simptome indică faptul că avem de-a face cu negi virali comuni (simpli, vulgari). Un semn caracteristic, dar nu obligatoriu, este amplasarea lor simetrică față de pliul pielii sau de liniile de extensie-îndoire. Sunt numiți și negi „sărutători”.
Localizarea excrescențelor cutanate este variată. Acestea apar nu numai pe pielea subțire a mâinilor, ci și pe picioare, față și, de asemenea, pe pielea groasă a palmelor și tălpilor. [ 7 ]
Un neg viral pe picior sau laba piciorului apare atunci când virionii de pe o suprafață infectată ajung pe pielea deteriorată. Pe pielea subțire a membrului inferior, aceștia arată exact la fel ca pe dosul mâinilor.
Dacă pielea groasă care acoperă tălpile sau palmele este infectată, apare o negră plantară virală. Aceste excrescențe sunt dureroase deoarece fasciculele de papile filiforme cresc în piele, se întăresc și au un aspect asemănător cu un calus. Apar adesea în locurile în care încălțămintea apasă pe ele. Negii palmo-plantari nu se ridică deasupra pielii, au o suprafață granulară uscată acoperită cu solzi mici. Uneori, în centrul negrului plantar este vizibil un punct negru. Acesta este un vas trombozat, care, dacă este deteriorat, poate provoca sângerări.
Un neg viral se poate forma sub unghie sau în jurul patului unghial. Astfel de excrescențe sunt tipice persoanelor care au obiceiul de a-și roade unghiile. Unghiile undulate și crăpăturile de pe degete cresc riscul de apariție a negilor virali. Mai des, potrivit experților, se observă excrescențe subunghiale pe mâini. Excrescența în creștere duce la ridicarea unghiei deasupra patului unghial, desprinzându-se de acesta. [ 8 ]
De exemplu, o umflătură sub unghie este cel mai probabil o neg virală, dar dacă există umflături și hiperemie, atunci este mai probabilă o infecție bacteriană, care ar putea fi cauzată de o leziune prin piercing sau de o manichiură.
Negii virali pot apărea în cavitatea bucală. Aceștia sunt formațiuni mucoase nedureroase sau albicioase moi pe un tulpină (papiloame), detectate vizual. În jumătate din cazurile cunoscute, negii virali din cavitatea bucală au fost localizați pe limbă. O altă localizare preferată este palatul, mai rar papiloamele se găsesc pe suprafața interioară a obrazului, pe fundul cavității bucale sau pe gingii. Dacă mușcați accidental un neg, acesta sângerează.
Condiloamele virale anogenitale (negi ascuțiți) apar la persoanele active sexual. Se răspândesc prin toate tipurile de contact sexual, sunt nedureroase și sunt adesea descoperite în timpul examinărilor din alte motive, deoarece leziunile izolate în locuri greu accesibile pot rămâne acolo neobservate pentru o lungă perioadă de timp.
Negii virali la copii și adolescenți aparțin de obicei varietăților vulgare. La această vârstă, apar adesea pe pielea subțire a mâinilor, apare papilomatoza cavității bucale, negi palmo-plantari, excrescențe pe față. Uneori sunt destul de numeroase. Părinții asociază adesea apariția excrescențelor cu infecții virale respiratorii acute, gripă, amigdalită suferită cu o zi înainte, adică o scădere temporară a imunității. În majoritatea cazurilor, negii virali la copii și tineri dispar la fel de neașteptat pe cât au apărut.
Complicații și consecințe
Cel mai adesea, astfel de excrescențe provoacă mâncărime, iar scărpinatul involuntar poate provoca leziuni și sângerări. Excrescențe palmo-plantare pot provoca disconfort și durere. Formarea sub unghie - separarea acesteia de patul său (onicoliză). Uneori, deși în cazuri rare, când negul este deteriorat, se alătură o altă infecție - micoză sau bacteriană.
Grupuri mari de veruci genitale pot bloca canalul de naștere al unei femei.
De asemenea, destul de rar, în cazul unor traume constante ale formațiunii, este posibilă degenerarea malignă a keratinocitelor. [ 9 ]
Diagnostice neg viral
O neg virală are un aspect destul de caracteristic și atunci când este localizată pe suprafețe vizibile, se pune o concluzie diagnostică pe baza datelor anamnestice și a examenului extern.
Dacă se detectează creșteri atipice, se efectuează răzuire, biopsie și analiza materialului biologic pentru a confirma prezența fragmentelor de ADN ale papilomavirusului utilizând metoda reacției în lanț a polimerazei.
Nu se utilizează diagnostice instrumentale, cu excepția diferențierii diagnosticului (dermatoscopie), prelevării de biopsii din locuri inaccesibile, de exemplu, colposcopie, sau pentru evaluarea stării generale a pacientului, la discreția medicului.
Diagnostic diferentiat
Diagnosticul diferențial se efectuează cu alte boli ale epidermei - sifilis, neoplasme, infecții mixte ale pielii, polipi fibroși, modificări hiperplazice cauzate de boli somatice cronice.
Cine să contactați?
Tratament neg viral
Tratamentul pentru infecția cu papilomavirus și negi trebuie prescris de un medic după examinarea pacientului și stabilirea originii excrescenței de pe piele. Nu trebuie să îndepărtați negii singuri, deoarece orice neoplasm este susceptibil de a deveni malign. [ 10 ]
În prezent, se preferă metodele conservatoare de tratare a verucilor virale.
De exemplu, atunci când se tratează diferite tipuri de negi pe pielea subțire și groasă, se utilizează tratamentul local prin aplicarea în formațiuni a unor unguente cu componente antimitotice, antivirale, keratolitice și caustice. [ 11 ]
În funcție de dimensiunea, locația și numărul de excrescențe, precum și de sensibilitatea individuală a pacientului, medicul poate prescrie o varietate de unguente pentru negii virali.
Unguent cu fluorouracil 5% (cremă). Ingredientul său activ, fluorouracilul, este un citostatic care inhibă activitatea enzimatică a timidilat sintetazei, care catalizează procesul de diviziune celulară. Când unguentul este aplicat pe un neg, secvența de proliferare celulară în creștere este perturbată prin blocarea sintezei ADN-ului viral. Metaboliții activi se acumulează în țesuturile negului, blocând diviziunea celulară în creștere, determinându-le să dispară. De asemenea, produsul previne eficient recidivele și malignitatea.
Medicamentul este foarte toxic, așa că, chiar și atunci când este aplicat local, trebuie să respectați cu strictețe instrucțiunile medicului. Este strict contraindicat femeilor însărcinate și care alăptează. Chiar și utilizarea externă poate provoca slăbiciune, amețeli, tulburări dispeptice, anorexie și probleme cardiace. Chelia în urma utilizării locale pe termen scurt a cremei este puțin probabilă, dar zonele de aplicare trebuie protejate de lumina soarelui. Medicamentul este un medicament eliberat pe bază de rețetă.
Pentru negii virali, aplicați crema cu o spatulă (bețișor de bumbac) într-un strat subțire direct pe excrescență înainte de culcare, în fiecare zi, timp de șapte zile. Conform unei alte scheme, mai blânde, unguentul poate fi utilizat o dată pe săptămână, timp de zece săptămâni. În orice caz, este necesar să răzuiți periodic particulele moarte ale negilor.
Pentru tratarea condiloamelor genitale sau anale, unguentul se aplică direct pe excrescențe sau se introduc intravaginal tampoane îmbibate în unguent.
Unguent cu colchamină 0,5%. Principala sa componentă antitumorală este colchamina, un alcaloid de origine vegetală. Are activitate citostatică. Unguentul conține, de asemenea, timol, un antiseptic și conservant, precum și sintomicină, o componentă cu activitate antibacteriană cu spectru larg. Contraindicațiile și precauțiile de utilizare a unguentului sunt similare cu cele anterioare. Nu se recomandă aplicarea unguentului cu colchamină pe membranele mucoase, acesta conține și alcool etilic.
Unguentul se aplică pe excrescențe cutanate cu o spatulă o dată pe zi, timp de 7-10 zile, se acoperă cu tifon și se sigilează cu un plasture. Pansamentele se fac zilnic, îndepărtând simultan părțile necrotice ale negii.
Când se utilizează unguente cu activitate antimitotică, se recomandă monitorizarea periodică a compoziției sângelui, deoarece acestea pot provoca leucopenie.
Unguent Viferon. Acest produs este un stimulent al imunității locale, inhibă transcripția ADN-ului viral și, datorită acestei acțiuni, previne reproducerea virusurilor, ajutând organismul să facă față negilor de orice localizare. Acetatul de tocoferol, care face parte din unguent, datorită capacității de a stabiliza membranele celulare și de a lega radicalii liberi, crește eficacitatea interferonului de mai multe ori.
Unguentul se aplică pe pielea și mucoasele afectate la fiecare 12 ore, adică de două ori pe zi. Potrivit pentru utilizare pe termen lung. Unguentul se aplică într-un strat subțire cu ajutorul unei spatule, se lasă să se absoarbă și se usucă. Nu este nevoie să îndepărtați unguentul rămas.
Unguentul oxolinic 0,25% are și activitate antivirală, produce un efect blând, care îi permite să fie utilizat pentru negi de orice localizare, chiar și pe pielea delicată a feței și a membranelor mucoase. Cu toate acestea, mulți experți pun la îndoială eficacitatea sa. Unguentul se aplică pe excrescențe și pe pielea din jurul lor de două până la trei ori pe zi. Procesul de tratament este lung - de la două săptămâni la două luni.
Aceste unguente antivirale nu au practic nicio contraindicație, cu excepția hipersensibilității. Reacțiile sunt de obicei limitate la o senzație de arsură la locul aplicării. Se crede că pot fi utilizate de femeile însărcinate și de copiii de orice vârstă.
Unguent salicilic: pentru pielea mai delicată - 2%, pentru pielea mai aspră (pe tălpi) - 5%. Produsul acționează datorită proprietăților keratolitice (exfoliante) ale acidului salicilic. Nu este recomandat pentru utilizare de către femeile însărcinate și care alăptează și copiii sub doisprezece ani. Unguentul poate provoca arsuri, așa că trebuie utilizat cu precauție.
Negii se îndepărtează după cum urmează. Membrul cu negi este aburit într-o baie fierbinte. Acest lucru este valabil mai ales pentru negii palmoplantari neglijați sau negii mari și uscați. Uscați și aplicați un strat subțire de unguent salicilic cu o spatulă. Excrescențele mici de pe pielea subțire se aplică pur și simplu cu unguent fără aburire.
Aplicați un bandaj de tifon. După aproximativ 12 ore, scoateți bandajul și răzuiți cu grijă stratul superior descuamat al negii, apoi aplicați din nou unguentul și acoperiți cu un bandaj (puteți folosi bandă adezivă) pentru următoarele 12 ore.
Procesul de îndepărtare a negilor, în special a celor mari, este destul de lung, aproximativ o lună, și necesită efort zilnic.
Pentru a accelera procesul, puteți combina utilizarea unguentului salicilic 5% cu tebrofen (3%). Schema de tratament este aceeași, doar că mai întâi se aplică unguentul salicilic exfoliant pe neg, apoi, după așteptarea a aproximativ un sfert de oră, se aplică deasupra tebrofen, care are activitate antivirală. Se utilizează independent pentru a îndepărta negii virali la copii.
Crema cu tretinoină 0,05% pe bază de retinoizi este utilizată pentru îndepărtarea negilor de pe față. Înainte de tratament, zona de piele cu negi se spală bine cu săpun, se usucă bine, apoi se aplică o cantitate de cremă de mărimea unui bob de mazăre pe fiecare neg. Procedura se efectuează zilnic înainte de culcare. Când ieșiți afară, protejați pielea tratată de lumina directă a soarelui. În general, această precauție trebuie respectată întotdeauna, chiar dacă nu este indicată în instrucțiuni.
Pentru a îndepărta negii virali, se utilizează nu numai unguente, ci și soluții de substanțe caustice: solcoderm (acid nitric, acetic, oxalic, lactic și trihidrat de cupru), betadină (conține iod), acid tricloracetic, verucacid. Soluție de congelare cryopharma. Acțiunea distructivă a soluțiilor este mai eficientă, însă arsurile și cicatricile cu utilizarea lor neglijentă sunt, de asemenea, mai probabile.
Există plasturi și creioane pentru tratarea negilor; se folosește fonoforeza cu interferon.
Într-o instituție medicală, injecțiile cu sulfat de bleomicină sunt utilizate pentru tratarea negilor mari. Acesta este un medicament cu activitate citostatică pronunțată. Injecțiile se fac direct în neg. Adesea, o singură procedură este suficientă, uneori este necesar să se facă mai multe injecții la intervale de trei până la patru săptămâni. Citostaticele sunt medicamente foarte toxice, chiar și utilizarea lor locală poate duce la o serie de complicații. Prin urmare, posibilitatea acestui tratament, a cărui eficacitate este ridicată (estimată la 92%), trebuie discutată cu medicul curant.
În tratarea negilor virali, se utilizează și agenți sistemici care sporesc imunitatea organismului, de exemplu, complexe de vitamine și minerale, Immunal, Echinacea-Ratiopharm, Immunoplus.
Remedii populare
Negii virali au cauzat disconfort fizic și moral oamenilor în toate timpurile. Prin urmare, există numeroase remedii populare pentru îndepărtarea lor. Opiniile cu privire la eficacitatea lor variază foarte mult, însă mulți scapă foarte repede de excrescențe.
Tratamentul se utilizează în principal pe bază de plante medicinale. Cu toate acestea, trebuie ținut cont de faptul că plantele și ierburile care pot îndepărta negii sunt otrăvitoare. Prin urmare, tratamentul trebuie efectuat sub supravegherea unui medic naturist și trebuie respectate toate precauțiile recomandate.
Poate cel mai faimos și simplu remediu pentru îndepărtarea negilor este sucul proaspăt de rostopască. Vara, trebuie să culegi o ramură a plantei, pe tăietură va apărea un lichid galben strălucitor. Este folosit pentru a lubrifia negul. Acest tratament trebuie efectuat zilnic, însă este posibil doar vara și în locuri cu acces direct la plantă, de exemplu, la țară sau în mediul rural.
Puteți stoarce sucul de rostopască și îl puteți dilua cu o cantitate mică de alcool ca și conservant. Această soluție poate fi folosită și pentru lubrifierea excrescențelor de pe piele.
Oțetul de mere și oțetul obișnuit nu au doar proprietăți exfoliante, ci și virucide.
Și mai eficientă este esența de oțet. Poate arde un neg dintr-o singură aplicare, dar trebuie să fiți foarte atenți. Pielea din jurul acestuia trebuie lubrifiată cu vaselină, iar esența trebuie picurată strict pe neoplasm. Acesta se va albi, se va slăbi, apoi se va micșora, se va întuneca și va cădea.
Mulți oameni susțin că, dacă acoperiți un neg cu un bandaj obișnuit, acesta va dispărea și el.
În medicina populară, următorul unguent este folosit pentru combaterea negilor: două părți de nuci verzi, zdrobite complet, se macină cu o parte de kerosen. Se lasă la infuzat timp de o lună, apoi se stoarce lichidul rezultat. Negii se ung regulat cu acesta, cel puțin de două ori pe zi. Ar trebui să dispară în aproximativ o săptămână.
De asemenea, se fac aplicări zilnice de terci de usturoi, care se aplică pe excrescențe sub un bandaj înainte de culcare.
În plus, consumul de legume și fructe, sucuri proaspăt stoarse din acestea, ceaiuri de vitamine din măceșe, frunze și lăstari de zmeură și coacăze, citrice, boabe germinate de hrișcă, grâu și alte cereale va ajuta la întărirea sistemului imunitar, iar negii vor dispărea de la sine.
Metodele tradiționale de tratament au ajutat mulți oameni să scape de excrescențe ale pielii, însă, înainte de a recurge la un astfel de tratament, trebuie să vă asigurați că aveți un neg viral și nu un neoplasm malign.
Homeopatie
Negii palmoplantari duri, uscați și keratinizați necesită prescrierea de sulfură de antimoniu (Antimonium crudum). Acest medicament poate fi prescris și pentru excrescențe în alte localizări - în nazofaringe, zona anogenitală.
Pentru papilomatoza cavității bucale și a gâtului se prescrie nitrat de argint (Argentum nitricum); pentru condiloame anale -
cânepă (Cannabis), ienupăr (Sabina); pentru organele genitale: pentru bărbați - mai des licopodiu (Lycopodium), sulfură de mercur roșu (Cinnabaris), pentru femei - ienupăr (Sabina), nosodă gonoreică (Medorrhinum).
Pentru negii juvenili plați, se indică Rostopasca (Chelidonium), Solana (Dulcamara), Fierul (Ferrum metallicum); pentru negii supuranți și care provoacă mâncărime,
Acidul azotic (Nitricum acidum), Thuja (Thuja).
În tratarea negilor virali se utilizează numeroase medicamente, iar prescripția corectă trebuie făcută de un medic care va lua în considerare nu numai tipul și localizarea acestora, ci și multe alte simptome și caracteristici ale pacientului și va determina și doza necesară. Atunci tratamentul va fi eficient și rapid.
Îndepărtarea verucilor virale
Cea mai eficientă și rapidă metodă este terapia distructivă. Îndepărtarea chirurgicală a verucilor virale cu un bisturiu se face de obicei doar în cazurile de formațiuni atipice care necesită examinare histologică. [ 12 ]
Dacă originea creșterii nu este pusă la îndoială, atunci se recomandă metode radicale de îndepărtare a neoplasmelor care nu implică intervenții chirurgicale.
Electrocoagularea este îndepărtarea negilor cu un electrod ac prin intermediul curenților de înaltă frecvență sau pur și simplu prin cauterizare. Vă permite să îndepărtați mai multe excrescențe nu foarte mari într-o singură sesiune. Procedura durează 15-20 de minute. Cruste uscate rămân în locul negilor îndepărtați, care cad în a doua sau a treia zi după procedură. Este considerată o metodă destul de blândă, utilizată pe față și în orice alte locuri accesibile.
Criodestrucție (congelare cu azot lichid) - o criosondă cu o duză cu diametrul necesar este presată strâns pe neoplasm pentru o perioadă de una până la cinci minute. Dacă este necesar, de exemplu, în cazul unei creșteri mari, îndepărtarea unui veruc viral cu azot lichid se repetă la o săptămână sau zece zile după procedura anterioară. [ 13 ], [ 14 ]
Printre metodele mai moderne se numără îndepărtarea cu laser a verucilor virale, adică evaporarea lor strat cu strat. Durata procedurii, ca și în alte cazuri, depinde de dimensiunea și numărul de veruci. Este posibil să scapi de toate formațiunile într-o singură ședință.
O altă metodă modernă este distrugerea radiochirurgicală folosind unde electromagnetice de mare putere care provoacă distrugerea țesuturilor la locul contactului cu electrodul radio-bisturiu. [ 15 ]
Ultimele două metode pot duce la cicatrici în locul unde sunt îndepărtate negii mari.
După îndepărtare, pacientului i se prescrie un tratament cu medicamente antivirale pentru a preveni reapariția bolii.
Nicio metodă nu garantează că negii nu vor reapărea. În primul rând, te poți infecta din nou, iar în al doilea rând, țesuturile din jur, aparent sănătoase, ar putea fi infectate.
Profilaxie
Cea mai bună metodă de prevenire a infecției cu HPV este întărirea sistemului imunitar, deoarece, chiar dacă apar negi, aceștia vor fi izolați și vor dispărea de la sine după un timp.
Un stil de viață sănătos, o nutriție bună și respectarea standardelor sanitare și igienice general cunoscute - nu există altă prevenție astăzi.
Prognoză
În majoritatea cazurilor, sistemul nostru imunitar face față singur virusului papiloma uman.
Dacă negii nu dispar și numărul lor crește, atunci trebuie să consultați un medic în legătură cu această problemă. Medicina modernă, deși nu garantează eradicarea completă a virusului, are un arsenal extins de mijloace pentru a oferi asistență în cazurile de infecție.

