Expert medical al articolului
Noile publicații
Malaria
Ultima examinare: 04.07.2025

Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
Malaria (în engleză malaria; în franceză paludisme) este o boală protozoară transmisibilă antroponotică acută, cu un mecanism de infecție transmisibil, caracterizată prin simptome pronunțate de intoxicație, un curs ciclic cu atacuri alternante de febră și perioade de apirexie, splină și ficat mărite, dezvoltarea anemiei hemolitice cu curs progradient și recidive ale bolii.
Epidemiologie
Sursa agentului infecțios este o persoană bolnavă sau un purtător de parazit al cărui sânge conține gametocite. Malaria este o infecție transmisibilă prin mușcătură de țânțar. Gametocitele de P. vivax, P. ovale și P. malariae se găsesc în sânge în primele zile ale bolii; numărul lor crește după mai multe cicluri de schizogonie eritrocitară. Când este infectată cu P. falciparum, o persoană devine o sursă de infecție la 10-12 zile de la debutul parazitemiei și poate rămâne așa timp de 2 luni sau mai mult.
În cazul malariei, sunt posibile diverse mecanisme de transmitere a infecției:
Mecanismul de transmitere (înțepătură de țânțar)
Acest mecanism este principalul, asigurând existența plasmodiilor ca specie biologică. Sursa de infecție este o persoană (bolnavă de malarie sau purtătoare de parazit), în sângele căreia există gametocite mature (celule reproducătoare masculine și feminine ale parazitului). Purtătorii de malarie sunt doar țânțarii femele din genul Anopheles.
În stomacul țânțarului, unde gametocitele masculine și feminine din interiorul eritrocitelor intră odată cu sângele, are loc maturarea lor ulterioară (după liza eritrocitelor), fuziunea și diviziunea multiplă cu formarea sporozoiților, care se acumulează în glandele salivare ale țânțarului. Formele asexuate ale parazitului (trofozoiți, schizonți), după ce au pătruns în stomacul țânțarului, mor.
Astfel, în corpul uman, are loc o cale asexuată de dezvoltare a paraziților (schizogonie) cu formarea și acumularea gametocitelor, iar în corpul țânțarului are loc o cale sexuală (sporogonie), fuziunea gametocitelor masculine și feminine cu dezvoltarea lor ulterioară și formarea sporozoiților.
 [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
[ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
Mecanism de transmisie verticală
Mecanismul de transmitere verticală (de la mamă la făt) sau de la mamă la nou-născut (în timpul nașterii - mecanism parenteral). În cazul transmiterii verticale, fătul este rareori infectat prin placentă. Mai des, infecția apare în timpul nașterii, când o anumită cantitate de sânge matern intră în fluxul sanguin al nou-născutului, în eritrocitele căruia există forme asexuate ale parazitului.
Mecanismul parenteral de transmitere
Mecanismul parenteral al infecției duce la dezvoltarea așa-numitei malarii schizontice. Aceasta se manifestă în timpul transfuziilor de sânge sau, mai rar, în timpul încălcării asepsiei în timpul injecțiilor (de exemplu, în rândul dependenților de droguri care utilizează aceeași seringă). În cazul infecției în timpul transfuziei de sânge, sursa infecției este un purtător donor-parazit, adesea cu parazitemie sublatentă (numărul de paraziți este mai mic de cinci într-un μl de sânge). Prin urmare, în regiunile lumii endemice pentru malarie, este necesar să se utilizeze, alături de metodele parazitologice (detectarea parazitului în preparate cu picături groase și frotiuri de sânge), metode serologice (imunologice) de diagnostic de laborator al malariei (RNIF, ELISA etc.) pentru a controla sângele donatorului. Având în vedere că în cazul infecției parenterale, de obicei, sunt introduși doar câțiva paraziți (în special în cazul injecțiilor), perioada de incubație poate fi prelungită până la 3 luni (în cazul infecției masive, perioada de incubație, dimpotrivă, poate fi foarte scurtă - câteva zile), ceea ce este important de știut atunci când se diagnostichează malaria la pacienții care au suferit intervenții chirurgicale și la dependenții de droguri.
Condiții de răspândire a malariei
Pentru ca malaria să se răspândească într-o anumită regiune (țară, teritoriu, zonă), sunt necesare următoarele condiții:
- Sursa infecției (un pacient cu malarie sau un purtător de paraziți).
- Prezența unui purtător eficient (țânțari din genul Anopheles). Sensibilitatea la paraziții malariei este principala calitate a unei anumite specii de țânțari din genul Anopheles. Numărul țânțarilor din genul Anopheles în rândul populațiilor altor specii nu este la fel de mare ca în cazul țânțarilor care nu provoacă malarie și rareori se deranjează serios cu mușcăturile lor. Cu toate acestea, chiar și speciile mici, în alte circumstanțe favorabile (apropierea locurilor de reproducere a țânțarilor de locuințele umane), pot juca un rol destul de serios. Peste 70 de specii de țânțari din genul Anopheles (din peste 200 de specii cunoscute) pot servi ca purtători eficienți ai malariei.
- Condiții climatice favorabile: temperatura medie zilnică a aerului peste 16 °C și prezența unor locuri de reproducere pentru țânțari: ape, rezervoare de apă, structuri de irigații etc. Temperatura medie zilnică minimă necesară dezvoltării în corpul țânțarului Pl. vivax este de 16 °C, pentru Pl. falciparum - 18 °C, la o temperatură mai scăzută sporogonia nu are loc. Durata sporogoniei este mai scurtă, cu cât temperatura este mai mare (până la un anumit nivel, deoarece o temperatură medie zilnică de 30 °C și peste este nefavorabilă sporogoniei). La o temperatură medie zilnică optimă (25-26 °C), sporogonia la Pl. vivax durează 8-9 zile, la Pl. falciparum - 10-11 zile.
Întreaga arie de distribuție a malariei pe glob (între 45° N și 40° S până la 64° N și 45° S în ani diferiți) este ocupată de malaria vivax. Zonele de răspândire a malariei falciparum și malariae malariae sunt oarecum mai mici datorită temperaturii mai ridicate necesare pentru sporogonia eficientă; zona malariei ovale este situată în două regiuni care nu sunt conectate teritorial între ele: Africa tropicală și statele din partea de vest a Oceanului Pacific (Indonezia, Vietnam, Filipine, Noua Guinee etc.). În țările muntoase, focarele de malarie se pot forma la altitudini de până la 1000 m în zona climatică temperată și până la 1500-2500 m în zona subtropicală și tropicală, focarele de malarie vivax apărând doar la altitudini mari (1000-1500 m și mai sus).
Malaria se caracterizează printr-o sezonalitate pronunțată. În climatele temperate și subtropicale, sezonul malariei este împărțit în perioade de infecție efectivă cu țânțari, transmitere a infecției și manifestări în masă ale bolii. Începutul perioadei de infecție efectivă cu țânțari (în prezența unei surse de infecție - pacienți, purtători de paraziți) coincide cu momentul unei creșteri stabile a temperaturii medii zilnice la 16 °C. Începutul perioadei de transmitere este asociat cu finalizarea sporogoniei în corpul țânțarului, care depinde de temperaturile medii zilnice specifice unui anumit an. În regiunea Moscovei, perioada de transmitere a malariei vivax poate ajunge la 1,5-2 luni sau mai mult, până la primele înghețuri de toamnă. Limitele perioadei de manifestări în masă sunt mai puțin definite. În focarele în care se transmite doar malaria de trei zile, morbiditatea în masă poate începe cu mult înainte de începerea perioadei de transmitere. Cazurile observate sunt manifestări primare ale malariei cu virus vivax, cu o perioadă lungă de incubație (3-10 luni) datorate infecției din sezonul precedent și conservării hipnozoiților în ficat (fără manifestări primare, cu o perioadă de incubație scurtă), precum și recidive exoeritrocitare la distanță (după o serie de atacuri de malarie cu o perioadă de incubație scurtă în sezonul precedent, fără terapie antirecidivă adecvată).
Susceptibilitatea la malarie este universală. Rezultatul infecției după ce agentul patogen pătrunde în fluxul sanguin și evoluția clinică a bolii sunt determinate de starea imunologică individuală, activitatea factorilor de rezistență înnăscuți nespecifici, intensitatea imunității post-infecție, iar pentru nou-născuți - de nivelul anticorpilor specifici de clasa G primiți de la mamă. Excepție fac populațiile indigene din Africa de Vest și Noua Guinee, care sunt în mare parte imune la infecția cu Pl. vivax, care este asociată cu absența determinată genetic a izoantigenelor eritrocitare din grupul Duffy, care acționează ca receptori pentru merozoiții Pl. vivax. În consecință, în această regiune, cazurile de infecție cu malarie vivax sunt observate semnificativ mai puțin frecvent decât în alte regiuni ale Africii tropicale.
Persoanele care prezintă hemoglobină anormală (talasemie, anemie falciformă, hemoglobină E, C etc.), cu anomalii în structura citoscheletului eritrocitar (sferocitoză ereditară, ovalocitoză sud-estică, eliptocitoză ereditară) sau care prezintă un deficit al enzimei glucozo-6-fosfat dehidrogenază a eritrocitelor prezintă o rezistență relativă la infecția cu toate tipurile de plasmodii. În cazul infecției cu malarie, acestea sunt ușor bolnave, numărul de paraziți din sânge rămâne la un nivel relativ scăzut, iar cazurile de progresie malignă (malarie cerebrală - falciparum) sunt practic absente. Pe de altă parte, persoanele cu deficit de glucozo-6-fosfat dehidrogenază prezintă riscul de a dezvolta hemoliză acută atunci când utilizează o serie de medicamente antimalarice (primaquină, chinină etc.). Mecanismele rezistenței naturale la diferite tipuri de malarie sunt încă în mare parte neclare și continuă să fie studiate.
Nou-născuții au, de asemenea, o anumită rezistență la infecția cu toate formele de malarie. Aceasta se datorează:
- prezența imunității pasive datorate anticorpilor de clasa G primiți de nou-născut de la o mamă hiperimună (în zonele cu incidență ridicată a malariei);
- menținerea imunității specifice după naștere datorită anticorpilor de clasa A primiți de nou-născut în laptele matern;
- prezența hemoglobinei fetale la nou-născut, care este de puțin folos pentru hrănirea parazitului malariei.
După primele trei până la șase luni de viață, nou-născuții prezintă un risc semnificativ crescut de a dezvolta forme severe, maligne de malarie falciparum (transformarea globulelor roșii care conțin hemoglobină fetală în globule roșii care conțin hemoglobină normală; trecerea la hrănire mixtă - aport de acid para-aminobenzoic, necesar pentru dezvoltarea parazitului, care lipsește din laptele matern).
 [ 10 ], [ 11 ], [ 12 ], [ 13 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ]
Imunitate în cazul malariei
Imunitatea la malarie este nesterilă, specifică speciei și tulpinii, instabilă și de scurtă durată. Pentru a menține nivelul protector de anticorpi, este necesară stimularea constantă a antigenului sub forma unor infecții repetate cu malarie. Imunitatea la Pl. malariae și Pl. vivax se instalează mai devreme și se menține mai mult timp decât la Pl. falciparum. Imunitatea antimalariei include răspunsuri celulare și umorale. Procesele imune care stimulează sinteza anticorpilor încep cu fagocitoza paraziților malariei de către macrofage. Aceasta se manifestă prin hiperplazia sistemului histiofagocitar al splinei, ficatului și măduvei osoase.
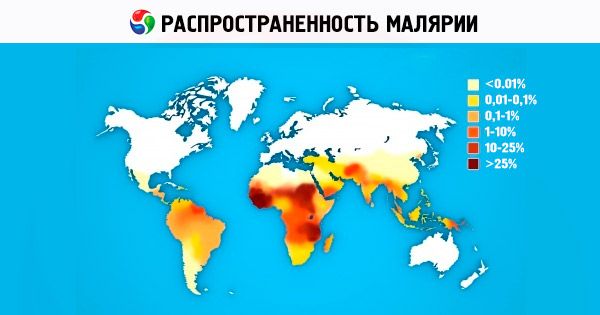
Prevalența malariei
Dintre cele patru specii de agenți patogeni ai malariei umane, P. vivax este cea mai frecventă în lume. În zonele subtropicale și tropicale, sporozoiții predomină în fondul genetic al populației de P. vivax. Aceștia provoacă boala după o incubație scurtă (10-21 de zile). Pe continentul african, P. vivax se găsește constant în țările din Africa de Est printre arabi, indieni, etiopieni și europeni. În țările din Africa de Vest, populate în principal de reprezentanți ai rasei negroide, P. vivax nu se găsește, ceea ce se explică prin imunitatea înnăscută determinată genetic a negrilor africani la P. vivax [eritrocitele nu au un receptor pentru merozoiții P. vivax - izoantigenele Duffy (Fy d sau Fy b )]. Aria de răspândire a P. ovale este mică și constă din două părți. Partea principală, africană, ocupă Africa tropicală din Gambia în nord până în Congo în sudul continentului. A doua parte a ariei de răspândire o reprezintă țările din Oceanul Pacific de Vest și Asia de Sud-Est. Aria geografică a malariei tropicale atinge 40° latitudine nordică și 20° latitudine sudică. P. falciparum cauzează până la 50% din cazurile de malarie din lume. Malaria de patru zile se găsește în prezent în Africa, unele zone din America Centrală și de Sud și Caraibe. Asia de Sud-Est.
Majoritatea oamenilor sunt susceptibili la malarie. Excepția o face populația indigenă din Africa de Vest. Zonele hiperendemice din Africa tropicală, unde predomină P. falciparum, sunt caracterizate printr-o structură imunitară relativ stabilă a populației indigene:
- Copiii sub 6 luni nu se îmbolnăvesc datorită imunității pasive primite de la mamă:
- Majoritatea copiilor cu vârste cuprinse între 6 și 24 de luni sunt infectați cu P. falciparum; imunitatea pasivă a scăzut, imunitatea activă nu s-a dezvoltat încă; acest grup are cea mai mare mortalitate cauzată de malarie:
- La copiii cu vârsta peste 2 ani, P. falciparum este detectat mai rar, evoluția malariei este atenuată ca urmare a imunității dobândite, iar intensitatea parazitemiei scade odată cu vârsta:
- La adulți, P. falciparum este rareori detectat din cauza tensiunii imunitare ridicate; în caz de infecție, nu există manifestări clinice.
Malaria tropicală este, de asemenea, ușor tolerată de purtătorii de hemoglobină S anormală (anemie falciformă) și de persoanele cu anumite alte anomalii determinate genetic ale hemoglobinei și enzimelor eritrocitare (deficit de G-6-PDH).
Istoria cercetării malariei
Studiul malariei (una dintre cele mai vechi boli umane) este inextricabil legat de istoria civilizației umane. Se presupune că malaria a început să se răspândească pe Pământ (din regiunea africană a Mediteranei) acum aproximativ 10.000 de ani, datorită dezvoltării intensive a agriculturii, comerțului și explorării de noi teritorii. În papirusurile egiptene antice, literatura chineză antică și canoanele medicinei indiene clasice antice (Ayurveda), descrierile tabloului clinic și ale epidemiilor de malarie au supraviețuit până în zilele noastre; chiar și atunci, s-au făcut presupuneri despre o posibilă legătură între dezvoltarea bolii și mușcăturile de țânțari. Mai târziu (secolele V-VI î.Hr.), medicii greci antici: Hipocrate, Heradot, Empedocle au descris în detaliu tabloul clinic al malariei. Hipocrate este creditat cu distincția dintre malarie și grupul de boli febrile: el a propus distincția a 3 forme ale bolii: „cotidian” (atacuri zilnice), „terțiană” (atacuri o dată la două zile) și „cuartănă” (atacuri la fiecare 2 zile).
Începutul erei descoperirilor științifice în studiul malariei este asociat cu anul 1640, când medicul și conchistadorul spaniol Juan del Vego a folosit pentru prima dată o infuzie de scoarță de cinchona pentru a trata pacienții cu malarie, folosită anterior de indienii din Peru și Ecuador ca antipiretic. Meritul pentru denumirea bolii „malarie” (în italiană: „mal aria” - aer rău) îi revine italianului Lancisi (1717), care a asociat infectarea oamenilor cu malarie prin vapori „otrăviți” din mlaștini. În 1880, medicul francez A. Laveran, care lucra în Algeria, a descris în detaliu morfologia agentului patogen al malariei. În 1897, medicul militar englez Ronald Ross a stabilit în India mecanismul de transmitere a malariei.
În prezent, malaria este una dintre cele mai grave probleme de sănătate pentru peste 100 de țări din Africa, Asia și America de Sud, aproximativ jumătate din populația lumii trăiește cu riscul de a contracta malarie. Aproape toate țările din Europa și America de Nord înregistrează anual sute de cazuri importate de malarie în rândul persoanelor care sosesc din regiuni în care este răspândită, numărul cazurilor de așa-numită malarie de aeroport fiind în creștere. Potrivit OMS, 200-250 de milioane de oameni din lume se îmbolnăvesc de malarie în fiecare an, cel puțin 80% din totalul cazurilor de malarie fiind înregistrate în țările africane situate la sud de Sahara. În fiecare an, 1 până la 2 milioane de oameni mor din cauza malariei, în principal copii sub 5 ani. Pierderile sociale și economice numai în Africa sunt estimate la 2 miliarde de dolari americani pe an. Din 1998, sub auspiciile OMS, Băncii Mondiale și UNICEF, a fost implementat un program științific și practic (Roll Back Malaria Initiative) privind controlul malariei (în principal în țările în curs de dezvoltare). Programul este programat să se desfășoare până în perioada 2010-2015. Dezvoltările pentru crearea unui vaccin antimalaric eficient sunt în desfășurare, dar acest lucru va necesita cel puțin încă 10-15 ani. Căutarea, dezvoltarea și îmbunătățirea medicamentelor pentru tratamentul malariei reprezintă unul dintre programele prioritare ale OMS, ale diferitelor companii farmaceutice și ale institutelor de cercetare din întreaga lume. În ultimii ani, Rusia a înregistrat o creștere a cazurilor de malarie importate, ca urmare a creșterii migrației și a dezvoltării intensive a turismului internațional.
Cauze malarie
Numele bolii „malarie” generalizează de fapt patru boli protozoare separate, cauzate respectiv de patru tipuri de agenți patogeni.
Malaria este cauzată de paraziți aparținând tipului Protozoa, clasei Sporozoa, familiei Plasmodiidae, genului Plasmodium. Patru tipuri ale agentului patogen parazitează oamenii: P. vivax provoacă malarie de trei zile, P. malariae provoacă malarie de patru zile, P. falciparum provoacă malarie tropicală; P. ovale provoacă malarie ovală de trei zile.
Agenți patogeni ai malariei
Excitator |
Formă de malarie (conform ICD-10) |
Plasmodium (Laverania) falciparum |
Malaria cauzată de Plasmodium falciparum (malaria falciparum) |
Plasmodium (Plasmodium) vivax |
Malaria cauzată de Plasmodium vivax (malarie-vivax) |
Plasmodium (Plasmodium) ovale |
Malaria cauzată de Plasmodium ovale (malarie ovală) |
Plasmodium (Plasmodium) malariae |
Malaria cauzată de Plasmodium malariae (malaria-malariae) |
În majoritatea publicațiilor interne (manuale, manuale, cărți de referință), se păstrează denumirile anterioare ale formelor de malarie: malarie tropicală (malaria-falciparum), malarie de trei zile (malaria-vivax), malarie ovală (malaria-ovale) și malarie de patru zile (malaria-malariae).
Fiecare dintre cele patru forme de malarie se caracterizează prin propriile caracteristici clinice, patogenetice și epidemiologice. Cel mai important loc îl ocupă malaria falciparum, care reprezintă 80-90% din totalul cazurilor de malarie din lume, al cărei agent cauzal aparține unui subgen special (Laverania). Doar malaria falciparum poate evolua malign, ducând la un rezultat fatal.
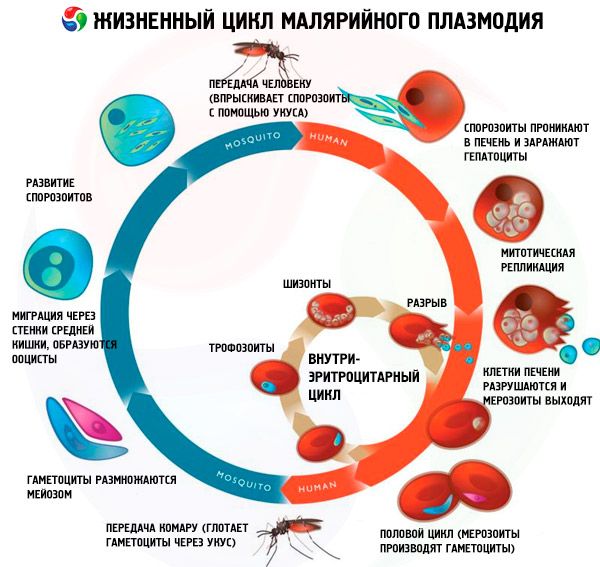
În timpul ciclului lor de viață, agenții patogeni ai malariei trec prin următorul ciclu de dezvoltare cu schimbarea gazdelor:
- dezvoltarea asexuată (schizogonia) are loc în corpul gazdei intermediare - un om;
- Dezvoltarea sexuală (sporogonia) are loc în corpul gazdei finale - țânțarul femelă din genul Anopheles.
Sporozoiții pătrund în corpul uman prin mușcătura unui țânțar infectat cu malarie. După ce ajung în sânge, sporozoiții pătrund în hepatocite din vasele sinusoidale ale ficatului în 15-45 de minute și încep ciclul exoeritrocitar (schizogonia tisulară). Selectivitatea și viteza invaziei se datorează prezenței unor receptori specifici pe membranele hepatocitelor. Paraziții cresc în dimensiuni, se divid în mod repetat și formează numeroase formațiuni mononucleare mici - merozoiți. Durata minimă a ciclului exoeritrocitar este de 5-7 zile pentru P. falciparum, 6-8 zile pentru P. vivax, 9 zile pentru P. ovale și 14-16 zile pentru P. malariae. Apoi, merozoiții părăsesc hepatocitele în sânge și pătrund în eritrocite, unde are loc schizogonia eritrocitară. Malaria de trei zile și cea ovală se caracterizează printr-un tip special de dezvoltare exoeritrocitară: toți paraziții sau unii dintre ei sunt capabili să stea în hepatocite pentru o perioadă lungă de timp (7-14 luni sau mai mult) într-o stare „latentă” (hipnozoiți), și abia după această perioadă încep să se transforme în merozoiți capabili să infecteze eritrocitele. Astfel, acest lucru determină posibilitatea incubării pe termen lung și apariția unor recidive la distanță de până la 3 ani.
Schizogonia eritrocitară este însoțită de o dezvoltare ciclică și diviziune multiplă a paraziților, plasmodiile malarice trecând prin următoarele etape: trofozoit tânăr (are formă de inel); trofozoit în curs de dezvoltare; trofozoit matur (are un nucleu mare): schizont în curs de dezvoltare; schizont matur. După finalizarea procesului de schizogonie, eritrocitul este distrus. Merozoiții liberi penetrează activ eritrocite noi, dar majoritatea mor din cauza efectelor mecanismelor imune de protecție ale gazdei. Durata schizogoniei eritrocitare este de 48 de ore la P. vivax, P. ovale, P. falciparum și 72 de ore la P. malariae. În timpul ciclului eritrocitar, unii merozoiți se transformă în forme sexuate - feminine (macrogametocite) sau masculine (microgametocite).
Gametocitele pătrund în corpul țânțarului purtător atunci când acesta se hrănește cu sângele unui pacient cu malarie sau al unui purtător de paraziți. Gametocitele conțin gametocite mature. În stomacul țânțarului, după 9-12 minute, gametocitul masculin ejectează opt flageli mobili subțiri. Flagelii liberi (microgameți) pătrund în celula femelă (macrogamet); după fuziunea nucleilor, se formează un zigot - o celulă rotundă fertilizată. Apoi se dezvoltă succesiv oocinete, oochisturi cu sporozoiți, maturarea lor având loc în glandele salivare ale țânțarului. La o temperatură optimă a aerului ambiant (25 °C), sporogonia durează 10 zile la P. vivax, 12 zile la P. falciparum, 16 zile la P. malariae și P. ovale; la o temperatură a aerului sub 15 °C, sporozoiții nu se dezvoltă.
Patogeneza
Toate simptomele malariei sunt cauzate de schizogonia eritrocitară - creșterea și reproducerea formelor eritrocitare asexuate ale parazitului în sânge. Schizogonia tisulară nu se manifestă clinic.
Un atac de malarie este asociat cu finalizarea schizogoniei eritrocitare, dezintegrarea în masă a eritrocitelor și pătrunderea în sânge a unui număr mare de merozoiți, produși metabolici ai paraziților cu proprietăți pirogene și toxice care provoacă dezvoltarea unei reacții febrile. Datorită naturii ciclice a schizogoniei eritrocitare, atacurile febrile se repetă la fiecare 48 de ore în malaria de trei zile, ovală și tropicală și la fiecare 72 de ore în malaria de patru zile. Când o persoană este infectată, o populație eterogenă de paraziți malariei intră în organism, iar schizogonia în perioada inițială apare asincron, din care cauză tipul de febră poate fi neregulat. Pe măsură ce se dezvoltă reacțiile imune, capacitatea de a parazita în eritrocite este păstrată într-o singură generație principală de plasmodii, care determină ritmul febril caracteristic acestei specii. Numai în malaria tropicală pot exista mai multe (2-3) generații principale de plasmodii, prin urmare febra este adesea neregulată.
Anemia, caracteristică malariei, este o consecință a distrugerii globulelor roșii de către paraziții localizați în acestea. Se știe că P. vivax și P. ovale pătrund în principal în globulele roșii tinere, iar P. malariae - în cele mature. P. falciparum infectează globulele roșii de diferite grade de maturitate, ceea ce contribuie la deteriorarea lor mai semnificativă și la hemoliza lor, prin urmare, în malaria tropicală, hemoliza joacă un rol principal în geneza anemiei. Factori suplimentari în hemoliza globulelor roșii sunt, de asemenea, mecanismele autoimune care deteriorează globulele roșii neinfectate. Hiperplazia elementelor reticuloendoteliale ale splinei, care se dezvoltă în malarie, inhibă hematopoieza, ceea ce crește anemia și trombocitopenia.
Mărirea ficatului și a splinei este inițial cauzată de congestia organelor, dar în curând apare hiperplazia limfoidă și reticuloendotelială la nivelul acestora. Ca urmare a hemolizei eritrocitelor, precum și a deteriorării hepatocitelor, se dezvoltă icterul. Scăderea absorbției carbohidraților și inhibarea gluconeogenezei în ficat provoacă hipoglicemie. Activarea glicolizei anaerobe duce la acumularea de lactat în sânge, lichidul cefalorahidian și la apariția acidozei lactice, care este una dintre cauzele malariei tropicale severe.
În malaria tropicală, proprietățile eritrocitelor se modifică, ceea ce duce la perturbarea microcirculației (citoaderență, sechestrare, rozetare). Citoaderența este aderarea eritrocitelor infectate la celulele endoteliale, cauza sechestrării în capilare și venule postcapilare. Rolul principal în citoaderență îl au proteinele ligand specifice (expresia lor pe suprafața eritrocitelor este indusă de parazit) și receptorii situați pe suprafața exterioară a celulelor endoteliale. Ocluzia vaselor de sânge provoacă ischemie a organelor afectate. Pe membranele eritrocitelor apar protuberanțe (protuberanțe), care intră în contact cu excrescențe în formă de pseudopod formate pe celulele endoteliale. Unele varietăți de P. falciparum determină aderarea eritrocitelor sănătoase la cele infectate, rezultând formarea de „rozete”. Globulele roșii devin rigide, ceea ce agravează proprietățile reologice ale sângelui și agravează tulburarea de microcirculație. Un factor dăunător important este hipoxia cauzată de funcția insuficientă de transport al oxigenului a globulelor roșii infectate. Țesutul cerebral este cel mai puțin rezistent la hipoxie, ceea ce contribuie la dezvoltarea malariei cerebrale. Tulburări ale sistemului de coagulare a sângelui apar: în malaria tropicală severă, se observă semne de sindrom CID, trombocitopenie și hipofibrinogenemie. Un anumit rol în patogeneza malariei tropicale este acordat reacției inflamatorii nespecifice generalizate. Leziunile vasculare sunt cauzate în principal de acțiunea mediatorilor inflamatori. Cei mai activi sunt produșii de peroxidare lipidică și proteazele secretate de granulocite. În patogeneza malariei severe, se acordă o atenție considerabilă citokinelor, în special TNF și IL (IL-2 și IL-6). Cele mai caracteristice modificări în malaria tropicală severă apar în creier, unde se observă edeme, umflarea materiei cerebrale, creșteri perivasculare și perigaglionice ale neurogliei (granuloame Durk). Capilarele sunt blocate de eritrocitele invadate și paraziți; se observă hemostază extinsă. Se dezvoltă edeme perivasculare cu hemoragii și necroză focală. Pe baza tabloului patologic, se poate concluziona că în cazurile de comă malarie se dezvoltă meningoencefalită specifică.
Infecția cu malarie poate perturba răspunsul imun al gazdei, ceea ce declanșează o cascadă de reacții imunopatologice. Fixarea imunoglobulinelor și a complementului pe membranele bazale glomerulare provoacă nefropatie acută. Sindromul nefrotic, care se dezvoltă la pacienții cu malarie cu evoluție de patru zile, este clasificat drept glomerulopatie cu complexe imune.
Ciclul de viață al tuturor agenților patogeni ai malariei
Ciclul de viață al tuturor agenților patogeni ai malariei include două gazde: oamenii (schizogonie - ciclu de dezvoltare asexuată) și țânțarii din genul Anopheles (sporogonie - ciclu de dezvoltare sexuală).
În mod tradițional, în ciclul schizogoniei tuturor speciilor de paraziți ai malariei se disting trei etape: schizogonia exoeritrocitară (EESh), schizogonia eritrocitară (ESH) și gametocitogonia. În plus, în ciclurile de viață ale Pl. vivax și Pl. ovale se distinge o etapă separată - hibernarea - datorită posibilei introduceri în corpul uman a unui grup morfologic eterogen de sporozoiți (tahisporozoiți și bradisporozoiți sau doar bradisporozoiți) în timpul unei mușcături de țânțar. În aceste cazuri, bradisporozoiții (hipnozoiți) sunt conservați în hepatocite pentru o perioadă lungă de timp într-o stare inactivă până la apariția EES.
 [ 19 ], [ 20 ], [ 21 ], [ 22 ]
[ 19 ], [ 20 ], [ 21 ], [ 22 ]
Schizogonie exoeritrocitară
Sporozoiții introduși în corpul uman cu saliva țânțarilor sunt foarte rapid (în 15-30 de minute) și intră în ficat prin fluxul sanguin, unde penetrează activ hepatocitele fără a le deteriora. Sporozoiții de Pl. falciparum, Pl. malariae și tahisporozoiții de Pl. vivax și Pl. ovale încep imediat EES (exoeritrocitar) cu formarea unui număr mare de merozoiți exoeritrocitari (până la 40.000 de la un sporozoit în malaria falciparum). Hepatocitele sunt distruse, iar merozoiții intră din nou în fluxul sanguin, cu o penetrare rapidă ulterioară (în 15-30 de minute) în eritrocite. Durata EES pentru malaria falciparum este de obicei de 6 zile, pentru malaria vivax - 8 zile, pentru malaria ovafe - 9 zile, pentru malaria malariae - 15 zile.
 [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
[ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
Stadiu latent
În malaria vivax și malaria ovale, bradisporozoiții care au penetrat hepatocitele se transformă în forme inactive - hipnozoiți, care pot rămâne fără diviziune timp de câteva luni sau chiar ani până la reactivarea ulterioară (diviziunea și formarea merozoiților). Astfel, hipnozoiții sunt asociați cu incubație lungă (până la 3-10 luni sau mai mult) și cu dezvoltarea unor recidive exoeritrocitare la distanță, caracteristice numai acestor forme de malarie.
Schizogonia eritrocitară
După introducerea merozoiților în eritrocite, paraziții malariei trec în mod repetat (ciclic) secvențial prin etapele de: trofozoit (celulă mononucleară care se hrănește), schizont (celulă multinucleară în diviziune) și morulă (paraziți formați în interiorul eritrocitului). Ulterior, după distrugerea eritrocitelor, merozoiții intră în plasma sanguină. Cel mai mare număr de merozoiți fiici se formează în malaria tropicală - până la 40 într-un eritrocit. Stadiul ES durează un timp strict definit: 48 de ore pentru malaria falciparum, malaria vivax, malaria ovale și 72 de ore pentru malariae.
Caracteristicile ciclului schizogoniei eritrocitare și principalele mecanisme patogenetice de dezvoltare a formelor severe și complicate de malarie cu P. falciparum:
- acumularea (sechestrarea) eritrocitelor invadate care conțin trofozoiți adulți (din stadiul de trofozoit amoeboid), schizonți în vasele organelor interne, în principal creierul, precum și rinichii, ficatul, intestinele, măduva osoasă, placenta etc.;
- formarea așa-numitelor rozete, constând din eritrocite invadate și neinfectate;
- dezvoltarea tulburărilor de microcirculație, hipoxie tisulară, acidoză metabolică (acumulare semnificativă de acid lactic);
- activarea MFS (în principal răspunsul imun Th-1) cu creșterea sintezei factorului de necroză tumorală-a, interferonului y, interleukinei-1 și a altor citokine care deteriorează endoteliul vascular și provoacă aderența eritrocitelor la endoteliul vaselor de sânge.
În ultimii ani, a fost luat în considerare rolul special al sintezei crescute a oxidului nitric (NO) de către celulele endoteliale vasculare cerebrale în dezvoltarea formei cerebrale de malarie falciparum.
Un mecanism fiziopatologic important în dezvoltarea formelor severe de malarie cu *falciparum*, comparativ cu alte forme de malarie, este hipoglicemia, care agravează tulburările microcirculatorii și metabolice (acidoza metabolică) la pacienți, în special la copii și femei însărcinate. Se disting trei factori principali în dezvoltarea hipoglicemiei în malaria cu *falciparum*: scăderea glucogenezei în ficat, utilizarea glucozei de către paraziți și stimularea secreției de insulină. În același timp, hipoglicemia poate fi o consecință a hiperinsulinemiei care se dezvoltă după administrarea de chinină pentru a opri atacurile de malarie cu *falciparum*.
Ca o consecință a persistenței prelungite a parazitului (fără terapie adecvată) în cazul malariei, se poate dezvolta sindromul nefrotic ca urmare a unui mecanism imun (depunerea de complexe imune care conțin antigene parazitare pe membrana bazală a glomerulilor renali).
Trebuie menționat că principalele manifestări clinice ale tuturor formelor de malarie (intoxicație, ficat și splină mărite, anemie) sunt asociate cu stadiul de schizogonie eritrocitară (reproducere asexuată repetată a paraziților în eritrocite), iar cu cât conținutul de paraziți în 1 μl de sânge al unui pacient, determinat prin microscopie cu film gros de sânge, este mai mare, cu atât malaria este de obicei mai severă. Prin urmare, în diagnosticul de laborator al malariei, este important nu numai să se stabilească tipul de plasmodiu malaric, ci și să se determine nivelul parazitemiei. În funcție de nivelul maxim de parazitemie, formele de malarie sunt distribuite în ordine descrescătoare: malaria falciparum (până la 100 mii în μl sau mai mult), malaria vivax (până la 20 mii în μl, mai rar mai mult), malaria ovale și malaria malariae (până la 10-15 mii în μl). În malaria cu *falciparum*, care apare cu un nivel ridicat de parazitemie (100 mii pe μl și mai mult), riscul de a dezvolta complicații severe, fatale, crește semnificativ, ceea ce determină tactica terapiei antimalarice intensive (parenterale).
Apariția paroxismelor febrile în malarie este cauzată de hemoliza eritrocitelor, eliberarea merozoiților în plasmă, distrugerea unora dintre ei (cealaltă parte a merozoiților este din nou introdusă în eritrocite), activarea MFS și creșterea sintezei interleukinei-1, -6, factorului de necroză tumorală a și altor pirogeni endogeni (citokine inflamatorii) care afectează centrul de termoreglare al hipotalamusului.
În prezența unei generații de plasmodii în sânge, paroxismele alternând regulat apar încă din primele zile ale bolii. Adesea, în cazul malaria cu falciparum și vivax (în regiunile hiperendemice cu transmitere intensivă a malariei), persoanele neimunizate prezintă o febră inițială (de pornire) asociată cu dezvoltarea mai multor generații de agenți patogeni în eritrocitele pacienților simultan, cu momente diferite pentru sfârșitul ciclului de dezvoltare, ceea ce duce la stratificarea atacurilor, netezirea perioadei de apirexie și distorsionarea paroxismului tipic.
Pe măsură ce boala se dezvoltă, factorii de apărare specifici și nespecifici cresc (până la sfârșitul săptămânii 1-2), unele generații mor, iar una (două) generații principale de paraziți rămân cu dezvoltarea paroxismelor tipice o dată la două zile (sau în fiecare zi).
Mărirea ficatului și a splinei în toate formele de malarie este asociată cu umplerea semnificativă a acestora cu sânge, edeme și hiperplazie a articulației metastatice.
Malaria, de regulă, duce întotdeauna la anemie hipocromă hemolitică, în patogeneza căreia sunt importanți o serie de factori:
- hemoliza intravasculară a eritrocitelor infectate;
- fagocitoza eritrocitelor infectate și neinfectate de către celulele reticuloendoteliale ale splinei;
- sechestrarea (acumularea) eritrocitelor care conțin paraziți maturi în măduva osoasă, suprimarea hematopoiezei;
- mecanismul imun (distrugerea eritrocitelor neafectate ca urmare a adsorbției complexelor imune care conțin fracțiunea C-3 a complementului pe membrana eritrocitară).
Stadiul de gametocitogonie este un fel de ramificație din stadiul ES. Unii dintre merozoiți (un proces determinat genetic), în loc să repete ciclul de dezvoltare asexuată după ce sunt introduși în eritrocit, se transformă în forme sexuate - gametocite (masculine și feminine).
Caracteristici ale stadiului gametocitogonial în malaria cu falciparum:
- gametocitele apar în sângele periferic nu mai devreme de 10-12 zile de boală;
- Gametocitele, acumulate în cursul bolii, pot circula în fluxul sanguin pentru o perioadă lungă de timp (până la 4-6 săptămâni sau mai mult).
În alte forme de malarie (vivax, ovale, malariae), gametocitele pot fi detectate în sângele periferic încă din primele zile ale bolii și mor rapid (în câteva ore până la câteva zile).
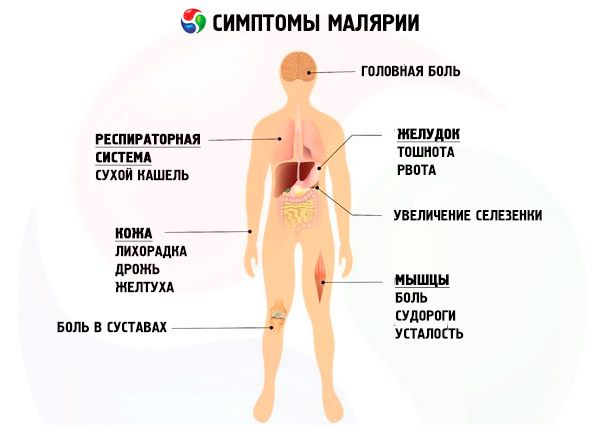
Simptome malarie
Luând în considerare caracteristicile specifice ale paraziților malariei și simptomele corespunzătoare ale malariei, se disting patru forme ale bolii: malaria de trei zile (malaria vivax, malaria tertiana), malaria de patru zile (malaria quartana), malaria tropicală (malaria falciparum, malaria tropica), malaria ovală de trei zile (malaria ovale).
Cursul malariei primare include perioada inițială a bolii, perioada de vârf a bolii și recuperarea. Fără tratament sau cu terapie etiotropică inadecvată, malaria intră într-o perioadă de recidivă. Există recidive exoeritrocitare și eritrocitare, în funcție de momentul dezvoltării - precoce și tardive. Recidivele eritrocitare se observă în infecția cu toate tipurile de plasmodii. Cele precoce apar în decurs de 2 luni de la atacurile primare; recidivele care se dezvoltă ulterior sunt considerate tardive. Fără tratament sau cu tratament necorespunzător al malariei de trei zile și ovale, apare o „acalmie” care durează 6-11 luni, cu dispariția paraziților din sânge și bunăstarea clinică. Apoi vin recidivele tardive (cauzate de activarea hipnozoiților în ficat), înlocuite din nou de o perioadă latentă fără tratament, după care boala recidivează.
P. falciparum trăiește în corpul uman (fără tratament) până la 1,5 ani, P. vivax și P. ovale - până la 3 ani, P. malariae - timp de mulți ani, uneori pe viață.
Ce te deranjează?
Formulare
Conform recomandărilor OMS, malaria este împărțită în necomplicate, severe și complicate. Formele maligne de malarie și complicațiile sunt caracteristice în principal infecției cu P. falciparum. Boala cauzată de P. vivax, P. ovale și P. malariae, de regulă, are o evoluție benignă.
Malarie de trei zile
Perioada de incubație a malariei de trei zile este de la 10-21 de zile până la 6-14 luni. Simptomele prodromale ale malariei înainte de atacul primar de malarie sunt rareori observate, dar adesea preced recidivele și se exprimă printr-o senzație de stare generală de rău, slăbiciune, oboseală, durere în regiunea lombară, la nivelul membrelor, o ușoară creștere a temperaturii corporale, pierderea poftei de mâncare, dureri de cap. Durata perioadei prodromale este în medie de 1-5 zile.
La început, curba temperaturii este neregulată (febră inițială), ceea ce este asociat cu eliberarea asincronă a mai multor generații de P. vivax în sânge. Ulterior, atacurile de malarie tipice încep cu febră intermitentă de trei zile, indicând formarea principalei generații de paraziți în sânge. Într-un atac febril malaric, trei faze sunt exprimate clinic clar, imediat succesive: stadiul de frisoane, căldură și transpirație. Un atac de malarie începe cu frisoane, intensitatea acestuia putând varia - de la tremur ușor la frisoane amețitoare. În acest moment, pacientul se duce la culcare, încearcă fără succes să se încălzească, dar frisoanele se intensifică. Pielea devine uscată, aspră sau „ca de gâscă” la atingere, rece, extremitățile și mucoasele vizibile sunt cianotice. Se observă următoarele simptome ale malariei: dureri de cap severe, uneori vărsături, dureri articulare și în regiunea lombară. Stadiul de frisoane durează de la câteva minute până la 1-2 ore și este înlocuit de stadiul de febră. Pacientul își scoate hainele și lenjeria intimă, dar acest lucru nu îi aduce ușurare. Temperatura corpului atinge 40-41 °C, pielea devine uscată și fierbinte, fața se înroșește. Durerea de cap, durerea în regiunea lombară și articulațiile se intensifică, sunt posibile delir și confuzie. Stadiul febril durează de la una la câteva ore și este înlocuit de o perioadă de transpirații. Temperatura scade critic, transpirația este adesea abundentă, așa că pacientul trebuie să își schimbe lenjeria intimă în mod repetat. Slăbit de atac, acesta adoarme curând. Durata atacului este de 6-10 ore. Debutul atacurilor bolii în orele dimineții și după-amiezii este considerat tipic. După atac, începe o perioadă de apirexie, care durează aproximativ 40 de ore. După 2-3 atacuri de temperatură, ficatul și splina sunt vizibil mărite. Modificări ale sângelui: anemie, care se dezvoltă treptat din a doua săptămână a bolii, leucopenie, neutropenie cu deplasarea celulelor benzilor spre stânga, limfocitoză relativă, aneozinofilie și VSH crescută.
În evoluția naturală a bolii, fără tratament etiotrop, după 12-14 atacuri (4-6 săptămâni), intensitatea febrei scade, atacurile se diminuează treptat, dimensiunea ficatului și a splinei scade. Cu toate acestea, după 2 săptămâni până la 2 luni, apar recidive precoce, caracterizate printr-o curbă sincronă a temperaturii, o creștere a volumului ficatului și splinei și anemie. Ulterior, odată cu creșterea imunității, paraziții dispar din sânge și începe o perioadă latentă. Dacă tratamentul cu medicamente histoschizotrope nu se efectuează în acest moment, atunci după 6-8 luni (și uneori după 1-3 ani), apare activarea formelor tisulare „latente” ale paraziților și se dezvoltă recidive la distanță. Acestea se caracterizează printr-un debut acut, o evoluție mai ușoară, o creștere precoce a splinei, un număr scurt de atacuri (până la 7-8), o intensitate și o durată mai mică a parazitemiei, prezența gametocitelor în sânge.
Malaria ovală
În multe aspecte clinice și patogenetice, malaria ovală este similară cu malaria vivax de trei zile. Perioada de incubație a malariei ovale este de 11-16 zile. În cazul malariae ovale, agentul patogen tinde să aibă o latență primară. Perioada de incubație poate dura de la 2 luni la 2 ani sau mai mult. Simptomele malariei includ febră intermitentă de trei zile, mai rar este zilnică. Atacurile febrile apar adesea seara, mai degrabă decât în prima jumătate a zilei, așa cum este tipic pentru alte forme de malarie. Malaria ovală se caracterizează în principal printr-o evoluție ușoară, cu un număr mic de paroxisme care apar fără frisoane pronunțate și cu o temperatură mai scăzută în punctul culminant al atacurilor. Este caracteristic faptul că paroxismele în timpul atacului primar se opresc foarte des spontan. Acest lucru se explică prin formarea rapidă a unei imunități stabile. Dacă nu se efectuează tratamentul cu medicamente histoschizotrope, sunt posibile 1-3 recidive cu un interval inter-recidive de la 17 zile la 7 luni.
Quartan
De obicei, evoluează benign. Perioada de incubație este de la 3 la 6 săptămâni. Simptomele prodromale ale malariei sunt rareori observate. Debutul bolii este acut. De la primul atac, se instalează febră intermitentă cu o periodicitate a atacurilor la fiecare 2 zile. Paroxismul începe de obicei la prânz, durata sa medie fiind de aproximativ 13 ore. Perioada de frisoane este lungă și pronunțată. Perioada de căldură durează până la 6 ore, este însoțită de cefalee, mialgie, artralgie, uneori greață, vărsături. Uneori, pacienții sunt neliniștiți și delirează. În perioada interictală, starea pacienților este satisfăcătoare. Anemia, hepatosplenomegalia se dezvoltă lent - nu mai devreme de 2 săptămâni de la debutul bolii. Fără tratament, se observă 8-14 atacuri, dar procesul de schizogonie eritrocitară la un nivel scăzut durează mulți ani. Cel mai adesea, infecția apare sub forma purtătorului de parazit fără activarea schizogoniei eritrocitare, ceea ce face ca acești indivizi să fie donatori potențial periculoși. În focarele endemice, malaria de patru zile provoacă sindrom nefrotic cu prognostic nefavorabil la copii.
Malaria tropicală
Cea mai severă formă de infecție malariei. Perioada de incubație este de 8-16 zile. La sfârșitul acesteia, unii indivizi neimunizați prezintă simptome prodromale ale malariei, care durează de la câteva ore până la 1-2 zile: stare generală de rău, slăbiciune, oboseală, dureri musculare, mialgie și artralgie, cefalee. La majoritatea pacienților, malaria tropicală începe acut, fără o perioadă prodromală, cu o creștere a temperaturii corporale la 38-39 °C. Dacă ciclurile de schizogonie eritrocitară la mai multe generații de P. falciparum într-un organism infectat nu se termină simultan, acest lucru se exprimă adesea clinic prin absența unei periodicități ciclice a atacurilor febrile. Atacurile, care apar cu o schimbare alternativă a fazelor, încep cu frisoane care durează de la 30 de minute la 1 oră. În această perioadă, pielea este palidă la examinare, rece la atingere, adesea cu o asprime asemănătoare „pielii de găină”. Frisoanele sunt însoțite de o creștere a temperaturii corporale la 38-39 °C. Odată cu încetarea frisoanelor, începe a doua fază a paroxismului - febra. Pacienții resimt o ușoară senzație de căldură, uneori resimt o senzație de căldură adevărată. Pielea devine fierbinte la atingere, fața este hiperemică. Durata acestei faze este de aproximativ 12 ore, este înlocuită de transpirații ușoare. Temperatura corpului scade la valori normale și subnormale și după 1-2 ore crește din nou. În unele cazuri, debutul malariei tropicale este însoțit de greață, vărsături, diaree. Uneori se înregistrează simptome catarale ale malariei din tractul respirator superior: tuse, nas curgător, durere în gât. Într-o etapă ulterioară, se observă erupții herpetice pe buze și aripioarele nasului. În stadiul acut, pacienții observă hiperemie a conjunctivei, în cazurile severe ale bolii poate fi însoțită de hemoragii peteșiale sau subconjunctive mai mari.
În perioada de vârf a malariei tropicale, frisoanele sunt mai puțin pronunțate decât în primele zile ale bolii, durata lor fiind de 15-30 de minute. Febra continuă zile întregi, perioadele de apirexie fiind rareori înregistrate. În cazul unei evoluții ușoare a bolii, temperatura corporală la apogeu atinge 38,5°C, durata febrei este de 3-4 zile; cu un grad moderat de severitate - 39,5°C și respectiv 6-7 zile. Evoluția severă a bolii se caracterizează printr-o creștere a temperaturii corporale la 40°C și peste, iar durata acesteia este de opt sau mai multe zile. Durata paroxismelor individuale (și, de fapt, stratificarea mai multora) în malaria tropicală ajunge la 30-40 de ore. Predomină tipul neregulat al curbei de temperatură, mai rar se observă tipul remitent, ocazional - tipurile intermitente și constante.
Mărirea ficatului este de obicei determinată în a 3-a zi a bolii, mărirea splinei - tot din a 3-a zi, dar este de obicei înregistrată doar prin percuție; palparea clară devine posibilă abia în a 5-a-6-a zi. În timpul examinării ecografice a organelor abdominale, mărirea ficatului și a splinei este determinată deja în a 2-a-3-a zi după apariția manifestărilor clinice ale malariei tropicale. Tulburările metabolismului pigmentar sunt observate numai la pacienții cu malarie tropicală severă și, mai rar, moderată. O creștere de peste trei ori a activității aminotransferazelor serice este considerată un indicator al unui prognostic nefavorabil. Tulburările metabolice în malaria tropicală includ modificări ale sistemului de hemostază și hipoglicemie. Tulburările cardiovasculare sunt de natură funcțională și se exprimă prin tahicardie, zgomote cardiace înăbușite și hipotensiune arterială. Ocazional, la vârful inimii se aude un suflu sistolic tranzitoriu. În formele severe ale bolii, se observă modificări ale ECG-ului sub forma deformării părții terminale a complexului ventricular: aplatizarea și configurația inversă a undei T, coborârea segmentului ST. În același timp, voltajul undelor R în derivațiile standard scade. La pacienții cu formă cerebrală, modificările undei P sunt de tip P-pulmonar.
În malaria tropicală, se observă adesea tulburări ale SNC asociate cu febră mare și intoxicație: cefalee, vărsături, meningism, convulsii, somnolență, uneori sindrom asemănător delirului, dar conștiența pacientului este păstrată.
Semnele caracteristice ale infecției cu malarie moderate și severe sunt anemia hemolitică și leucopenia, eozinofilia și neutropenia, limfocitoza relativă fiind observată în formula leucocitară. În formele severe ale bolii, este posibilă leucocitoza neutrofilă; VSH-ul este constant și semnificativ crescut. Trombocitopenia este un semn tipic pentru toate tipurile de malarie. Ca și în cazul altor boli infecțioase, pacienții prezintă proteinurie tranzitorie.
Malaria tropicală recurentă este cauzată fie de un tratament etiotrop inadecvat, fie de rezistența P. falciparum la agenții chimioterapeutici utilizați. Cursul natural al malariei tropicale cu un prognostic favorabil durează nu mai mult de 2 săptămâni. În absența terapiei etiotrope, recăderile apar după 7-10 zile.
Sarcina este un factor de risc general recunoscut pentru malaria tropicală. Acest lucru se datorează incidenței mai mari a sarcinii, tendinței spre forme clinice severe, riscului pentru sănătatea și viața copilului și arsenalului terapeutic limitat. Malaria tropicală la copiii sub cinci ani trebuie considerată o boală potențial fatală. La copiii din grupele de vârstă mai mici (până la 3-4 ani), în special la sugari, malaria are un tablou clinic unic: îi lipsește cel mai pregnant simptom clinic - paroxismul malaric. În același timp, se observă simptome ale malariei precum convulsii, vărsături, diaree, dureri abdominale, cu o deteriorare rapidă progresivă a stării copilului. Apariția convulsiilor și a altor simptome cerebrale nu înseamnă neapărat dezvoltarea malariei cerebrale - acesta este adesea unul dintre simptomele neurotoxicozei. Parazitemia la copiii mici este de obicei ridicată: P. falciparum poate afecta până la 20% din globulele roșii. Boala poate deveni rapid malignă și se poate termina cu moartea copilului.
Complicații și consecințe
Înregistrată în toate stadiile malariei tropicale. Simptome prognostice nefavorabile ale malariei, indicând posibilitatea dezvoltării unei forme maligne de malarie. - febră zilnică, absența apirexiei între atacuri, cefalee severă, convulsii generalizate recurente de mai mult de două ori în 24 de ore, rigiditate decerebrală, șoc hemodinamic (tensiune arterială sistolică sub 70 mm Hg la un adult și mai puțin de 50 mm Hg la un copil). Acest lucru este evidențiat și de parazitemia crescută (mai mult de 100 mii P. falciparum în 1 μl de sânge), detectarea diferitelor stadii de vârstă ale parazitului în sângele periferic, prezența gametocitelor, creșterea leucocitozei (mai mult de 12,0x109 / l). Hipoglicemia sub 2,2 mmol/L, acidoza metabolică decompensată, o creștere de peste trei ori a activității aminotransferazelor serice, precum și o scădere a nivelului de glucoză în lichidul cefalorahidian și un nivel de lactat mai mare de 6 μmol/L sunt, de asemenea, nefavorabile din punct de vedere prognostic.
Leziunile severe ale SNC în malaria tropicală sunt reunite sub denumirea de „malarie cerebrală”, principalul său simptom fiind dezvoltarea unei stări comatoase. Coma malaricoasă poate fi o complicație a malariei primare, recidivante și recidivante, dar este mai des observată în malaria primară, în principal la copii, femei însărcinate și tineri și persoane de vârstă mijlocie.
Forma cerebrală este cea mai frecventă complicație a malariei severe cu *falciparum*. În condiții moderne, forma cerebrală se dezvoltă în 10% din toate cazurile de malarie cu *falciparum* din lume, iar 60-80% din toate rezultatele fatale ale bolii sunt asociate cu această complicație. Forma cerebrală se poate dezvolta din primele zile, dar este mai des înregistrată în a doua săptămână a bolii din cauza absenței unei terapii specifice sau inadecvate. Un rezultat fatal poate apărea în decurs de 1-2 zile. În tabloul clinic al malariei cerebrale, se disting trei perioade: amețire, stupoare și comă adevărată.
Stadiul de stupefacție este caracterizat de letargie mentală și fizică a pacientului, epuizare rapidă. El se orientează în timp și spațiu, dar ia contact cu reticență, răspunde la întrebări în monosilabe, obosește rapid. Reflexele tendinoase sunt păstrate.
Stadiul de somnolență se manifestă prin prostrație profundă a pacientului cu rare sclipiri de conștiență. Sunt posibile ataxie, amnezie, convulsii, uneori de natură epileptiformă. Reflexele corneene sunt păstrate, pupilele sunt normale. Reflexele tendinoase sunt crescute, apar reflexe patologice.
În comă, pacientul este inconștient și nu răspunde la stimuli externi. Se observă tulburare de convergență, strabism divergent, mișcări de plutire ale globilor oculari cu pleoapele deschise (ca și cum pacientul ar privi spre tavan), nistagmus orizontal și vertical, paralizie a șasea pereche de nervi cranieni; reflexele tendinoase și abdominale sunt absente, funcțiile vegetative sunt puternic afectate. Se manifestă simptome meningeale ale malariei și reflexe patologice ale lui Babinski, Rossolimo etc. Se observă incontinență de urină și fecale. O puncție lombară relevă o creștere a presiunii intracraniene fără perturbări pronunțate ale compoziției proteice și celulare a lichidului cefalorahidian. Un grad ridicat de parazitemie cu diferite stadii de vârstă ale P. falciparum este determinat într-o picătură groasă și un frotiu de sânge la pacienții cu malarie comatoasă. În același timp, sunt cunoscute cazuri de evoluție fatală a malariei cerebrale cu un nivel foarte scăzut de parazitemie. Malaria cerebrală la copii este adesea însoțită de anemie. Anemia agravează starea neurologică și somatică a copilului. Cu un tratament eficient, conștiința revine de obicei brusc.
În malaria cerebrală, psihozele se pot dezvolta ca o consecință a modificărilor distrofice ale parenchimului cerebral. În perioada acută, psihozele apar sub formă de delir, amentie, crize epileptice, stări maniacale. Psihozele post-malarice se caracterizează prin depresie, slăbiciune mintală, isterie, sindroame asemănătoare schizofreniei, iar la copii, întârziere temporară în dezvoltarea mentală. Uneori se observă consecințe îndepărtate ale malariei cerebrale: hemiplegie, ataxie, simptome focale ale nervilor cranieni, tulburări extrapiramidale, mono- și polinevrite.
O complicație frecventă a tuturor formelor de infecție malariei este anemia hipocromă. Anemia severă este diagnosticată atunci când hematocritul scade sub 20%, iar nivelul hemoglobinei este mai mic de 50 g/l. Gradul anemiei depinde de tipul de parazit, precum și de intensitatea și durata infecției. Severitatea malariei la popoarele indigene din țările tropicale este adesea agravată de un deficit de fier și acid folic în dietă. După primele atacuri de malarie, se poate dezvolta anemia, care este mai pronunțată în malaria tropicală decât în alte forme.
Șocul toxic infecțios (STI) cu dezvoltarea sindromului CID este o complicație caracteristică malariei-falciroză, care apare cu parazitemie crescută. Dezvoltarea insuficienței suprarenale acute este caracteristică. Evoluția șocului toxic infecțios în climatele calde este însoțită de hipovolemie.
Dezvoltarea insuficienței renale acute se observă de obicei în cazul malariei cu virusul falciparum, malign și complicat. Dezvoltarea oliguriei și anuriei cu creșterea creatininei și ureei în sânge este caracteristică; analiza urinei relevă proteinurie pronunțată, cilindrurie, piurie și microhematurie.
Sindromul nefrotic este o complicație caracteristică a malariei, caracterizată printr-o evoluție lentă, constant progresivă, însoțită de edem, hipertensiune arterială, proteinurie și dezvoltarea insuficienței renale.
Febra hemoglobinurică este o consecință a hemolizei intravasculare masive atât cu invazie intensă, cât și ca urmare a utilizării unor medicamente antimalarice (chinină, primaquină, sulfonamide) la persoanele cu deficit al enzimei glucozo-6-fosfat dehidrogenază. În forma sa severă, se dezvoltă icter intens, sindrom hemoragic sever, anemie și anurie, însoțite de frisoane, febră (40 °C), durere în regiunea lombară, vărsături repetate cu bilă, mialgie, artralgie. Urina capătă o culoare maro închis, care se datorează prezenței oxihemoglobinei. Numărul de eritrocite în cazurile severe este redus la 1x10 12 /l, iar nivelul hemoglobinei scade la 20-30 g /l. În cazul hemoglobinuriei malarice, paraziții sunt foarte puțini în sânge sau aceștia nu sunt detectați deloc. Prin întreruperea rapidă a medicamentului antimalaric care a provocat hemoliza globulelor roșii, starea pacientului se îmbunătățește fără consecințe grave. În cazurile severe, din cauza dezvoltării insuficienței renale acute, prognosticul poate fi nefavorabil. În ultimii ani, s-a luat în considerare natura autoimună a dezvoltării hemolizei acute asociată cu utilizarea pe termen lung și frecventă a medicamentelor antimalarice - chinină și primachină. Se observă febră mare (cu parazitemie minoră), urina devine neagră, în analiza de sânge se determină anemia, leucocitoza, VSH accelerată, insuficiența renală progresează rapid, ceea ce duce la un rezultat fatal în absența unei terapii adecvate.
Algida malariei se caracterizează prin manifestări clinice tipice șocului toxic infecțios: tulburări hemodinamice și de microcirculație, tulburări ale sistemului hemostatic, insuficiență multiplă de organe și hipotermie. Spre deosebire de malaria cerebrală, conștiența este menținută, deși ulterior se poate dezvolta comă. Algida se poate dezvolta pe fondul edemului pulmonar, acidozei metabolice și deshidratării severe. Se observă un nivel ridicat de parazitemie. Prognosticul depinde în mare măsură de tratamentul la timp și corect.
Edemul pulmonar acut la pacienții cu malarie tropicală duce adesea la deces. Mecanismul acestei complicații severe nu a fost pe deplin studiat. Edemul pulmonar poate fi provocat de rehidratarea excesivă, dar se poate dezvolta și pe fondul unei presiuni normale în circulația pulmonară. În prezent, majoritatea cercetătorilor consideră insuficiența respiratorie acută în malaria tropicală ca o manifestare a sindromului de detresă respiratorie la adult.
O complicație rară, dar gravă, a oricărei forme clinice de malarie, cu sau fără splenomegalie hiperreactivă, este ruptura splenică. Ruptura poate fi cauzată de torsiunea pediculului splenic cu stază acută de sânge și dezvoltarea unui hematom subcapsular.
În malaria tropicală, sunt posibile leziuni ale corneei ochiului, irită, iridociclită, opacifierea corpului vitros, neurită optică, corioretinită și hemoragii retiniene; există raportări de paralizie a mușchilor oculari cauzată de leziuni ale perechilor III, IV și VI de nervi cranieni și paralizie de acomodare.
Recidivele malariei
Nivelul parazitemiei în timpul unei recidive este de obicei mai mic decât în timpul simptomelor primare ale malariei. Datorită pragului pirogenic crescut în cursul infecției, manifestările clinice în timpul unei recidive apar de obicei cu parazitemie mai mare. Recidivele, de regulă, se desfășoară benign, cu un sindrom toxic moderat exprimat și o alternanță regulată a paroxismelor malarice de la începutul recidivei; numărul de paroxisme este semnificativ mai mic decât în timpul manifestărilor primare ale bolii. În funcție de momentul debutului, se disting recidivele precoce (dezvoltarea manifestărilor clinice în primele 2 luni după manifestările primare ale malariei) și recidivele tardive (după 2 luni). În funcție de origine, recidivele se împart în eritrocitare (toate formele de malarie) și exoeritrocitare (doar în malaria vivax și ovale).
Diagnostice malarie
Diagnosticul malariei se bazează pe date epidemiologice (șederea într-un focar de malarie, absența sau insuficiența chimioprofilaxiei), pe tabloul clinic al bolii (atacuri caracteristice) și se confirmă prin teste de laborator.
Diagnosticul malariei trebuie să ia în considerare:
- debut acut al bolii, simptome pronunțate de intoxicație, evoluție ciclică cu atacuri alternante de febră și perioade de apirexie, mărirea ficatului și a splinei, dezvoltarea anemiei hemolitice progresive;
- date privind istoricul epidemiologic (șederea într-o zonă cu risc ridicat de malarie, transfuzie de sânge, dependență de droguri);
Durata malariei, ținând cont de dezvoltarea recăderilor cu o singură infecție și fără terapie etiotropică adecvată
Formă de malarie |
Durata infecției |
|
Normal |
Maxim |
|
Malaria falciparum |
Până la 1 an |
Până la 3 ani |
Malarie-malarie |
Până la 2-3 ani |
Posibil pentru viață |
Malarie vivax și ovale |
Până la 1,5-2 ani |
Până la 4-5 ani |
- rezultatele testelor de laborator:
- rezultate hemogramă: scăderea nivelului de hemoglobină, leucopenie, limfomonocitoză, creșterea VSH-ului;
- rezultatele microscopiei unei picături groase de sânge (vizualizarea a cel puțin 100 de câmpuri vizuale în cazurile de parazitemie scăzută): detectarea plasmodiilor și determinarea nivelului de parazitemie în 1 µl de sânge (100 de câmpuri vizuale - 0,2 µl de sânge).
Acest lucru este necesar:
- Pentru a selecta gradul de intensitate al terapiei antimalarice specifice (cu un nivel ridicat de parazitemie la pacienții cu malarie tropicală, este preferabilă administrarea parenterală a medicamentelor).
- Pentru a monitoriza eficacitatea terapiei specifice.
Nivelul parazitemiei poate fi evaluat și prin numărarea procentului de eritrocite afectate la 100 leucocite dintr-o picătură groasă de sânge (în acest caz, pentru a evalua numărul de paraziți din 1 μl, este necesar să se cunoască numărul total de leucocite și eritrocite din 1 μl la pacient);
- Date microscopice ale unui frotiu de sânge pentru a determina tipul de plasmodiu. Picătura groasă și frotiul de sânge sunt colorate folosind metoda Romanovsky-Giemsa.
Ca urmare a acumulării de eritrocite invadate care conțin trofozoiți și schizonți adulți în vasele organelor interne, la examinarea unui preparat sub formă de picături groase în cazul malaria falciparum ușoară, în eritrocite se determină doar trofozoiți tineri (juvenili) în stadiul de inel. Apariția în sângele periferic a eritrocitelor invadate care conțin stadii adulte de dezvoltare a parazitului (trofozoiți adulți sau amoeboizi, schizonți) este un semn de laborator nefavorabil care indică o evoluție severă (complicată) a malariei falciparum.
Gradele de parazitemie în malarie
Grade de parazitemie |
Denumire convențională |
Numărul de paraziți din câmpul vizual |
Numărul de paraziți din 1 µl de sânge |
IV. |
+ |
1-20 din 100 de câmpuri |
5-50 |
Al III-lea |
+ + |
10-100 în 100 de câmpuri |
50-500 |
II. |
+ + + |
1-10 într-un singur câmp |
500-5000 |
Eu |
+ + + + |
Mai mult de 10 într-un singur câmp |
Peste 5000 |
La persoanele care au avut primul contact (neimune) cu această infecție, copiii mici, primele atacuri pot apărea cu parazitemie foarte scăzută, uneori nedetectabilă la microscopie; aceasta necesită o repetare a testului de sânge (picătură groasă) după 6-12 ore, dar nu mai târziu de 24 de ore.
Diagnosticul de laborator al malariei implică examinarea microscopică a probelor de sânge (metode cu picături groase și frotiu subțire) colorate conform Romanovsky-Giemsa.
Următorii pacienți sunt supuși examinării pentru malarie: pacienții febrili cu diagnostic nespecificat timp de 3 zile în timpul sezonului epidemic și 5 zile în restul anului; pacienții cu creșteri periodice continue ale temperaturii corporale în ciuda tratamentului conform diagnosticului stabilit; receptorii de sânge cu o creștere a temperaturii corporale în ultimele 3 luni după transfuzie; persoanele care trăiesc într-un focar activ, cu orice creștere a temperaturii corporale. Trebuie ținut cont de faptul că în timpul primelor atacuri de malarie, numărul de paraziți din sângele periferic este mic, așa că este necesară o examinare cât mai amănunțită. Malaria cu parazitemie scăzută apare și la persoanele care au luat medicamente antimalarice în scop profilactic (terapie supresoare) sau medicamente (tetraciclină, sulfonamide) care au un efect supresor asupra plasmodiilor malariei înainte de boală. Se recomandă efectuarea probelor de sânge pentru examinare atât în timpul febrei, cât și în timpul apirexiei. Pentru detectarea paraziților, se examinează o picătură groasă, deoarece volumul de sânge din aceasta este de 30-40 de ori mai mare decât într-un frotiu subțire. În cazul parazitemiei crescute, agentul patogen al malariei este detectat chiar și prin examinarea unui frotiu subțire. Caracteristicile morfologice și proprietățile tinctoriale (conservabilitatea) diferitelor stadii de vârstă ale formelor asexuate din eritrocite sunt clar distincte într-un frotiu subțire. Este necesar să se determine tipul de parazit: acest lucru este deosebit de important pentru P. falciparum. În malaria tropicală necomplicată, P. falciparum se observă în sângele periferic doar în stadiul de trofozoiți tineri inelari. În cazul infecției primare, stadiile mai mature ale parazitului sunt detectate în sângele periferic atunci când boala are o evoluție malignă severă. Parazitemia crește mai rapid decât în cazul infecției cu alte tipuri de agenți patogeni. Gametocitele de P. falciparum se maturizează lent, dar trăiesc mult timp (până la 6 săptămâni), în timp ce gametocitele altor specii mor la câteva ore după maturarea lor. Gametocitele detectate în malaria tropicală ajută la determinarea perioadei bolii: în perioada incipientă (cu o evoluție necomplicată) se detectează doar trofozoiți inelari, în perioada de vârf - inele și gametocite (cu infecție primară în absența tratamentului, aceasta indică faptul că malaria durează cel puțin 10-12 zile); în perioada de recuperare, se găsesc doar gametocite. În timpul tratamentului, nivelul parazitemiei din sângele periferic este determinat dinamic. La o zi după începerea tratamentului etiotrop, acesta ar trebui să scadă cu 25% sau mai mult, iar în a 3-a zi nu ar trebui să depășească 25% din valoarea inițială. Prezența paraziților în preparatul de sânge în a 4-a zi după începerea tratamentului, sub rezerva tuturor condițiilor pentru un tratament de succes, este un semn al rezistenței agentului patogen la medicamentul utilizat.
În ultimii ani, testele rapide (metode imunocromatografice) bazate pe detectarea proteinei specifice HRP-2a și a enzimei pLDH din P. falciparum au fost utilizate în focare endemice pentru a obține rapid un răspuns preliminar. Testele unuia dintre cunoscutele teste rapide KAT-PF (KAT MEDICAL, Africa de Sud) au demonstrat o eficiență și o specificitate ridicate în ceea ce privește P. falciparum. Compararea rezultatelor testului rapid, microscopiei și PCR a arătat că eficiența sa diagnostică atinge 95-98%. Utilizarea testelor rapide permite aflarea rezultatului în doar 10 minute. Personalul de laborator poate stăpâni reacția în 1-2 ore. Metodele rapide permit persoanelor care trăiesc sau călătoresc în regiuni endemice să se autodiagnosticeze; acestea pot fi efectuate pe teren. În Rusia, diagnosticul rapid al malariei este în prezent limitat la studii clinice individuale.
În condiții moderne, în special în studiile de masă, metoda PCR bazată pe detectarea ADN-ului parazitului malariei este de o importanță deosebită. Metoda poate fi utilizată pentru a determina purtătorul de bacterii la parazitemie scăzută și infecție mixtă cu diferite tipuri de plasmodii, precum și pentru a diferenția recidiva malariei cu P. falciparum rezistentă la medicamente de reinfecția cu P. falciparum. În prezent, este utilizată în principal în studiile epidemiologice.
Ce teste sunt necesare?
Diagnostic diferentiat
Căutarea diagnostică diferențială pentru malarie se efectuează în funcție de severitatea manifestărilor clinice ale bolii și de durata acesteia. În primul rând, malaria se diferențiază de bolile care apar cu febră prelungită, mărirea ficatului, splinei și posibila dezvoltare a anemiei: febra tifoidă și febra paratifoidă, bruceloză, leptospiroză, sepsis, limfogranulomatoză. În primele 5 zile de la debutul bolii, un diagnostic eronat frecvent pentru malarie în regiunile non-endemice este gripa (sau alte infecții virale respiratorii acute).
În țările tropicale din America de Sud, Africa, Asia de Sud-Est și India, se efectuează diagnosticul diferențial al malariei cu febrele virale hemoragice (febră galbenă, febră dengue etc.).
În forma cerebrală de malarie falciparum, diagnosticul diferențial al malariei se efectuează cu encefalopatia (coma) care se dezvoltă cu diabet zaharat decompensat, insuficiență hepatică și renală, precum și edem și umflarea creierului cu meningită sau meningoencefalită de etiologie bacteriană sau virală.
Cine să contactați?
Tratament malarie
Tratamentul malariei include oprirea atacurilor acute ale bolii, prevenirea recăderilor și a purtătorului de gameți și restabilirea funcțiilor organismului afectate.
Medicamentele antimalarice sunt împărțite în următoarele grupe, în funcție de efectul lor asupra unui anumit stadiu de dezvoltare a parazitului: agenți hematoschizotropi, eficienți împotriva stadiilor eritrocitare asexuate ale plasmodiilor; agenți histoschizotropi, eficienți împotriva stadiilor tisulare asexuate ale plasmodiilor; medicamente gamotrope, care provoacă moartea gametocitelor din sângele pacientului sau perturbă maturarea gamemontilor și formarea sporozoiților în corpul țânțarului.
Tratament etiotropic
Tratamentul etiotrop al malariei la pacienții cu malarie trebuie prescris imediat după stabilirea unui diagnostic clinic și epidemiologic și recoltarea de sânge pentru examen parazitologic.
Medicamentele utilizate în prezent aparțin la șase grupe de compuși chimici: 4-aminochinoline (clorochină - delagil, fosfat de clorochină, nivachină), chinolinemetanoli (chinină - diclorhidrat de chinină, sulfat de chinină, quinimax, meflochină), fenantrenmetanoli (halfan, halofantrină), derivați de artemisinină (artesunat, artemeter, arteeter), antimetaboliți (proguanil), 8-aminochinoline (primachină, tafenochină). În plus, se utilizează medicamente antimalarice combinate: savarină (clorochină + proguanil), malaronă (atovaquonă + proguanil), coartem sau riamet (artemeter + lumefantrină).
Dacă la pacient se detectează prezența P. vivax, P. ovale sau P. malariae, se utilizează medicamente din grupa 4-aminochinolinelor, cel mai adesea clorochina (delagyl). Tratamentul malariei este următorul: în primele două zile se utilizează medicamentul într-o doză zilnică de 10 mg/kg bază (patru comprimate delagyl odată), în a treia zi - 5 mg/kg (două comprimate delagyl) o dată. Există raportări izolate de rezistență a tulpinilor de P. vivax la clorochina în Birmania, Indonezia, Papua Noua Guinee și Vanuatu. În astfel de cazuri, tratamentul trebuie efectuat cu meflochină sau chinină, conform schemei de tratament pentru malarie necomplicată. Atacurile se opresc după 24-48 de ore, iar paraziții dispar din sânge la 48-72 de ore de la începerea administrării de clorochină.
Pentru vindecarea radicală (prevenirea recăderilor la distanță) a malariei cauzate de P. vivax sau P. ovale, după terminarea tratamentului cu clorochină, se utilizează un schizontocid tisular, primachina. Se administrează timp de 14 zile la o doză de 0,25 mg/kg (bază) pe zi. Tulpinile de P. vivax rezistente la primachina (așa-numitele tulpini de tip Chesson) se găsesc pe insulele Pacificului și în țările din Asia de Sud-Est. În aceste cazuri, unul dintre schemele terapeutice recomandate este administrarea de primachina la o doză de 0,25 mg/kg pe zi timp de 21 de zile.
Dacă în cazuri ușoare se detectează P. falciparum în sângele persoanelor neimunizate, medicamentele de elecție, conform recomandărilor OMS, sunt meflochina și derivații de artemisinină (artemeter, artesunat, arteether); se poate utiliza și halofantrina. În absența meflochinei și halofantrinei și/sau în prezența contraindicațiilor pentru utilizarea acestor medicamente, chinina se prescrie în combinație cu antibiotice (tetraciclină, doxiciclină). Tetraciclina se administrează 0,5 g de două ori pe zi, timp de 7-10 zile; poate fi înlocuită cu doxiciclină într-o doză zilnică de 0,1 g, durata administrării fiind de 7-10 zile. În regiunile în care P. falciparum este rezistent la meflochină și chinină, pentru tratamentul malariei tropicale necomplicate se recomandă o combinație de preparate pe bază de meflochină și artemisinină (artesunat, arteether). O combinație de fansidar și artesunat este eficientă în tratarea malariei tropicale necomplicate. Preparatele de artemisinină sunt utilizate pe scară largă pentru tratarea malariei tropicale multirezistente în Asia de Sud-Est, într-o serie de țări din America de Sud și Africa. Acestea acționează foarte rapid atât asupra stadiilor sanguine, cât și asupra gametocitelor. Cu toate acestea, aceste medicamente sunt eliminate rapid din organism, motiv pentru care apar recidivele de malarie. Este mai potrivit să fie prescrise în combinație cu meflochină în următoarele doze:
- artesunat: 4 mg/kg de două ori pe zi timp de 3 zile; meflochină: 15 mg/kg o dată în ziua 2 sau 25 mg/kg în două doze în zilele 2 și 3;
- artemeter: 3,2 mg/kg o dată pe zi timp de 3 zile; meflochină: 15 mg/kg o dată în ziua 2 sau 25 mg/kg în două doze în zilele 2 și 3.
Scheme de tratament pentru malarie necomplicată
Scheme de aplicare |
|||
Pregătire |
Prima doză, mg/kg |
Doze ulterioare, mg/kg (interval, ore) |
Durata cursului, zile |
Clorochină |
10 (motive) |
10 - 1-2 zile 5 - 3 zile |
3 |
Fansidar (sulfadoxină + pirimetamină) |
2,50-1,25 |
- |
1 |
Chinină, Kinimax, Kinoform |
10 (motive) |
7,5 (8) |
7-10 |
Meflochină |
15 (motive) |
- |
1 |
Halofantrina |
8 (sare) |
8 (6) |
1 |
Artesunate |
4 |
2 (12) |
7 |
Artemeter |
3.2 |
1,6 (24) |
7.0 |
Chinină-tetraciclină |
10,0-1,5 |
10,0 (8) + 5,0 (6) |
10.0+7.0 |
Coartem (artemeter + lumefantrină) |
1,3+8 0 |
1,3-8,0 (8) |
3.0 |
Când tipul agentului patogen nu este stabilit, se recomandă efectuarea tratamentului conform schemelor de tratament pentru malarie tropicală. Dacă pacientul vomită mai devreme de 30 de minute după administrarea medicamentului antimalaric prescris, trebuie administrată din nou aceeași doză. Dacă apar vărsături la 30-60 de minute după administrarea comprimatelor, atunci se prescrie suplimentar jumătate din doza acestui medicament.
Pacienții cu malarie tropicală severă trebuie internați într-o unitate de terapie intensivă sau în departamentul de reanimare. Chinina rămâne medicamentul de elecție pentru tratamentul malariei tropicale severe. În tratarea formelor complicate (malarie cerebrală, algidă), prima doză (7 mg/kg) de chinină bază se administrează intravenos, timp de 30 de minute. Apoi, alte 10 mg/kg se administrează intravenos, prin perfuzie, timp de 4 ore. Astfel, pacientul primește 17 mg/kg de chinină bază în primele 4,5 ore de la începerea tratamentului. Conform unei alte scheme, doza inițială de 20 mg/kg de chinină bază se administrează timp de 4 ore. Ambele scheme sunt tolerate satisfăcător de către pacienți - fără tulburări cardiovasculare sau de altă natură. O doză de întreținere de 10 mg/kg de chinină bază se administrează la intervale de 8 ore, durata administrării fiind de 1,5-2 ore. Se recomandă combinarea chininei cu tetraciclină (250 mg de patru ori pe zi, timp de 7 zile) sau doxiciclină (0,1 g pe zi, timp de 7-10 zile). Pentru tratamentul copiilor, se recomandă administrarea unei doze de încărcare (15 mg/kg) de chinină bază intravenos, prin picurare într-o soluție de glucoză 5%, timp de 4 ore. O doză de întreținere (10 mg/kg) se administrează timp de 2 ore, la intervale de 12 ore. Aceeași doză se utilizează și pentru administrare intramusculară, dar se recomandă diluarea chininei de cinci ori în apă distilată și împărțirea în două injecții în fese diferite.
Artemeterul este utilizat ca medicament alternativ pentru tratamentul malariei tropicale complicate, la o doză zilnică de 3,2 mg/kg în prima zi de tratament. În următoarele șase zile, se administrează intramuscular la o doză de 1,6 mg/kg, în combinație cu o doză de meflochină.
Pacienților cu forme severe și complicate de malarie li se prescrie terapie patogenetică intensivă. La efectuarea rehidratării, trebuie să se acorde atenție edemei pulmonare și cerebrale, dar hipovolemia nu este mai puțin periculoasă. Dacă rehidratarea nu are succes, acești pacienți pot prezenta insuficiență de perfuzie tisulară, acidoză, hipotensiune arterială, șoc și insuficiență renală. Dezvoltarea anemiei nu pune de obicei viața în pericol, dar dacă hematocritul este redus la 15-20%, atunci trebuie transfuzate globule roșii sau sânge integral. În sindromul CID se utilizează transfuzia de sânge integral proaspăt sau concentrate de factori de coagulare și trombocite. În caz de hipoglicemie, trebuie utilizată administrarea intravenoasă a unei soluții de glucoză 40%.
Baza tratamentului edemului cerebral este detoxifierea, deshidratarea, controlul hipoxiei cerebrale și al tulburărilor respiratorii (oxigenoterapie, ventilație artificială). Anticonvulsivantele se administrează după indicații. Experiența în tratarea malariei cerebrale a dovedit ineficacitatea și chiar pericolul utilizării diureticelor osmotice: dextrani cu greutate moleculară mică; adrenalină; prostaciclină; pentoxifilină; ciclosporină; seruri hiperimune. De asemenea, nu se recomandă oxigenarea hiperbarică.
În cazul insuficienței renale acute sau insuficienței renale-hepatice acute, doza zilnică de chinină trebuie redusă la 10 mg/kg din cauza posibilei acumulări de medicament și soluțiile trebuie administrate în ritm de 20 de picături pe minut. În perioada inițială a insuficienței renale acute se efectuează diureză forțată, iar dacă nu există efect și azotemia crește, se utilizează hemodializa sau dializa peritoneală, care dă de obicei rezultate bune. În cazul febrei hemoglobinurice, se întrerupe administrarea medicamentului care a provocat hemoliza. Dacă este necesar, acesta se înlocuiește cu alte medicamente antimalarice, iar concomitent se prescriu glucocorticoizi (prednisolon 1-2 mg/kg) și terapie de detoxifiere.
În cazul rupturii splinei, care se dezvoltă de obicei în cazurile de mărire rapidă și semnificativă a organului, este indicată intervenția chirurgicală de urgență.
Pentru tratarea recăderilor de malarie tropicală, se selectează un medicament neutilizat anterior sau se utilizează cel anterior, dar în combinație cu alte medicamente antimalarice. Purtătorul de gameți este eliminat cu primachină timp de 1-3 zile în doze terapeutice normale.
Eficacitatea tratamentului malariei este monitorizată prin examinarea unei picături groase de sânge cu o concentrație de parazitemie de 1 μl. Aceste studii se efectuează zilnic, de la 1 la 7 zile după începerea tratamentului etiotrop. Dacă paraziții dispar în acest timp, se efectuează studii suplimentare ale preparatelor de sânge în zilele 14, 21 și 28 de la începerea tratamentului.
Evaluarea eficacității
Eficacitatea tratamentului etiotropic al malariei la pacienții cu malarie este evaluată prin trei parametri: eșecul precoce (EF), eșecul tardiv (LF) și tratamentul eficient.
După administrarea unui medicament antimalaric, pacientul poate vomita (în special la copii). Este important de reținut că, dacă apar vărsături la mai puțin de 30 de minute după administrarea medicamentului, trebuie administrată din nou aceeași doză, iar după 30-60 de minute - jumătate din doza medicamentului utilizat.
Evaluarea eficacității tratamentului malariei (OMS, 1996)
Eșec precoce (EF) |
Agravarea sau persistența semnelor clinice de malarie în prezența parazitemiei în primele 3 zile de la începerea terapiei specifice |
Eșec tardiv (LF) |
Reapariția semnelor clinice caracteristice ale malariei (inclusiv dezvoltarea unei afecțiuni severe) în prezența parazitemiei între a 4-a și a 14-a zi de la începerea terapiei specifice |
Eficacitatea tratamentului |
Absența parazitemiei după 14 zile de la începerea terapiei specifice în absența criteriilor RN și PN |
Tratamentul radical al malariei
Tratamentul radical al malariei se efectuează simultan cu tratamentul de oprire a simptomelor sau imediat după acesta.
- Pentru prevenirea recăderilor exoeritrocitare ale malariei vivax și ovale, pentru a afecta hiptozoiții, se prescrie primachina în doză de 45 mg (27 mg bază) pe zi (3 comprimate) - o cură de 14 zile sau 6 comprimate - 1 dată pe săptămână - 6-8 săptămâni (în caz de deficit de glucozo-6-fosfat dehidrogenază). Medicamentul tafenochina este în curs de studii clinice - un analog al primachinei, dar cu eficacitate clinică mai mare și o frecvență mai mică de efecte secundare.
- Pentru a preveni transmiterea malariei cu P. falciparum (prin afectarea gametocitelor), se utilizează primachina în doză de 45 mg (27 mg bază) pe zi (3 comprimate) - 3 zile. Tratamentul se efectuează în regiunile endemice pentru malarie tropicală. Când se utilizează Fansidar în tratamentul pacienților care au avut malarie cu P. falciparum, primachina nu este prescrisă datorită efectului eficient al pirimetaminei, care face parte din Fansidar, asupra gametocitelor P. falciparum.
Tratamentul malariei cu *falciparum* severe și/sau complicate se efectuează în unități de terapie intensivă. Dacă administrarea orală a medicamentelor nu este posibilă, terapia parenterală se efectuează cu unul dintre următoarele medicamente:
- diclorhidrat de chinină - 10-20 mg/kg (până la 2,0 g pe zi) intravenos în 500 ml soluție de glucoză 5%, lent, de 2-3 ori pe zi, până la recuperarea pacientului după o afecțiune gravă, apoi unul dintre medicamentele orale conform schemei de tratament pentru malaria falciparum necomplicată;
- În condiții moderne, în unele țări se utilizează noi preparate din plante pentru a trata formele severe de malarie cu virusul falciparum (aceste preparate nu sunt certificate în Rusia): Artemeter (Artenam) - 160 mg intramuscular în prima zi, apoi 80 mg timp de 6 zile; Artesunat - 50 mg intramuscular (intravenos) de 2 ori pe zi timp de 7 zile; Artemisinină - 1200 mg intramuscular timp de 7 zile.
Tratamentul patogenetic al malariei depinde de severitatea malariei și de dezvoltarea complicațiilor. Se prescriu terapia de detoxifiere, corectarea acidozei metabolice, hipoglicemie, diuretice, antihistaminice, glucocorticosteroizi (după indicații), vitamine, medicamente cardiovasculare și alte medicamente. În caz de anurie, se poate efectua dializă peritoneală. În tratamentul febrei hemoglobinurice, în primul rând, se întrerupe administrarea medicamentelor care au provocat hemoliză și se efectuează transfuzie de masă eritrocitară.
Convalescenții sunt externați după finalizarea unui tratament parazitologic etiotrop complet (întreruperea terapiei) în prezența a 2-3 rezultate negative ale analizelor de sânge (picătură groasă). Pacienții care au avut malarie vivax și malarie ovale pot urma un tratament ulterior cu primaquină în regim ambulatoriu. Pacienții care au avut malarie sunt monitorizați timp de 1-1,5 luni cu teste parazitologice repetate ale unei picături groase de sânge la fiecare 7-10 zile. Pacienții care au avut malarie vivax, malarie ovale și malariae sunt monitorizați timp de doi ani, cu teste parazitologice obligatorii ale unei picături groase de sânge la orice creștere a temperaturii.
Profilaxie
OMS combate malaria la nivel mondial în cadrul Programului de reducere a malariei, adoptat în 1998. În prezent, OMS a stabilit un nou obiectiv pentru Regiunea Europeană - eliminarea malariei de trei zile (P. vivax) până în 2010 și a malariei tropicale până în 2015. Cea mai importantă verigă din complexul de măsuri este detectarea și tratarea la timp a surselor de infecție.
Măsurile preventive în timpul epidemiei vizează detectarea și tratarea la timp a malariei, precum și a purtătorilor de paraziți (surse de infecție), precum și combaterea purtătorilor de malarie. În prezent, nu există vaccinuri eficiente pentru imunizarea activă împotriva malariei.
Profilaxia individuală a malariei în timpul șederii într-un focar endemic are ca scop prevenirea infecției și prevenirea unui atac de malarie. Prevenirea infecției constă în luarea de măsuri de protecție împotriva mușcăturilor de țânțari (utilizarea de repelente, plase la ferestre și uși, perdele de pat, îmbrăcăminte care acoperă brațele și picioarele la șederea în aer liber seara și noaptea). În conformitate cu recomandările OMS, prevenirea unui atac de malarie constă în administrarea de medicamente antimalarice, fiind recomandată numai persoanelor neimunizate care călătoresc în focare cu risc ridicat de infecție cu malarie și lipsă de asistență medicală accesibilă (îndeplinirea instituțiilor medicale, imposibilitatea efectuării testelor rapide de sânge pentru malarie).
Necesitatea utilizării, durata și frecvența administrării medicamentelor se stabilesc numai după consultarea unui specialist în boli infecțioase. Este important să se identifice contraindicațiile pentru administrarea medicamentelor chimioterapice, prezența unor boli concomitente severe. Femeile însărcinate neimunizate și copiii mici nu ar trebui să viziteze regiunile endemice pentru malarie.
Având în vedere rezistența ridicată a Pl. falciparum la clorochină, standardul pentru prevenirea malariei cauzate de Pl. falciparum, așa cum este recomandat de OMS, este în prezent meflochina (250 mg o dată pe săptămână, cu 2 săptămâni înainte de plecarea într-o regiune endemică și timp de 4 săptămâni după întoarcere). Utilizarea altor medicamente (doxiciclină, clorochină în combinație cu proguanil, atovachină în combinație cu proguanil, primachină și altele) este determinată de un specialist în boli infecțioase, ținând cont de situația epidemiologică din regiunea de ședere și de alți factori menționați mai sus.
Prognoză
În majoritatea cazurilor, mortalitatea este cauzată de malaria tropicală, sau mai precis, de forma sa cerebrală, care apare în 10% din cazurile de malarie falciparum severă. Rezultatele fatale din alte tipuri de malarie sunt foarte rare. Însă malaria tropicală, cu diagnosticare la timp și tratament adecvat al malariei, se încheie cu o recuperare completă.
Pentru pacienții care au avut malarie tropicală, se recomandă stabilirea unei observări dispensare timp de 1-1,5 luni și efectuarea unor teste de sânge parazitologice la intervale de 1-2 săptămâni. Observația dispensară a pacienților care au avut malarie cauzată de P. vivax, P. ovale, P. malariae trebuie efectuată timp de doi ani. Orice creștere a temperaturii corporale necesită analize de sânge de laborator pentru a identifica prompt plasmodiile malarice.

