Expert medical al articolului
Noile publicații
Hipermobilitatea articulațiilor
Ultima examinare: 04.07.2025

Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.

Hipermobilitatea este o afecțiune specială a articulațiilor și a altor structuri ale corpului, în care amplitudinea mișcărilor este mult mai mare decât în mod normal. De obicei, flexibilitatea și elasticitatea articulațiilor hipermobile depășesc cu mult flexibilitatea naturală, fiziologică a corpului și este considerată de mulți specialiști o patologie absolută.
Gradul de mobilitate articulară depinde de elasticitatea capsulei articulare și de capacitatea acesteia de a se întinde. Acest lucru este valabil și pentru tendoane și ligamente. Medicii nu au un punct de vedere unic asupra acestei probleme. Există numeroase discuții pe această temă. Cu toate acestea, majoritatea sunt înclinați să creadă că această afecțiune este patologică și necesită tratament. Principalul argument în favoarea acestui punct de vedere este că această afecțiune este adesea dureroasă.
Sindromul de hipermobilitate articulară
Afecțiunea în care articulațiile sunt supuse unei mobilități și flexibilități excesive se numește sindrom de hipermobilitate. Această afecțiune apare atât la adulți, cât și la copii. Nu ocolește nici măcar persoanele în vârstă. În același timp, trăsătura distinctivă este că această afecțiune se caracterizează prin durere și disconfort. Pe baza acestui criteriu, afecțiunea este clasificată drept fenomen patologic. Această afecțiune este deosebit de intensă în timpul exercițiilor fizice, după activități prelungite și la tineri în perioada de creștere intensivă a structurilor osoase. Principala localizare a senzațiilor dureroase este la nivelul picioarelor. Dar adesea durerea poate apărea și în brațe și chiar la nivelul coloanei vertebrale.
Când vorbim despre hipermobilitatea articulară, ne referim în primul rând la mobilitatea crescută a articulației genunchiului, deoarece aceasta este cea mai frecventă patologie. Cu toate acestea, astăzi există din ce în ce mai multe cazuri de disconfort și mobilitate crescută a articulației gleznei. Medicii nu știu încă cum să explice astfel de transformări.
Sindromul de hipermobilitate este un sindrom de slăbiciune și mobilitate excesivă.
Această patologie se caracterizează printr-o extensibilitate excesivă a aparatului ligamentar, ceea ce implică o mobilitate excesivă în articulație. Cel mai adesea, această formă de patologie afectează articulațiile coloanei vertebrale, care devin laxe. Această patologie este detectată destul de rar. Rata de incidență nu depășește 1%. Se dezvoltă adesea în combinație cu spondilolisteza, care este însoțită de deplasarea orizontală a vertebrelor. Este adesea considerată unul dintre simptomele acestei boli. Poate fi necesară intervenția chirurgicală pentru stabilizarea articulației afectate.
Epidemiologie
Nu se poate spune că hipermobilitatea este o afecțiune rară. Apare la aproximativ 15% din populație. În același timp, mulți nici măcar nu bănuiesc că au această afecțiune, ci o consideră pur și simplu o proprietate a organismului, o flexibilitate condiționată natural. Mulți consideră acest simptom o afecțiune separată, nepatologică, ci pur și simplu ligamente slăbite. Într-adevăr, poate fi destul de dificil să diferențiezi simptomele ligamentelor și tendoanelor slăbite de hipermobilitate.
La copii, patologia este mult mai frecventă decât la adulți și vârstnici - aproximativ 9% din cazuri, în timp ce populația adultă reprezintă 4%. În rândul vârstnicilor, această afecțiune reprezintă doar 2% din cazuri. De asemenea, este demn de remarcat faptul că femeile sunt mai susceptibile la hipermobilitate decât bărbații. Acestea prezintă această patologie de aproximativ 3,5 ori mai des decât populația masculină. Acest sindrom apare adesea în combinație cu alte boli și acționează ca unul dintre simptomele unei alte boli, cel mai adesea legate de sistemul musculo-scheletic.
Cauze hipermobilitate articulară
Niciun cercetător, cu atât mai puțin un medic practicant, nu poate da un răspuns clar la întrebarea care este exact cauza patologiei. Cauzele nu sunt încă pe deplin înțelese. Există doar presupuneri și chiar teorii individuale care doar puțin clarifică originea și etiologia acestei patologii.
Cu toate acestea, majoritatea oamenilor de știință sunt de acord și tind să considere cauza la nivel molecular. Astfel, mulți experți consideră că elasticitatea excesivă a colagenului, care este o componentă importantă a tendoanelor și mușchilor, este factorul declanșator în dezvoltarea unei astfel de afecțiuni. Dacă elasticitatea fibrelor de colagen depășește valorile normale, putem spune că articulația va avea o mobilitate excesivă. Acest lucru poate provoca o gamă largă de mișcări, provocând în același timp slăbiciune musculară și perturbarea aparatului ligamentos.
Conform unei alte teorii, cauza ar fi o încălcare a proceselor metabolice din organism și, în primul rând, o încălcare a structurilor proteinelor. Există sugestii că astfel de modificări sunt de natură genetică sau se datorează particularităților dezvoltării intrauterine. Există, de asemenea, un alt punct de vedere, conform căruia cauza mobilității crescute ar trebui considerată lipsa de vitamine, în special în copilărie. Unii cred că creșterea rapidă în greutate și creșterea întârziată a masei musculare pot provoca o mobilitate excesivă a articulațiilor. Diverse leziuni și leziuni articulare sunt, de asemenea, adesea cauza.
Factori de risc
Grupul de risc include persoanele care suferă de diverse anomalii și deviații genetice, precum și pe cele diagnosticate cu tulburări metabolice. Tulburările metabolismului proteinelor, deficitul de vitamine și tulburările de sinteză a proteinelor au un efect deosebit de negativ asupra stării articulațiilor. Grupul de risc include persoanele destul de înalte, mai ales dacă greutatea lor este insuficientă. Creșterea rapidă în copilărie poate duce, de asemenea, la hipermobilitate.
Mobilitatea excesivă amenință, de asemenea, sportivii profesioniști, supunându-și corpul unor sarcini excesive și oboseală constantă. Administrarea de steroizi anabolizanți, dopaj, substanțe narcotice și medicamente destinate nutriției sportive poate afecta, de asemenea, starea articulațiilor și mobilitatea acestora.
Este demn de remarcat faptul că multe persoane implicate în lupta corp la corp, diverse forme de arte marțiale, practicarea qigong-ului, yoga, diverse practici medicale chinezești, au și mobilitate articulară excesivă. Însă, în acest sens, întrebarea dacă o astfel de afecțiune este patologică rămâne controversată. Cert este că, prin practicarea regulată, o persoană nu simte durere și disconfort. Prin urmare, putem vorbi nu despre o afecțiune patologică, ci despre mobilizarea rezervelor interne ale organismului, care permit unei persoane să depășească capacitățile obișnuite ale organismului. La examinarea articulațiilor celor care practică astfel de practici, nu au fost detectate procese inflamatorii și degenerative. Dimpotrivă, se observă întinerirea și regenerarea intensivă a țesuturilor.
Patogeneza
Patogeneza se bazează pe perturbarea proceselor biochimice naturale din organism la nivel molecular. În același timp, există o perturbare a sintezei normale a colagenului și a altor compuși proteici. Aceasta implică o perturbare a altor tipuri de procese metabolice din organism. Deoarece colagenul este cel care asigură mobilitatea și extensibilitatea țesuturilor, odată cu sinteza sau depunerea sa excesivă în organism, se observă mobilitate excesivă și perturbarea proceselor de întărire și osificare. Colagenul poate provoca, de asemenea, îmbătrânirea rapidă și uzura suprafeței tendoanelor și ligamentelor, în urma căreia acestea își pierd elasticitatea și rezistența și sunt ușor supuse transformării și diferitelor tipuri de impact mecanic.
De asemenea, înmuierea țesuturilor moi din jur, care nu sunt capabile să susțină articulația și să îi ofere rezistență mecanică, crește mobilitatea. Umflarea țesuturilor moi, revărsarea lichidului sinovial, care apar din diverse motive, devine factorul care reduce rezistența și distruge structura articulației.
În timpul efectuării studiilor histologice și citologice, se poate stabili că nu există procese inflamatorii în articulație. Cu toate acestea, se observă un nivel ridicat de regenerare și o stare apropiată de recuperarea țesuturilor post-traumatice. Cantitatea de colagen și elastină din organism crește, de asemenea, semnificativ. La examinarea lichidului sinovial care înconjoară articulația, se observă o cantitate redusă de proteine și celule epiteliale.
Simptome hipermobilitate articulară
În primul rând, această afecțiune poate fi recunoscută prin flexibilitatea excesivă, nefirească a articulațiilor, care depășește semnificativ norma, ținând cont de caracteristicile de vârstă ale organismului, și depășește semnificativ capacitățile altor persoane. Pentru unii oameni, aceasta este pur și simplu o stare de flexibilitate crescută care nu deranjează o persoană și nu provoacă inconveniente. Dar pentru majoritatea, aceasta este totuși o afecțiune patologică, însoțită de durere și disconfort.
De obicei, o persoană are dureri destul de mari în articulație, iar durerea se intensifică seara și noaptea. Cu toate acestea, mulți observă că un ușor sindrom de durere este prezent în timpul zilei și chiar dimineața, după ce o persoană se trezește. În cazul unor traume minore sau leziuni mecanice, durerea se intensifică. În cazul efortului fizic, apare și o senzație de durere crescândă. Cel mai adesea, articulațiile genunchiului și gleznei dor. Dacă această afecțiune progresează și se dezvoltă de mult timp, picioarele unei persoane se pot răsuci și întoarce. Acest lucru este vizibil mai ales dimineața, după somn și când o persoană se află într-o stare relaxată.
Hipermobilitatea poate fi recunoscută prin luxațiile frecvente care însoțesc o persoană de-a lungul vieții. În același timp, particularitatea multor luxații este că acestea se reduc ușor și fără durere, uneori chiar spontan, la mișcarea articulației, fără ajutor extern.
Un semn că o persoană dezvoltă hipermobilitate poate fi și sinovita, un proces inflamator în zona articulară. Membrana care căptușește suprafața articulației este supusă celei mai intense inflamații. Durerea constantă la nivelul coloanei vertebrale, în special în regiunea toracică, ar trebui, de asemenea, să fie o cauză de îngrijorare.
Scolioza, în care coloana vertebrală este curbată, poate fi, de asemenea, unul dintre semnele dezvoltării hipermobilității. Trăsătura distinctivă este că o persoană nu este capabilă să adopte o singură poziție și să rămână în ea pentru o perioadă lungă de timp. Nu își poate controla articulațiile. Chiar dacă depune toate eforturile pentru a menține postura, după un timp, va apărea totuși o curbură spontană. Apariția durerii musculare permite, de asemenea, suspectarea hipermobilității în stadiile incipiente.
Hipermobilitatea articulațiilor genunchiului
Aceasta este cea mai frecventă patologie pentru care pacienții solicită asistență medicală. Apare la fel de des atât la copii, cât și la adulți. Se caracterizează printr-o senzație crescută de disconfort și durere. Durerea este localizată în principal în zona genunchiului, dar se poate extinde și la articulația gleznei. Durerea se intensifică după efort fizic. Durerea este, de asemenea, destul de severă în perioada de creștere osoasă.
La persoanele care sunt sportivi profesioniști și își solicită constant picioarele, durerea este asociată cu umflarea țesuturilor moi. Revărsatul de lichid sinovial este, de asemenea, destul de frecvent.
În timpul examenului histologic, procesul inflamator nu este diagnosticat. Tabloul clinic general prezintă multe asemănări cu consecințele traumatismelor. Diferențe semnificative sunt caracteristice și compoziției lichidului sinovial. Este posibil să se detecteze o cantitate mare de proteine. Sunt prezente și diverse celule, de exemplu, epiteliale. Gradul de deteriorare a structurilor tisulare rămâne în limitele normale, prin urmare, cu un grad mediu de severitate a procesului patologic, o persoană poate continua să practice sport.
Hipermobilitatea rotulei
Principala plângere este durerea. Această patologie se poate manifesta la orice vârstă. Simptomele sunt destul de variate și sunt adesea deghizate în simptome ale unei alte boli. Diagnosticul diferențial în cazul multor anomalii articulare genetice și congenitale este aproape întotdeauna necesar. De obicei, este dificil pentru un medic să identifice imediat patologia, așa că diagnosticul și tratamentul ulterior se bazează cel mai adesea pe plângerile inițiale ale pacientului.
Interesant este că „media de aur” în această patologie este extrem de rară. De obicei, o persoană fie nu simte niciun simptom, cu excepția mobilității și flexibilității crescute, fie suferă de spasme și sindrom de durere severă, ceea ce oferă motive pentru a suspecta o anomalie genetică gravă. Prin urmare, pentru a pune un diagnostic corect, este necesar un diagnostician bun.
Principala metodă de diagnostic este examinarea fizică, care include un examen fizic folosind metode clinice clasice, precum și teste funcționale suplimentare care permit evaluarea stării și gradului de flexibilitate a articulațiilor. Metodele de laborator și instrumentale sunt rareori utilizate. Practic, acestea sunt utilizate atunci când există suspiciunea de inflamație sau prezența unor boli concomitente. Principala metodă de evaluare este scala Beighton, care permite evaluarea flexibilității pe o scală de 9 puncte. În acest caz, pacientului i se cere să efectueze 3 mișcări simple pentru flexibilitate.
Hipermobilitatea șoldului
Această patologie constă în flexibilitatea și mobilitatea excesivă a articulațiilor șoldului. Se întâlnește cel mai adesea în copilărie. Fetele sunt cele mai susceptibile la această patologie. Ponderea morbidității în rândul fetelor reprezintă aproximativ 80% din totalul patologiei. Majoritatea cercetătorilor consideră că boala este determinată genetic. Cazurile de morbiditate familială reprezintă aproximativ o treime din cazuri. Patogeneza se bazează de obicei pe o încălcare a metabolismului structurilor de colagen.
Tratamentul este în principal osteopatic. Cel mai adesea, 2-3 ședințe sunt suficiente pentru a elimina patologia. După astfel de ședințe, amplitudinea mișcărilor revine la normal, excesul de tensiune musculară este eliminat, iar procesele metabolice din țesuturile înconjurătoare sunt normalizate.
Cea mai frecventă complicație a mobilității excesive a articulațiilor pelvine este luxația și subluxația șoldului. Aceasta este adesea o anomalie congenitală, mult mai frecventă la copiii care s-au născut în poziție pelviană.
Hipermobilitatea poate fi cauzată și de osul în sine, de o încălcare a elasticității sau integrității aparatului ligamentos, de fenomene patologice. Uneori, dezvoltarea normală a osului și amplasarea acestuia în plan orizontal sunt perturbate.
Este important să se detecteze patologia în timp util și să se înceapă tratamentul. Astfel, se pot evita multe complicații grave. În același timp, manifestări timpurii precum scurtarea unui picior la un copil pe fondul dimensiunilor normale ale celuilalt picior sunt considerate primele semne alarmante. Următoarele sunt considerate semne alarmante: apariția unei pliuri suplimentare pe coapsă la un sugar, simetria completă a pliurilor fesiere și a feselor, precum și prezența unui sunet străin la mișcarea genunchiului în lateral.
Tratamentul se limitează în principal la exerciții terapeutice, utilizarea tehnicilor individuale de gimnastică activă-pasivă și masaj la timp. În cazuri rare, este necesară administrarea de medicamente. Acesta vizează în principal eliminarea simptomelor.
Hipermobilitatea articulației umărului
Mobilitatea crescută a articulației umărului este destul de frecventă. Cauza este o încălcare a metabolismului proteinelor și o scădere a tonusului mușchilor scheletici care asigură mobilitatea articulară. De asemenea, se observă slăbiciune a aparatului ligamentos. Anamneza include dureri articulare, sensibilitate crescută la activitatea fizică și leziuni frecvente. Luxațiile articulare sunt deosebit de frecvente. În acest caz, se observă o amplitudine crescută a mișcării în articulație și o amplitudine excesivă a mișcării.
În acest caz, există manifestări articulare ale acestei patologii și extraarticulare. Prima formă de patologie se caracterizează prin creșterea mobilității articulațiilor.
Forma extraarticulară a patologiei se caracterizează prin prezența unui proces inflamator în alte zone din apropiere. În acest caz, mobilitatea crescută este adesea însoțită de artralgie și mialgie. Poate exista o senzație de durere, greutate, presiune în zona articulară, dar nicio altă patologie nu este detectată la palpare. În majoritatea cazurilor, este, de asemenea, imposibil de vizualizat patologia. O trăsătură caracteristică este că durerea se intensifică în timpul masajului, dar după un timp de la finalizarea tratamentului complet, starea se ameliorează. Adesea, severitatea sindromului durerii depinde de starea emoțională a persoanei, de bunăstarea generală și de patologiile concomitente. Poate apărea în formă acută sau cronică, însoțită de luxații și subluxații frecvente.
De asemenea, unul dintre semnele patologiei articulației umărului este durerea care apare în articulația însăși, răspândindu-se treptat la întregul umăr, omoplați și stern. Acest proces este însoțit de o elasticitate crescută a pielii și de o flexibilitate și vulnerabilitate excesivă a acesteia. Această patologie este deosebit de periculoasă pentru persoanele care suferă de probleme cardiace și au o circulație sanguină normală.
Hipermobilitatea cotului
Această afecțiune poate fi congenitală sau dobândită. Cel mai adesea, anomaliile congenitale sunt determinate genetic sau cauzate de patologii ale dezvoltării intrauterine, traume la naștere. Există cazuri de hipermobilitate familială.
Cele dobândite sunt cel mai adesea rezultatul unor traume, accidentări, antrenament excesiv. Aceasta este principala boală profesională pentru dansatori, balerine, sportivi. Această patologie se dezvoltă în special intens la persoanele care inițial au rate ridicate de flexibilitate naturală. De asemenea, mobilitatea articulară excesivă se poate dezvolta pe fondul bolilor sistemului musculo-scheletic, al altor boli. Mobilitatea crește semnificativ pe fondul sarcinii.
Principala plângere a pacienților, pe lângă amplitudinea mare a mișcărilor, este durerea și disconfortul în zona articulației afectate. Patogeneza se bazează pe o încălcare a proceselor metabolice din articulație, precum și pe o încălcare a sintezei normale a structurilor de colagen.
Diagnosticul se bazează cel mai adesea pe tabloul clinic. De asemenea, sunt prescrise studii de laborator și instrumentale, dacă este necesar. De obicei, un examen fizic general și mai multe teste pentru mobilitatea și flexibilitatea articulațiilor sunt suficiente pentru a stabili un diagnostic.
Tratamentul este în principal complex, incluzând proceduri de fizioterapie, terapie prin exerciții fizice, masaj și terapie medicamentoasă. Metodele chirurgicale sunt utilizate extrem de rar, fiind considerate ineficiente.
Hipermobilitatea articulației temporomandibulare
Pacienții care suferă de această boală prezintă numeroase plângeri. Majoritatea sunt cauzate de modificări morfologice și structurale ale articulației în sine. Pacienții au adesea mobilitate excesivă în zona articulară, care este însoțită de durere și disconfort. Această afecțiune este agravată în special de vorbit, mestecat și înghițit. Dacă suspectați hipermobilitate, trebuie să consultați un medic. Un dentist ortoped vă va ajuta. Este important să primiți un tratament complet cât mai curând posibil, deoarece o complicație periculoasă este considerată o încălcare a structurii și localizării normale a mușchilor masticatori. De asemenea, tonusul muscular scade. Procesul poate fi însoțit de o încălcare a trofismului mușchilor masticatori, o încălcare a stării funcționale a mușchilor faciali. Se dezvoltă adesea inflamație și un proces infecțios. În acest caz, pericolul este că se poate dezvolta o luxație articulară.
Complicații și consecințe
Hipermobilitatea poate avea complicații, de exemplu, o persoană cu o astfel de patologie are adesea luxații, subluxații, entorse ale articulațiilor și ligamentelor. Astfel de persoane sunt mai des decât altele supuse entorselor și leziunilor. Cu mobilitate excesivă a articulației genunchiului sau gleznei, se poate dezvolta dizabilitate, deoarece atunci când o persoană se sprijină pe picior, acesta se răsucește, ceea ce poate duce la o luxație, o leziune gravă, slăbirea mușchilor. Stadiul extrem al slăbiciunii musculare este miozita, atrofia, care duce la paralizie parțială sau completă.
Diagnostice hipermobilitate articulară
Pentru a diagnostica o afecțiune precum hipermobilitatea, este necesar să contactați un specialist calificat, specializat în tratamentul articulațiilor, membrelor, mușchilor. Puteți contacta terapeutul local, care vă va îndruma apoi pentru o consultație cu specialistul necesar.
Pentru a pune un diagnostic, de obicei este suficientă o anamneză. Mai întâi, medicul colectează o anamneză a vieții, care poate spune deja multe despre persoană, despre stilul său de viață. Pe baza analizei datelor, medicul poate trage o concluzie despre posibilele patologii concomitente, cauzele unei astfel de afecțiuni. Adesea, după identificarea cauzei, medicul o elimină, iar acest lucru este suficient pentru a vindeca complet persoana.
În timpul consultului, medicul colectează și un istoric medical, adică află ce anume deranjează persoana, primește o descriere detaliată a simptomelor, află de cât timp apare boala, care au fost primele semne, dacă rudele și părinții au o afecțiune similară. De asemenea, este important să se afle dacă există factori care cresc mobilitatea sau, dimpotrivă, o diminuează? Există durere, care este natura acesteia, caracteristicile manifestării, severitatea.
Apoi, folosind metode clasice de cercetare - palparea, percuția, medicul efectuează un examen - simte, ascultă posibile patologii. De asemenea, se efectuează teste diagnostice speciale, care ajută la determinarea cu exactitate a cauzei și a gradului de dezvoltare a patologiei. Diverse exerciții fizice sunt folosite ca teste diagnostice, care demonstrează flexibilitatea articulațiilor, mobilitatea acestora. De obicei, pe baza acestor teste, este posibil să se traseze o linie între starea patologică și cea naturală, pentru a identifica leziunile și daunele existente.
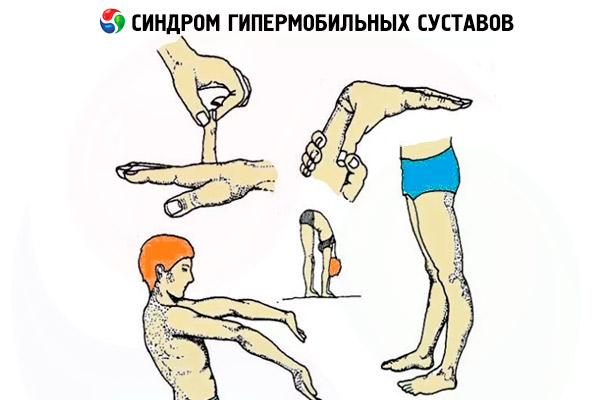
Cele mai frecvente teste sunt: pacientul este rugat să atingă interiorul antebrațului cu degetul mare. Dacă o persoană este suficient de flexibilă, nu va putea face acest exercițiu.
După aceasta, vi se cere să atingeți exteriorul mâinii cu degetul mic. Acest exercițiu poate fi efectuat doar de o persoană cu articulații excesiv de flexibile.
În a treia etapă, persoana se ridică în picioare și încearcă să atingă podeaua cu mâinile. Genunchii nu trebuie să fie îndoiți. Și, în final, al patrulea test notează starea și poziția coatelor și membrelor cu brațele și picioarele complet îndreptate. În cazul hipermobilității, coatele și genunchii se vor îndoi în direcția opusă.
De obicei, un astfel de studiu este suficient pentru a pune un diagnostic. Metode suplimentare pot fi necesare numai dacă există suspiciunea unei alte patologii, de exemplu, un proces inflamator sau degenerativ, o tulburare a țesutului conjunctiv sau epitelial.
 [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ]
[ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ]
Teste
În primul rând, sunt prescrise teste clinice (standard). Acesta este un test clinic de sânge și urină. Acestea oferă o idee aproximativă despre direcția principalelor procese din organism, permit suspectarea patologiilor și dezvoltarea celui mai eficient program pentru diagnostice ulterioare, ceea ce va ajuta la identificarea proceselor patologice și la luarea măsurilor necesare.
Un test clinic de sânge poate evidenția prezența unui proces inflamator, a unei infecții virale sau bacteriene, a reacțiilor alergice. Cei mai importanți indicatori de diagnostic sunt nivelul leucocitelor și formula leucocitară. În timpul unui proces inflamator, VSH-ul crește brusc, numărul de limfocite și numărul total de leucocite cresc. Se observă o deplasare a formulei leucocitare spre stânga.
De asemenea, poate fi necesar un test de urină, deoarece urina este un fluid biologic care conține produșii finali ai metabolismului. Un semn negativ care indică dezvoltarea proceselor inflamatorii în organism și inflamația țesutului conjunctiv și epitelial este prezența glucozei sau a proteinelor în urină.
Procesele inflamatorii și degenerative pot fi însoțite de leucociturie. Aceasta este o afecțiune în care numărul de leucocite din urină crește brusc.
Dacă se suspectează un proces inflamator de origine bacteriană, este necesar un studiu bacteriologic. Se utilizează metode standard de însămânțare bacteriologică, în care cultura este semănată, apoi incubată, ceea ce face posibilă izolarea agentului patogen și determinarea caracteristicilor sale cantitative și calitative. De asemenea, este posibilă efectuarea unui test de sensibilitate la antibiotice, care permite selectarea tratamentului optim și determinarea celui mai sensibil antibiotic și a dozei necesare pentru acesta. Obiectul studiului este reprezentat de sânge, urina, exudatul inflamator, lichidul sinovial (articular).
Pentru a obține lichid sinovial, se efectuează o puncție cu recoltarea ulterioară de material biologic. Dacă există suspiciunea de hiperplazie și dezvoltarea unui neoplasm malign sau benign, poate fi necesară o biopsie cu prelevare de țesut. Apoi se efectuează o citoscopie, în timpul căreia materialul obținut este colorat, expus la diverși markeri biochimici și se determină caracteristicile morfologice și structura citologică a celulei. Pentru a efectua o analiză histologică, semănatul se face pe medii nutritive speciale destinate creșterii țesuturilor. Pe baza naturii și direcției de creștere, se determină principalele caracteristici ale tumorii și se trag concluzii corespunzătoare.
În plus, poate fi necesară o analiză a conținutului cantitativ și calitativ de vitamine din sânge și țesuturi. Pot fi necesare teste biochimice specializate, în special un test pentru conținutul de proteine, proteine, aminoacizi individuali, microorganisme din sânge, caracteristicile cantitative și calitative ale acestora, precum și raportul.
Adesea, în cazul hipermobilității, mai ales dacă aceasta este însoțită de durere și disconfort la nivelul articulațiilor, se prescriu teste reumatice. În plus, este recomandabil să se efectueze aceste teste în scop preventiv, cel puțin o dată pe an. Acestea permit identificarea multor procese inflamatorii, degenerative, necrotice, autoimune în stadii incipiente. Practic, acestea evaluează indicatorii proteinei C reactive, factorului reumatoid, antistreptolizinelor, seromucoizilor. Este important să se determine nu numai cantitatea acestora, ci și raportul. De asemenea, cu ajutorul acestei analize, este posibil să se monitorizeze procesul de tratament și, dacă este necesar, să se facă anumite ajustări ale acestuia.
Factorul reumatoid este un indicator al unui proces patologic acut în organism. O persoană sănătoasă nu are factor reumatoid. Prezența sa în sânge este un semn al unei boli inflamatorii de orice etiologie și localizare. Acest lucru se întâmplă adesea în cazul artritei reumatoide, hepatitei, mononucleozei, bolilor autoimune.
Antistreptolizina este, de asemenea, un factor care vizează liza (eliminarea) infecției streptococice. Adică, creșterea acesteia are loc odată cu creșterea conținutului de streptococi. Aceasta poate indica dezvoltarea unui proces inflamator în capsula articulară, în țesuturile moi.
Determinarea nivelului de seromucoizi în hipermobilitate poate juca un rol foarte important. Importanța acestei metode constă în faptul că permite detectarea bolii cu mult înainte de manifestarea clinică, astfel încât să se poată lua măsuri de prevenire a acesteia.
Cantitatea de seromucoizi crește pe fondul inflamației. Aceasta are o valoare diagnostică importantă în multe afecțiuni patologice, inflamații lente care practic nu deranjează o persoană și sunt dificil de detectat prin metode clinice.
Proteina C reactivă este unul dintre indicatorii unui proces inflamator acut. O creștere a cantității acestei proteine în plasmă indică dezvoltarea inflamației. Dacă, pe fondul tratamentului, nivelul scade, acest lucru indică eficacitatea tratamentului. Este necesar să se țină cont de faptul că proteina indică doar stadiul acut al bolii. Dacă boala a devenit cronică, cantitatea de proteine devine normală.
Dacă nu este posibilă stabilirea completă a cauzei sau a tabloului clinic pe baza datelor disponibile, se poate prescrie suplimentar o imunogramă, care dezvăluie principalii indicatori ai sistemului imunitar.
Diagnosticare instrumentală
Se utilizează dacă medicul nu a putut stabili un diagnostic precis în timpul examenului diagnostic și, de asemenea, dacă medicul suspectează inflamația țesuturilor moi, a capsulei articulare sau dezvoltarea altor patologii concomitente. Cel mai adesea, se efectuează examinarea cu raze X, tomografia computerizată și imagistica prin rezonanță magnetică.
Radiografiile pot fi folosite pentru a ilumina oasele, a observa leziuni, leziuni sau patologii ale oaselor. Această metodă este deosebit de eficientă dacă este necesar să se vizualizeze fracturi osoase, deplasarea și compresia nervilor, pinteni osoși și chiar artrita.
Tomografia computerizată și RMN-ul pot fi utilizate pentru examinarea țesuturilor moi. Mușchii, ligamentele, tendoanele și chiar cartilajul și țesuturile moi din jur sunt bine vizualizate.
Dacă există suspiciunea unei încălcări a proceselor metabolice din mușchi, precum și suspiciunea de leziuni ale nervilor, se utilizează EMNG - metoda electromioneurografiei. Cu ajutorul acestei metode, este posibil să se evalueze măsura în care sunt afectate conductivitatea nervoasă și excitabilitatea țesutului muscular. Aceasta se evaluează prin indicatorii conductivității impulsurilor nervoase.
Diagnostic diferentiat
Adesea, hipermobilitatea trebuie diferențiată de flexibilitatea umană naturală și de alte afecțiuni patologice care au caracteristici similare. Pentru a stabili un diagnostic diferențial, este necesară diferențierea afecțiunii de patologiile genetice și cele dobândite. Acest lucru este relevant în special în cazul laxității articulare generalizate.
Primul pas către o diferențiere cu succes este necesitatea diferențierii de patologiile țesutului conjunctiv. Pentru aceasta, se utilizează un examen clinic standard. Cea mai informativă metodă este palparea. De asemenea, este obligatoriu un examen fizic standard. Se utilizează diverse teste funcționale.
Unele anomalii congenitale pot fi recunoscute după tabloul lor clinic caracteristic.
Sindromul Ehlers-Danlos este o boală unică, care face parte dintr-un grup de boli ale țesutului conjunctiv. Unele simptome se învecinează cu patologia țesutului conjunctiv și cu patologia pielii. Patologia pielii poate fi destul de diversă. Anomaliile variază foarte mult: de la moliciune excesivă la hiperelasticitate, însoțită de rupturi și vânătăi. Treptat, această afecțiune duce la formarea de cicatrici, înmuierea și creșterea elasticității și mobilității ligamentelor, mușchilor și oaselor.
Adesea, această afecțiune este însoțită de durere, revărsat, dislocarea articulațiilor și a structurilor osoase. Principala complicație este instabilitatea picioarelor, în care o persoană nu se poate baza pe membrele inferioare. Cel mai adesea este moștenită.
Este extrem de important să diferențiem sindromul Ehlers-Danlos stadiul IV de hipermobilitate, deoarece acest sindrom reprezintă un pericol grav pentru organism și este o afecțiune care pune viața în pericol. Acest sindrom este periculos deoarece poate duce la ruptura spontană a vaselor de sânge, în special a arterelor. De asemenea, apare ruptura venei cave și a organelor parenchimatoase. Această afecțiune este deosebit de periculoasă pentru femei în timpul sarcinii, deoarece poate apărea ruptura uterină. Afecțiunea este cauzată de un defect în sinteza colagenului.
În a doua etapă, este important să se diferențieze de sindromul Marfan, care este o tulburare caracterizată prin mobilitate crescută nu numai în articulații, ci și în alte organe. Persoana are, de asemenea, un aspect particular. O persoană care suferă de acest sindrom este anormal de înaltă, are membre lungi, disproporționate față de corp. Corpul este subțire, degetele sunt lungi. Anomalii oculare, cum ar fi miopia și nealinierea articulațiilor, sunt, de asemenea, caracteristice.
Tulburările sunt cauzate de o perturbare a metabolismului fibrilinei în organism. Acesta este un complex special de glicoproteice, care este cea mai importantă componentă a țesutului conjunctiv. De asemenea, este extrem de important să recunoaștem această patologie în timp util, deoarece poate acționa ca o amenințare la adresa vieții umane. Astfel, o complicație periculoasă este un anevrism sau o disecție a aortei, regurgitarea canalului aortic, prolapsul valvei mitrale.
Practic, o astfel de patologie este detectată în copilărie. Dacă se suspectează acest sindrom, este necesar să se efectueze un examen complet. Un studiu de laborator este obligatoriu. Este important să se analizeze compoziția aminoacizilor din plasma sanguină. Este important să se excludă homocitinuria, tulburările metabolice. Sindromul Marfan necesită, de asemenea, o diferențiere suplimentară. Este important să se diferențieze de homocistinurie. O trăsătură distinctivă a celei de-a doua patologii este retardul mintal.
Se efectuează diferențierea cu osteogeneza. O trăsătură distinctivă a acestei boli este subțirimea excesivă a sclerei, precum și prezența unei nuanțe albastre în culoarea sclerei. Oasele devin din ce în ce mai fragile, iar o persoană are adesea fracturi. Există forme letale și neletale ale acestei boli. De asemenea, se poate distinge prin statura mică a unei persoane. Forma letală este asociată cu o fragilitate osoasă ridicată, care este incompatibilă cu viața. Formele neletale se caracterizează printr-o severitate mai mică a acestor simptome, care nu prezintă un pericol mortal. Se pot dezvolta complicații cardiace și surditate.
Sindromul Stickler diferă de hipermobilitate prin faptul că, pe fondul creșterii mobilității articulare, o persoană dezvoltă trăsături faciale deosebite. Osul zigomatic suferă modificări, puntea nazală este deprimată. De asemenea, se poate dezvolta hipoacuzie neurosenzorială. Cel mai adesea se manifestă la început. Acești copii suferă și de patologii respiratorii. La copiii mai mari, artrita se dezvoltă ca o boală concomitentă, care de obicei tinde să progreseze și progresează până la adolescență.
Sindromul Williams este, de asemenea, similar cu hipermobilitatea în multe privințe, dar diferă prin faptul că se dezvoltă pe fondul unei întârzieri în dezvoltarea mentală și fizică. De asemenea, este diagnosticat în principal la copii. Patologiile asociate includ disfuncția cardiacă și vasculară. Contractura articulară se poate dezvolta la vârsta adultă. O trăsătură distinctivă este vocea răgușită și statura mică. O complicație periculoasă este stenoza aortică, stenoza vasculară și bolile de inimă.
Testul de hipermobilitate articulară
Datele sunt variabile, iar acest lucru trebuie luat în considerare la stabilirea unui diagnostic. Este important să se ia în considerare anamneza: caracteristicile individuale ale persoanei, vârsta, sexul, starea sistemului osos și muscular al persoanei. Starea fiziologică a persoanei este, de asemenea, importantă. De exemplu, la tineri, evaluarea pe această scală va fi în mod normal mult mai mare decât la persoanele în vârstă. De asemenea, în timpul sarcinii, valorile normale se pot modifica semnificativ.
Este important de luat în considerare faptul că flexibilitatea excesivă la una sau două articulații nu indică o patologie. Prezența bolii poate fi apreciată prin prezența flexibilității generalizate care apare la nivelul întregului corp.
Prezența unei patologii genetice poate fi discutată dacă există o combinație a mai multor semne. Aceasta este baza pentru efectuarea unei analize genetice, pe baza căreia se pot trage deja anumite concluzii.
Scara Beighton
Datorită acesteia, este posibil să se determine severitatea hipermobilității. Este utilizat pentru diagnosticarea la nivel articular. Mobilitatea fiecăreia dintre ele este evaluată în puncte, apoi rezultatul este însumat și comparat cu scala.
Scara Beighton include 5 criterii, pe baza cărora se evaluează afecțiunea. În primul rând, se evaluează extensia pasivă a articulațiilor. Dacă o persoană o poate extinde cu 90 de grade, putem vorbi despre hipermobilitate.
Al doilea indicator este apăsarea pasivă a degetului mare pe partea interioară a antebrațului. În mod normal, hiperextensia articulațiilor cotului și genunchiului nu trebuie să depășească 10 grade. Se evaluează și înclinarea în jos. Picioarele trebuie să fie drepte, iar persoana trebuie să atingă podeaua cu mâinile. De obicei, scorul nu trebuie să depășească 4 puncte. Cu toate acestea, există cazuri în care fetele demonstrează rezultate peste 4 puncte, iar acest lucru nu este considerat o patologie. Acest lucru este valabil mai ales pentru fetele tinere cu vârste cuprinse între 16 și 20 de ani care practică diverse sporturi.
Cine să contactați?
Tratament hipermobilitate articulară
Tratamentul hipermobilității se bazează pe tratamentul patogenetic care vizează eliminarea procesului patologic din organism. Uneori, în stadii incipiente, se utilizează tratamentul etiologic, care se bazează pe eliminarea cauzei care a dus la încălcarea mobilității articulare normale. Tratamentul patogenetic se utilizează dacă diagnosticul este stabilit cu exactitate și tabloul clinic al patologiei este clar vizibil. În acest caz, cursul tratamentului este monitorizat folosind diverse metode de cercetare de laborator și instrumentale. O modificare a rezultatelor în bine indică eficacitatea tratamentului.
Profilaxie
Prevenirea se bazează pe un stil de viață sănătos. Este necesară menținerea unui nivel optim de activitate fizică. Trebuie să dormiți pe o suprafață dură sau folosind saltele ortopedice speciale. Este important să faceți exerciții fizice care întăresc mușchii dorsali. Înotul și tenisul sunt bune pentru acest lucru. Este necesar să urmați cursuri de masaj preventiv. Dacă sunteți predispus la hipermobilitate, ar trebui să urmați periodic cursuri de relaxante musculare. Când apar primele semne, trebuie să consultați un medic cât mai curând posibil și să urmați o terapie simptomatică.
Pentru a detecta patologia în stadii incipiente și a lua măsuri la timp, este necesar să se efectueze examene medicale preventive, teste de laborator, în special teste reumatice. Se recomandă efectuarea acestora cel puțin o dată pe an pentru persoanele peste 25 de ani. Acest lucru este valabil mai ales pentru persoanele cu probleme cu sistemul musculo-scheletic.
Pentru a preveni recidivele după boală, este necesar să se respecte cu strictețe recomandările medicului și să se urmeze un ciclu complet de recuperare. Este necesar să se înțeleagă că recuperarea este pe termen lung. În plus, această patologie necesită o monitorizare constantă. Este necesar să se ia măsuri care vizează corectarea deformărilor existente și prevenirea formării unora noi. Este important să se întărească mușchii situați de-a lungul coloanei vertebrale.
Prognoză
Pentru mulți copii, prognosticul este favorabil - hipermobilitatea dispare de obicei în adolescență. La adulți, lucrurile stau altfel. Aceștia au hipermobilitate, în majoritatea cazurilor, trebuie tratați. Dacă tratamentul este început în timp util, prognosticul poate fi favorabil. În absența unei terapii adecvate, pot apărea complicații grave: procese inflamatorii, degenerative la nivelul articulațiilor. Deseori se dezvoltă complicații la nivelul inimii, sistemul nervos central este perturbat.
Hipermobilitatea articulară și armata
Hipermobilitatea poate fi motivul pentru o amânare sau o inaptitudine pentru serviciul militar doar prin decizia comisiei care examinează recrutul. Este imposibil să se răspundă fără echivoc la această întrebare, deoarece problema este abordată în mod cuprinzător: se ia în considerare severitatea patologiei, limitarea funcțiilor principale ale organismului, impactul asupra performanței, activitatea fizică.

