Noile publicații
Displazia țesutului conjunctiv la copii și adulți
Ultima examinare: 04.07.2025

Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
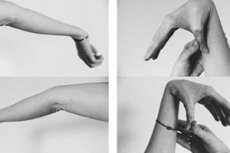
Se spune că un sindrom precum displazia țesutului conjunctiv apare atunci când corpul unei persoane este predispus la tulburări în formarea țesutului cartilaginos al articulațiilor și al altor țesuturi încă de la naștere. Un bebeluș care suferă de displazie este relativ ușor de identificat: este neobișnuit de flexibil, articulațiile sale se îndoaie în direcții diferite fără probleme.
Pacienții cu displazie a țesutului conjunctiv deja la o vârstă fragedă dezvoltă osteocondroză precoce, deficiențe de vedere, defecte ale valvelor cardiace. În consecință, astfel de persoane dobândesc rapid diverse probleme de sănătate - în special, cu sistemul musculo-scheletic.
Epidemiologie
Displazia țesutului conjunctiv este discutată în cazurile în care există semne de dezvoltare deficitară a țesutului conjunctiv în stadiile embrionare și postnatale, iar aceste tulburări provoacă o defecțiune a homeostaziei. Tulburarea apare la nivelul țesuturilor, organelor și al întregului organism în ansamblu: se observă tot felul de patologii morfofuncționale.
Prevalența și incidența bolilor țesutului conjunctiv raportate variază foarte mult, în funcție de diferențele dintre metodologia de cercetare. [ 1 ] Problema displaziei nediferențiate a țesutului conjunctiv (uCTD) este relevantă datorită frecvenței semnificative a acestei patologii în populația adultă în general și, în special, în rândul femeilor de vârstă reproductivă (7-8%). Pacienții cu displazie solicită asistență medicală de șase ori mai des decât pacienții cu alte boli.
Incidența bolii nu este asociată cu sexul sau rasa pacienților.
Cauze displazii ale țesutului conjunctiv
Displazia țesutului conjunctiv este un sindrom care include o gamă largă de patologii. Cauzele sunt tulburări asociate cu tulburări genetice în construcția fibrelor de colagen ale țesutului conjunctiv. Procesul afectează în principal țesutul osos, ligamentele și tendoanele, precum și pielea.
Mecanismul de bază al afecțiunilor țesutului conjunctiv îl reprezintă mutațiile genetice. De o importanță deosebită sunt modificările genelor responsabile de producerea principalei substanțe proteice care alcătuiește țesutul conjunctiv - colagenul (uneori fibrilina). Atunci când apar modificări dureroase în timpul formării fibrelor proteice, acestea devin mai puțin durabile și incapabile să suporte sarcina. Un factor suplimentar în dezvoltarea sindromului poate fi lipsa de magneziu din organism.
Factori de risc
Oamenii de știință au dovedit că următorii factori contribuie la dezvoltarea displaziei țesutului conjunctiv la un copil:
- anemie la mamă în timpul sarcinii;
- amenințarea cu întreruperea sarcinii;
- lipsă cronică de oxigen la făt;
- insuficiență fetoplacentară cronică;
- toxicoză severă sau prelungită, gestație;
- patologii cronice asociate sarcinii (boli ale sistemului endocrin, rinichilor, tractului gastrointestinal sau tractului respirator).
Patogeneza
Mutațiile heterozigote în gena colagenului de tip II (COL2A1) au ca rezultat un grup de displazii scheletice cunoscute sub numele de colagenopatie de tip II (COL2patie).[ 2 ],[ 3 ],[ 4 ] Lanțurile proα1(I) și proα2(I) ale colagenului 1 sunt codificate de genele COL1A1 și respectiv COL1A2; Defectele cantitative sau calitative în sinteza colagenului de tip I se manifestă de obicei ca colagenopatie de tip I și osteogeneză imperfectă. Majoritatea pacienților (aproximativ 90%) cu diagnostic clinic de osteogeneză imperfectă au o mutație în genele COL1A1 sau COL1A2, cu un model de moștenire autosomal dominant. Alte șase gene, CRTAP, LEPRE1, FKBP10, PP1B, SP7/Osterix (OSX) și SERPINH1, sunt asociate cu forme autozomal recesive. [ 5 ], [ 6 ], [ 7 ]
Mecanismul de bază al dezvoltării displaziei țesutului conjunctiv, precum și forma nediferențiată a bolii, este cauzat de o mutație genetică, cu implicarea genelor responsabile de producerea și degradarea componentelor proteice de construcție ale țesutului conjunctiv sau a substanțelor enzimatice care participă la procesele menționate mai sus. Formarea cantitativă a componentelor calitative ale matricei extracelulare se modifică, fibrilogeneza fiind perturbată. Determinanții genetici sunt implementați în funcție de factorii externi sau sunt practic independenți de aceștia: acest lucru se observă în displazie și, respectiv, displazie nediferențiată. Displazia țesutului conjunctiv se caracterizează prin poligenitate și multifactorialitate (patologie cu predispoziție genetică): vorbim despre mutația mai multor gene simultan, iar redistribuirea aleatorie a alelelor paterne și materne implică în mod constant formarea următorului genotip unic.
Factorii congenitali, cum ar fi deficiențele de vitamine sau macro- și microelemente, devin cauzele care stau la baza dezvoltării displaziei țesutului conjunctiv. Vitaminele B stabilizează metabolismul proteinelor, acidul ascorbic împreună cu tocoferolul potențează producția adecvată de colagen și acționează ca antioxidanți. Micro- și macroelementele, cum ar fi cuprul, borul, zincul și siliciul, fluorul și calciul, manganul și magneziul, vanadiul, fosforul și seleniul, acționează ca și cofactori pentru enzimele care stimulează producția de colagen și mineralizarea osoasă. Participarea lor la metabolismul electrolitic și la menținerea echilibrului acido-bazic este, de asemenea, importantă. Ionii de potasiu, magneziu și zinc susțin creșterea osoasă și cresc concentrația de minerale a țesutului osos. Oricare dintre acești factori este de importanță primordială în dezvoltarea bolii. [ 8 ]
Simptome displazii ale țesutului conjunctiv
Primele semne ale displaziei țesutului conjunctiv apar în copilăria timpurie. Acestea pot fi fie flexibilitate excesivă și hipermobilitate, fie mobilitate articulară limitată, cum ar fi contracturile. Pot exista, de asemenea, defecte de dezvoltare fizică (nanism), slăbiciune ligamentară, țesut osos fragil, diverse curburi ale coloanei vertebrale, picioare plate, cutie toracică deformată etc.
Semne de displazie se observă și în raport cu alte organe: boala poate afecta inima, rețeaua vasculară și ochii.
Coloana vertebrală suferă adesea: vertebrele se mișcă atât de mult încât cea mai mică mișcare comprimă vasele de sânge, ciupește terminațiile nervoase, provoacă durere și tulbură conștiența. [ 9 ]
Tabloul clinic al bolii este izbitor prin diversitatea sa, iar acesta este un „minus” imens, deoarece devine foarte dificil să se identifice patologia. Prin urmare, medicii sunt nevoiți să recurgă la mai multe metode de diagnostic de laborator simultan, precum și la tipuri instrumentale de cercetare.
Semnele fenotipice ale displaziei țesutului conjunctiv nu sunt întotdeauna prezente de la naștere și se pot manifesta pe întreaga perioadă a vieții. În timp, de-a lungul anilor, cel mai adesea sub influența anumitor condiții nefavorabile, numărul simptomelor displazice și severitatea acestora cresc și se intensifică, deoarece tulburările de homeostazie primară se intensifică. În acest caz, condițiile nefavorabile pot fi nutriția deficitară, ecologia precară, patologiile intercurente regulate, stresul frecvent etc. Principala preocupare este constanța prezenței micro și macroelementelor care sunt direct implicate în procesele de producere a colagenului, precum și în reglarea activității enzimatice necesare pentru o sinteză rapidă și de înaltă calitate.
În general, procesele menționate mai sus depind în principal de echilibrul calciului și magneziului din organism. De exemplu, deficitul de magneziu pe fondul unor niveluri normale sau excesive de calciu duce la o activitate crescută a substanțelor enzimatice proteolitice care provoacă degradarea colagenului. Drept urmare, apare un tablou clinic sever de displazie a țesutului conjunctiv.
Magneziul reglează utilizarea calciului în organism. În cazul unui deficit de magneziu, calciul se depune în oase și țesuturile moi ale diferitelor organe. Cu un exces de magneziu, calciul începe să fie absorbit și excretat slab din organism.
Deficitul de magneziu pe termen lung poate provoca semne de angiospasm, creșterea tensiunii arteriale, distrofie miocardică, tahicardie, aritmie și creșterea formării de trombi. Sunt posibile tulburări psihoneurologice: inatenție, depresie, fobii sau stări de anxietate, tulburări vegetative, dureri de cap și amețeli, insomnie, amorțeală a extremităților. Semnele viscerale pot fi detectate sub formă de bronhospasme sau laringospasme, constipație spastică sau diaree hiperkinetică, dispepsie, diskinezie veziculară, dureri abdominale.
Deficitul cronic de magneziu se manifestă suplimentar prin scăderea tonusului muscular și densitate osoasă scăzută.
Caracteristicile morfometrice ale craniului în displazia țesutului conjunctiv se pot modifica datorită particularităților hemostazei. Pacienții sunt adesea diagnosticați cu anevrisme aortice, însoțite de dezvoltarea coagulării intravasculare diseminate cronice a sângelui, ca urmare a stagnării în cavitatea anevrismală și a creării unui flux turbulent în aortă. Este posibilă formarea de leziuni cerebrale ischemice, hemoragii subarahnoidiene, parenchimatoase.
Până în prezent, specialiștii au identificat o serie de semne fenotipice ale displaziei CT. Acestea pot fi împărțite condiționat în vizuale (cele care pot fi observate extern) și cele care sunt detectate doar în urma unei examinări interne amănunțite.
Majoritatea pacienților experimentează:
- oboseală ridicată, oboseală frecventă nemotivată;
- răceli frecvente, infecții virale respiratorii acute;
- tendință la sângerare (pierdere mare de sânge în timpul extracției dentare, traume, în timpul menstruației la femei);
- amețeli și dureri de cap.
Peste 30% dintre pacienți se confruntă cu așa-numitul „palat gotic”, malocluzie, hipermobilitate articulară, îmbătrânire prematură a feței și picioare plate.
Durerea în displazia țesutului conjunctiv este deranjantă în funcție de organul afectat mai mult decât altele. Astfel, durerile periodice și pe termen scurt în inimă, în spatele sternului și în hipocondr, durerile spastice de-a lungul intestinelor, durerile de cap pot fi adesea deranjante. Senzațiile dureroase neplăcute la nivelul articulațiilor apar în stadiul de osteocondroză. Dacă există deformări ale pieptului sau ale coloanei vertebrale, atunci durerea în spate și piept apare la stat în picioare, mers sau chiar în poziție așezată.
Suferă dinții de displazie a țesutului conjunctiv? Numeroase studii au fost efectuate, oamenii de știință încercând să facă o legătură între modificările calității smalțului dentar și displazia țesutului conjunctiv, ceea ce ar permite un diagnostic mai precis al bolii. În urma unor astfel de studii, s-au constatat încălcări ale mineralizării și formării smalțului dentar la pacienții cu semne de displazie a țesutului conjunctiv. Acest lucru se datorează densității insuficiente a prismelor de smalț pe unitatea de volum. În plus, prismele sunt amplasate haotic, iar matricea organică este slab organizată și mineralizată. Tendința la dezvoltarea anormală a dinților și probabilitatea patologiilor asociate sunt determinate individual, deoarece nu se manifestă la toți pacienții cu această boală.
Etape
Evoluția displaziei țesutului conjunctiv este împărțită în următoarele etape sau grade, conform unei scale de 4 puncte:
- scor - displazie ușoară
- puncte - grad moderat de displazie
- puncte – grad sever de displazie
Semnele patologice sunt evaluate pe o scală de 2 puncte:
- 0 puncte – fără semne;
- 1 punct – există semne.
Displazia severă a țesutului conjunctiv este determinată nu numai de gradul de expresie a anumitor simptome clinice, ci și de natura combinărilor acestora. De exemplu, doar hipermobilitatea, luxațiile frecvente și subluxațiile articulare nu sunt întotdeauna semne ale unei displazii semnificativ pronunțate. Însă combinația dintre curbura coloanei vertebrale cu contractura articulară, hipermobilitate, asimetrie, tulburări psihice și sindrom cosmetic pronunțat ne permite să diagnosticăm stadiul extrem al bolii.
Formulare
Nu există un consens între specialiști cu privire la clasificarea displaziei țesutului conjunctiv. Cu toate acestea, s-a decis împărțirea sindromului în mai multe grupe în funcție de procesele patologice în care este implicată proteina colagenului. Următoarea sistematizare este recunoscută în prezent ca fiind cea mai fiabilă:
- Displazie diferențiată a țesutului conjunctiv, cunoscută și sub denumirea de colagenopatie. [ 10 ] Boala este ereditară, cu simptome specifice clare, așadar este ușor de diagnosticat.
- Displazia nediferențiată a țesutului conjunctiv include și alte variante ale unor patologii similare care nu sunt incluse în primul grup. Varietățile nediferențiate ale bolii apar mult mai des, indiferent de vârstă, dar nu necesită întotdeauna tratament.
Displazia diferențiată a CT se poate manifesta ca sindromul Ehlers-Danlos, [ 11 ] Stickler, [ 12 ] Marfan. [ 13 ]
Forma nediferențiată poate fi însoțită de semne clinice care nu sunt incluse în seria structurală a patologiilor ereditare. Cele mai frecvente variante de displazie non-sindromică sunt fenotipurile marfanoid, ehlersian și MASS. [ 14 ]
Fenotipul marfanoid |
Simptome de displazie generalizată a țesutului conjunctiv, habitus corporal astenic, arahnodactilie, cardiopatie valvulară, deficiență de vedere, dolicostenomelie. |
Fenotipul ehlersian |
O combinație de simptome de displazie generalizată a țesutului conjunctiv cu o tendință la extensibilitate excesivă a pielii și mobilitate articulară crescută. |
Fenotipul MASS |
Simptome de displazie generalizată a țesutului conjunctiv, patologii cardiace, defecte ale sistemului musculo-scheletic, subțierea sau subatrofia pielii. |
În ciuda clarității clasificării, specialiștii subliniază absența semnelor universale care să formeze o afiliere fenotipică specifică. Fiecare pacient are propriile defecte unice. Prin urmare, medicii folosesc adesea propria lor versiune de izolare simptomatică, legând anumite modificări patologice de displazia țesutului conjunctiv.
- Displazia țesutului conjunctiv al inimii se caracterizează prin prezența prolapsurilor izolate și combinate ale valvelor cardiace, degenerescența valvulară mixomatoasă.
- Displazia sistemică a țesutului conjunctiv poate fi însoțită de leziuni multiple ale organelor, caracterizată prin:
- anomalii osoase (custieră deformată, lungime alterată a segmentelor corpului, arahnodactilie, curbura coloanei vertebrale, deformarea craniului, fragilitate osoasă etc.);
- afecțiuni cardiovasculare (dilatație aortică, regurgitare, prolaps de valvă mitrală, calcificarea precoce a inelului mitral, varice, varicocel, hemoragii frecvente);
- afecțiuni dermatologice (extensibilitate, vulnerabilitate, subțierea pielii, formarea de cicatrici, striuri, pseudotumori); [ 15 ]
- afecțiuni musculare și articulare (hipotrofie musculară, prolapsuri, hernii, spondiloză, hipermobilitate articulară, deplasări și luxații, picioare plate);
- afecțiuni oftalmologice (miopie, afecțiuni ale corneei, cristalinului, enoftalmie etc.);
- afecțiuni ale organelor interne (prolapsul rinichilor și al altor organe, hernia diafragmatică, dolicosigma, boala renală polichistică etc.);
- tulburări respiratorii (diskinezie, boală polichistică pulmonară sau hipertensiune arterială, pneumotorax spontan).
- Displazia mezenchimală a țesutului conjunctiv este moștenită autosomal dominant și se manifestă la vârsta de 20-30 de ani ca polipoze multiple ale colonului. Există posibilitatea malignității procesului. În oasele craniene se găsesc numeroase osteofibroame sau osteoame, sunt afectate țesuturile moi, se formează formațiuni chistice dermoide, leiomioame și cad prematur dinții.
- Displazia țesutului conjunctiv al valvei mitrale se manifestă cel mai adesea prin prolapsul acesteia, mai rar fiind completată de prolapsul valvelor aortice sau tricuspide, mărirea rădăcinii aortice și a trunchiului pulmonar. Indicii de contractilitate miocardică și parametrii cardiaci volumetrici se modifică. Tulburarea începe să se formeze la vârsta de 4-5 ani. Auscultația determină leziunea în principal în adolescență. Gradul modificărilor valvulare depinde de severitatea procesului de displazie și de volumul ventricular.
- Displazia țesutului conjunctiv al vaselor este însoțită de afectarea arterelor elastice cu expansiunea idiopatică a pereților și formarea unui anevrism sacular. Vasele arteriale musculare și mixte sunt afectate: se formează anevrisme de bifurcație, tortuozitate și anse patologice, dolicoectazii. Venele sunt afectate: se detectează tortuozitate, zone varicoase, hemoroizi, vene păianjen și se observă disfuncție endotelială. Stadiul inițial al afectării vasculare începe în adolescență, agravându-se de-a lungul anilor. Indicatorii tensiunii arteriale sunt perturbați spre hipotensiune arterială idiopatică.
- Displazia țesutului conjunctiv al coloanei vertebrale se manifestă prin osteocondroză juvenilă, instabilitate a vertebrelor, hernii intervertebrale, insuficiență vertebrobazilară, spondilolisteză. Tulburările apar în timpul dezvoltării sindromului toracodiafragmatic și a unei stări de hipermobilitate, iar modificările patologice ale coloanei vertebrale agravează semnificativ cursul bolii.
- Scolioza cu displazie a țesutului conjunctiv este periculoasă din cauza consecințelor sale: acestea pot fi boli ale organelor interne, dureri de cap regulate, oboseală crescută, fibroame și prolaps renal. Cel mai adesea, peristaltismul intestinal este perturbat, iar organele interne se confruntă cu prolaps.
- Displazia țesutului conjunctiv și anevrismul sunt caracteristici constitutive ale sindromului vascular. Se observă formarea anevrismului sacular, a anevrismelor de bifurcație-hemodinamice pe fondul dilatațiilor arteriale, tortuozității patologice și disfuncției endoteliale.
- Displazia țesutului conjunctiv intestinal este adesea asociată cu un risc ridicat de cancer colorectal. Împreună cu disfuncția intestinală, se detectează adesea colita ulcerativă, boala Crom, schistosomioza, polipoza și hemoroizii. Dezvoltarea adenomatozei devine o indicație absolută pentru tratamentul chirurgical, iar apariția adenoamelor în duoden crește riscul de a dezvolta cancer duodenal și preampular.
Livedo în displazia țesutului conjunctiv este un alt simptom întâlnit în leziunile vasculare. Este o nevroză vasculară de tip atonic spastic, care se manifestă printr-o încălcare a fluxului sanguin în rețeaua capilară. Livedo se caracterizează printr-o culoare albăstruie a pielii, cauzată de un model particular de vase care strălucesc prin piele. Problema se manifestă cel mai adesea în zona tibiei și coapselor, uneori pe încheieturi. Poate apărea ca o patologie independentă sau poate deveni parte a unui sindrom - în special, cu o tulburare neurohormonală sau displazie a țesutului conjunctiv.
Displazia țesutului conjunctiv la adulți
Pacienții adulți pot observa apariția simptomelor dureroase deja la o vârstă fragedă – aproximativ 20-24 de ani. Leziunea este însoțită de următoarele semne:
- Probleme oftalmologice sub formă de miopie, astigmatism, defecte de dezvoltare ale fundului de ochi, patologie a corneei și sclerei.
- Tulburări imunologice, cum ar fi reacții alergice sau imunologice.
- Afecțiuni articulare sub formă de luxații și subluxații.
- Tulburări ale sistemului nervos, și anume: apariția tulburărilor fobice, dezvoltarea stărilor depresive sau a anorexiei nervoase.
Displazia țesutului conjunctiv la femei
Femeile și bărbații sunt la fel de susceptibili la dezvoltarea acestei boli, dar pacienții sunt deosebit de îngrijorați de posibilitatea de a rămâne însărcinați, de a purta o sarcină și de a naște un copil sănătos. Oamenii de știință au studiat această problemă și au observat toate schimbările din corpul feminin pe fondul formei nediferențiate de displazie.
Conform evaluării rezultate, au fost constatate un număr destul de mare de patologii somatice concomitente. Astfel, displazia țesutului conjunctiv și sarcina au fost însoțite de o creștere a frecvenței patologiilor cardiovasculare și neuroendocrine. De asemenea, s-a observat anemia feriprivă.
La viitoarele mame, problemele extragenitale cronice au fost mai des exacerbate, în principal patologiile sistemului respirator și ale organelor ORL, precum și bolile tractului urinar. Odată cu identificarea la timp a tulburărilor de formare a structurilor țesutului conjunctiv, este important să se ia măsuri preventive în avans la femeile însărcinate pentru a exacerba procesele cronice, pentru a preveni dezvoltarea insuficienței placentare.
Displazia țesutului conjunctiv la copii
Dacă diagnosticul de displazie a țesutului conjunctiv este stabilit în copilărie, atunci următoarele manifestări simptomatice atrag de obicei atenția:
- Tulburări ale sistemului musculo-scheletic, care se manifestă sub forma unei torace deformate, a curburii coloanei vertebrale, cum ar fi scolioza sau cifoza, a displaziei articulațiilor șoldului, a fragilității țesutului osos, a mobilității articulare excesive, a disproporției segmentare a scheletului, a luxațiilor și subluxațiilor și a diverselor curburi ale extremităților inferioare.
- Tulburări musculare, cum ar fi scăderea tonusului muscular la nivelul membrelor, entorse frecvente, rupturi și leziuni ale aparatului ligamentos și leziuni ale tendoanelor.
- Tulburări ale sistemului nervos sub formă de tulburări de somn, oboseală excesivă, amețeli periodice și dureri de cap.
- Defecte în dezvoltarea aparatului maxilo-facial, care se manifestă prin creștere deficitară și erupție anormală a dinților, frenul limbii scurt, hipoplazie a smalțului și procese inflamatorii regulate (de exemplu, gingivită).
- Probleme cardiovasculare – cel mai adesea vorbim despre prolapsul valvei mitrale, dilatarea secțiunii aortice ascendente.
Displazie congenitală a țesutului conjunctiv
Sindromul congenital se poate manifesta prin diferite tipuri de complexe de simptome. Cele mai frecvente sunt:
- Sindromul astenic, care se caracterizează prin scăderea performanței, oboseală crescută și diverse eșecuri psiho-emoționale.
- Sindromul valvular se manifestă prin modificări degenerative mixomatoase ale sistemului valvular al inimii. Prolapsul valvei mitrale este adesea diagnosticat.
- Sindromul vascular este însoțit de deteriorarea vaselor arteriale: se formează un anevrism sacular, iar pereții vasculari se extind.
- Sindromul toracodiafragmatic este caracterizat prin deformarea toracelui în formă de pâlnie sau chilă, curbura coloanei vertebrale (cifoză crescută, scolioză etc.).
- Sindromul bronhopulmonar poate fi însoțit de preeumotorax spontan, traheobronhomegaloză și diskinezie traheobronșică.
Complicații și consecințe
Efectele adverse ale bolii se pot manifesta în funcție de gradul de deteriorare a țesutului conjunctiv. De-a lungul anilor, pacientul dezvoltă următoarele patologii:
- disfuncție a sistemului nervos autonom;
- tulburări ale sferei neuropsihiatrice;
- patologii cardiovasculare (prolaps valvular, dilatarea rădăcinii aortice, anevrisme vasculare, aritmii);
- tulburări digestive (reflux gastroesofagian, diskinezie biliară, sindrom de intestin iritabil);
- probleme ale tractului urinar (prolaps de rinichi, nefropatie, reflux vezicoureteral);
- tulburări ale sistemului reproducător (prolaps uterin, varicocel, sindromul ovarelor polichistice, avorturi spontane);
- tulburări ale sângelui (trombocitopatii și hemoglobinopatii).
Care este pericolul displaziei țesutului conjunctiv? Cel mai mare pericol este afectarea sistemelor cardiovascular și respirator, deoarece este adesea însoțită de dezvoltarea unor afecțiuni care reprezintă o amenințare pentru viața pacientului. De exemplu, modificările inimii și vaselor de sânge determină adesea patogeneza morții subite: vorbim despre sindroame valvulare, vasculare, aritmice.
Diagnostice displazii ale țesutului conjunctiv
Măsurile de diagnostic pentru detectarea displaziei țesutului conjunctiv nu sunt întotdeauna aceleași și necesită utilizarea unor abordări medicale diferite. Studiile clinice și genetice ar trebui să fie o etapă obligatorie, deoarece patologia este ereditară. În plus, medicul practică următoarele principii de diagnostic:
- sistematizarea plângerilor pacienților;
- examinarea corpului, evaluarea proporționalității, măsurarea lungimii membrelor și a sectoarelor osoase;
- evaluarea mobilității articulare;
- efectuarea unui test pentru a determina capacitatea pacientului de a-și prinde propria încheietură cu degetul mare și degetul mic;
- efectuarea unei ecocardiografii.
De asemenea, este necesară efectuarea diagnosticului conform criteriilor Smolnova (2003) (criterii de diagnostic majore și minore), care includ: extensibilitate crescută a pielii, hipermobilitate articulară (entorse ligamentare, luxații și subluxații, picioare plate), hipotonie musculară, predispoziție ereditară la boală, evaluarea semnelor de hipermobilitate articulară (criterii Beighton). [ 16 ]
Testele de laborator includ un test de urină: nivelul de oxiprolină și glicozaminoglicani este deosebit de important - acestea sunt componente care se formează în timpul descompunerii colagenului. În plus, sunt relevante un test de sânge, un studiu al mutațiilor frecvente ale genei PLOD, precum și o analiză biochimică generală (o evaluare detaliată a compoziției sângelui venos). În plus, se efectuează teste privind calitatea metabolismului în țesutul conjunctiv și se determină markerii metabolismului mineral și hormonal.
Consultația genetică pentru displazia țesutului conjunctiv este prescrisă pentru a evalua riscul de a dezvolta patologii genetice severe la un copil, pentru a determina modalități de prevenire a bolii. Consultația este necesară dacă unul dintre soți este bolnav de displazie, dacă există rezultate suspecte ale testelor sau manifestări dureroase externe. Următorii acționează de obicei ca consultanți:
- genetician;
- genetician clinician;
- consilier genetic;
- un alt specialist într-un domeniu medical restrâns.
Dacă este necesar, se poate recomanda analiza genetică, care ajută la evaluarea stării anumitor gene din molecula de ADN și oferă informații despre cât de predispusă este o persoană la o anumită boală - în special, la dezvoltarea displaziei țesutului conjunctiv. Analiza genetică este recunoscută ca bază științifică pentru calcularea încărcăturii genetice.
Diagnosticul instrumental include ecografia cu ultrasunete, imagistica prin rezonanță magnetică, tomografia computerizată, electromiografia (evaluarea activității electrice a mușchilor) și examinarea cu raze X.
Diagnostic diferentiat
Diagnosticul diferențial se efectuează cu următoarele patologii:
- Sindromul Louis-Dietz (însoțit de uvulă/palat despicat, picior strâmb, instabilitate a vertebrelor cervicale, hipertelorism);
- Sindromul Martin-Bell; [ 17 ]
- Sindromul Shprintzen-Goldberg (însoțit de retard mintal);
- Sindromul Weil-Marchesani (caracterizat prin brahidactilie, hipermobilitate articulară);
- arahnodactilie contracturală congenitală (apare odată cu modificările articulare contracturale);
- sindromul ectopiei cristalinului (neînsoțit de semne de dilatare aortică);
- homocistinurie (caracterizată prin tromboză, retard mintal);
- Sindromul Ehlers-Danlos (caracterizat prin insuficiență valvulară, trăsături faciale caracteristice, anevrism arterial). [ 18 ]
Cine să contactați?
Tratament displazii ale țesutului conjunctiv
Nu există medici specializați doar în displazia țesutului conjunctiv. Copiii sunt examinați și tratați de un medic pediatru, cu sprijinul altor specialiști: genetician, endocrinolog, ortoped, cardiolog etc.
Pentru mai multe informații despre metodele de tratament, citiți acest articol.
Profilaxie
Dacă vorbim despre prevenirea primară a displaziei țesutului conjunctiv, atunci este obligatoriu ca mama să ducă un stil de viață sănătos, să stabilească un regim rațional de muncă și odihnă, să trateze prompt bolile, să consume o dietă echilibrată și să se angajeze în activități fizice atentă.
Prevenția secundară implică monitorizarea dinamică constantă a pacienților cu displazie, respectarea măsurilor preventive și terapeutice.
Medicii obstetricieni și ginecologi ar trebui să țină cont de importanța prevenției periconcepționale și perinatale. Prima implică efectuarea unui examen clinic complet al femeii, evaluarea prezenței factorilor teratogeni și a altor factori negativi, prescrierea de medicamente cu magneziu și acid folic. În același timp, se previne insuficiența placentară, viitorii părinți sunt consultați cu privire la importanța alăptării, dezvoltarea fizică a bebelușului și li se învață elementele de bază ale igienei copilului.
Prognoză
Adesea, pacienții care suferă de această boală la o vârstă fragedă dezvoltă și alte probleme de sănătate - în special osteocondroză precoce, deficiențe de vedere, prolaps de valvă mitrală. Sindromul nu trebuie ignorat în niciun caz, în ciuda originii sale genetice: sub influența anumitor factori, boala poate încetini dezvoltarea acesteia și o poate agrava.
În secolul trecut, scara dezvoltării displaziei țesutului conjunctiv a fost mult mai mică: oamenii nu aveau practic niciun deficit de magneziu - dieta includea cereale, legume, verdețuri, iar toate produsele erau ecologice. Astăzi, avem de-a face cu o dietă complet schimbată. Copiii preferă adesea fast-food-ul și produsele cu umplutură artificială. Dar o nutriție adecvată singură poate încetini semnificativ procesele patologice tipice displaziei.
Cât trăiesc persoanele cu displazie a țesutului conjunctiv? Nu există un singur răspuns la această întrebare, deoarece speranța de viață depinde în întregime de ce tulburări și modificări specifice au apărut în corpul pacientului și cât de pronunțate sunt acestea. De exemplu, dacă displazia afectează țesutul cardiac, pacientul poate deceda în câteva luni.
Mult depinde de tactica de tratament aleasă, iar neconsultarea unui medic sau un diagnostic incorect (și, în consecință, un tratament incorect al sindromului) pot fi deosebit de periculoase.
Dizabilitate
Problema atribuirii unui grup de dizabilitate pentru displazia țesutului conjunctiv se decide individual și separat în fiecare caz specific. Există o șansă mai mare de a primi dizabilitate pentru un profil neurologic sau ortopedic, dar totul depinde de gradul și severitatea bolii, de eficacitatea tratamentului și de durata șederii în fișele dispensarei.
Te iau în armată?
Diagnosticul displaziei țesutului conjunctiv în sine nu este un motiv pentru scutirea de la serviciul militar obligatoriu, dar această problemă poate fi rezolvată individual de către personalul comisariatului militar. În cazurile necomplicate, în care funcția articulațiilor nu este afectată, tânărul poate fi luat în serviciu și încadrat în categoria B. În alte situații, se iau în considerare toate încălcările cauzate de procesele de displazie - de exemplu, poziția anormală a articulațiilor, scurtarea sau limitarea mobilității brațelor și picioarelor, amplitudinea incorectă a mișcării.
Recrutul trebuie să furnizeze membrilor comisiei medicale militare dovezi complete ale propriei inaptitudini pentru serviciu. În circumstanțe adecvate, medicul biroului de înregistrare și înrolare militară îi va da tânărului o trimitere pentru un examen suplimentar.
Vedete cu displazie de țesut conjunctiv
Când răsfoiești reviste cu fotografii ale unor oameni celebri, nu te gândești niciodată că și ei au probleme de sănătate - iar aceste probleme pot fi grave. De fapt, actorii și muzicienii sunt aceiași oameni ca tine și ca mine, iar unii dintre ei trebuie să creeze și să muncească, în ciuda tot felul de obstacole și chiar a durerii.
- Sarah Hyland este o actriță care a jucat în serialul TV Modern Family. La vârsta de nouă ani, a fost diagnosticată cu displazie renală, iar tratamentul ulterior pe termen lung a fost practic ineficient. Abia în 2012, a trebuit să fie supusă unui transplant de rinichi, care a îmbunătățit semnificativ starea actriței, dar tot nu a dus la o vindecare completă.
- Michael Berryman este un actor cunoscut pentru aspectul său neobișnuit, cauzat de o tulburare genetică numită displazie hipohidrotică. Bărbatul are fruntea înaltă, obrajii scobiți și pielea ridată. Datorită acestor caracteristici externe, actorul interpretează cu succes rolurile a tot felul de monștri, mutanți și ticăloși.
- Melanie Gaydos este un model celebru din Statele Unite, care are un aspect neobișnuit cauzat de displazie ectodermică. Melanie arată atât înfricoșător, cât și fascinant, iar problemele cu părul, unghiile, dinții și articulațiile nu au devenit un obstacol în cariera sa amețitoare de model.
Medicii observă că displazia țesutului conjunctiv nu este întotdeauna caracterizată de simptome luminoase și dureroase, pierderea capacității de muncă și diminuarea activității vitale. Boala poate și trebuie combătută, ducând un stil de viață destul de activ.
