Expert medical al articolului
Noile publicații
Fractură de gleznă cu luxație
Ultima examinare: 07.06.2024

Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
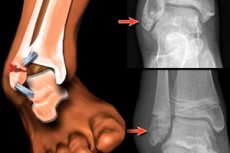
O fractură de gleznă deplasată este definită atunci când există deplasarea fragmentelor osoase rupte. [1]
Epidemiologie
Fracturile de gleznă sunt frecvente și reprezintă până la 10% din toate leziunile osoase, iar incidența lor a crescut în ultimele decenii. Potrivit experților străini, incidența anuală a fracturilor de gleznă este de aproximativ 190 de fracturi la 100.000. Oamenii și majoritatea celor afectați sunt femei în vârstă și bărbați tineri (activi fizic și sportivi). [2] Conform unui studiu de populație la nivel național în Suedia, fracturile de bi- sau tribunate închise au avut o rată anuală de incidență de 33 la 100.000 de ani-persoană și 20 până la 40 la 100.000 de persoane-ani în Danemarca. [3] Interesant, incidența maximă a fracturilor trimalleolare este cuprinsă între 60 și 69 de ani, devenind al doilea tip cel mai frecvent de fractură de gleznă la această grupă de vârstă.
Rotirea supinală (până la 60%) și leziunile de adăugare la supinație (mai mult de 15%) vin mai întâi, urmate de răni cu o întoarcere excesivă în interior a piciorului și retragerea simultană sau rotația externă a piciorului.
În acest caz, aproape 25% din cazuri sunt fracturi atât ale gleznelor (externe și interne), cât și 5-10% sunt fracturi triplu. [4]
Cauze Fractură de gleznă deplasată
Suprafețele articulare ale epifizei distale (părți îngroșate inferioare) ale tibiei și fibulei (precum și a suprafețelor convexe acoperite cu cartilajul corpului talusului) formează articulația gleznei. Epifiza distală a tibiei formează glezna medială (interioară), iar partea inferioară a fibulei formează glezna laterală (exterioară). De asemenea, partea posterioară a capătului distal al tibiei este considerată glezna posterioară.
Principalele cauze ale fracturilor de gleznă deplasate sunt traumele diferitelor origini (în timpul alergării, săriturilor, căderii, impactului puternic). Există tipuri precum fracturi de supinație - cu abaterea excesivă a piciorului la exterior; fracturi de pronație - cu întoarcerea interioară a piciorului, care depășește amplitudinea naturală a mișcării; Fracturi de rotație (rotativă), precum și de flexie - cu aducție excesivă și/sau răpire a piciorului în timpul flexiei forțate.
Cel mai adesea fracturile gleznei mediale, însoțite de deplasarea unui fragment din partea sa, sunt rezultatul eversării sau al rotației externe. Iar o fractură a gleznei laterale cu deplasare poate fi o fractură a fibulei chiar deasupra articulației gleznei. Acesta este cel mai frecvent tip de fractură de gleznă care poate apărea dacă piciorul este prins sau răsucit.
Poate exista o fractură de gleznă bimalleolară sau dublă deplasată - o fractură atât a gleznei laterale, cât și a gleznei mediale. Și o fractură deplasată a ambelor glezne este considerată de ortopezi ca fiind cel mai sever caz. Și glezna triplă (trimalleolar) sau fractura triplă a gleznei cu luxație implică nu numai glezna interioară și exterioară, ci și partea inferioară a gleznei posterioare a tibiei. [5]
Factori de risc
Factorii de risc pentru fracturile de gleznă includ:
- Scăderea densității minerale osoase în osteopenie, osteoporoză sau hipertiroidism;
- Creșterea stresului fizic asupra articulațiilor gleznei;
- Greutate corporală excesivă;
- Menopauză (pentru femei);
- Boli articulare de gleznă, în special osteoartrită, deformând osteoartrită sau tenovaginită articulație de gleznă;
- Slăbirea ligamentelor care conectează tibia și fibula inferioară (sindroza intertibială distală) asociate cu răni frecvente ale piciorului și leziuni ale gleznei;
- Instabilitatea cronică a gleznei, care se dezvoltă cu disfuncția tendonului tibial posterior (și duce la picioarele plate dobândite la adulți), în prezența neuropatiei periferice diabetice - cu slăbiciune musculară în articulația gleznei și deformarea piciorului (ceea ce duce la pierderea frecventă a echilibrului);
- Malpoziția piciorului și deformările piciorului în bolile sistemice.
Patogeneza
Indiferent de localizarea fracturii, patogeneza încălcării integrității osoase se datorează efectului deformant asupra acestora a energiei de suprafață a impactului (sau a unei alte acțiuni mecanice), a cărei rezistență este mai mare decât rezistența biomecanică a țesutului osos. Mai multe detalii despre mecanismul apariției fracturii în publicație - fracturi: Informații generale
Simptome Fractură de gleznă deplasată
Simptomele clinice ale fracturii de gleznă sunt aceleași cu simptomele fracturii de gleznă. Primele semne sunt similare - sub formă de durere acută, hematomul vărsat, deformarea articulației gleznei și schimbarea poziției piciorului, limitarea ascuțită a mișcării piciorului cu incapacitate completă de a se sprijini pe piciorul rănit.
Edemul masiv se dezvoltă, de asemenea, foarte repede după o fractură de gleznă deplasată care implică țesuturile moi ale întregului picior și o parte a piciorului inferior. [6]
Dacă încălcarea integrității structurilor osoase nu este însoțită de ruperea țesuturilor moi, este diagnosticată o fractură închisă a gleznei cu deplasarea fragmentelor.
Când fragmentele deplasate se rup prin țesut moale și piele și ieșiți în cavitatea plăgii rezultate, fractura deschisă a gleznei cu deplasarea fragmentelor este definită. Într-o astfel de fractură, se observă hemoragie internă și sângerare a intensității variate.
Iar încălcarea integrității osului cu mai mult de trei fragmente fără rupere a țesuturilor moi este o fractură închisă de splinter a gleznei cu deplasare, iar cu ruptura țesuturilor moi este o fractură deschisă.
Formulare
O fractură de gleznă trimalleolară implică de obicei partea distală a fibulei (gleznă laterală), gleznă medială și gleznă posterioară. Primul sistem de clasificare a fracturii de gleznă, dezvoltat de Percival Pott, distins între fracturile de gleznă cu o singură, dublă și triplă. Deși reproductibil, sistemul de clasificare nu a distins între fracturile stabile și cele instabile. [7], [8] Laughe-Hansen a dezvoltat un sistem de clasificare pentru fracturile de gleznă pe baza mecanismului de vătămare. [9] Descrie poziția piciorului în momentul rănirii și direcția forței deformante. [10] În funcție de gravitatea leziunii la gleznă, se disting diferite etape (I-IV). Prin furnizarea de informații suplimentare despre stabilitatea vătămării, clasificarea Raume-Hansen a devenit un sistem de clasificare utilizat pe scară largă pentru leziunile la gleznă. Conform clasificării Raume-Hansen, o fractură de gleznă trimalleolară poate fi clasificată ca SE IV sau PE IV. Dar sistemul de clasificare Laughe-Hansen a fost pus la îndoială din cauza reproductibilității slabe și a fiabilității inter-experimentale scăzute și intra-experimentale. [11]
Una dintre cele mai utilizate clasificări ale fracturilor de gleznă este clasificarea Weber, care diferențiază fracturile peronee legate de sindroza tibială-malleolară. 40 Deși sistemul de clasificare Weber are o fiabilitate mare și intraobserver, este inadecvat pentru mai multe fracturi de gleznă. [12]
Studiile biomecanice și clinice au dus la dezvoltarea sistemelor de clasificare pentru glezna medială și posterioară. Fracturile mediale ale gleznei pot fi clasificate conform Herscovici și colab., Care disting patru tipuri (A-D) de fracturi bazate pe radiografii anteroposterioare. [13] Acesta este sistemul standard actual pentru glezna medială, dar este inadecvat pentru mai multe fracturi de gleznă. [14] Indicațiile pentru tratamentul chirurgical al fracturilor mediale ale gleznei depind mai degrabă de gradul de deplasare și dacă face parte dintr-o fractură de gleznă instabilă.
Glezna posterioară poate fi clasificată în funcție de Haraguchi, Bartonicek sau Mason. Primul a dezvoltat un sistem de clasificare bazat pe tomografie computerizată (CT) pentru fracturi posterioare ale gleznei bazate pe felii transversale CT. [15] Mason și colab. Au modificat clasificarea lui Haraguchi specificând severitatea și patomecanismul fracturii. [16] Bartoníček și colab. A propus un sistem de clasificare mai specific bazat pe CT, care ia în considerare și stabilitatea articulației tibiale-tibiale și integritatea crestăturii peroniene. [17] Aceste sisteme de clasificare a gleznei posterioare pot determina un tratament operativ sau conservator suplimentar, dar nu pot caracteriza pe deplin tipul de fractură de triceps.
Clasificarea AO/OTA distinge între tipul A (infrasyndesMotic), B (TranssyndesMotic) și C (suprasindesmotică) fracturi peronesice. [18] În plus, AO/OTA tip B2.3 sau B3.3 Fracturile sunt fracturi transsistente ale fibulei cu fractura marjei posterolaterale și a gleznei mediale. Același lucru este valabil și pentru fracturile AO/OTA de tip C1.3 și C2.3 care implică toate cele trei glezne. Se pot adăuga rafinamente suplimentare pentru a clarifica stabilitatea sindicmozei sau a leziunilor asociate (de exemplu, Tuberozitatea LE pentru Wagstaffe). Nu există nicio descriere a configurației fracturilor mediale și posterioare ale gleznei în clasificarea AO/OTA. Acest lucru este de remarcat, deoarece dimensiunea fragmentului posterior și deplasarea sunt factori de luat în considerare atunci când alegeți tratamentul. [19]
În mod ideal, un sistem de clasificare ar trebui să aibă o fiabilitate ridicată între și în interiorul cercetătorilor, să fie recunoscut pe scară largă, relevant pentru predicție și aplicabil în cercetare și clinică. Cel mai cuprinzător sistem de clasificare este clasificarea AO/OTA. Este recunoscut pe scară largă, ușor de utilizat în practica clinică și oferă informații despre tipul de fractură de triceps cu accent pe fibulă. Cu toate acestea, un factor important, configurația fragmentului de gleznă posterioară, nu este reprezentată în clasificarea AO/OTA.
Complicații și consecințe
Posibile complicații și consecințe ale acestui tip de fractură, cum ar fi:
- Infecția plăgii (în cazul unei fracturi deschise);
- Contractura de gleznă;
- Deformarea articulației gleznei datorită repoziționării inexacte a fragmentelor cu dezvoltarea artrozei posttraumatice;
- Regenerarea țesutului osos reparativ reparat, ceea ce duce la formarea așa-numitei articulație falsă;
- Obișnuință post-traumatică entorse pentru picioare;
- Fuziunea necorespunzătoare a fracturii (de exemplu, înclinarea talusului exterior), ceea ce face dificilă mersul;
- Dezvoltarea sindromul de acțiune a gleznei cu perturbarea mecanicii sale normale.
Diagnostice Fractură de gleznă deplasată
Diagnosticul fracturii de gleznă însoțit de dislocare este determinat prin examen clinic.
Componenta sa principală este diagnosticul instrumental, inclusiv radiografie a articulației gleznei în diferite proiecții. În cazul unei claritate insuficientă a radiografiilor, se folosește tomografia computerizată. În plus, imagistica Doppler este efectuată pentru a evalua fluxul de sânge la picior, iar imagistica prin rezonanță magnetică a articulației gleznei este efectuată pentru a evalua deteriorarea ligamentului și starea suprafețelor articulare.
Diagnostic diferentiat
Diagnosticul diferențial se face cu entorsă de gleznă, lacrimă ligamentului de gleznă, ruptură tendonului lui Ahile, fractură de gleznă fără deplasare și fractură de talus.
Cine să contactați?
Tratament Fractură de gleznă deplasată
Alegerea metodei de tratament și momentul fixării chirurgicale depind de complexitatea fracturii, a integrității țesuturilor moi și a gradului de edem.
Cu o deplasare minimă a părților osoase în cazul unei fracturi închise, repoziționarea închisă a fragmentelor osoase este posibilă odată cu aplicarea unui splin sau bandaj de ipsos, de asemenea, pentru imobilizarea articulației gleznei Utilizarea pneumatică orteză (cizme cu o linie gonflabilă).
În cele mai multe cazuri, cu toate acestea, este necesar un tratament chirurgical pentru a asigura unirea corespunzătoare a unei fracturi cu o luxație mai mare de 2 mm, care constă în repoziționarea și fixarea fragmentelor osoase prin osteosinteza metalică-intraoSeous sau osteozinteză percutanată [20] Și chiar și atunci când deplasarea este minimă, nu puteți face fără intervenție chirurgicală în cazul instabilității gleznei confirmate radiologic. [21], [22]
Reabilitare
În cazul unei fracturi de gleznă deplasate, intervalul de timp pentru fuziunea osoasă este de la o jumătate și jumătate până la două luni, dar poate dura mai mult - până la trei până la patru luni.
Deoarece pacienților nu au voie să încarce piciorul rănit timp de 4-6 săptămâni și nu se pot sprijini pe el, un concediu medical după o fractură de gleznă deplasată este dată pentru întreaga perioadă a tratamentului său.
În timpul reabilitării, în timp ce articulația gleznei se află într-o distribuție, se recomandă menținerea piciorului rănit într-o poziție de ședere într-un unghi drept. Vindecarea este promovată prin exerciții după o fractură de gleznă deplasată, care, înainte de îndepărtarea turnării sau fixarea fragmentelor structurii, sunt limitate la tensiunea musculară statică (vițel, coapsa, gluteală) și unitatea de compresie a degetelor de la picioare (ceea ce îmbunătățește circulația sângelui și reduce umflarea).
Cu condiția ca osul să se vindece bine, pacienții ar trebui să efectueze următoarele exerciții după o fractură de gleznă deplasată:
- În timp ce stăteam, extindeți și îndoiți piciorul la articulația genunchiului, extinzându-l pe orizontală;
- Stând pe podea, sprijinindu-se pe spatele unui scaun, mutați piciorul în lateral și în spate.
După îndepărtarea distribuției, stând pentru a ridica partea din față a piciorului, păstrând călcâiele pe podea; Ridicați și coborâți călcâiele, sprijinindu-se pe degetele de la picioare; Efectuați mișcări de rotație ale călcâielor, întregul picior, precum și rostogolirea piciorului de la degetele de la picioare la călcâie și înapoi.
Profilaxie
Este posibil să preveniți o fractură de gleznă? O modalitate este de a consolida țesutul osos obținând suficientă vitamina D, calciu și magneziu și menținerea aparatului ligamentos într-o bună stare de funcționare prin exerciții fizice (sau cel puțin mergând mai mult).
Prognoză
Până în prezent, nu există studii de rezultate pe termen lung asupra fracturii de gleznă deplasate izolate, dar trebuie să se țină cont de faptul că aceasta este o vătămare articulară complexă a cărei prognostic este determinat de tipul de fractură, de calitatea tratamentului său și de prezența/absența complicațiilor.

