Expert medical al articolului
Noile publicații
Osteomielita acută hematogenă
Ultima examinare: 07.06.2024

Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
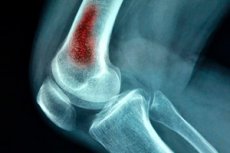
Una dintre cele mai care pot pune viața în pericol variante ale infecției chirurgicale este osteomielita hematogenă acută. Această patologie apare predominant la copii, deși adulții se pot îmbolnăvi, de asemenea, ca urmare a rănilor traumatice (răni împușcate, complicații postoperatorii etc.). Patologia este un proces intraosseos purulent cauzat de agentul infecțios care intră în fluxul sanguin. [1]
Epidemiologie
În osteomielita hematogenă purulentă, există un proces inflamator purulent în os. Ea implică structuri medulare, periostice și țesut osoase compacte. Uneori, boala devine o consecință a răspândirii reacției purulente la țesutul osos din organe și țesuturi din apropiere. O astfel de dezvoltare este caracteristică osteomielitei odontogene cauzate de carii dentare, pentru osteomielita de ribină asociată cu emyema pleurală, pentru osteomielita falangeală cauzată de panaricie, etc.
În marea majoritate a cazurilor, agentul cauzal este Staphylococcus aureus sau combinațiile sale cu alți agenți patogeni - în special, cu Proteus sau Pseudomonas Bacillus.
Osteomielita hematogenă acută este considerată o patologie predominant pediatrică. Principalul procent de pacienți (mai mult de 95%) sunt copiii de vârstă preșcolară și primară. Motivul acestei selectivități este simplu și este legat de trăsăturile anatomice legate de vârstă ale troficității și structurii osoase, și anume:
- Dezvoltarea puternică a rețelei vasculare din sânge;
- Autonomie care furnizează sânge epifizic, metafizic și diafizic;
- Un număr mare de mici ramuri vasculare care rulează de-a lungul căii radiale prin cartilajul epifizic până la nucleul de osificare.
Rețeaua circulatorie metafizică este formată la copii cu vârsta peste 2 ani și până atunci predomină rețeaua epifizei. Aceste rețele există separat una de cealaltă, dar sunt conectate prin anastomoze. Formarea unui sistem vascular comun are loc pe măsură ce zona de creștere epifizeală osifică. La pacienții cu vârsta cuprinsă între 2-3 ani, zonele metaepifizei sunt afectate, în timp ce la vârste mai mari, problema afectează în principal diafiza.
Osteomielita hematogenă acută este diagnosticată mai des la copii cu vârste cuprinse între 7-15 ani, la băieți - de trei ori mai des decât la fete. De asemenea, un adult se poate îmbolnăvi, dar este mult mai puțin frecvent.
Dezvoltarea patologiei la nou-născuți este adesea asociată cu infecția plăgii ombilicale. [2]
Cauze Osteomielita acută hematogenă.
Cauza comună a formării unei patologii atât de grave precum osteomielita hematogenă acută este penetrarea agenților patogeni în măduva osoasă, care dau naștere la dezvoltarea unei reacții purulente. Fotografii de infecție, din care agenții patogeni se răspândesc prin fluxul sanguin și intră în os, pot deveni otite medii, amigdalită (purulentă), furunculoza, răni supurative. Și patologia nu are loc imediat după infecția primară: luni și chiar ani pot trece.
Principalul agent cauzal al osteomielitei hematogene acute este Staphylococcus aureus: se găsește la aproximativ opt din zece pacienți. În unele cazuri, este o infecție combinată, inclusiv Proteus și Synegnaeus bacillus.
Intensitatea procesului inflamator este în mare parte legată de particularitățile structurii osoase. Reacția inflamatorie se dezvoltă într-o structură medulară înconjurată de un mediu rigid de pereți corticali mai densi. În astfel de circumstanțe, nu există posibilitatea de a reduce presiunea țesutului prin extinderea zonei inflamate, astfel încât reacția se răspândește fără restricții dincolo de limitele zonei primare prin rețeaua vasculară și canalele haversiene.
Din momentul formării de focalizare patologică, osteomielita poate fi considerată ca un proces potențial septic care include etapele presepsiilor și sepsisului. [3]
Factori de risc
Marea majoritate a cazurilor de osteomielită hematogenă acută apare la copii și adolescenți și, în general, la pacienții cu apărare imunitară slabă. Grupurile de risc includ următoarele categorii:
- Preșcolari și copii de școală elementară;
- Persoane în vârstă (peste șaizeci de ani);
- Pacienți cu afecțiuni de imunodeficiență congenitală sau dobândită;
- Pacienți cu afecțiuni septice;
- Pacienți cu cancer;
- Pacienții care suferă de patologii cronice infecțioase-inflamatorii.
Orice surse interne de invazie bacteriană pot fi clasificate ca factori provocatori. Aceasta poate fi carii dentare, amigdalită (în special purulentă), focare de inflamație nedrecurate, precum și diverse afecțiuni premorbide. Un rol important este jucat de dispoziția alergică a organismului, o scădere a imunității ca urmare a introducerii simultane a mai multor vaccinuri profilactice, precum și a traumelor, hipotermiei, situațiilor stresante. [4]
Patogeneza
Mecanismul patogenetic al formării osteomielitei hematogene acute nu a fost suficient de studiat până în prezent. Probabil, factorii de bază ai patogenezei sunt:
- Prezența unui agent infecțios în corp;
- Anatomie osoasă individuală;
- Compromis imun sever.
O caracteristică a răspunsului inflamator în osteomielita hematogenă acută este închisoarea sa în tubul dur al osului, ceea ce implică o compresie severă a rețelei vasculare. Sindromul durerii devine rezultatul unei presiuni crescute în spațiul medular. Indicatorul hipertensiunii arteriale poate fi de până la 300-500 mm Hg (norma pentru un copil sănătos este de la 60 la 100 mm Hg).
Dacă patologia nu este detectată în stadiul procesului inflamator din canalul măduvei osoase, atunci în a patra sau a cincea zi de la începutul osteomielitei, masele purulentate încep să se răspândească prin sistemul Haversian și Volkmannian la periostic, ca urmare a căreia delaminează treptat.
Până în a opta sau a zecea zi, masele purulente împreună cu produsele de descompunere continuă să delamineze periosticulul, după care există o descoperire a puroiului în structurile de țesuturi moi. Aceasta duce la formarea de flegmon intermuscular și subcutanat. Se spune că această situație este o boală neglijată: terapia cu osteomielită hematogenă acută cu diagnosticare târzie este complexă și lungă.
Sindromul durerii, în majoritatea cazurilor, scade pe fondul descoperirii spontane a abcesului subperiosteal în structurile din apropiere, care este însoțit de o scădere accentuată a presiunii în interiorul spațiului medular. [5]
Simptome Osteomielita acută hematogenă.
Simptomatologia depinde într-o oarecare măsură de forma procesului patologic, care poate fi localizat și generalizat.
În forma localizată, durerea este severă, tumescentă și concentrată în zona osului afectat. Atingerea sau atingerea membrelor provoacă senzații extrem de neplăcute, activitatea motorie este brusc limitată, pielea peste zona inflamației este fierbinte, roșiatică, adesea edematoasă.
În forma generalizată, manifestările locale sunt combinate cu General. Se semne de intoxicație cresc, se ridică temperatura, frisoane și transpirația excesivă. Odată cu răspândirea ulterioară a focarelor purulente, situația este agravată semnificativ. Sunt posibile leziuni osoase multiple, dezvoltarea pericarditei purulente sau a pneumoniei distructive purulente.
În cursul local al osteomielitei hematogene acute, semnele locale domină, dar nu sunt singurele: simptomele de intoxicație sunt prezente în orice caz. În cursul intervievării pacientului, există neapărat plângeri prezente de condiții generale nesatisfăcătoare, frisoane, febră. Extern, se atrage atenția asupra umflăturii pielii, a palorii sau a roșeaței, a vasculaturii vizibile. Palpatorial, este detectată o zonă dureroasă în creștere, atunci când se încearcă percuția, durerea devine deosebit de strălucitoare. [6]
Primele semne
Osteomielita hematogenă acută începe brusc, adesea - după traumatisme (chiar și un mic) sau un alt factor provocator (de exemplu, hipotermie).
Principalul și persistent semn al patologiei este durerea osoasă, răspândirea, de la dureri la deosebit de intens. Durerea împiedică o persoană să doarmă, îl face iritabil, nervos. De regulă, senzațiile extrem de neplăcute răspândite la întregul membre afectate, dar accentul durerii poate fi adesea identificat inconfundabil. Un astfel de sindrom de durere se datorează creșterii presiunii intraoase pe fondul procesului inflamator în creștere din os. Este de remarcat faptul că durerea osoasă se caracterizează prin constanță.
Următorul semn principal în osteomielita acută este o temperatură ridicată. În stadiul patologic inițial, indicatorii pot fi în intervalul 37-38 ° C, dar odată cu dezvoltarea de osteomielită generalizată, temperatura crește brusc și constant la 39-41 ° C, uneori însoțită de febră. Simultan, cu hipertermie generalizată, există o creștere locală a temperaturii în zona leziunii.
Al treilea semn inițial al bolii este o tulburare funcțională a membrului afectat. Pacientul începe să se limpezească, activitatea motorie este limitată brusc la punctul de imposibilitate completă. Chiar și o ușoară mișcare a membrului afectat provoacă dureri severe, ceea ce obligă o persoană să găsească o poziție forțată cu relaxarea maximă maximă posibilă. În special, atunci când șoldul este afectat, pacientul preferă să îndoaie piciorul atât în articulațiile șoldului, cât și în genunchi: membrul este ușor întors spre exterior. Dacă această poziție persistă mult timp, se poate forma o contractură comună de flexie.
Apoi, la aproximativ 48-96 ore de la debutul osteomielitei acute, se umflă membrul afectat. De-a lungul timpului, edemul se răspândește în alte țesuturi. Pielea peste focalizarea patologică devine încordată, densă. Afectează grav bunăstarea generală. Cursul sever de patologie poate fi însoțit de răspândirea procesului de boală la alte oase.
Simptome locale ale osteomielitei hematogene acute
Osteomielita hematogenă acută începe cu o creștere accentuată a temperaturii. Simultan, durerea apare în zona focalizării patologice. Membrul bolnav pierde capacitatea de a se deplasa, pacientul încearcă să-i ofere o poziție forțată. Suprafața limitată se umflă, pielea dobândește pasozitatea, se observă o creștere locală a temperaturii atunci când palpează. În scurt timp, zona umflată devine roșie, se remarcă fluctuația.
Microosteoperforation confirmă prezența unei presiuni crescute intraosee, ceea ce permite stabilirea diagnosticului chiar și în absența maselor purulente în cavitatea măduvei osoase sau sub periost. În unele situații, este adecvat efectuarea unei puncții osoase de diagnostic cu o citologie suplimentară a materialului obținut.
Testele de sânge demonstrează leucocitoza și o deplasare spre stânga a formulei, precum și granularitate toxică a neutrofilelor. Rata de sedimentare a eritrocitelor este semnificativ crescută, iar această creștere este stabilă. Spectrul proteic al sângelui este, de asemenea, schimbat: există disproteinemie, fracții crescute de globulină, hipoalbuminemie. Osteomielita prelungită este însoțită de anemie asociată cu depresia toxică cefalorahidiană.
Natura durerii în osteomielita hematogenă acută
Durere în osteomielită hematogenă acută:
- Puternic;
- Tumescent;
- Intensificat prin palpare și atingere pe zona patologică;
- După un timp, a devenit extrem de ascuțit, insuportabil, cu agravare instantanee la cea mai mică mișcare.
Din cauza sindromului de durere severă, pacientul își asumă o poziție forțată, el nu poate nici să mănânce, nici să doarmă, devine iritabil. Dacă nu se acordă niciun ajutor, există posibilitatea de confuzie mentală, delir și halucinații.
Clasificare
În funcție de curs, se disting osteomielita acută și cronică.
Mecanismul dezvoltării patologiei se reflectă și în clasificare:
- Osteomielită endogenă (hematogenă);
- Exogeni (ca urmare a traumelor, intervenției chirurgicale, a rănilor împușcate etc.);
- Neurogene (compresie de contact).
În funcție de stadiul clinic, diferențiați între:
- Osteomielită acută (durează până la 14-21 zile);
- Subacut (până la 22-28 zile);
- Cronică (mai mult de 28 de zile).
Formele atipice ale bolii sunt reprezentate de Brody Abcess, osteomielită albină ollier, osteomielită sclerozivă Garre.
Conform imaginii clinice, osteomielita hematogenă acută trece prin astfel de etape:
- Starea de bunăstare a pacientului se deteriorează, pierderea poftei de mâncare, apatia neexplicată.
- Există insomnie, febră, posibile fenomene de dispepsie.
- După aproximativ 24 de ore, temperatura atinge niveluri ridicate (aproximativ 39 ° C).
- Intoxicația crește, pielea devine palidă până la albăstrui. Durerea este pronunțată, mișcările acute, active sunt absente, mișcările pasive sunt grav limitate.
Când focalizarea patologică se trece, pielea devine hiperemică, starea pacientului se îmbunătățește oarecum. Formarea mai multor focare osoase este posibilă - la aproximativ 1-2 săptămâni de la apariția focalizării primare.
Formulare
În funcție de zona de localizare a focalizării patologice a osteomielitei hematogene purulente acute, este epifizei, metafizei, diafizei, cu leziuni de oase spongioase, plane și scurte. Simptomatologia și particularitățile terapiei procesului patologic depind atât de vârsta, cât și de starea generală de sănătate a pacientului și de locația zonei de inflamație. Metafizele și diafizele oaselor tubulare lungi sunt afectate în principal la vârsta preșcolară și a școlii de juniori. Imaginea patologiei este multifacetă și strâns legată de factori precum starea de imunitate și virulență a microorganismului patogen.
Forma locală de osteomielită hematogenă acută nu este „pură”, deoarece combină atât manifestările locale, cât și cele generale, deși semnele locale sunt oarecum dominante. Există o durere strălucitoare în zona osului, atrage atenția asupra umflăturii intense (pielea este umflată, încordată). Când atingeți, pacientul demonstrează un răspuns clar al durerii. În forma locală, capacitatea motorie poate fi păstrată de ceva timp.
Patologia afectează predominant oasele tubulare lungi. Oasele plate și scurte sunt mult mai puțin frecvent afectate. În cele mai multe cazuri, oasele sunt afectate:
- Femur (până la 40% din cazuri);
- Tibia (aproximativ 30% din cazuri);
- Humerus (aproximativ 10%).
Mult mai rar, problema se găsește în oasele piciorului, pelvisului și maxilarului superior.
Osteomielita hematogenă acută a oaselor tubulare lungi are o distribuție diferită. Astfel, putem vorbi despre următoarele variante ale bolii:
- Osteomielita hematogenă acută metadiafizică - afectează metafiza și mai mult de 50% din diafiză;
- Osteomielita hematogenă acută metaepifizică - afectează metafiza și cea mai mare parte a epifizei;
- Osteomielita metafizică - se extinde până la marginea epifizei sau diafizei;
- Osteomielita totală - afectează diafiza și ambele metafize.
Forma septicopiemică a osteomielitei hematogene acute este o variantă deosebit de frecventă a bolii, manifestată prin dezvoltarea acută a sepsisului. La unii pacienți, se observă un mic interval prodromal, caracterizat printr-un sentiment de oboseală, slăbiciune, durere în cap. Temperatura crește la 39 ° C, cu fluctuații zilnice semnificative de 1,5-2 ° C. Durerea în zona leziunii apare la câteva ore după începerea procesului patologic. Sindromul durerii are un caracter rasping, se caracterizează prin intensitate ridicată, pacientul nu poate nici să mănânce, nici să doarmă, este constant într-o poziție forțată, evitând în orice mod posibil orice atingere a membrului afectat. Starea de bine generală este extrem de slabă, există semne clare de intoxicație severă. Manifestările locale sunt detectate treptat, durerea este localizată doar până a doua zi, dar reacția la atingere este prezentă aproape imediat. Umflarea și imaginea locală devin distincte doar în a treia sau a patra zi. Dacă asistența medicală nu este acordată, zona edemului este completată de roșeață și fluctuație. Această formă este adesea însoțită de metastaza procesului purulent-infecțios, cu formarea de focare purulente în alte țesuturi și organe (structuri osoase, plămâni, rinichi, ficat).
Forma toxică a osteomielitei hematogene acute (alte nume - fulgere, adynamic) este caracterizată de cel mai sever curs, cu manifestări toxice generale dominante. Patologia se dezvoltă rapid, hipertermia este ascuțită, ajungând rapid la valori ridicate de 40-41 ° C. Există o severitate particulară a afecțiunii, posibilă perturbare a conștiinței, episoade de distracție-hall-hallucinatoare. Activitatea cardiacă este afectată: există tahicardie, umplutură slabă a pulsului, tonuri de inimă înmuiate. Datorită atipicității simptomatologiei, această formă este adesea dificil de diagnosticat. Starea pacientului este foarte severă, ceea ce în multe cazuri face imposibilă determinarea focalizării inflamatorii primare.
Complicații și consecințe
Complicațiile osteomielitei hematogene acute sunt locale și generale.
Printre cele locale, cele mai frecvente sunt:
- Deformări, defecte osoase;
- Fracturi patologice;
- Formarea de articulații false;
- Anchiloză;
- Artrita purulentă, flegmoni;
- Ulcerații osteomielitice;
- Malignitate cu peretele fistulei.
Posibile complicații comune:
- Condiții septice;
- Amiloidoză renală;
- Distrofia organelor interne.
Cea mai frecventă complicație este sepsisul: dezvoltarea sa este remarcată în cazul măsurilor de tratament întârziate sau incorecte.
Apariția artritei purulentă se datorează răspândirii agentului infecțios din osul afectat prin sistemul limfatic sau cu o descoperire purulentă în cavitatea articulației.
Fractura osoasă patologică apare din cauza distrugerii osului afectat. În acest caz, se formează uneori o articulație falsă - o patologie care se caracterizează printr-o perturbare stabilă a continuității și mobilității elementului osos, care nu este specific unui anumit departament.
Patologia hematogenă epifizei și metafizei pot provoca perturbarea creșterii și distorsiunea severă (scurtarea) osului, ceea ce se datorează localizării directe a focalizării în apropierea zonei de creștere. [7]
Diagnostice Osteomielita acută hematogenă.
Măsurile de diagnosticare încep cu colectarea de reclamații și anamneză.
Pacientul se plânge de febră, dureri în osul afectat, funcția motorie afectată. În anamneză, poate exista o indicație a traumelor, a intervențiilor chirurgicale, precum și a prezenței altor focare infecțioase în organism.
Pe parcursul examinării fizice, se observă durerea a crescut asupra palpării și percuției, a temperaturii crescute, a hiperemiei și a edemului în zona proiecției focalizării patologice.
Testele demonstrează prezența unui proces inflamator în organism: în sânge există o leucocitoză cu o schimbare la stânga, precum și o creștere a ratei de sedimentare a eritrocitelor. Proteinele, eritrocitele și cilindrii sunt prezente în urină.
Diagnosticul instrumental este reprezentat de următoarele investigații:
- Radiografie - Definește o imagine tipică a osteomielitei hematogene acute. Include: o imagine încețoșată a osului, fibrilația transversală osoasă și, ulterior, - zone alternative de subțierea și îngroșarea oaselor, îngroșarea periosteală. Semnele radiologice ale osteomielitei hematogene acute sunt detectate treptat, în 2-3 săptămâni de la debutul bolii. La început, este detectată detașarea periostului cu manifestări de periostită. În continuare, zonele de țesut rar se formează în zona de metafiză. După 8-16 săptămâni, se formează sechestrații și cavități.
- Diagnosticul radiologic al osteomielitei hematogene acute poate fi completat prin fistulografie cu contrast. Datorită studiului, este dezvăluit gradul de umplere a cavităților osoase și a structurilor de țesuturi moi înconjurătoare cu agent de contrast.
- Ecografia ajută la evaluarea gradului de răspândire a reacției inflamatorii în țesuturile moi, la detectarea sechestrațiilor și a focurilor purulente paraoase.
- Angiografia este utilizată pentru a identifica segmentele osoase avasculare și pentru a exclude flebotromboza.
Un studiu bacteriologic separat este realizat pentru a identifica agentul cauzal. Majoritatea pacienților sunt izolați cu Staphylococcus aureus, ceva mai rar cu Pseudomonas bacillus sau Proteus, chiar mai puțin frecvent cu Enterobacteriaceae sau anaerobe. [8]
Diagnostic diferentiat
Diagnosticul diferențial se face între osteomielita hematogenă și posttraumatică.
Inflamație hematogenă |
Inflamație post-traumatică |
|
Se îmbolnăvesc mai des |
Pacienți pediatri și adolescenți |
În mare parte pacienți adulți |
Tip de infecție |
Endogenă-hematogenă |
Exogen |
Factor etiologic |
Infecție hematogenă |
Traume combinate cu infecția |
Agent patogen dominant |
Staphylococcus aureus |
Cocci, Escherichia coli sau Pseudomonas, Proteus, infecție mixtă |
Stat reactiv |
O creștere accentuată a reactivității organismului |
Reactivitate normală a corpului |
Factor morfologic |
Osteomielită primară |
Ostita purulentă secundară |
Sechestrare |
Sechestrații adevărate apar pe tot parcursul procesului patologic |
Pseudosequestrians apar mai întâi, adevărate mai târziu |
Fractură |
Este rar |
Prezent ca o patologie de bază |
Infecția articulației |
Este o întâmplare destul de frecventă |
Rareori, numai în cazurile de fractură intra-articulară |
Complicații septice |
Adesea |
Rareori |
Cine să contactați?
Tratament Osteomielita acută hematogenă.
Măsurile terapeutice sunt urgente și complexe, implică cel mai timpuriu efect posibil asupra agentului cauzal, evită complicațiile septice și limitează focusul local al infecției. Este important să se ușureze intoxicația cât mai curând posibil, să minimizați încărcarea pe organele vitale, să optimizați potențialul de protecție al pacientului și să-l pregătiți pentru intervenția chirurgicală viitoare. [9]
În primul rând, este necesară normalizarea temperaturii corpului și prevenirea dezvoltării toxemiei, ceea ce este deosebit de important la copii. Utilizați metode fizice de răcire, dilatați medical vasele periferice (drotaverină, papaverină) și reduceți temperatura (administrați 4% amidopirină în cantitate de 0,1 ml/kg, 50% analină în cantitatea de 0,1 ml pe an de viață a copilului). Homeostazia este corectată prin perfuzie intravenoasă pentru a elimina hipovolemia și a stabiliza echilibrul de sare și acid-baz.
Terapia cu perfuzie este începută cu administrarea de soluție de glucoză și polimeri cu greutate moleculară medie și medie cu capacitate de detoxifiere (reopolyglukin, hemodez etc.), precum și soluții proteice (plasmă nativă, albumină, sânge). Volumele fluide sunt reumplute cu soluții electrolitice. Corecția stării acidotice se realizează prin administrarea de 4% bicarbonat de sodiu sau trisamină. În intoxicație severă cu dispepsie și hipokalemie, se administrează clorură de potasiu. Dacă este necesar să se utilizeze tehnici speciale, se efectuează hemosorbția - purificarea sângelui extracorporeaal.
Cei mai complicați pacienți sunt supuși unei transfuzii de schimb, cu înlocuirea 1,5-2 volume de sânge circulant. Force diuresis este, de asemenea, utilizat odată cu creșterea încărcăturii de apă cu 5% soluție de glucoză, soluție Ringer-Locke și administrarea ulterioară de manitol și lasix.
Unii pacienți practică cu succes plasmafereza, folosesc inhibitori de proteoliză (trasilol, contric). Pentru a elimina sindromul de coagulare intravasculară diseminată heparină administrată intravenos în cantitate de 1-= 150 unități pe kg în 6 ore (nu mai devreme de 12 ore după operație). Vitamina C, rutina și medicamentele care conțin calciu sunt utilizate pentru a reduce permeabilitatea capilară.
Pentoxol, metiluracil, orotat de potasiu sunt prescrise pentru a activa metabolismul. Măsurile imunoterapeutice implică perfuzia de plasmă anti-stafilococică hiperimună, vaccin stafilococ și γ-globulină anti-stafilococ hiperimună.
Este obligatoriu să se furnizeze nutriție parenterală, calculată luând în considerare conținutul caloric recomandat și echilibrul proteinelor, grăsimilor, carbohidraților. Dacă este posibil, pacientul este transferat treptat la o dietă normală.
Terapia cu antibiotice se efectuează simultan cu perfuzii (intravenoase, intramusculare), precum și intraosseoase (în osul afectat). Înainte de identificarea agentului cauzal, fără a pierde timpul, sarea de sodiu penicilină este administrată intravenos în doze mari. Administrarea intraozară implică utilizarea antibioticelor cu un spectru larg de activitate.
Se administrează la 48 de ore după evaluarea testelor bacteriene injecții intraoase, în funcție de rezistență: preparatele de cefalosporină, gentamicină, claforan etc. Este posibilă o injecție suplimentară de 5 milioane-10 milioane de unități de penicilină cu 20 ml de 0,25% novocaină în artera femurală.
Preparatele pentru injecția intraozară sunt pre-răcite la +20 ° C.
Tratamentul local al osteomielitei hematogene acute
Punctul principal al tratamentului local este de a reduce presiunea intraoasă ridicată și de a preveni răspândirea suplimentară a procesului patologic. Periostomia este completată de trepanații microscopice specifice care permit scurgerea cavității fără a deranja structura osoasă.
Tehnica implică următoarele manipulări:
- Tăierea pielii și PJC peste zona cea mai mare durere;
- Separarea mușchilor de-a lungul fibrelor;
- Deschiderea flegmonului periosteum și în absența sa - disecția periostică;
- Execuția găurilor de perforație folosind tăieturi speciale de frezare, cu un ac plasat în centru pentru terapie antibiotice intraosee;
- Spliting ipsos.
În totalul leziunilor osoase, manipulările de mai sus sunt efectuate în două zone metafizice. În stadiul postoperator, pacientul este îmbrăcat și examinat zilnic, iar revizuirea rănilor este efectuată, dacă este necesar. Întregul sistem scheletic este, de asemenea, examinat pentru determinarea în timp util a focarelor infectate secundare probabile. Dacă se găsesc astfel de focare, se efectuează o puncție osoasă cu măsurători de temperatură și presiune.
Fizioterapia poate fi aplicată pe măsură ce procesul inflamator acut scade. Sunt prescrise electroforeza medicamentelor antibacteriene, UVA, terapia cu frecvență ultrahigh.
Aproximativ o lună mai târziu, se efectuează o radiografie de control și se evaluează dinamica tratamentului.
Tratamentul chirurgical al osteomielitei hematogene acute
Intervenția chirurgicală în osteomielita hematogenă este prescrisă în prezența:
- Sechestrare;
- Cavitatea osoasă osteomielitică;
- Fistule sau ulcere;
- Modificări ale organelor parenchimatoase (din cauza osteomielitei);
- De malignitate localizată.
Chirurgia pentru osteomielita hematogenă acută poate fi radicală, convențional radicală și reconstructivă.
Intervențiile radicale includ acestea:
- Rezecția marginală a segmentului osos afectat;
- Rezecția finală a unei părți a unui os lung în osteomielită traumatică complicată;
- Rezecția segmentară a unei părți a osului lung;
- Dezarticularea sau îndepărtarea segmentului cu osul afectat.
Intervențiile radicalizate condiționat includ acestea:
- Fistulosequestrectomie - implică excizia canalelor fistulei în combinație cu sechestrațiile osoase;
- Sequestrnecrectomie - constă în rezecția sechestrațiilor din cutia compactă după trepanarea osoasă sau îndepărtarea cavității osoase sub forma unei aplatizări naviculare;
- Fistulosequestrnectomy (alt nume: necrectomie extinsă) - implică excizia unei bucăți de necroză, sequestru, granulație, fistulă sau țesut cicatricial în structuri sănătoase;
- Trepanarea osului tubular lung cu sequestrnecrectomie este efectuată pentru a avea acces la cutia compactată din canalul măduvei osoase, cu reluarea ulterioară a brevetei sale;
- Îndepărtarea focalizării osteomielitice urmată de osteozinteza bilocată percutanată a compresiei-distracție pentru a înlocui defectul osoasă.
Intervențiile de restaurare implică înlocuirea defectelor țesutului pronunțat și pot fi următoarele:
- Materiale plastice cu țesuturi moi (transferuri de clapetă);
- Înlocuire plastică cu țesut vascularizat;
- Tehnici combinate;
- Umplerea cavității reziduale;
- Plastică de cavități osoase cu țesuturi hrănite în sânge (de exemplu, mioplastie);
- Chirurgie de înlocuire folosind metoda Ilizarov, osteosinteza extra-axială.
Profilaxie
Prevenirea constă în diagnosticul precoce, spitalizarea în timp util, oferind îngrijiri terapeutice și chirurgicale complete pacienților cu procese infecțioase inflamatorii. Dacă este necesar, prescrieți cursuri de antibioterapie, plasmă anti-stafilococică și imunizare cu anatoxină stafilococică, autovaccinare, stimularea funcțiilor sistemului reticulo-endotelial. Este obligatoriu să excludeți posibilitatea impactului agresiv al factorilor provocatori, cum ar fi o schimbare accentuată a temperaturii ambientale (hipotermie, supraîncălzire), traume etc.
Evitați dezvoltarea osteomielitei hematogene acute poate fi evitată prin evitarea influenței factorilor potențial nefavorabili. De exemplu, vorbim despre procese infecțioase intercurente, situații stresante, activitate fizică excesivă, factori de frig sau căldură excesivă.
Intervențiile terapeutice comune includ:
- Conducând un stil de viață sănătos;
- O dietă completă, variată și de calitate;
- Evitarea situațiilor stresante;
- Sprijin imunitar regulat;
- Igienizarea în timp util a focurilor infecțioase;
- Căutarea în timp util ajutor medical pentru răni, traume, răni.
Un rol important joacă și evită auto-medicamentele: în dezvoltarea proceselor patologice, cu leziuni (atât închise cât și deschise) consultările cu medicii sunt obligatorii.
Prognoză
Toți pacienții care au fost supuși osteomielitei hematogene acute, au fost neapărat în evidența dispensarului. Acest lucru este necesar pentru detectarea la timp a recurenței bolii (exacerbarea), evaluarea rezultatelor terapiei, a terapiei cu antibiotice preventive (de exemplu, în cele mai „periculoase” perioade - primăvară și toamnă). O persoană care a contractat boala ar trebui să-și viziteze medicul de îngrijire primară cel puțin de două ori pe an.
Din prima zi după intervenția chirurgicală pentru pacientul cu osteomielită hematogenă, crește treptat activitatea motorie:
- Permiteți întoarcerea în limitele patului;
- Efectuați exerciții de respirație (exerciții statice și dinamice);
- Recomandați ridicarea torsului în timp ce țineți un dispozitiv de suspensie deasupra patului.
Pentru a accelera reabilitarea, îmbunătățirea proceselor trofice și metabolice, procedurile fizice sunt prescrise - în special, magnetoterapie și UVB. Un curs terapeutic de fizioterapie poate include de la cinci la zece proceduri.
În general, osteomielita hematogenă acută are un prognostic favorabil din condiții. Șansele pacientului de recuperare și restabilirea completă a funcționalității mecanismelor musculo-scheletice depind de gradul de proces patologic și de succesul terapiei selectate, precum și de actualitatea și radicalitatea tratamentului chirurgical.
Lista cărților și studiilor autoritare legate de studiul osteomielitei hematogene acute
- „Infecții osoase și articulare: de la microbiologie la diagnostic și tratament” - Autori: W. Zimmerli, M. E. Corti (Anul: 2015)
- „Osteomielită: diagnostic, tratament și prognostic” - de Mahmut Nedim Doral (Anul: 2012)
- „Infecții osteoarticulare pediatrice” - de Pierre Lascombes, Antoine G. S. Lascombes (Anul: 2017)
- „Osteomielită: factori de risc, opțiuni de diagnostic și tratament” - de Thore Zantop (Anul: 2016)
- „Osteomielita - un dicționar medical, bibliografie și Ghid de cercetare adnotat pentru referințe pe internet” - Publicații de sănătate Icon (Anul: 2004)
- „Osteomielită: simptome, cauze și tratamente” - de Alton Carr (Anul: 2012)
- „Progresele cercetării osteomielitei” - de Carlos A. Leonard (Anul: 2007)
- „Infecții osoase și articulare: de la bacteriologie la diagnostic și tratament” - de Andreas F. mavrogenis (Anul: 2018)
- „Manual de proceduri de microbiologie clinică, vol. 1” de Amy L. Leber (Anul: 2016)
- „Osteomielită: noi perspective pentru The Healthcare Professional: 2012 Edition” - De Q. Ashton Acton (Anul: 2012)
Literatură
Kotelnikov, G. P. Traumatologie / editat de Kotelnikov G. P.., Mironov S. P. - Moscova: Geotar-Media, 2018.

