Expert medical al articolului
Noile publicații
Melasma facială
Ultima examinare: 18.10.2021

Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
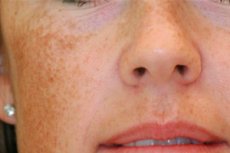
Tulburările de pigmentare a pielii sunt probleme frecvente cu care pacienții se referă adesea la dermatologi. Este deosebit de frustrant când apar pete neatractive pe față: această problemă cosmetică se numește melasma. Boala este benignă, dar provoacă o mulțime de disconfort psiho-emoțional proprietarilor săi. Ce este această patologie și este posibil să scapi de ea? [1]
Melasma este întotdeauna vizibilă. Petele inestetice de pe față - de la bej deschis la maro închis - se disting prin limite clare, fără decojire, modificări ale structurii pielii etc. În timpul iernii, petele se luminează puțin, dar vara devin deosebit de pronunțate. Uneori oamenii au doar una sau două pete, dar adesea fața este complet acoperită cu ele. [2]
Epidemiologie
O față dreaptă și o piele limpede au fost întotdeauna considerate primii indicatori ai frumuseții. Pentru ca pielea să nu se întunece, multe femei din Asia Centrală încă poartă umbrele speciale pentru a le proteja de soare. O modă similară pentru pielea deschisă a luat naștere în India și Turcia, iar prima umbrelă de protecție a apărut în secolul al XVII-lea în Franța: a fost numită „umbrelă de soare”, care se traduce literalmente „pentru soare”.
Moda s-a schimbat de-a lungul anilor, iar bronzarea a câștigat popularitate. Cu toate acestea, se crede încă că pielea frumoasă ar trebui să aibă un ton uniform și sănătos, fără pete și alte elemente străine. [3]
Conform statisticilor, fiecare a cincea persoană de pe planetă are diferite tipuri de pete pigmentare, cum ar fi melasma - și problema apare la femei de aproximativ două ori mai des decât la bărbați și la persoanele în vârstă mai des decât la tineri. În majoritatea cazurilor, „vinovatul” este o pasiune excesivă pentru bronzare sau pentru munca obișnuită (ședere) în aer liber, sub soarele arzător.
Se crede că apariția melasmei este cel mai probabil la persoanele cu vârsta cuprinsă între 35 și 40 de ani, deși hiperpigmentarea similară se găsește adesea la fete și băieți tineri.
Există cazuri în care petele de melasm au dispărut singure. Dar de cele mai multe ori situația devine mai puțin optimistă: a scăpa de problemă necesită mult efort și răbdare.
Melasma este de obicei tratată de un dermatolog-cosmetolog. Cu toate acestea, pacientul trebuie să se consulte suplimentar cu un ginecolog, endocrinolog, gastroenterolog.
Cauze melasma
Melasma sub formă de pete intense de culoare pe față poate fi cauzată de patologie sau poate avea o etiologie ereditară.
Melanina este o substanță pigmentară care asigură nuanța pielii, irisul ochiului. Acumularea și depunerea excesivă a acestei substanțe provoacă hiperpigmentare. Principalele motive pentru acest proces sunt:
- expunerea la lumina soarelui (aproximativ fiecare al doilea caz de melasmă) asociată cu expunerea prelungită la soare deschis, vizite frecvente la solar;
- în timpul sarcinii, dezechilibru hormonal asociat cu disfuncție ovariană, disfuncție hepatică, disfuncție tiroidiană, administrarea de medicamente contraceptive și hormoni;
- reacții inflamatorii pe piele;
- boli ale sistemului digestiv, tulburări metabolice, hiper și hipovitaminoză.
Alte cauze probabile ale melasmei includ substanțele chimice și medicamentele care pot crește sensibilitatea pielii la lumina ultravioletă. Acest lucru este frecvent întâlnit în special la persoanele cu predispoziție ereditară la hiperpigmentare. [4]
Medicamente care cresc sensibilitatea pielii la lumina soarelui și promovează dezvoltarea melasmei:
- medicamente antiinflamatoare nesteroidiene și analgezice (Diclofenac, Ibuprofen, Indometacin, Piroxicam, Naproxen);
- medicamente antibacteriene (gentamicină, azitromicină, tetraciclină, eritromicină, doxiciclină);
- diuretice (Furosemid, Hidroclorotiazidă, Acetazolamidă, Clorthalidonă, Amiloridă);
- medicamente care afectează activitatea sistemului cardiovascular (Amiodaronă, Simvastatină, Minoxidil, Carvedilol, Losartan);
- contraceptive orale, medicamente hormonale (Gestodene, Estradiol);
- antidepresive (Doxepin, Fluoxetină, Venlafaxină, Paroxetină, Amitriptilină etc.);
- sedative, barbiturice (fenobarbital, Diazepam, Alprazolam);
- agenți antialergici (Cetirizină, Astemizol, acid clorhidric difenhidramină, Ebastin);
- medicamente locale pentru acnee (Adapalen, acid retinoic, peroxid de benzoil, izotretinoină).
Este important să rețineți că problema cauzei apariției melasmei nu a fost suficient studiată până în prezent. În acest sens, de multe ori nu este posibil să se stabilească în mod clar o relație de cauzalitate între apariția acestei probleme și orice încălcare a corpului. Cu toate acestea, fiecare dintre cauzele de mai sus poate fi considerată un factor care contribuie la dezvoltarea melasmei. [5]
Factori de risc
Producția de substanță pigmentară are loc în melanocite - celule epidermice. Există mai multe variante ale acestei substanțe, a cărei cantitate predominantă determină nuanța pielii și a părului:
- eumelanină (oferă nuanță maro și negru);
- feomelanină (dă o culoare roșiatică);
- leucomelanină (culoare neutră).
În ciuda faptului că melasma se caracterizează prin apariția unor pete maronii predominant închise, nuanța lor depinde de raportul dintre cantitatea unuia sau a altui tip de substanță pigmentară. [6]
Procesul de producție a melaninei și reglarea celulelor pigmentare lasă încă multe întrebări specialiștilor. Oamenii de știință sugerează că baza dezvoltării melasmei stă într-o predispoziție ereditară, care se face simțită sub influența unor factori provocatori. Este un fapt dovedit că principalul factor este radiația solară, care contribuie la o creștere a numărului de radicali liberi care provoacă daune ADN-ului celulelor pigmentare și accelerează distribuția pigmentului. În plus, radiațiile ultraviolete în sine sunt de asemenea capabile să dăuneze ADN-ului celular.
Astfel, principalii factori provocatori sunt:
- exces de radiații ultraviolete;
- modificări ale echilibrului hormonal (din diverse motive: sarcină, menopauză, tratament cu medicamente hormonale, procese tumorale producătoare de hormoni etc.);
- boli inflamatorii care afectează pielea. [7]
Modificările nivelurilor hormonale sunt asociate în principal cu raportul dintre hormonii sexuali. Un pic mai rar, melasma devine o consecință a tulburărilor metabolice, a funcționării necorespunzătoare a ficatului, tiroidei și pancreasului și a intestinelor. Există, de asemenea, dovezi ale impactului negativ al produselor cosmetice selectate în mod necorespunzător sau al procedurilor analfabete.
Patogeneza
Tonul pielii umane poate fi diferit și acest lucru se datorează multor factori:
- cantitatea și gradul de distribuție a pigmentului;
- grosimea stratului epidermic;
- starea stratului cornos;
- saturația și calitatea rețelei vasculare;
- proprietățile structurilor celulare care conțin melanină;
- conținutul de melanină din melanozomi și calitatea divergenței sale în celulele epidermice.
Producția de melanină are loc în structuri specifice melanocitelor, și anume în melanozomi, prin conversia substanței aminoacidului tirozină. Sub influența enzimelor precum DOPA oxidaza și tirozinaza, tirozina se transformă într-o unitate de schimb intermediar, dioxifenilalanina. Mai mult, prin procesele ulterioare, această legătură este convertită în melanină. [8]
Mecanismul prin care se formează melanina se numește melanogeneză. Se datorează prezenței ionilor de tirozină, oxigen singlet, zinc și cupru.
Există mai mult de o mie de melanocite pe 1 cm² de piele. Mai mult, la persoanele cu pielea închisă la culoare, acest număr este doar puțin mai mare decât la persoanele cu pielea închisă. Dar melanina lor se formează mult mai activ, ceea ce se explică prin caracteristicile genetice.
În prezent, oamenii de știință vorbesc deja cu încredere despre o teorie radicală liberă a reglării formării melanocitelor. Această teorie sugerează că deteriorarea zonelor ADN mitocondriale are loc cu un deficit de antioxidanți, ceea ce implică o defalcare a producției de melanină. [9]
Mecanismele de reglare ale funcției melanocite nu sunt în prezent bine înțelese. Cu toate acestea, toți experții sunt siguri că radiațiile ultraviolete sunt aproape întotdeauna un stimulent al unor astfel de procese. Starea sistemului nervos are, de asemenea, o oarecare influență.
Există două direcții principale de reglementare:
- prin hipotalamus și glanda pituitară anterioară, cu eliberarea MSH, hormon care stimulează producția de melanină;
- prin glanda pineală, care inhibă producția de melanină.
Starea pielii depinde în mare măsură de fundalul hormonal din corp - și, mai presus de toate, de echilibrul hormonilor sexuali. La femei, acest echilibru se modifică periodic, în funcție de faza ciclului lunar, precum și în timpul sarcinii, în timp ce luați medicamente contraceptive sau cu debutul menopauzei. Toate aceste perioade pot contribui la acumularea excesivă de melanină. Experții estimează că fiecare a treia femeie care ia contraceptive orale are o problemă cu hiperpigmentarea. [10]
Procesele de melanogeneză sunt influențate nu numai de hormoni sexuali, ci și de hormoni suprarenali și tiroidieni.
Simptome melasma
Melasma este clasificată ca o tulburare dobândită de natură benignă. Pigmentarea pielii are o limitare locală - cel mai adesea petele sunt localizate doar în zona feței și a colului uterin, nu se răspândesc mai departe în corp. Cu toate acestea, în unele cazuri, leziunile se găsesc și pe decolteu și extremitățile superioare.
Manifestările în melasma au forma unor pete inegale de număr și dimensiune variabilă. Culoarea lor variază de la maroniu deschis la complet închis, aproape negru. Petele se disting prin limite clare, localizate în principal pe pielea deschisă.
Membrana mucoasă (buze, ochi) nu este de obicei afectată. Nu există peeling sau modificări ale structurii țesuturilor.
Vara, petele devin vizibil mai întunecate, luminându-se iarna.
Primele semne devin adesea vizibile spre sfârșitul primăverii sau începutul verii. Apare o ușoară întunecare, pe care mulți pacienți o confundă cu poluarea pielii. Cu toate acestea, această „poluare” nu este spălată de nimic: în timp, limitele sale se manifestă clar și devine clar că această pată nu este altceva decât melasma. Leziunile capătă o culoare maronie, pot fi localizate separat sau se pot contopi cu alte leziuni. Nu fac rău, nu mâncăresc, nu provoacă niciun alt disconfort. Singura problemă este aspectul inestetic. [11]
Formulare
În mod convențional, melasma este împărțită în mai multe tipuri, bazate pe manifestări clinice, caracteristici histologice și, de asemenea, pe cursul de patologie.
În funcție de simptomele clinice, se disting următoarele tipuri de boli:
- pictura melasma (petele sunt situate în principal pe obraji și nas);
- melasma centrală (petele sunt situate în buza frontală, superioară, regiunea bărbie, lângă nas;
- melasma este mandibulară (petele se găsesc pe arcul mandibular).
În funcție de caracteristicile cursului clinic, patologia este împărțită în următoarele opțiuni:
- trecerea melasmei (petele sunt temporare și dispar de la sine după sfârșitul influenței factorului provocator);
- melasma persistentă (manifestările bolii nu dispar, ci doar se întunecă și se luminează periodic).
În funcție de caracteristicile histologice, se disting următoarele tipuri de boli:
- melasma epidermică (conținutul de melanină crește în stratul epidermic);
- melasma dermică (conținutul de melanină crește atât în derma superficială, cât și în cea profundă, care se manifestă prin pete maronii închise care nu se modifică atunci când sunt examinate cu o lampă Wood);
- melasmă mixtă (dermică-epidermică, cu localizare profundă diferită a petelor).
Medicii observă că varianta epidermică a patologiei este cea mai ușor de tratat, iar tipul dermic și mixt este cel mai dificil.
Melasma Addison
Când oamenii vorbesc despre melasma specifică a lui Addison, înseamnă hipocorticism sau funcție cronică insuficientă a cortexului suprarenal. Boala se poate dezvolta pe fundalul oricărei leziuni a cortexului suprarenal sau a hipofizei, în care există o scădere a producției de cortizol sau aldosteron. În majoritatea covârșitoare a cazurilor (aproximativ 80%), o reacție autoimună acționează ca un mecanism provocator. Tuberculoza devine oarecum mai puțin frecventă. Chiar mai rar, patologia este cauzată de leziuni fungice, procese tumorale, sifilis, SIDA, hemoragie suprarenală.
Simptomele melasmei lui Addison se dezvoltă treptat pe parcursul mai multor ani. Pacientul constată oboseală cronică, pierderea poftei de mâncare, iritabilitate. Deoarece boala este însoțită de o excreție crescută de sare din organism, persoana bolnavă începe să o folosească în volume mari. Pe zonele deschise ale pielii (nu numai pe față, ci și pe brațe, picioare), apar pete de vârstă - acest simptom poate fi unul dintre primele.
Diagnosticul unei astfel de patologii este destul de complicat, precum și un tratament suplimentar, care implică terapia de substituție hormonală. Aceste medicamente sunt de obicei luate pe viață. [12]
Complicații și consecințe
Melasma este în multe cazuri sigură, creând doar disconfort estetic. Cu toate acestea, riscul de a dezvolta complicații grave este încă prezent: vorbim despre un proces tumoral malign - melanom. Această tumoare poate apărea la orice vârstă, la pacienții de orice gen. Apariția unei probleme poate fi determinată de următoarele simptome caracteristice:
- conturul petei melasmei pierde claritate, devine neclar;
- pata crește rapid, se întunecă brusc sau devine roșiatică;
- tonul devine inegal;
- se observă roșeața celui mai apropiat strat al epidermei.
O altă consecință frecventă, dar indirectă a melasmei este disconfortul psihologic, care duce la apatie, stări depresive. Pacientele de sex feminin sunt deosebit de sensibile la această complicație. [13]
Diagnostice melasma
În procesul de diagnosticare a melasmei, este extrem de important să inspectați focarele patologice folosind o lampă cu filtru din lemn. Vorbim despre un dispozitiv de diagnosticare popular printre dermatologi care face mai ușoară determinarea tipului de boală, distincția dermatozelor, leziunilor fungice și a altor probleme ale pielii. [14]
Examenul dermatoscopic și siascopic ajută la evaluarea extinderii și adâncimii acumulărilor de melanină. Acest lucru este necesar pentru a determina corect tacticile ulterioare de tratament.[15]
Dacă există suspiciuni că bolile tractului digestiv și ale sistemului endocrin sunt implicate în dezvoltarea melasmei, atunci medicul poate prescrie alte proceduri de diagnostic:
- coprogramă, definiția disbiozei;
- teste biochimice ale funcției hepatice;
- gastroscopie;
- examinarea cu ultrasunete a ficatului și a organelor abdominale;
- examen ginecologic la femei.
În cazuri rare, se prescrie suplimentar o biopsie a unei particule mici de piele. De regulă, acest studiu este adecvat dacă se suspectează un proces malign. De asemenea, este posibil să se efectueze un test general de sânge, studii imunologice.
Diagnostic diferentiat
Melasma trebuie distinsă de boli precum lentigo, nevul lui Becker, limfom cutanat, pseudoleucodermie cu pitiriazis versicolor, melasmă indusă de medicamente, pelagra și melanoza lui Riel. Diagnosticul diferențial este efectuat numai de un specialist, un dermatolog, deoarece devine adesea problematic să se distingă o patologie de alta. De asemenea, el află tipul melasmei și, dacă este posibil, determină cauza tulburării.
Diferențierea implică utilizarea unui dermatoscop digital și a unei lămpi speciale din lemn, un dispozitiv de diagnosticare capabil să emită lumină ultravioletă în spectrul lungimii de undă lungă.
Uneori este necesar să distingem melasma de cloasma: acestea sunt, de fapt, două concepte echivalente. Chloasma este un tip de melasma și apare adesea la femei în timpul sarcinii.
La fel ca melasma, cloasma este un exces de pigmentare într-o zonă limitată a pielii. Experții nu au decis încă utilizarea corectă a unuia sau altui concept, prin urmare sunt adesea folosiți ca sinonime.
Cine să contactați?
Tratament melasma
Regimul de tratament pentru melasma este întotdeauna complex, incluzând o serie de proceduri, recomandări și prescripții. Deoarece problema este adesea dificil de corectat, ar trebui depuse eforturi maxime pentru a o elimina, utilizând mai multe opțiuni în același timp. [16]
- Dacă apare melasma în timp ce luați medicamente hormonale, atunci acestea ar trebui anulate, dacă este posibil.
- Evitați să luați medicamente sau produse care pot crește sensibilitatea pielii la razele ultraviolete.
- Achiziționează produse de protecție solară externă de înaltă calitate, cu o gamă largă (UVB + UVA), le folosesc pentru a fi aplicate pe pielea feței și a gâtului în mod regulat, indiferent de anotimp.
- Refuzați să utilizați medicamente externe agresive pentru acnee.
- Ei analizează produsele cosmetice folosite, se consultă cu specialiști. Prezența retinoizilor, alfa hidroxi acizilor, beta hidroxi acizilor (AHA, BHA) în astfel de produse nu este de dorit.
- Menține umiditatea naturală a pielii, evitând deshidratarea care compromite apărarea naturală.
- În plus, utilizează produse cosmetice speciale care inhibă procesele de producție a melaninei, de exemplu:
- hidrochinonă (nu este permisă în timpul sarcinii și alăptării);
- koic, acid azelaic;
- corticosteroizi topici;
- medicamente retinoide topice (nu este posibil în timpul sarcinii).
- Sunt utilizate diverse proceduri de exfoliere (peeling chimic, microdermabraziune, peeling cu laser, reînnoire fracționată, diverse tehnici combinate - de exemplu, peeling laser cu suprafață cu erbiu cu reînnoire fracțională de erbiu).
- Se practică proceduri de distrugere a pigmentului - în special fotorejuvenarea (nepotrivită pentru acumulări de pigment amplasate profund).
- Proantocianidinele se iau pe cale orală.
Principalele proceduri pentru a scăpa de manifestările melasmei sunt:
|
Procedură |
Act |
Repere |
|
Proceduri de peeling |
Exfoliați stratul superficial al pielii, îndepărtând zonele pigmentate. |
Doar petele superficiale, caracteristice melasmei epidermice, ajută la eliminare. |
|
Laser și fotorejuvenare |
Distrugeți pigmentul cu un fascicul laser direct sau cu un impuls de culoare. |
Eficient chiar și cu acumulări de melanină adânc. Cu toate acestea, efectul nu durează mult: pata este restaurată parțial sau complet pe parcursul mai multor luni. |
|
Mezoterapie |
Aceasta implică injecții de mică adâncime pentru a distruge pigmentul și a suprima activitatea celulelor pigmentare. |
Procedura este medie-eficientă, dar face față cu succes sarcinii în combinație cu procedurile de peeling. |
|
Albirea cosmetică |
Implică utilizarea externă a medicamentelor cu efect mezoterapeutic. |
Efectul apare numai după câteva luni de utilizare regulată a fondurilor (mai des - de la șase luni la un an). Cele mai puternice dintre acestea conțin hidrochinonă, care poate provoca reacții alergice și inflamatorii. |
Tratamentul pentru melasma se efectuează sub supravegherea unui dermatolog-cosmetician cu experiență. De regulă, mai multe opțiuni de tratament sunt combinate simultan, deoarece experții au dovedit ineficiența monoterapiei. [17]
Cum se elimină melasma?
În cazuri ușoare, dacă pata melasmei este unică și superficială, puteți încerca să scăpați de ea într-un mod alternativ. Este adevărat, un astfel de tratament va fi pe termen lung și nimeni nu poate garanta efectul. Cu toate acestea, mulți pacienți recomandă utilizarea acestor remedii:
- Tăiați pătrunjelul mărunt, stoarceți sucul și aplicați-l pe pată, timp de aproximativ 25 de minute. În loc de suc, puteți folosi pătrunjel tocat - și anume gruelul verde rezultat. Se aplică pe zona cu probleme și se lasă timp de 20-25 de minute. Pentru a spori efectul, puțină stoarcă de lămâie poate fi adăugată la grâu sau suc. Procedura se efectuează zilnic seara, înainte de culcare.
- Faceți măști din castravete proaspăt, zilnic noaptea.
- Aplicați o felie de lămâie timp de un sfert de oră. După procedură, pielea este ștearsă cu apă curată.
- O mască este făcută din chefir, brânză de vaci acră, zer din lapte. În fiecare seară, masca se aplică aproximativ 20 de minute, după care se spală cu apă caldă și se aplică o cremă hidratantă.
Nu utilizați alcool sau soluții pe bază de alcool pe pete melasma. Toate fondurile de mai sus sunt folosite seara pentru a le spăla cu apă dimineața. Este imposibil să ieșiți afară imediat după procedură - datorită unei creșteri temporare a fotosensibilității pielii.
Medicamente
Uneori, melasma dispare de la sine - de exemplu, după normalizarea nivelurilor hormonale. Dar acest lucru nu se întâmplă întotdeauna. Produsele topice care conțin hidrochinonă sunt adesea folosite pentru a face petele mai puțin vizibile. O astfel de componentă ușurează semnificativ zona întunecată, afectează în mod direct enzima tirozinază, care joacă un rol major în procesele de producție a pigmentului. Astfel de fonduri sunt utilizate conform instrucțiunilor unui specialist. Cu toate acestea, un singur preparat cu hidrochinonă nu va fi suficient pentru a scăpa cu succes și permanent de melasmă. Specialiștii vor oferi întotdeauna pacientului o combinație de produse și proceduri, în special pentru petele persistente sau multiple.
Pe lângă hidrochinonă, sunt utilizate în mod activ medicamente cu acid azelaic, tretinoin, koic, acid lactic sau glicolic. În cazurile dificile, sunt prescrise medicamente cu corticosteroizi, precum și proceduri speciale, cum ar fi laser și peelinguri chimice. [18]
|
Gel de tretinoină |
Un analog al remediului Supatret are un număr minim de efecte secundare. Reînnoiește stratul superior al pielii, poate fi utilizat atât pentru tratamentul, cât și pentru prevenirea hiperpigmentării. Cursul de tratament nu depășește 14 săptămâni. |
|
EXPIGAȚIE DE ORVA |
Cremă antipigment fabricată în Turcia, conținând 4% hidrochinonă. Eficient pentru melasma, pistrui, post-acnee. |
|
Cremă de înălbire Vivant îngrijire a pielii |
Un produs conținând 2% hidrochinonă plus acid kojic și retinil propionat. Este recomandat în special pentru tratamentul melasmei legate de vârstă. |
|
Crema Melalite forte de la Abbott Laboratories |
Produsul, care conține 4% hidrochinonă, reduce sinteza pigmentară și este potrivit pentru eliminarea melasmei de orice origine. Crema se aplică zilnic noaptea, se spală dimineața și se folosește o cremă obișnuită de zi cu suficientă protecție solară. Durata tratamentului cu acest remediu nu depășește 3-4 luni. |
|
Cremă albă bio-hidrochinonă de Chantarelle |
Agent de albire cu hidrochinonă, reduce severitatea defectelor, uniformizează tonul pielii, reduce intensitatea zonelor hiperpigmentate provocate de dezechilibru hormonal, cloasma, fotoîmbătrânire. |
|
Cremă Obagi Fx C-Therapy |
Cremă cu conținut scăzut de grăsimi, are o structură ușoară. Compoziția conține vitamine: acid ascorbic și tocoferol. Se recomandă să se aplice seara și să se lase pe piele peste noapte pentru expunere pe termen lung. Este important să nu permiteți produsului să intre în contact cu membrana mucoasă a ochiului. |
Există contraindicații pentru utilizarea acestor medicamente externe:
- hipersensibilitate la oricare dintre componente;
- vârsta sub 14 ani;
- perioada de sarcină și alăptare;
- inflamații acute ale pielii, răni, arsuri în zona de aplicare a produsului;
- rozacee.
Nu aplicați produse sub ochi sau în imediata apropiere a acestora. De asemenea, nu este de dorit să folosiți crema lângă buze. [19]
Unul dintre principalele efecte secundare ale acestor medicamente este uscarea excesivă a pielii în zona de aplicare. Dacă se întâmplă acest lucru, atunci este necesar să se revizuiască cantitatea și frecvența de utilizare a produsului. Unii pacienți observă că uscăciunea dispare de la sine cu utilizarea regulată a acestor medicamente. În plus, puteți aplica creme hidratante, alternând cu aplicarea de medicamente.
Profilaxie
Principala metodă de prevenire a dezvoltării melasmei este considerată a fi protecția pielii împotriva radiațiilor ultraviolete. Pentru a proteja pielea de razele solare, trebuie să utilizați în mod regulat produse de protecție solară speciale cu un SPF de 15 sau mai mult. Astfel de produse trebuie aplicate pe piele cu aproximativ o jumătate de oră înainte de contactul cu soarele și nu uitați să reînnoiți aplicația la fiecare 1,5-2,5 ore.
Alte recomandări ale experților:
- Nu este de dorit să vă aflați în lumina directă a soarelui vara, între orele 10:00 și 15:00.
- Pe vreme însorită, este necesar să acoperiți zona feței cu un capac sau panama cu o vizieră largă și să acoperiți alte părți ale corpului cu îmbrăcăminte ușoară din țesături naturale.
- Este important să mâncați corect: dieta ar trebui să conțină alimente bogate în vitamine și microelemente - de exemplu, citrice, fructe de pădure, legume, ierburi. Este recomandabil să vă reduceți consumul de cafea cât mai mult posibil, înlocuind-o cu suc proaspăt stors, ceaiuri din plante sau doar apă simplă.
- Un stil de viață activ este una dintre modalitățile de a menține echilibrul hormonal în organism. Un beneficiu și mai mare poate fi obținut din exercițiile fizice în aer liber.
- Nu trebuie să luați medicamente fără a consulta un medic, prescrieți-le singur. Există o serie de medicamente care pot spori pigmentarea: dacă tratamentul implică administrarea unor astfel de medicamente, atunci este necesar să se evite expunerea la lumina soarelui pe parcursul cursului de tratament, să se poarte doar haine închise.
- Nu este recomandat să vizitați deseori solarii, sau chiar mai bine să refuzați cu totul astfel de proceduri.
- Este necesar să aveți grijă de piele zilnic, pentru a preveni dezvoltarea proceselor inflamatorii, care vor preveni apariția petelor postinflamatorii.
Prognoză
Dacă abordăm tratamentul melasmei în mod competent și cuprinzător, atunci prognosticul poate fi numit favorabil. Pentru o vindecare rapidă, este foarte important să aflați cauza bolii și să încercați să o eliminați și apoi să treceți la o soluție cosmetică a problemei.
Dificultățile cu tratamentul pot apărea dacă este imposibil să se determine originea melasmei, dacă prescripțiile medicului nu sunt respectate. Unele cazuri de lipsă de efect al tratamentului sunt, de asemenea, asociate cu caracteristicile individuale ale corpului pacientului. Cu toate acestea, în majoritatea cazurilor, patologia este vindecabilă.
Este demn de remarcat faptul că melasma este îndepărtată foarte încet. Eliminarea completă a problemei este posibilă numai la fiecare al treilea pacient, deoarece, în multe cazuri, chiar și după o remisie stabilă, apare o recidivă a patologiei în timp. Reaparitia spotului este de cele mai multe ori asociata cu radiatiile ultraviolete sau cu o schimbare brusca a echilibrului hormonal.

