Expert medical al articolului
Noile publicații
Tipuri și etape ale streptodermiei la copii
Ultima examinare: 07.07.2025

Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
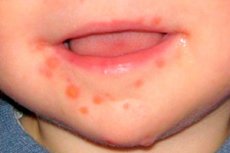
Streptodermia la copii are o serie de caracteristici. Este o boală de piele de origine bacteriană, în care apare o erupție cutanată pe piele, care apoi se poate transforma în răni supurante și poate provoca supurări. În cazuri deosebit de grave, pot apărea ulcere și eroziuni la suprafața pielii. [ 1 ] Boala este tratată timp de destul de mult timp. Principala metodă de tratament este terapia cu antibiotice. Când apar primele semne ale bolii, trebuie să consultați un medic cât mai curând posibil, care va selecta tratamentul optim. [ 2 ] Cu cât tratamentul începe mai repede, cu atât sunt mai mari șansele de recuperare completă.
Streptodermie la copii pe cap, față, bărbie, în spatele urechii
Streptodermia este destul de frecventă la copii și poate fi localizată aproape oriunde: pe cap, pe față, pe bărbie, în spatele urechii. [ 3 ] Pentru a scăpa de boală, este necesar un tratament adecvat. Deoarece streptodermia este o boală de origine bacteriană, baza tratamentului este terapia cu antibiotice.
Având în vedere că o boală bacteriană se poate dezvolta doar pe fondul unei imunități reduse și al unei microflore perturbate, poate fi necesară imunocorecția. Pentru a face acest lucru, trebuie să contactați un imunolog, să vă supuneți unui examen și numai după aceea, dacă este necesar, să prescrieți tratamentul adecvat. În niciun caz nu trebuie să vă prescrieți medicamente pentru sistemul imunitar, deoarece este necesar să examinați starea imună a persoanei și, pe baza analizei principalilor indicatori imunologici, să selectați tratamentul adecvat.
Este important de luat în considerare faptul că alegerea incorectă a unui remediu poate avea efecte adverse grave. O imunitate excesiv de activă și crescută este la fel de rea ca o imunitate redusă. Odată cu creșterea imunității, se dezvoltă agresivitatea autoimună, în care complexele imune și anticorpii atacă celulele și țesuturile organismului, provocând reacții distructive corespunzătoare. Un exemplu de boală autoimună este lupusul eritematos sistemic, reumatismul, artrita și diverse boli de sânge. [ 4 ], [ 5 ] Odată cu creșterea imunității, riscul de a dezvolta leucemie și neoplasme maligne crește semnificativ.
De asemenea, este necesară normalizarea microflorei, deoarece o scădere a rezistenței la colonizare și a proprietăților protectoare ale membranelor mucoase contribuie, de asemenea, la progresia bolii și la dezvoltarea recidivelor. Adesea se prescrie un tratament complex: terapie cu antibiotice, agenți antifungici, imunomodulatori, probiotice.
Streptodermie în nas, sub nas
Apariția streptodermei oriunde, chiar și în nas sau sub nas, este un semn al unei infecții bacteriene sau, mai precis, streptococice. Singura metodă de tratare a unei infecții bacteriene este terapia antibacteriană, efectuată conform unei scheme special selectate. Se utilizează atât terapia locală, cât și cea sistemică (medicamentele se administrează pe cale orală).
În ciuda faptului că alegerea unuia sau altuia antibiotic depinde de o serie de factori, inclusiv numărul de microorganisme detectate, este mai bine să se aleagă antibiotice cu spectru îngust. Aceste antibiotice sunt destinate în mod specific infecției streptococice, care este cauza streptodermiei.
Însă uneori există cazuri de infecție combinată (infecție mixtă), în care o altă infecție se alătură infecției streptococice, care este cea principală. Acestea pot fi orice microorganisme, atât gram-pozitive, cât și gram-negative. [ 6 ] Prin urmare, se recomandă efectuarea mai întâi a unei analize preliminare a sensibilității la antibiotice. Dacă, pe lângă infecția streptococică, este prezentă și altă microfloră în cantități patologice, se prescriu agenți universali care acționează fără a ține cont de specificul microflorei. Acestea sunt adesea antibiotice cu spectru larg (pot avea atât efecte bacteriostatice, cât și bactericide).
Streptodermie în gură
Cazurile de dezvoltare a streptodermei în gură sunt rare, însă nu sunt excluse. Adesea, aceasta indică o imunitate redusă și tulburări ale microflorei: disbacterioză, disbioză. O afecțiune similară poate fi observată la sugarii a căror imunitate nu este încă complet formată, microflora fiind în stadiul de formare. [ 7 ] Acest lucru se observă și la copiii slăbiți, la copiii care sunt adesea bolnavi, la cei care au fost în contact cu copii bolnavi, precum și după terapia cu antibiotice, boli infecțioase sau somatice severe.
Principalul tratament îl reprezintă agenții antibacterieni locali pentru irigarea cavității bucale: miramistin, stop-angin, neomicină, bioporox, ingalipt, soluție Lugol și altele. Antibioticele sunt neapărat prescrise intern. Antibioticele cu spectru îngust sunt selectate după ce agentul cauzal al bolii a fost identificat cu exactitate (s-a confirmat că este într-adevăr streptodermie cauzată de o infecție streptococică, o infecție complexă, infecția mixtă a fost exclusă). Acest lucru se datorează faptului că antibioticele cu spectru îngust au un efect țintit asupra bacteriilor, le distrug și ameliorează procesul inflamator. Acestea acționează precis, în mod specific, asupra microorganismului care este cauza bolii. Dar dacă cauza este un alt microorganism sau un complex al acestora, antibioticul va fi ineficient. Problema este, de asemenea, că un astfel de tratament nu numai că nu va da rezultate, dar va provoca și efecte secundare, creând o povară suplimentară asupra organismului unui copil deja slăbit. Prin urmare, înainte de a prescrie tratamentul, trebuie să consultați un medic și să efectuați un examen bacteriologic cu o analiză a sensibilității la antibiotice a tulpinilor izolate de microorganisme.
Streptodermie pe buze
Dezvoltarea streptodermei pe buzele unui copil este unul dintre principalele semne ale unei imunități slăbite. Acest lucru se observă cel mai adesea după terapia cu antibiotice, după o boală lungă, dacă copilul a avut o răceală, o infecție sau o boală somatică sau o intervenție chirurgicală. Acest lucru se observă adesea după externarea din spital sau din spitalul de zi, deoarece copilul ar fi putut contracta o infecție spitalicească.
Adesea, când streptoderma apare pe buzele copiilor, terapia standard cu antibiotice nu este suficientă. Poate fi necesar un tratament suplimentar. De exemplu, atunci când se utilizează anumite medicamente, pot fi necesare medicamente suplimentare, cum ar fi:
- prebiotice (medicamente care conțin componente și metaboliți care stimulează creșterea și reproducerea microflorei normale a copilului);
- probiotice (medicamente care vizează restabilirea microflorei normale),
- hepatoprotectoare (medicamente care oferă protecție ficatului împotriva efectelor adverse ale medicamentelor);
- uroprotectoare (medicamente care vizează protejarea rinichilor și a tractului urinar).
În cazuri deosebit de severe, terapia complexă este reprezentată atât de agenți antifungici, cât și de antibiotice. Schema de tratament poate include, de asemenea, imunomodulatori (imunostimulanți), probiotice, prebiotice și agenți de terapie simptomatică. Dar astfel de prescripții trebuie făcute numai de un medic cu calificări corespunzătoare (imunolog, bacteriolog).
Streptodermia în ochii copiilor
Streptodermia la copii poate apărea și pe ochi. Aceasta se observă în special la sugari, precum și la copiii slăbiți care sunt adesea bolnavi, la copiii care au suferit recent de boli infecțioase și somatice severe. Factorii de risc trebuie, de asemenea, luați în considerare. Dacă un copil are boli oculare cronice sau suferă adesea de boli oftalmologice, acesta se încadrează automat în grupul de risc. În primul rând, grupul de risc pentru dezvoltarea streptodermiei la nivelul ochilor include copiii care au antecedente de leziuni, intervenții chirurgicale la nivelul ochilor. Factorii de risc includ diverse focare de infecție în organism (infecție virală persistentă, paraziți, acarieni ai pielii, infecție fungică). Acest lucru se datorează faptului că toate aceste microorganisme pot pătrunde în ochi și pot provoca acolo un proces inflamator, purulent. Streptodermia oculară se poate dezvolta la copiii care poartă lentile de contact, deoarece atunci când ochiul și cristalinul intră în contact, se formează un mediu fără oxigen, în care se creează condiții optime pentru reproducerea microorganismelor. În primul rând, se dezvoltă streptococul, ceea ce duce la dezvoltarea streptodermiei. [ 8 ]
Streptodermia oculară se poate dezvolta și la nou-născuți, deoarece microflora lor nu este încă complet formată. De asemenea, este necesar să se țină cont de faptul că ochiul unui nou-născut se află în stadiul de adaptare la noile condiții, se confruntă cu un stres crescut și, în consecință, riscul de a contracta o infecție bacteriană crește brusc.
Factorii predispozanți includ toate bolile în care fondul biochimic și hormonal este perturbat, iar imunitatea este redusă.
Streptodermia pe corpul copilului
Streptodermia poate fi observată pe corpul copilului la aproape orice vârstă. Afectează atât nou-născuții, cât și copiii de vârstă școlară și adolescenți. Fără tratament, streptodermia pe corpul copilului progresează rapid și se poate dezvolta în ulcere și eroziuni persistente. Prin urmare, tratamentul trebuie început cât mai curând posibil.
Streptodermia este o boală bacteriană cauzată de bacterii din genul Streptococcus. Cel mai adesea, este vorba de pioderma streptococcică, care afectează pielea unei persoane. Procesul bacterian implică dezvoltarea unui proces infecțios și inflamator. Scăderea imunității poate fi considerată principalul mecanism care contribuie la formarea unui proces inflamator și infecțios. În consecință, o scădere a imunității duce inevitabil la o încălcare a microflorei. Activitatea mecanismelor de protecție și compensare scade și apar dezechilibre hormonale. [ 9 ]
Procesul este susținut de dezvoltarea și menținerea activă a procesului inflamator: elementele celulare, celulele imunocompetente, migrează activ către locul infecției, activând imunitatea locală. În această perioadă, temperatura corpului poate crește.
Principalul tratament pentru streptodermie este terapia cu antibiotice. Medicamentul trebuie selectat exclusiv de către un medic, pe baza nu numai a tabloului clinic, ci și a rezultatelor testelor de laborator. Tratamentul durează de obicei cel puțin 10-15 zile. În niciun caz tratamentul nu trebuie întrerupt mai devreme, chiar și în absența simptomelor bolii. Acest lucru poate duce la dezvoltarea unei recidive, precum și la rezistența microflorei (dezvoltarea rezistenței). Streptodermia la copii necesită adesea tratament suplimentar: probiotice, imunomodulatoare, medicamente antiinflamatoare și antialergice. Toate aceste medicamente trebuie prescrise exclusiv de către specialiști în profilul relevant.
Streptodermie la copii pe mâini, umăr, degete
Particularitatea streptodermiei la copii este că poate apărea oriunde: pe brațe, umeri, degete. Oriunde copilul prezintă semne ale acestei boli, acest lucru indică o încălcare a microflorei și o imunitate redusă. Cu o imunitate locală dezvoltată normal și păstrarea microbiocenozelor normale, streptodermia nu se poate dezvolta (cel puțin, șansele sunt minime). Acest lucru se datorează faptului că straturile superficiale ale pielii produc substanțe speciale care au un efect protector asupra organismului. Din această cauză, toate microorganismele patogene, inclusiv streptococul, care este agentul cauzator al streptodermiei, mor. Microflora normală oferă rezistență la colonizare a membranelor mucoase și a pielii. Datorită acestei proprietăți, reprezentanții microflorei normale înlocuiesc microflora patogenă și nu permit absorbția și multiplicarea agenților patogeni pe piele.
Dacă se detectează semne de streptodermie, primul lucru de făcut este să contactați un medic pediatru sau un dermatolog. După ce s-a pus un diagnostic precis, s-a determinat tipul de bacterii și caracteristicile lor cantitative, se prescrie un tratament adecvat. Tratamentul este standard - terapia cu antibiotice. Alte tipuri de terapie antibacteriană sunt utilizate mai rar. Se utilizează diverse grupuri de antibiotice. Uneori este recomandabil să se efectueze un tratament complex, care va include agenți antiparazitari sau antifungici, antibiotice, imunomodulatori. După terminarea tratamentului, se prescriu probiotice sau prebiotice. Dar tratamentul complex este prescris numai după o examinare completă a copilului. În special, este necesară o consultație cu un imunolog, dermatolog, bacteriolog (specialist în infecții). În prezența unei patologii concomitente, poate fi necesară o consultație suplimentară cu un specialist adecvat, de exemplu, un gastroenterolog în prezența bolilor gastrointestinale, un alergolog în prezența bolilor alergice în anamneză. Este important să înțelegeți că automedicația nu trebuie efectuată niciodată; toate prescripțiile trebuie făcute exclusiv de către un medic.
De asemenea, este necesar să se consulte periodic un medic în timpul tratamentului în sine. Acest lucru se datorează faptului că poate fi necesară ajustarea tratamentului prescris. Este important să se monitorizeze rezultatele în dinamică, să se evalueze eficacitatea fiecărei etape a tratamentului pentru a preveni formarea de noi focare de infecție, a preveni răspândirea infecției în organism. Pentru aceasta, pe lângă medicamentele antibacteriene, se utilizează adesea antiinflamatoare și analgezice. Se utilizează adesea și metode alternative de tratament, dar acestea sunt întotdeauna utilizate exclusiv ca parte a unui tratament complex. Se utilizează adesea decocturi și infuzii din plante.
Streptodermie pe picior
Streptodermia poate afecta aproape orice parte a corpului. Adesea, puteți observa streptodermie pe picior. Tratamentul în acest caz nu este aproape diferit de tratamentul streptodermiei localizate pe față, mâini, corp. Dacă boala afectează partea inferioară a piciorului, inclusiv tibia, articulația gleznei, laba piciorului, puteți folosi băi de picioare. Ca bază, puteți utiliza atât decocturi din plante, cât și medicamente special preparate.
Pentru a efectua o baie terapeutică pentru picioare, trebuie să pregătiți un recipient pentru apă, un prosop și șosete calde (de preferință din lână naturală). Mai întâi, preparați un decoct, o infuzie sau o suspensie în care se va efectua procedura. Farmacia comercializează produse speciale pentru băi terapeutice pentru picioare în cazul bolilor bacteriene și fungice ale pielii. Acestea se prepară strict conform instrucțiunilor. De asemenea, pentru streptodermie la nivelul piciorului, puteți prepara singuri un produs pentru baie, acasă. Acestea se prepară din plante antiinflamatorii și antiseptice: mușețel, gălbenele, urzică, stevie, tei, zmeură, mentă, frunze de coacăze. [ 10 ]
Se recomandă aburirea picioarelor seara, înainte de culcare. Momentul optim este între orele 21:00 și 22:00, deoarece acesta este momentul în care reflexele de protecție ale organismului sunt cel mai activate și potențialul său de recuperare crește. Apa trebuie să fie fierbinte, dar nu opăritoare. Copilul trebuie să se simtă confortabil în timpul procedurii. Durata procedurii este de 15-20 de minute. Trebuie ținut cont de faptul că băile sunt contraindicate la temperatura corpului ridicată. De asemenea, nu se recomandă efectuarea procedurii dacă aveți nasul înfundat, o răceală sau o altă boală în faza acută sau probleme cu sistemul cardiovascular. După procedură, trebuie să vă tamponați piciorul cu un prosop, dar nu îl frecați. Apoi, trebuie să vă puneți șosete calde și să vă culcați. În pat, puteți bea ceai fierbinte cu miere sau gem. După câteva ore, puteți aplica un unguent medicinal prescris de un medic.
Streptodermie pe fund
Cel mai adesea, streptodermia pe fund apare la copiii din primii trei ani de viață din cauza imaturității microflorei, a imunității insuficiente. Se observă la copiii care poartă scutece, scutece. Acumularea de fecale în scutec, un anumit nivel de umiditate, o temperatură corespunzătoare temperaturii corpului copilului sunt condiții ideale pentru dezvoltarea microflorei bacteriene, inclusiv a streptococului.
Etape
Există 4 etape de dezvoltare a streptodermei.
- Prima etapă – de la formarea unei vezicule umplute cu conținut purulent sau seros până la ruperea și fisurarea acesteia.
- A doua etapă începe după ce vezicula a explodat. Se caracterizează prin formarea de ulcere și eroziuni pe suprafața pielii, dezvoltarea unui proces inflamator și infecțios.
- A treia etapă este vindecarea. Începe atunci când crustele încep să apară pe piele în loc de eroziuni și ulcere.
- A patra etapă este epitelizarea completă, vindecarea. Crustele cad. De regulă, nu există urme sau cicatrici. Dacă este tratată incorect, boala poate deveni cronică.
Formulare
Există streptodermie acută și cronică, precum și uscată și umedă. Separat, există fisură labială streptococică. În streptodermia acută, boala apare într-o formă acută: începe brusc, apare o bășică umplută cu lichid, care apoi se fisurează în 1-2 zile și se formează eroziuni și ulcere care nu se vindecă mult timp. Procesul poate fi dureros, însoțit de febră, intoxicație, slăbiciune și letargie.
Forma cronică se caracterizează prin faptul că boala progresează lent și pentru o perioadă lungă de timp. Nu se produce o recuperare completă, exacerbările afecțiunii apar primăvara și toamna. De obicei, începe cu o veziculă flască, cu pereți subțiri, care poate persista 4-5 zile și apoi se sparge. În locul acesteia apar mici eroziuni sau ulcere.
Forma uscată se caracterizează prin faptul că, după spargerea veziculei, se formează eroziuni ale pielii, dar acestea sunt uscate. În forma umedă, eroziunile sunt umede, iar la suprafața lor se observă constant lichid seros. În eroziunea uscată, de regulă, în jurul plăgii se formează zone uscate de piele. Se pot observa fisuri.
În cazul buzelor crăpate de streptococ, colțurile buzelor se crapă și apar mici ulcerații pe ele.
În cazuri rare, copiii dezvoltă streptodermie uscată, care se dezvoltă adesea pe fondul unei reacții alergice sau al unei uscăciuni crescute a pielii. Forma uscată este mai ușoară, se răspândește mai puțin în tot corpul, dar poate fi însoțită de crăpături ale pielii.
Tratament streptodermie la un copil
Pentru a vindeca streptoderma de pe fund, este necesară respectarea cu strictețe a igienei personale. De asemenea, este necesar un tratament obligatoriu - terapie cu antibiotice, tratament complex.
Mulți medici nu recomandă îmbăierea în apă pentru streptodermie. Pielea trebuie tratată cu șervețele umede speciale pentru copii. Compresele pot fi aplicate direct pe zona afectată. Compresele din plante trebuie să fie antibacteriene. [ 11 ], [ 12 ], [ 13 ] Acestea pot fi achiziționate de la farmacie sau preparate acasă. Pentru a face acest lucru, puteți folosi rețeta de mai jos.
- Rețeta nr. 1.
Adăugați o lingură de cafea, frunze și cârcei de căpșuni și oregano într-un pahar cu ulei vegetal preîncălzit. Amestecați totul bine, acoperiți bine cu un capac și lăsați timp de 30-40 de minute. Aplicați pe zonele afectate sub formă de compresă de 2-4 ori pe zi.
- Rețeta nr. 2.
Pudra de coacăze și frunze de sunătoare se toarnă într-un pahar cu vodcă (proporțiile aproximative sunt de 5 grame din fiecare pudră la 50 de grame de vodcă). Se amestecă bine, se aplică pe zonele afectate timp de 10-15 minute, apoi se clătește cu o cârpă umedă. Se recomandă efectuarea procedurii seara, înainte de culcare. Apoi, se merge la culcare, acoperit cu o pătură caldă, și se doarme până dimineața. Cura tratamentului este de 14-21 de zile.
- Rețeta nr. 3.
Tinctura de Eleutherococcus, Leuzea și Rhodiola rosea se amestecă în proporție de 1:2:1, apoi se toarnă cu un pahar de lapte (de preferință copt), se aduce la fierbere și se lasă deoparte. Se lasă la infuzat cel puțin 2-3 ore. Se aplică pe zonele afectate și se bea și o lingură de trei ori pe zi.
- Rețeta nr. 4.
Pentru preparare, luați miere și unt (aproximativ 50 de grame fiecare), topiți-le într-o baie de apă, adăugați 2-3 picături de uleiuri esențiale de chiparos, anason, salvie, lăsați să acționeze cel puțin 2-3 ore. Aplicați un strat subțire pe zonele afectate de 2-3 ori pe zi, timp de o lună.
- Rețeta nr. 5.
Luați părți egale de măceșe, stafide și flori de tei zdrobite. Luați aproximativ 2-3 linguri din fiecare componentă, adăugați 300 ml de apă clocotită, amestecați și lăsați cel puțin 1,5-2 ore. Beți 100 ml pe zi, adăugând o treime de linguriță de miere înainte de administrare. Aplicați extern dimineața și seara - aplicați pe zonele afectate sub formă de compresă. Cura tratamentului este de 28 de zile.
- Rețeta nr. 6.
Ca bază, luați aproximativ 250-300 ml de ulei de cătină. Apoi adăugați aproximativ o lingură din următoarele componente: frunze de zmeură zdrobite, mentă, rădăcină de lemn dulce. Amestecați, lăsați cel puțin o oră. Aplicați un strat subțire pe zonele afectate.
- Rețeta nr. 7.
Adăugați sare (1 linguriță), făină (2 linguri) și suc de aloe vera (50-100 ml) în laptele încălzit (250 ml). Fierbeți timp de 2-3 minute la foc mic. Aplicați pe zona din jurul zonelor afectate înainte de culcare. Precauție: nu aplicați direct pe zonele afectate.
Pentru streptodermia uscată, copiilor li se prescriu adesea emoliente și agenți de vindecare a rănilor. Să ne uităm la câteva rețete de medicină populară care pot fi folosite pentru a trata streptodermia uscată la copii.
- Rețeta nr. 1.
Cu aproximativ 30 de minute înainte de a lua decoctul din plante enumerate mai jos, se recomandă spălarea zonei afectate a pielii cu un decoct de plantain, care are proprietăți bactericide. Apoi, după 30 de minute, se recomandă aplicarea unei comprese din următorul decoct: măceșe, afine roșii, frunze de urzică (aproximativ o lingură din fiecare componentă) într-un pahar cu apă fierbinte. Compresa se aplică timp de 30-40 de minute. După scoaterea compresei, trebuie să ungeți zona afectată cu o cremă emolientă. Crema obișnuită pentru bebeluși, vaselină sau glicerină sunt suficiente.
- Rețeta nr. 2.
Adăugați o lingură de măceșe, coacăze negre și fructe de sorbuș într-un pahar cu ulei vegetal preîncălzit. Amestecați totul bine, acoperiți bine cu un capac și lăsați timp de 30-40 de minute. Aplicați un strat subțire pe piele de 2-4 ori pe zi.
- Rețeta nr. 3.
Fructele de sorbuș și frunzele de urzică zdrobite se toarnă cu 250 ml de vin roșu (proporțiile aproximative sunt de 15 grame din fiecare produs la 250 ml de vin). Se amestecă bine și se dau copilului 2-3 ml să bea. Se recomandă băutura seara, înainte de culcare. Apoi se merge la culcare, acoperit cu o pătură caldă, și se doarme până dimineața. Cura tratamentului este de 15 zile. Crește imunitatea și rezistența organismului.
- Rețeta nr. 4.
Amestecați măceșele și coacăzele negre în proporție de 1:2, apoi turnați peste ele un pahar cu apă clocotită. Lăsați la infuzat cel puțin 20-30 de minute. Beți în 2 doze - dimineața, apoi după 3-4 ore. Puteți adăuga miere după gust. Se recomandă băutura caldă. Crește imunitatea, accelerează procesul de recuperare. Cura tratamentului este de 28 de zile.
Использованная литература

