Expert medical al articolului
Noile publicații
Tipuri de pleuropneumonie
Ultima examinare: 04.07.2025

Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
Pneumonia se clasifică în funcție de gradul de afectare pulmonară. Dacă procesul inflamator afectează doar lobii, fără a se extinde la vase și alveole, atunci vorbim despre pleuropneumonie, sau pneumonie lobară - o boală infecțioasă ce poate fi cauzată de virusuri, microbi sau ciuperci. La rândul lor, există diferite tipuri de pleuropneumonie, care pot fi identificate doar de un medic specialist.
Astăzi, există o serie de pleuropneumonii care diferă prin anumite caracteristici. O astfel de clasificare este necesară, în primul rând, pentru alegerea optimă a tratamentului bolii.
Formulare
Împărțirea diferitelor tipuri de pleuropneumonie se bazează pe semne clinice, etiologice și de altă natură. De exemplu, se disting pleuropneumonia aspirativă, posttraumatică, postoperatorie, precum și virală, bacteriană, fungică etc. Să luăm în considerare principalele tipuri de pleuropneumonie, caracteristicile și caracteristicile lor principale.
Pleuropneumonia infecțioasă
Multe tipuri de pleuropneumonie diferă în funcție de agentul infecțios. Identificarea infecției este obligatorie, deoarece regimul de tratament, metodele și medicamentele utilizate depind de aceasta. Pleuropneumonia infecțioasă se clasifică după cum urmează:
- Pleuropneumonia virală este cauzată de virusuri și poate fi o complicație a tratamentului necorespunzător sau a netratării gripei sau a infecțiilor virale respiratorii acute. Mai rar, este o infecție primară. Este dificil din punct de vedere diagnostic să se identifice virusul în pleuropneumonie, așa că cel mai adesea se prescriu pentru tratament agenți antivirali cu un spectru larg de activitate, precum și diverse medicamente simptomatice.
- Pneumonia cu Mycoplasma apare după ce un tip special de microorganism numit micoplasmă pătrunde în țesutul pulmonar. Această boală este cel mai adesea înregistrată în copilărie și adolescență. Poate evolua latent, fără simptome specifice, dar răspunde bine la tratamentul cu medicamente antibacteriene.
- Pneumonia fungică și pleuropneumonia pot fi cauzate de diverse tipuri de infecții, inclusiv agenți patogeni fungici. Pleuropneumonia fungică este diagnosticată numai după un diagnostic complet, deoarece simptomele clinice ale acestui tip de boală sunt de obicei rare, semnele sunt neclare și neclare și adesea nu corespund manifestărilor clasice ale deteriorării microbiene. Boala poate fi cauzată de ciuperci de mucegai, Candida, ciuperci dimorfice endemice, pneumociste. Cel mai adesea, „vinovatul” este Candida albicans, precum și aspergilii sau pneumocistele - adică o infecție concentrată pe țesutul pulmonar. Agenții patogeni pot pătrunde în sistemul respirator atât din focare externe, cât și din alte focare micotice prezente în corpul uman. De exemplu, Candida este o componentă permanentă a microbiocenozei pielii și mucoase, dar în anumite circumstanțe poate fi activată și deveni patogenă: ca urmare, se dezvoltă pneumomicoza. Tratamentul pentru infecția fungică la nivelul plămânilor este pe termen lung, utilizând un tratament antifungic puternic.
- Pleuropneumonia actinobacilozică este cauzată de Actinobacillus, un bastonaș pleomorf gram-negativ care formează o capsulă. Această boală afectează doar rumegătoarele: bovine, porcine și, mai rar, ovine. Alte animale și oameni sunt imuni la infecție și nu se îmbolnăvesc. Anterior, înainte de 1983, boala se numea „pleuropneumonia hemophilus”: în prezent, acest termen este considerat învechit, deoarece agentul patogen, care anterior era clasificat ca aparținând genului Haemophilus, a fost mutat acum în genul Actinobacillus.
Un alt termen predominant veterinar este „pleuropneumonie contagioasă”. Aceasta se referă la o formă deosebit de contagioasă de pneumonie, care se transmite ușor de la un animal la altul, provocând o boală răspândită. Agentul cauzal este de obicei Mycoplasma mucoides. Animalele care s-au recuperat după pleuropneumonia contagioasă devin imune la infecție.
Pleuropneumonie abcesantă
Când vorbim despre pleuropneumonie abcesantă, ne referim la prezența focarelor de distrugere purulentă-necrotică infecțioasă a plămânului. Acestea sunt multiple zone purulent-necrotice de degradare a țesuturilor și nu există o graniță clară cu țesutul pulmonar sănătos. Datorită prezenței proceselor distructive caracteristice, mulți specialiști numesc această boală termenul de „pleuropneumonie distructivă”.
În plămâni se formează zone de topire a țesuturilor de tip confluent. Principalul agent cauzator al patologiei este considerat a fi Staphylococcus aureus, dar există și leziuni cauzate de Klebsiella și alte enterobacterii, precum și de streptococul hemolitic, pneumococul și microbii anaerobi.
Cea mai frecventă cauză a dezvoltării pleuropneumoniei abcesante este considerată a fi aspirația secrețiilor orofaringiene și prezența focarelor de infecție purulentă în interiorul corpului, adiacente vaselor limfatice și sanguine.
Simptomele bolii sunt similare cu cele ale pneumoniei totale.
Pleuropneumonia dobândită în comunitate
Pleuropneumonia dobândită în comunitate este unul dintre tipurile de procese pulmonare inflamatorii în care agentul infecțios pătrunde în sistemul respirator în afara unui spital sau a altei instituții medicale și de prevenție. Această formă de pleuropneumonie poate fi bacteriană sau virală, iar calea de transmitere este pe calea aerului.
La majoritatea pacienților, reacția inflamatorie este declanșată după o infecție virală respiratorie acută netratată sau o infecție gripală, traheită sau bronșită.
Agentul patogen pătrunde în plămâni pe cale descendentă – din tractul respirator superior. Dacă apărarea imună este slăbită, devine dificil pentru organism să depășească noile focare inflamatorii. Drept urmare, infecția se instalează în țesutul pulmonar și se dezvoltă pleuropneumonia acută.
Adesea, pacienții cu pleuropneumonie dobândită în comunitate au deja diverse procese respiratorii cronice, cum ar fi bronșita cronică. Boala devine activă atunci când se creează anumite condiții, când sistemul imunitar este slăbit. Dacă tratamentul este amânat sau ignorat, se poate dezvolta pleuropneumonia.
Pneumonie hipostatică
O formă specială a bolii este pleuropneumonia hipostatică, care este predominant secundară. Cel mai adesea, boala se dezvoltă ca urmare a stagnării prelungite a circulației sanguine în sistemul circulator mic, care ar trebui să asigure trofismul țesutului pulmonar. Fluxul sanguin afectat duce la acumularea de produse de intoxicație în plămâni. Se formează spută vâscoasă, în care se înmulțesc activ microorganismele - de obicei streptococi și stafilococi, ceea ce provoacă un nou proces inflamator.
Pleuropneumonia hipostatică sau congestivă apare de obicei la pacienții care au stat întinși mult timp și nu se pot mișca și duce o viață normală din cauza unor leziuni sau patologii somatice. Astfel, bolile primare pot fi infarctele miocardice, accidentele vasculare cerebrale, diabetul, oncopatologiile etc. O poziție orizontală prelungită agravează fluxul sanguin și provoacă congestie tisulară.
Tipuri de pleuropneumonie în funcție de extinderea leziunii
Plămânul drept este împărțit în trei lobi, cel stâng – în doi lobi. La rândul său, fiecare lob este împărțit în segmente – zone parenchimatoase ventilate de o bronhie segmentară și o anumită ramură a arterei pulmonare.
Când reacția inflamatorie este localizată într-un lob pulmonar, se numește pleuropneumonie lobară, iar în ambii lobi se numește pleuropneumonie bilobară. Se disting, de asemenea, pleuropneumonie lobară unilaterală și bilaterală. Tabloul clinic și măsurile de tratament sunt similare cu cele ale altor tipuri ale bolii.
În plus, specialiștii au identificat următoarele tipuri de patologie lobară:
- pleuropneumonie segmentară – caracterizată prin afectarea unui segment al lobului pulmonar;
- pleuropneumonie polisegmentară - indică afectarea mai multor segmente lobare simultan;
- Pleuropneumonia lobului superior poate fi fie dreaptă, fie stângă și indică o afectare a lobului superior al plămânului;
- Pleuropneumonia lobului inferior poate fi, de asemenea, dreaptă sau stângă, în funcție de localizarea procesului patologic;
- Pleuropneumonia lobului mijlociu este un proces inflamator în lobul mijlociu al plămânului drept (în plămânul stâng lobul mijlociu este absent);
- totală – apare cu afectarea întregului câmp pulmonar (toți lobii atât ai plămânului drept, cât și ai celui stâng);
- pleuropneumonie subtotală - pentru această formă, este tipică afectarea ambilor lobi ai unui plămân;
- pleuropneumonia focală indică o localizare clară a focarului inflamator, fără a se răspândi la țesuturile din apropiere;
- Pleuropneumonia subpleurală este un proces inflamator localizat în regiunea subpleurală a plămânului;
- pleuropneumonia bazală - caracterizată printr-o reacție inflamatorie în partea inferioară a plămânului.
Această clasificare se bazează pe amploarea reacției inflamatorii. Severitatea simptomelor depinde de extinderea leziunii: cu cât inflamația este mai extinsă, cu atât tabloul clinic este mai profund și mai viu. [ 1 ]
Pleuropneumonie confluentă
În forma confluentă de pleuropneumonie, afecțiunile dureroase afectează mai multe zone ale plămânului simultan sau chiar un lob pulmonar. Există o întârziere pronunțată în procesul de respirație pe partea afectată, iar simptomele insuficienței respiratorii (dificultăți de respirație, cianoză) cresc.
Pleuropneumonia confluentă se caracterizează prin modificări infiltrative, pe fondul cărora există zone de infiltrare compactate și (sau) cavități distructive. Termenul „confluent” înseamnă fuziunea mai multor sau a unor focare patologice mici în formațiuni mai mari. Având în vedere această caracteristică a dezvoltării pleuropneumoniei, aceasta este considerată de specialiști o formă relativ singulară a procesului inflamator pulmonar.
Complicații și consecințe
Dacă măsurile de tratament au fost prescrise în timp util și tratamentul în sine a fost competent, atunci cursul pleuropneumoniei își pierde de obicei ciclicitatea tipică și este întrerupt în stadiul inițial de dezvoltare.
Dacă procesul de resorbție a exudatului este perturbat, se dezvoltă complicații ale pleuropneumoniei. În unele cazuri, țesutul conjunctiv crește în focarul patologic: apare carnificarea cu ciroză pulmonară ulterioară. La unii pacienți, se observă procese purulente cu distrugerea (topirea) țesuturilor, iar pleuropneumonia se dezvoltă într-un abces sau gangrenă pulmonară.
În pleuropneumonie, există manifestări ale formei uscate de pleurezie cu stratificare fibrinoasă și formare de aderențe. Răspândirea limfogenă a infecției duce la dezvoltarea mediastinitei purulente și a pericarditei. Dacă răspândirea microbilor are loc prin sistemul circulator, atunci
Focare purulente metastatice în creier și alte organe și țesuturi: începe dezvoltarea meningitei purulente, peritonitei, endocarditei polipo-ulcerative sau ulcerative acute, artritei purulente.
Pacienții sunt adesea îngrijorați de motivul pentru care temperatura nu scade în timp ce iau antibiotice pentru pleuropneumonie: ar putea acest lucru indica dezvoltarea unor complicații? În cazul pleuropneumoniei, valorile temperaturii fluctuează de obicei între 37-38°C. În timpul terapiei cu antibiotice, temperatura ridicată poate persista timp de 2-3 zile, iar în cazul unui proces patologic bilateral - până la 10-14 zile (fără a depăși 38°C). Dacă valorile depășesc limita de 39-40°C, aceasta indică o creștere a reacției inflamatorii și pierderea capacității organismului de a combate agentul patogen. Într-o astfel de situație, medicul trebuie să revizuiască imediat tratamentul și, eventual, să schimbe antibioticul. [ 2 ]
Diagnostice pleuropneumonii
Examinarea unui pacient cu suspiciune de pleuropneumonie se efectuează conform unui plan individual întocmit de medic. De obicei, acest plan include:
Analize generale de sânge, urină, spută, biochimie sanguină (determinarea proteinelor totale, electroforeza proteinelor, determinarea conținutului de bilirubină și fibrinogen);
Cultură de spută cu determinarea sensibilității florei bacteriene la terapia antibiotică;
ECG.
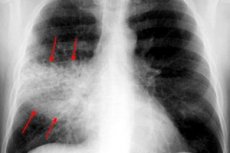
Radiografia toracică este aproape întotdeauna metoda de diagnostic de bază pentru toate tipurile de pleuropneumonie. Examinarea se efectuează în două proiecții:
- în etapa de maree înaltă se observă o intensificare și îmbogățire a tabloului pulmonar, ceea ce se explică prin hiperemia tisulară;
- gradul de transparență este normal sau ușor redus;
- există o umbră uniformă, iar rădăcina pulmonară este ușor extinsă pe partea afectată;
- dacă reacția patologică este localizată în sectorul lobului inferior, atunci se observă o excursie redusă a cupolei diafragmatice corespunzătoare;
- În timpul etapei de hepatizare, se detectează o scădere semnificativă a transparenței țesutului pulmonar (în funcție de zona afectată);
- zona afectată a plămânului are dimensiuni normale sau ușor mărită;
- intensitatea umbrei crește ușor spre periferie;
- în zonele de întunecare din mijloc se găsesc zone de iluminare;
- rădăcina pulmonară de pe partea afectată este lărgită și are o umbră uniformă;
- se observă compactarea pleurei adiacente;
- în timpul etapei de rezoluție se observă o scădere a intensității umbrei zonei alterate patologic;
- umbra fragmentată este redusă, rădăcina pulmonară este extinsă.
Dacă există o suspiciune de pleuropneumonie, este preferabil să se efectueze o radiografie completă, mai degrabă decât fluorografia standard, care este considerată o metodă preventivă mai degrabă decât terapeutică și de diagnostic. Pneumonia nu este întotdeauna corect depistată prin fluorografie, deoarece aceasta depinde atât de severitatea procesului patologic, cât și de starea și densitatea țesuturilor prin care pătrund razele X. Cu ajutorul fluorografiei, este posibil să se prevină în avans dezvoltarea pneumoniei cronice, să se protejeze împotriva unui curs atipic al procesului inflamator, însă această procedură nu permite observarea localizării inflamației și evaluarea gradului de complexitate al procesului.
Pacienților cu orice tip de pleuropneumonie li se recomandă examinarea funcției respiratorii externe și, dacă este indicat, efectuarea unei puncții pleurale.
Tomografia computerizată multispirală este indicată în următoarele cazuri:
- dacă există simptome clinice evidente de pleuropneumonie, dar nu există anomalii tipice pe imaginea cu raze X;
- dacă în timpul diagnosticării pleuropneumoniei se detectează afecțiuni atipice, cum ar fi atelectazia obstructivă, abcesul sau infarctul pulmonar;
- în cazul pleuropneumoniei recurente, dacă se detectează infiltrate patologice în aceeași zonă a plămânului;
- în caz de pleuropneumonie prelungită, dacă infiltratele patologice nu se rezolvă în decurs de o lună.
Diagnosticul instrumental suplimentar poate include bronhoscopia cu fibre optice, biopsia transtoracică și aspirația transtraheală. Prezența revărsatului pleural cu posibilitatea efectuării în siguranță a puncției pleurale este o indicație pentru examinarea lichidului pleural. [ 3 ]
În fiecare etapă a pleuropneumoniei, se efectuează auscultație obligatorie:
- în stadiul mareei, se observă slăbiciune a respirației veziculare și crepitație;
- în stadiul de hepatizare, este posibil să se audă respirație șuierătoare clară, cu bule fine, cu bronhofonie crescută;
- crepitația este prezentă și în stadiul de rezoluție.
Diagnostic diferentiat
Diferite tipuri de pleuropneumonie sunt de obicei diferențiate de bronhopneumonia tuberculoasă (pneumonia cazeoasă). Astfel de diagnostice sunt deosebit de dificile în cazurile în care pleuropneumonia afectează lobii superiori, iar tuberculoza afectează lobii inferiori: adevărul este că în stadiul inițial, tuberculoza nu se manifestă sub formă de micobacterii în spută, iar semnele clinice și radiologice ale acestor patologii sunt foarte similare. Uneori este posibil să se pună diagnosticul corect al tuberculozei dacă există un debut precoce tipic al bolii: slăbiciune precoce, transpirație crescută, oboseală constantă nemotivată. Pleuropneumonia se caracterizează printr-o dezvoltare acută a simptomelor, inclusiv o creștere bruscă a temperaturii, dureri în piept, tuse cu spută. În ceea ce privește infiltratul tuberculos, acesta diferă de pleuropneumonic prin faptul că are contururi clare.
Analizele de sânge la pacienții cu tuberculoză arată leucopenie pe fondul limfocitozei, în timp ce leucocitoza semnificativă și VSH accelerată sunt tipice pentru pleuropneumonie.
O altă confirmare a tuberculozei este considerată a fi testele la tuberculină (+).
Diverse tipuri de pleuropneumonie sunt, de asemenea, diferențiate de cancerul bronhogen și de embolia pulmonară cu ramificații mici.

