Expert medical al articolului
Noile publicații
Meningită cronică
Ultima examinare: 04.07.2025

Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
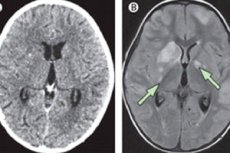
Meningita cronică este o boală inflamatorie care, spre deosebire de forma acută, se dezvoltă treptat pe parcursul a câteva săptămâni (uneori mai mult de o lună). Simptomele bolii sunt similare cu cele ale meningitei acute: pacienții prezintă dureri de cap, febră mare și uneori tulburări neurologice. Există, de asemenea, modificări patologice caracteristice în lichidul cefalorahidian.
Epidemiologie
Unul dintre cele mai pronunțate focare de meningită a avut loc în 2009 în zonele periculoase din punct de vedere epidemic din Africa de Vest – în regiunea „centurii meningitice”, situată la sud de Sahara, între Senegal și Etiopia. Focarul a afectat țări precum Nigeria, Mali, Niger: au fost înregistrate aproape 15 mii de cazuri. Astfel de focare în aceste regiuni apar în mod regulat, aproximativ la fiecare 6 ani, iar agentul cauzal al bolii este cel mai adesea infecția meningococică.
Meningita, inclusiv meningita cronică, este caracterizată de un risc destul de ridicat de deces. Deseori apar complicații, imediate și îndepărtate.
În țările europene, boala este înregistrată mult mai rar - aproximativ 1 caz la o sută de mii de locuitori. Copiii sunt mai des bolnavi (aproximativ 85% din cazuri), deși, în general, se pot îmbolnăvi persoane de orice vârstă. Meningita este deosebit de frecventă la sugari.
Patologia a fost descrisă pentru prima dată de Hipocrate. Primele focare de meningită înregistrate oficial au avut loc în secolul al XIX-lea în Elveția, America de Nord, apoi în Africa și Rusia. La acea vreme, rata mortalității bolii era de peste 90%. Această cifră a scăzut semnificativ abia după inventarea și introducerea în practică a unui vaccin specific. Descoperirea antibioticelor a contribuit, de asemenea, la reducerea mortalității. Până în secolul al XX-lea, focarele epidemice erau înregistrate din ce în ce mai rar. Dar chiar și acum, meningita acută și cronică sunt considerate boli fatale care necesită diagnostic și tratament imediat.
Cauze meningită cronică
Meningita cronică este de obicei cauzată de un agent infecțios. Printre numeroasele microorganisme diferite, cei mai comuni „vinovați” ai bolii sunt:
- micobacterii tuberculoase; [ 1 ]
- agentul cauzator al bolii Lyme (Borrelia burgdorferi);
- infecție fungică (inclusiv Cryptococcus neoformans, Cryptococcus gatti, Coccidioides immitis, Histoplasma capsulatum, blastomicete).
Micobacteriile tuberculoase pot provoca meningită cronică cu progresie rapidă. Boala se dezvoltă în timpul infecției primare a pacientului, dar la unele persoane agentul patogen rămâne în organism într-o stare „latentă”, activându-se în condiții favorabile și provocând dezvoltarea meningitei. Activarea poate apărea pe fondul administrării de medicamente care suprimă sistemul imunitar (de exemplu, imunosupresoare, medicamente chimioterapice) sau cu alte scăderi bruște ale protecției imune.
Meningita cauzată de boala Lyme poate fi acută sau cronică. Majoritatea pacienților prezintă o progresie lentă a bolii.
Infecția fungică provoacă dezvoltarea inflamației cronice a meningelui, în principal la persoanele cu imunitate slabă, care suferă de diverse afecțiuni imunodeficitare. Uneori, infecția fungică are o evoluție ondulatorie: simptomele cresc lent, apoi dispar și reapar.
Printre agenții patogeni mai puțin comuni care cauzează meningita cronică se numără:
- treponem palid; [ 2 ]
- protozoare (de exemplu, Toxoplasma gondii);
- virusuri (în special enterovirusuri).
Meningita cronică este adesea diagnosticată la pacienții infectați cu HIV, în special pe fondul infecțiilor bacteriene și fungice. [ 3 ] În plus, boala poate avea o etiologie non-infecțioasă. Astfel, meningita cronică este uneori întâlnită la pacienții cu sarcoidoză, [ 4 ] lupus eritematos sistemic, [ 5 ] artrită reumatoidă, sindrom Sjögren, boala Behcet, limfom, leucemie. [ 6 ]
Meningita cronică fungică se poate dezvolta după injectarea de corticosteroizi în spațiul epidural cu încălcarea regulilor aseptice: astfel de injecții sunt utilizate pentru ameliorarea durerii la pacienții cu radiculită. În acest caz, semnele bolii apar în decurs de câteva luni de la injectare. [ 7 ], [ 8 ]
Aspergiloza cerebrală apare la aproximativ 10-20% dintre pacienții cu boală invazivă și rezultă din răspândirea hematogenă a organismului sau din extinderea directă a rinosinuzitei.[ 9 ]
În unele cazuri, oamenii sunt diagnosticați cu meningită cronică, dar în timpul testelor nu se constată nicio infecție. Într-o astfel de situație, se vorbește despre meningită cronică idiopatică. Este demn de remarcat faptul că acest tip de boală nu răspunde bine la tratament, ci adesea dispare de la sine - are loc autovindecarea.
Factori de risc
Aproape orice patologie infecțioasă care provoacă inflamație poate deveni factor provocator în dezvoltarea meningitei cronice. Imunitatea slabă crește și mai mult riscul.
O persoană se poate infecta cu o boală infecțioasă de la o persoană bolnavă sau de la un purtător de bacterii (purtător de virus) - o persoană aparent sănătoasă, dar contagioasă pentru ceilalți. Infecția se poate transmite prin picături aeriene sau prin contact în condiții de zi cu zi - de exemplu, la utilizarea tacâmurilor comune, la sărut, precum și în timpul conviețuirii (lagăr, cazarmă, dormitor etc.).
Riscul de a dezvolta meningită cronică crește semnificativ la copiii cu apărare imunitară imatură (perioada de sugar), la persoanele care călătoresc în regiuni periculoase din punct de vedere epidemic, la pacienții cu afecțiuni imunodeficitare. Fumatul și abuzul de alcool au, de asemenea, un efect advers.
Patogeneza
Procesele toxice infecțioase joacă un rol principal în mecanismul patogenetic al dezvoltării meningitei cronice. Acestea sunt cauzate de bacteriemie pe scară largă, cu degradare bacteriană pronunțată și eliberare de produse toxice în sânge. Expunerea la endotoxine este cauzată de eliberarea de toxine din pereții celulari ai agentului patogen, ceea ce implică o încălcare a hemodinamicii, a microcirculației și duce la tulburări metabolice intense: deficitul de oxigen și acidoza cresc treptat, hipokaliemia se agravează. Sistemele de coagulare și anticoagulare ale sângelui suferă. În prima etapă a procesului patologic, se observă hipercoagulare cu o creștere a nivelului de fibrinogen și alți factori de coagulare, iar în a doua etapă, fibrina se elimină în vasele mici, formându-se cheaguri de sânge. Odată cu scăderea suplimentară a nivelului de fibrinogen din sânge, crește probabilitatea hemoragiilor, sângerărilor în diverse organe și țesuturi ale corpului.
Pătrunderea agentului patogen în membranele creierului inițiază dezvoltarea simptomelor și a tabloului patomorfologic al meningitei cronice. La început, procesul inflamator afectează membranele moi și arahnoide, apoi se poate răspândi la substanța cerebrală. Tipul de inflamație este predominant seros, iar în absența tratamentului se transformă într-o formă purulentă. Un semn caracteristic al meningitei cronice este deteriorarea treptată a rădăcinilor spinale și a nervilor cranieni.
Simptome meningită cronică
Principalele simptome ale meningitei cronice sunt cefaleea persistentă (posibil în combinație cu tensiune în mușchii occipitali și hidrocefalie), radiculopatia cu neuropatie a nervilor cranieni, tulburări de personalitate, deteriorarea memoriei și a performanței mentale, precum și alte tulburări ale funcțiilor cognitive. Aceste manifestări pot apărea simultan sau separat una de cealaltă.
Din cauza excitației terminațiilor nervoase ale meningelui, durerea severă la nivelul capului este suplimentată de durere la nivelul gâtului și spatelui. Se pot dezvolta hidrocefalie și creșterea presiunii intracraniene, ceea ce la rândul său provoacă creșterea durerilor de cap, vărsăturilor, apatie, somnolență, iritabilitate. Se observă edem al nervilor optici, deteriorarea funcției vizuale, parezei privirii în sus. Este posibilă deteriorarea nervului facial.
Odată cu adăugarea tulburărilor vasculare, apar probleme cognitive, tulburări de comportament și convulsii. Se pot dezvolta accidente cerebrovasculare acute și mielopatii.
Odată cu dezvoltarea meningitei bazale pe fondul deteriorării vederii, se detectează slăbiciune a mușchilor faciali, deteriorarea auzului și a mirosului, tulburări senzoriale și slăbiciune a mușchilor mestecatori.
Pe măsură ce procesul inflamator se agravează, pot apărea complicații sub formă de edem și umflarea creierului, șoc toxic infecțios cu dezvoltarea sindromului CID.
Primele semne
Deoarece meningita cronică progresează lent, primele semne ale patologiei nu se manifestă imediat. Procesul infecțios se manifestă printr-o creștere treptată a temperaturii, dureri de cap, slăbiciune generală, pierderea poftei de mâncare, precum și simptome ale unei reacții inflamatorii în afara sistemului nervos central. La persoanele care suferă de imunodeficiență, indicatorii temperaturii corporale pot fi în limite normale.
Meningita cronică trebuie exclusă mai întâi dacă pacientul prezintă cefalee persistentă, neremisivă, hidrocefalie, afectare cognitivă progresivă, sindrom radicular, neuropatie craniană. Dacă aceste semne sunt prezente, trebuie efectuată o puncție spinală sau cel puțin un RMN sau o tomografie computerizată.
Cele mai probabile simptome inițiale ale meningitei cronice sunt:
- creșterea temperaturii (valori stabile între 38-39°C);
- durere de cap;
- tulburări psihomotorii;
- deteriorarea mersului;
- vedere dublă;
- spasme musculare convulsive;
- probleme vizuale, auditive, olfactive;
- semne meningeale de intensitate variabilă;
- tulburări ale mușchilor faciali, tendoanelor și reflexelor periostale, apariția timului spastic și a paraparezei, rareori - paralizie cu hiper sau hipoestezie, tulburări de coordonare;
- tulburări corticale sub formă de tulburări mintale, amnezie parțială sau completă, halucinații auditive sau vizuale, stări euforice sau depresive.
Simptomele meningitei cronice pot dura luni sau chiar ani. În unele cazuri, pacienții pot observa o îmbunătățire vizibilă, după care apare din nou o recidivă.
Complicații și consecințe
Consecințele meningitei cronice sunt aproape imposibil de prevăzut. În majoritatea cazurilor, acestea se dezvoltă în perioada târzie și pot fi exprimate prin următoarele afecțiuni:
- complicații neurologice: epilepsie, demență, defecte neurologice focale;
- complicații sistemice: endocardită, tromboză și tromboembolism, artrită;
- nevralgie, paralizie de nervi cranieni, hemipareză contralaterală, deficiență de vedere;
- pierderea auzului, migrene.
În multe cazuri, probabilitatea apariției complicațiilor depinde de cauza care stă la baza meningitei cronice și de starea imunității unei persoane. Meningita cauzată de o infecție parazitară sau fungică este mai dificil de vindecat și are tendința de a recidiva (în special la pacienții infectați cu HIV). Meningita cronică care se dezvoltă pe fondul leucemiei, limfomului sau neoplasmelor canceroase are un prognostic deosebit de nefavorabil.
Diagnostice meningită cronică
Dacă se suspectează meningita cronică, sunt necesare un test de sânge general și o puncție spinală pentru examinarea lichidului cefalorahidian (dacă nu există contraindicații). După puncția spinală, se examinează sângele pentru a evalua nivelul de glucoză.
Teste suplimentare:
- test biochimic de sânge;
- determinarea formulei leucocitare;
- Test de hemocultură cu PCR.
În absența contraindicațiilor, se efectuează o puncție spinală cât mai curând posibil. O probă de lichid cefalorahidian este trimisă la laborator: această procedură este fundamentală pentru diagnosticarea meningitei cronice. Următoarele sunt determinate ca standard:
- numărul de celule, proteine, glucoză;
- Colorație Gram, cultură, PCR.
Următoarele semne pot indica prezența meningitei:
- tensiune arterială crescută;
- turbiditatea lichidului;
- număr crescut de leucocite (în principal neutrofile polimorfonucleare);
- niveluri crescute de proteine;
- raport scăzut al nivelurilor de glucoză în lichidul cefalorahidian și sânge.
Alte materiale biologice, cum ar fi probe de urină sau spută, pot fi colectate pentru cultura bacteriană.
Diagnosticul instrumental poate include imagistica prin rezonanță magnetică și tomografia computerizată, biopsia pielii modificate (cu criptococoză, lupus eritematos sistemic, boala Lyme, tripanosomiază) sau a ganglionilor limfatici măriți (cu limfom, tuberculoză, sarcoidoză, sifilis secundar sau infecție cu HIV).
Se efectuează un examen amănunțit de către un oftalmolog. Este posibil să se detecteze uveita, keratoconjunctivita uscată, iridociclita și deteriorarea funcției vizuale din cauza hidrocefaliei.
Un examen general poate releva stomatită aftoasă, hipopion sau leziuni ulcerative – în special, cele caracteristice bolii Behcet.
Mărirea ficatului și a splinei poate indica prezența limfomului, sarcoidozei, tuberculozei, brucelozei. În plus, meningita cronică poate fi suspectată dacă există surse suplimentare de infecție sub formă de otită purulentă, sinuzită, patologii pulmonare cronice sau factori provocatori sub formă de șunt sanguin intrapulmonar.
Este foarte important să se colecteze informațiile epidemiologice corect și complet. Cele mai importante date anamnestice sunt următoarele:
- prezența tuberculozei sau contactul cu un pacient cu tuberculoză;
- călătorii în regiuni epidemiologic nefavorabile;
- prezența stărilor imunodeficitare sau o slăbire accentuată a sistemului imunitar. [ 10 ]
Diagnostic diferentiat
Diagnosticul diferențial se efectuează cu diferite tipuri de meningită (virală, tuberculoasă, borrelioză, fungică, cauzată de protozoare), precum și cu:
- cu meningită aseptică asociată cu patologii sistemice, procese neoplazice, chimioterapie;
- cu encefalită virală;
- cu abces cerebral, hemoragie subarahnoidiană;
- cu neoblastoze ale sistemului nervos central.
Diagnosticul meningitei cronice se bazează pe rezultatele unui studiu al lichidului cefalorahidian, precum și pe informațiile obținute în timpul diagnosticului etiologic (cultură, reacție în lanț a polimerazei). [ 11 ]
Tratament meningită cronică
În funcție de originea meningitei cronice, medicul prescrie tratamentul adecvat:
- dacă se diagnostichează tuberculoză, sifilis, boala Lyme sau un alt proces bacterian, terapia cu antibiotice este prescrisă în funcție de sensibilitatea microorganismelor specifice;
- dacă există o infecție fungică, se prescriu agenți antifungici, în principal Amfotericină B, Flucitozină, Fluconazol, Voriconazol (administrat oral sau prin injecție);
- dacă se diagnostichează o natură neinfecțioasă a meningitei cronice - în special sarcoidoză, sindrom Behcet - se prescriu corticosteroizi sau imunosupresoare pe o perioadă lungă de timp;
- Dacă se detectează metastaze canceroase în membranele creierului, se combină radioterapia zonei capului și chimioterapia.
Pentru meningita cronică cauzată de criptococoză, Amfotericină B este prescrisă împreună cu Flucitozină sau Fluconazol.
În plus, se utilizează tratament simptomatic: analgezice, medicamente antiinflamatoare nesteroidiene, diuretice și medicamente detoxifiante se utilizează conform indicațiilor. [ 12 ]
Profilaxie
Măsurile preventive pentru a preveni dezvoltarea meningitei cronice includ următoarele recomandări:
- respectarea regulilor de igienă personală;
- evitarea contactului apropiat cu persoanele bolnave;
- includerea în dietă a alimentelor bogate în vitamine și microelemente;
- în perioadele cu focare de boli sezoniere, evitați zonele cu aglomerație mare de oameni (în special zonele interioare);
- consumând doar apă fiartă sau îmbuteliată;
- consumul de carne, lactate și produse din pește procesate termic;
- evitarea înotului în ape stagnante;
- curățarea umedă a spațiilor rezidențiale de cel puțin 2-3 ori pe săptămână;
- întărire generală a corpului;
- evitarea stresului și a hipotermiei;
- menținerea unui stil de viață activ, menținerea activității fizice;
- tratamentul la timp al diferitelor boli, în special al celor de origine infecțioasă;
- renunțarea la fumat, consumul de alcool și consumul de droguri;
- refuzul automedicației.
În multe cazuri, meningita cronică poate fi prevenită prin diagnosticarea și tratarea la timp a bolilor sistemice.

