Expertul medical al articolului
Noile publicații
Malassezia furfur: Legătura cu seboreea și problemele pielii
Ultima actualizare: 04.07.2025

Avem reguli stricte de aprovizionare și oferim linkuri doar către site-uri medicale reputate, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale evaluate de colegi. Rețineți că numerele din paranteze ([1], [2] etc.) sunt linkuri către aceste studii pe care se poate da clic.
Dacă considerați că vreunul dintre conținuturile noastre este inexact, învechit sau altfel discutabil, vă rugăm să îl selectați și să apăsați Ctrl + Enter.
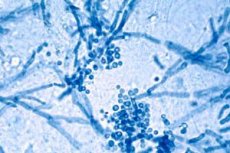
Malassezia furfur este o ciupercă lipofilă asemănătoare drojdiei, care este o componentă normală a florei pielii umane și joacă un rol semnificativ în dezvoltarea mătreții, dermatitei seboreice și pitiriazisului versicolor. Au fost descrise peste 18 specii din genul Malassezia, dar din punct de vedere istoric, Malassezia furfur a fost adesea citată drept principalul „agent cauzal al seboreei”. Cercetări recente sugerează că Malassezia globosa și Malassezia restricta sunt mai frecvente în dermatita seboreică, dar Malassezia furfur rămâne o specie model importantă și un agent patogen semnificativ în pitiriazis versicolor și în alte câteva afecțiuni ale pielii. [1]
Malassezia furfur trăiește în mod normal pe pielea aproape tuturor adulților, în special în zonele cu conținut ridicat de sebum: scalpul, fața, spatele urechilor, pieptul și între omoplați. Ciuperca folosește lipidele din sebum ca sursă principală de energie și rareori crește pe medii nutritive standard fără adaos de lipide, rămânând astfel puțin studiată pentru o lungă perioadă de timp. [2]
Semnificația clinică a Malassezia furfur este dublă. Pe de o parte, este un agent patogen oportunist care, în majoritatea cazurilor, se comportă ca un „vecin” pașnic și nu provoacă simptome. Pe de altă parte, odată cu modificările proprietăților pielii, dezechilibru hormonal, creșterea producției de sebum, scăderea imunității sau modificări ale microbiomului, Malassezia furfur poate deveni patogenă și poate declanșa inflamații, descuamare și mâncărime. [3]
Cele mai frecvente afecțiuni asociate cu Malassezia furfur includ mătreața și dermatita seboreică a scalpului și a feței, pitiriazisul versicolor, foliculita cauzată de Malassezia și exacerbarea anumitor dermatoze inflamatorii, cum ar fi dermatita atopică la unii pacienți. Deși afecțiunile legate de Malassezia nu pun viața în pericol, acestea reduc semnificativ calitatea vieții din cauza mâncărimii, disconfortului cosmetic și a recidivelor cronice. [4]
O înțelegere modernă a biologiei Malassezia furfur și a bolilor asociate este importantă pentru selectarea unei terapii eficiente, dezvoltarea de noi agenți topici și strategii preventive. Se desfășoară cercetări privind mecanismele imune ale interacțiunilor fungice cu pielea, efectul Malassezia asupra oxidării lipidelor din sebum și noi medicamente antifungice și antiinflamatoare, inclusiv cele non-hormonale. [5]
Tabelul 1. Principalele boli asociate cu Malassezia furfur
| Boală | Rolul principal al furfurului din Malassezia |
|---|---|
| Dermatita seboreică și mătreața | Inflamație crescută și descuamare în zonele cu secreție de sebum |
| Lichen versicolor | Unul dintre principalii agenți cauzatori ai infecțiilor superficiale |
| Foliculita cauzată de Malassezia | Inflamația foliculilor de păr, papule cu mâncărime |
| Exacerbarea dermatitei atopice | Posibil declanșator la unii pacienți |
| Alte infecții rare | Infecții oportuniste în imunodeficiențe severe |
Epidemiologie
Ciupercile microscopice asemănătoare drojdiilor din genul Malassezia se găsesc pe pielea marii majorități a adulților sănătoși din toate zonele climatice. Frecvența colonizării crește odată cu vârsta, pe măsură ce glandele sebacee devin mai active și este cea mai mare la tineri și la vârste mijlocii. Studiile suprafeței pielii demonstrează o frecvență ridicată de detectare a Malassezia furfur și a altor specii în zonele cu cea mai mare densitate a glandelor sebacee, adică scalpul, fața și partea superioară a trunchiului. [6]
Dermatita seboreică, asociată în mod tradițional cu Malassezia furfur, afectează o parte semnificativă a populației. Potrivit diverșilor autori, prevalența dermatitei seboreice la adulți variază de la aproximativ 3% la 10%, în timp ce mătreața, cea mai ușoară formă, poate afecta 30% sau mai multe persoane pe parcursul vieții. Boala începe cel mai adesea în adolescență și la tinerețe, coincidând cu o producție crescută de sebum. [7]
Pityriasis versicolor, cauzată tot de speciile de Malassezia, este cel mai frecventă în climatele calde și umede. În unele studii efectuate pe adulți tineri din regiunile tropicale, leziunile cutanate asociate cu Malassezia au fost găsite la 20%-30% dintre subiecți, în special la cei cu transpirație excesivă și care purtau haine strâmte. [8]
Riscul de seboree și dermatită seboreică evidente clinic este mai mare la bărbați, la pacienții cu boli neurologice (boala Parkinson, sechele ale accidentului vascular cerebral), la persoanele cu infecție cu HIV și alte afecțiuni imunodeficitare. La acești pacienți, Malassezia furfur și speciile înrudite pot provoca forme mai severe și mai rezistente ale dermatozei. [9]
Se acordă o atenție deosebită rolului Malassezia la nou-născuți și sugari. Aceștia dezvoltă adesea așa-numita „calotă lactată” sau „calotă lactată” - o formă de dermatită seboreică caracterizată prin scuame groase și grase pe scalp. Această afecțiune este, de asemenea, asociată cu colonizarea Malassezia datorită influenței hormonale a hormonilor materni și a glandelor sebacee active în primii ani de viață. [10]
Tabelul 2. Factorii care influențează prevalența bolilor asociate cu Malassezia
| Factor | Impactul asupra riscului de boală |
|---|---|
| Climă caldă și umedă | Crește incidența pitiriazisului versicolor |
| Creșterea producției de sebum | Crește riscul de dermatită seboreică și mătreață |
| Sex masculin | Seboreea exprimată clinic este mai frecventă. |
| Boli neurologice | Dermatită seboreică severă, rezistentă la tratament |
| Infecția cu HIV și alte imunodeficiențe | Leziuni cutanate frecvente, recurente |
Structura agentului patogen
Malassezia furfur este o ciupercă asemănătoare drojdiei. Celulele sale sunt rotunde sau ovale și se reproduc prin înmugurire, formând de obicei muguri unipolari. Peretele celular este gros și compus din chitină, glucani și lipide, ceea ce ajută ciuperca să supraviețuiască pe suprafața pielii și să reziste factorilor externi. Examinarea microscopică relevă celule rotunjite și elemente scurte și răsucite, în special în timpul tranziției la forma micelială. [11]
Malassezia furfur se caracterizează prin lipofilicitatea sa pronunțată. Aceste ciuperci practic nu cresc pe medii nutritive standard, cu excepția cazului în care li se adaugă acizi grași sau lipide și, în mod normal, utilizează sebumul ca sursă principală de nutriție. Pereții și membranele lor celulare conțin cantități semnificative de lipide, iar sistemele lor enzimatice descompun activ trigliceridele din sebum. [12]
Studiile genetice au arătat că speciile de Malassezia, inclusiv Malassezia furfur, nu au unele gene necesare pentru sinteza independentă a acizilor grași. Aceasta explică dependența lor de lipidele gazdei și sensibilitatea crescută la modificările compoziției sebumului. În același timp, s-a demonstrat că Malassezia posedă un set bine dezvoltat de lipaze și fosfolipaze, ceea ce le permite să descompună eficient lipidele și să participe la procesele de oxidare a sebumului. [13]
Suprafața celulară a Malassezia conține diverse proteine și glicoproteine care sunt recunoscute de receptorii imuni înnăscuți din piele, inclusiv receptori de tip Toll și receptori de lectină. Acest lucru declanșează producerea de citokine proinflamatorii și poate duce la dezvoltarea unui răspuns inflamator în epidermă și dermă. Unele antigene de suprafață sunt considerate ținte potențiale pentru viitoarele vaccinuri și agenți imunomodulatori. [14]
În anumite condiții, Malassezia furfur formează pseudohife și elemente miceliale scurte, ceea ce este caracteristic în special pentru tinea versicolor. Preparatele cutanate tratate cu soluție de hidroxid de potasiu relevă o combinație de celule rotunjite și structuri filamentoase, descrise prin expresia clasică „spaghete cu chiftele”. Această morfologie ajută la distingerea infecției asociate cu Malassezia de alte micoze superficiale. [15]
Tabelul 3. Caracteristicile structurale ale Malassezia furfur și semnificația acestora
| Particularitate | Descriere | Semnificație clinică |
|---|---|---|
| Formă asemănătoare drojdiei | Celule rotunde, înmugurite | Ușor de recunoscut prin microscopie |
| Perete gros care conține lipide | Conținut ridicat de lipide | Rezistența la influențe externe |
| Lipofilicitate | Dependența de acizi grași | Creșterea în zonele cu glande sebacee active |
| Lipaze și fosfolipaze | Descompunerea activă a sebumului | Formarea de produse de descompunere iritante |
| Pseudohife și elemente miceliale | Structuri filamentoase scurte | Un semn microscopic caracteristic al infecției |
Ciclu de viață
Ciclul de viață al Malassezia furfur este semnificativ mai simplu decât cel al multor alte ciuperci și bacterii și nu implică schimbarea gazdei. Ciuperca este prezentă constant pe pielea umană ca un comensal, adică un locuitor relativ inofensiv, iar principala sa metodă de reproducere este înmugurirea celulelor asemănătoare drojdiei. Cu toate acestea, celulele se pot transforma într-o formă micelială atunci când se schimbă condițiile de mediu, cum ar fi creșterea umidității, a temperaturii sau modificările compoziției sebumului. [16]
După naștere, pielea unui bebeluș devine treptat populată de o varietate de microbi. Malassezia apare pe piele în primele luni de viață, în special în zonele cu glande sebacee active. Pe măsură ce o persoană îmbătrânește și producția de sebum crește, proporția de Malassezia din microbiomul pielii crește și poate domina alte ciuperci. În această perioadă, se creează condițiile pentru posibila dezvoltare a dermatitei seboreice și a mătreții. [17]
În condiții normale, ciclul de viață al Malassezia furfur este limitat la straturile superficiale ale epidermei și la canalele sebacee ale foliculilor sebacei. Ciuperca formează microcolonii stabile, utilizează activ lipidele și se reînnoiește periodic odată cu stratul cornos. Atunci când echilibrul dintre ciupercă, alți microbi și sistemul imunitar al pielii este menținut, individul nu prezintă simptome. [18]
Atunci când sunt expuse la factori provocatori, cum ar fi schimbările hormonale, stresul, creșterea producției de sebum, modificările pH-ului pielii, purtarea prelungită a pălăriilor sau utilizarea cosmeticelor puternice, se creează condiții pentru creșterea rapidă a Malassezia furfur. Ciuperca începe să se dividă mai activ, formarea lipazelor și a formelor miceliale crește, ceea ce este însoțit de acumularea de produse de oxidare a lipidelor și a acizilor grași liberi iritanți. [19]
La pacienții imunocompromiși, ciclul de viață al fungilor se schimbă către o creștere mai agresivă și penetrare în structurile foliculare profunde, ducând uneori la dezvoltarea foliculitei cauzate de Malassezia și a leziunilor cutanate extinse. Foarte rar, în cazurile de imunodeficiență sistemică severă și proceduri invazive, Malassezia poate provoca infecții sistemice, dar acestea sunt cazuri izolate. [20]
Tabelul 4. Principalele etape ale ciclului de viață al Malassezia furfur pe pielea umană
| Etapă | Caracteristică |
|---|---|
| Colonizarea la un nou-născut | Colonizarea treptată a pielii în zonele glandelor sebacee |
| Comensal stabil | Microcolonii persistente fără simptome |
| Creștere activă | Înmugurire îmbunătățită și utilizare a lipidelor |
| Tranziția la forma micelială | Formarea structurilor filamentare atunci când mediul se schimbă |
| Afecțiune patogenă | Inflamație, descuamare, mâncărime, manifestări clinice |
Patogeneză
Patogeneza bolilor asociate cu Malassezia furfur constă în trei componente cheie: modificări ale metabolismului lipidic la nivelul pielii, efectul iritant direct al produșilor de descompunere a sebumului și o perturbare a răspunsului imun. Ciuperca secretă lipaze și fosfolipaze, care descompun trigliceridele sebumului în acizi grași liberi și alte produse. Unele dintre aceste substanțe au proprietăți iritante și proinflamatorii, perturbă funcția de barieră a epidermei și cresc descuamarea. [21]
Cercetările arată că unele specii de Malassezia, în special Malassezia restricta, sunt capabile să inducă peroxidarea lipidică a sebumului, producând produse active precum hidroperoxidul de scualen și malondialdehida. Aceste substanțe cresc stresul oxidativ, deteriorează celulele pielii și stimulează inflamația. Mecanisme similare au fost descrise pentru Malassezia furfur, deși au fost studiate mai puțin detaliat. [22]
A doua componentă importantă este interacțiunea Malasseziei cu sistemul imunitar al pielii. Pereții celulari și substanțele secretate de ciupercă sunt recunoscute de receptorii imuni înnăscuți ai keratinocitelor, celulelor dendritice și macrofagelor, declanșând producția de citokine, activarea inflamasomilor, inclusiv a complexului NLRP3, și recrutarea celulelor inflamatorii în derm. Mai mult, răspunsul la aceeași cantitate de Malassezia poate varia foarte mult între indivizi, ceea ce explică de ce ciuperca provoacă inflamații severe la unii pacienți, în timp ce rămâne asimptomatică la alții. [23]
A treia componentă o reprezintă modificările microbiomului pielii. În dermatita seboreică și mătreață, a fost descrisă nu doar o proporție crescută de Malassezia, ci și o modificare a raportului dintre specii, în special o creștere a proporției de Malassezia restricta față de Malassezia globosa, precum și o scădere a abundenței anumitor specii de Cutibacterium și a altor bacterii. Acest lucru creează un mediu „disbiotic” în care inflamația este mai ușor de susținut și mai puțin eficient controlată de sistemul imunitar. [24]
Factorii patogenetici suplimentari includ influențele hormonale (androgeni, care stimulează glandele sebacee), stresul și interacțiunile cu alte dermatoze. Se știe că dermatita seboreică apare mai frecvent și mai sever la pacienții cu boli neurologice și infecție cu HIV, fiind asociată cu modificări ale inervației autonome a pielii și ale controlului imunitar asupra microbiomului. [25]
Tabelul 5. Principalele legături în patogeneza bolilor asociate cu Malassezia
| Legătură | Esența procesului | Rezultat |
|---|---|---|
| Divizarea sebumului | Acțiunea lipazelor și fosfolipazelor | Formarea acizilor grași iritanți |
| Lipoperoxidare | Oxidarea scualenei și a altor lipide | Stres oxidativ, leziuni ale pielii |
| Activarea imunității înnăscute | Receptori ai keratinocitelor și celulelor dendritice | Producția de citokine, inflamația |
| Perturbarea microbiomului | Modificarea raportului dintre ciuperci și bacterii | Menținerea cronică a inflamației |
| Factori hormonali și neurologici | Modificări ale funcționării glandelor sebacee și a imunității | Hipersensibilitate a pielii la Malassezia |
Simptome
Manifestarea clasică a dermatitei asociate cu Malassezia este dermatita seboreică a scalpului și a feței. Pe scalp apar pete de descuamare cu floconi mici sau mari, uneori însoțite de roșeață ușoară și mâncărime. În cazurile ușoare, aceasta seamănă cu mătreața obișnuită; în cazurile mai severe, apare sub formă de pete confluente cu floconi gălbui, grasi și disconfort sever. [26]
Zonele tipice ale feței care sunt afectate includ sprâncenele, pliurile nazolabiale, zona din jurul nasului, barba și genele. Aici, dermatita seboreică se manifestă prin roșeață, descuamare fin placată sau solzoasă, arsură și mâncărime. Pacienții percep adesea acest lucru ca o „alergie” sau o „simplă iritație” din cauza produselor cosmetice, deși cauza principală este de fapt o reacție la Malassezia pe pielea grasă. [27]
La sugari, dermatita seboreică se manifestă sub formă de cruste și scuame groase și grase pe scalp, uneori extinzându-se la frunte, în spatele urechilor și în pliurile pielii. Mâncărimea este de obicei minimă, iar copilul poate rămâne calm, dar aspectul pielii poate fi alarmant pentru părinți. Această afecțiune este aproape întotdeauna benignă și se rezolvă treptat cu îngrijire adecvată și terapie blândă. [28]
În pitiriazisul versicolor, asociat și cu Malassezia furfur și alte specii, pe pielea trunchiului și a umerilor apar pete de piele decolorată - mai deschise sau mai închise la culoare decât pielea din jur, însoțite de descuamări fine. Mâncărimea este de obicei moderată sau absentă, dar disconfortul estetic este semnificativ. În lunile mai calde și odată cu transpirația crescută, numărul de pete poate crește. [29]
Foliculita cauzată de Malassezia se caracterizează prin apariția unor papule și pustule mici, care provoacă mâncărime, în jurul foliculilor de păr, cel mai adesea pe spate, piept și umeri. Poate fi ușor confundată cu acneea bacteriană, dar medicamentele antibacteriene tradiționale sunt ineficiente, în timp ce agenții antifungici produc rezultate bune. Acest lucru este important de luat în considerare atunci când se alege tratamentul. [30]
Tabelul 6. Manifestări clinice tipice ale leziunilor asociate cu Malassezia
| Localizare | Principalele simptome |
|---|---|
| Scalpul | Mătreață, coji uleioase, mâncărime, roșeață |
| Faţă | Roșeață și descuamare în jurul nasului, sprâncenelor, bărbii |
| Copilărie | Cruste groase pe scalp, mâncărime minimă |
| Trunchiul și umerii | Pete cu modificări ale pigmentului, descuamare fină |
| Spatele superior | Papule și pustule cu mâncărime și foliculită |
Etape
Dermatita seboreică și alte afecțiuni asociate cu Malassezia au adesea o evoluție cronică, cu perioade de exacerbare și remisie. Se pot distinge aproximativ mai multe etape. Stadiul inițial este caracterizat prin apariția unor pete izolate de descuamare pe scalp sau pe față, pe care pacienții le atribuie adesea „pielii uscate” sau „șamponului neadecvat”. Simptomele sunt moderate, iar mâncărimea este ușoară. [31]
Stadiul avansat corespunde unei dermatite seboreice mai evidente. Apar numeroase leziuni, roșeața se intensifică, descuamarea devine vizibilă și pentru ceilalți, putând apărea arsuri și mâncărimi. Atunci când este localizată pe față și pe scalp, are un impact semnificativ asupra calității vieții; pacienții încep să evite contactul social și aleg haine mai închise la culoare pentru a ascunde scuamele. [32]
Fără tratament sau în prezența unor factori concomitenți (imunodeficiență, boli neurologice), se pot dezvolta stadii severe. În acest caz, leziunile se contopesc, inflamația este severă și apar durere, fisuri, supurații și infecții bacteriene secundare. O situație similară poate fi observată și în cazul foliculitei cauzate de Malassezia, când leziunile inflamatorii devin numeroase și se contopesc. [33]
După un curs de terapie, apare de obicei o etapă de remisie, în timpul căreia inflamația severă și descuamarea dispar, dar pielea rămâne predispusă la recidivă. Chiar și cei mai mici factori declanșatori - stresul, schimbările în rutina de îngrijire a pielii, fluctuațiile hormonale, schimbările sezoniere - pot declanșa o nouă acutizare. Prin urmare, recomandările moderne pun un accent puternic pe întreținere și pe tratamentul preventiv. [34]
La copiii cu dermatită seboreică, stadiile inițiale și avansate sunt adesea mai ușoare și trec treptat spre o remisie stabilă pe parcursul a câteva luni, pe măsură ce pielea se maturizează și funcția glandelor sebacee revine la normal. La adulți, dimpotrivă, este tipic un istoric lung de recidive, în special la cei cu predispoziție ereditară la pielea grasă și alte dermatoze inflamatorii. [35]
Tabelul 7. Stadii condiționate ale seboreei și dermatitei seboreice
| Etapă | Caracteristici principale |
|---|---|
| Iniţială | Zone izolate de descuamare, mâncărime ușoară |
| Extins | Leziuni multiple, roșeață, descuamare vizibilă |
| Greu | Contopirea leziunilor, fisuri, posibile scurgeri |
| Iertare | Manifestări minime, tendință la recidivă |
| Uniformă pentru copii | Curs ușor cu tendință la regresie spontană |
Formulare
Pe baza tabloului clinic, se disting mai multe forme principale de leziuni cutanate asociate cu Malassezia. Seboreea clasică a scalpului și mătreața sunt cea mai frecventă formă, în care simptomele sunt limitate la scalp, fără inflamații semnificative ale feței și trunchiului. Această formă răspunde bine la tratamentul cu șampoane antifungice și este adesea considerată o formă ușoară de dermatită seboreică. [36]
Dermatita seboreică a feței și a pliurilor este o formă mai severă, afectând sprâncenele, pliurile nazolabiale și retroauriculare, pieptul și spatele. Apar pete eritematoase (roșii) cu descuamare, mâncărime și o senzație subiectivă de arsură. Cu o persistență prelungită, leziunile se pot infiltra, cu îngroșarea pielii și vascularizație crescută. [37]
O formă separată este dermatita seboreică infantilă, care se manifestă în primele luni de viață și este de obicei limitată la scalp și la pliurile pielii. Deși similară cu forma adultă, are un prognostic mai favorabil și adesea regresează de la sine cu o îngrijire adecvată și blândă. [38]
Tinea versicolor asociată cu Malassezia este o formă distinctă de micoză superficială. Petele de pe trunchi și gât, cu modificări de pigmentare și descuamare fină, sunt asociate cu creșterea activă a Malasseziei în stratul cornos. Inflamația este minimă, iar defectul cosmetic se datorează în principal decolorării pielii. [39]
Foliculita bacteriană cauzată de Malassezia este uneori considerată o formă specifică de inflamație în care bacteria Malassezia infectează foliculii de păr. Clinic, se prezintă sub forma unor papule și pustule multiple, cu mâncărime, asemănătoare acneei, predominant pe partea superioară a spatelui, piept și umeri. Este important să se facă distincția între această formă și foliculita bacteriană și acnee, deoarece abordările terapeutice diferă. [40]
Tabelul 8. Principalele forme clinice ale leziunilor asociate cu Malassezia
| Formă | Caracteristici cheie |
|---|---|
| Mătreața și seboreea scalpului | Scalp descuamat, roșeață minimă |
| Dermatita seboreică a feței | Roșeață și descuamare în zonele seboreice |
| Dermatita seboreică la copii | Cruste dense la sugari, evoluție ușoară |
| Lichen versicolor | Pete decolorate pe corp |
| Foliculita cauzată de Malassezia | Papulopustule cu mâncărime în zona foliculară |
Complicații și consecințe
Majoritatea bolilor asociate cu Malassezia nu pun viața în pericol, dar provoacă suferință psihologică și socială semnificativă. Descuamarea persistentă, roșeața vizibilă a feței și a scalpului, mâncărimea și necesitatea utilizării regulate a unor produse de îngrijire speciale pot reduce stima de sine și pot provoca anxietate și depresie. Cercetările arată că dermatozele cronice, inclusiv dermatita seboreică, afectează semnificativ calitatea vieții, comparabil cu bolile somatice sistemice moderate. [41]
Complicațiile fizice includ infecția bacteriană secundară cauzată de scărpinat, în special în formele severe de dermatită seboreică și foliculită. Inflamația și deteriorarea barierei cutanate permit bacteriilor să pătrundă mai ușor în straturile superficiale ale pielii, rezultând o durere crescută, cruste cu secreții purulentă și un miros neplăcut. În astfel de cazuri, la tratament trebuie adăugate antiseptice și, dacă este necesar, agenți antibacterieni sistemici. [42]
În cazurile severe și pe termen lung, dermatita seboreică a scalpului poate fi însoțită de o cădere crescută a părului. Aceasta este de obicei reversibilă și este asociată cu inflamație și îngrijire deficitară a părului, mai degrabă decât cu distrugerea directă a foliculilor de păr de Malassezia. După un tratament cu succes și o îngrijire normalizată a părului, creșterea părului revine de obicei. Cu toate acestea, inflamația prelungită poate exacerba temporar căderea difuză a părului. [43]
La pacienții cu infecție cu HIV și alte imunodeficiențe severe, dermatita seboreică poate deveni larg răspândită și rezistentă, acoperind o porțiune semnificativă a trunchiului și extremităților. Deși amenințarea imediată la adresa vieții rămâne scăzută, acest curs servește ca marker al imunodeficienței severe și necesită o revizuire a terapiei antiretrovirale și a stării imunologice generale. [44]
Complicațiile extrem de rare, dar raportate, includ infecțiile sistemice cu Malassezia la pacienții cu imunodeficiențe severe, catetere centrale și nutriție parenterală, unde levurile lipofile colonizează cateterul și pot pătrunde în fluxul sanguin. Aceste afecțiuni necesită terapie specializată și nu sunt tipice pentru dermatita seboreică la persoanele imunocompetente. [45]
Tabelul 9. Posibile complicații ale bolilor asociate cu Malassezia
| Complicaţie | Când apare? |
|---|---|
| Infecție bacteriană secundară | Pentru zgârieturi și piele deteriorată |
| Creșterea căderii părului | Pentru inflamația severă a scalpului |
| Disconfort psihologic | În cazul unei evoluții lungi și al simptomelor severe |
| Leziuni cutanate comune | La pacienții cu imunodeficiențe severe |
| Infecții sistemice rare | Cu catetere și nutriție parenterală |
Diagnosticare
În majoritatea cazurilor, diagnosticul dermatitei seboreice și al altor afecțiuni asociate cu Malassezia se pune clinic, pe baza unui examen dermatologic. Medicul evaluează localizarea, tipul și natura erupției cutanate, prezența descuamării, roșeții și mâncărimii și colectează un istoric medical al duratei simptomelor, bolilor concomitente și utilizării cosmeticelor și medicamentelor. Această abordare este deosebit de importantă pentru leziunile scalpului și ale feței. [46]
Pentru a confirma natura fungică a procesului, se poate efectua examinarea microscopică a scuamelor de piele sau a conținutului folicular tratat cu soluție de hidroxid de potasiu. În infecțiile asociate cu Malassezia, sunt vizibile numeroase celule rotunde, asemănătoare drojdiei, și structuri scurte, asemănătoare filiformelor. Această metodă este utilă în special pentru tinea versicolor și foliculita cauzată de Malassezia. [47]
Cultura de Malassezia este mai complexă decât cea a multor alte ciuperci, necesitând medii de cultură specializate care conțin lipide și condiții stricte de incubare. Prin urmare, culturile sunt utilizate cu moderație în practica clinică de rutină, în principal în cazuri complexe sau atipice, și în studiile de cercetare pentru a determina specia fungică și susceptibilitatea acesteia la medicamentele antifungice. [48]
Printre metodele suplimentare se numără dermatoscopia, care ajută la o mai bună evaluare a naturii descuamării, a modelului vascular și a marginilor leziunilor, precum și examinarea fluorescentă sub lampa Wood dacă se suspectează pitiriazis versicolor, deoarece unele leziuni pot prezenta o strălucire luminescentă caracteristică. În cazurile severe și rezistente, poate fi necesară o biopsie cutanată cu examinare histologică și histochimică. [49]
Dacă există boli sistemice concomitente sau o suspiciune de imunodeficiență, medicul poate solicita analize de sânge suplimentare, niveluri ale celulelor imune, încărcăturii virale (pentru infecția cu HIV) și evaluare hormonală. Aceste teste nu vizează direct detectarea Malasseziei, dar pot identifica factorii care contribuie la evoluția severă a dermatozei. [50]
Tabelul 10. Principalele metode de diagnostic pentru leziunile asociate cu Malassezia
| Metodă | Ce dezvăluie? | Când este utilizat |
|---|---|---|
| Examen clinic | Tipul, localizarea și natura erupției cutanate | Baza diagnosticării |
| Microscopie cu hidroxid de potasiu | Celule asemănătoare drojdiei și structuri filamentoase | Dacă suspectați pitiriazis versicolor și foliculită |
| Semănat cultural | Specii de Malassezia, sensibilitate la medicamente | Cazuri complexe și atipice |
| Dermatoscopie | Natura descuamării și modelul vascular | Clarificarea diagnosticului, căutare diferențială |
| Biopsie și histologie | Modificări inflamatorii, prezența fungilor | Cazuri severe, rezistente, controversate |
Diagnostic diferențial
Dermatita seboreică a scalpului trebuie diferențiată de psoriazis, dermatită de contact, dermatită atopică, micoză a scalpului și piele uscată simplă. Psoriazisul produce de obicei leziuni mai clar definite, scuame argintii și poate fi asociat cu leziuni la nivelul coatelor, genunchilor și unghiilor. Dermatita de contact este asociată cu expunerea la un iritant specific și este localizată în zona de contact. Micoza scalpului este însoțită de fragilitatea părului și de căderea parțială a părului. [51]
Leziunile faciale asociate cu dermatita seboreică se diferențiază de rozacee, dermatită periorală, dermatită atopică și lupus. Rozaceea este caracterizată prin modificări vasculare, roșeață persistentă și papulopustule în centrul feței. Dermatita periorală este mai des localizată în jurul gurii cu papule mici și este adesea asociată cu utilizarea cremelor cu corticosteroizi. Dermatita atopică are de obicei mâncărime mai pronunțată și un istoric lung, începând din copilărie. [52]
Pityriasis versicolor se distinge de vitiligo, hipo- și hiperpigmentare postinflamatorie și pitiriazis alb. Vitiligo este caracterizat prin piele complet decolorată, cu margini clare și fără descuamare. În pitiriazisul versicolor asociat cu Malassezia, petele au o descuamare fină, sunt adesea ușor gălbui sau maronii și pot prezenta o strălucire caracteristică sub lampa Wood. [53]
Foliculita cauzată de Malassezia trebuie diferențiată de acneea adolescentină, foliculita bacteriană și rozaceea foliculară. Foliculita cauzată de Malassezia este diagnosticată prin predominanța papulopustulelor uniforme, pruriginoase, pe partea superioară a spatelui și a pieptului, absența comedoanelor și rezistența la terapia antibacteriană standard, cu un răspuns bun la agenții antifungici. [54]
La copii, în special la sugari, dermatita seboreică trebuie diferențiată de dermatita atopică și scabie. Dermatita atopică la sugari afectează cel mai adesea obrajii și suprafețele extensoare ale extremităților și este însoțită de mâncărime severă și piele uscată. Crusta se caracterizează prin mâncărime severă, scărpinat și găuri tipice ale acarienilor între degetele de la picioare și pe alte zone ale corpului. [55]
Tabelul 11. Principalele direcții ale diagnosticului diferențial
| Condiție pentru diferențiere | Caracteristici distinctive |
|---|---|
| Psoriazisul scalpului | Margini mai clare și solzi argintii |
| Dermatită de contact | Asocierea cu un stimul specific |
| Vitiligo | Fără descuamare și pete albe transparente |
| Foliculită bacteriană | Răspunsul la terapia antibacteriană |
| Dermatita atopică la copii | Istoric din copilărie, mâncărime severă și piele uscată |
Tratament
Agenții antifungici topici sunt pilonul principal al tratamentului pentru dermatita seboreică și alte leziuni asociate cu Malassezia. Tratamentele de primă linie includ șampoane și creme care conțin ketoconazol, ciclopirox, clotrimazol și miconazol, precum și piritionă de zinc și sulfură de seleniu. Aceste medicamente reduc numărul de Malassezia de pe piele, scad producția de lipază și, prin urmare, reduc inflamația și descuamarea. Tratamentul se administrează de obicei în cure care durează câteva săptămâni, urmate de o utilizare de întreținere o dată pe săptămână sau mai rar. [56]
Pentru inflamații și mâncărimi severe, se prescriu suplimentar cure scurte de glucocorticosteroizi topici ușori (cum ar fi hidrocortizonul cu potență scăzută) sau imunomodulatori non-hormonali - inhibitori de calcineurină (pimecrolimus, tacrolimus). Aceștia reduc inflamația și mâncărimea, în special pe față și în zona pliurilor, unde utilizarea pe termen lung a steroizilor este nedorită. Ghidurile actuale recomandă utilizarea acestor medicamente pe scurt și sub supravegherea unui medic, urmată de o trecere la scheme de întreținere cu produse antifungice și de îngrijire a pielii. [57]
Terapia sistemică (antifungice orale precum itraconazolul sau fluconazolul) este utilizată pentru formele severe, răspândite și recurente, în special atunci când dermatita seboreică este asociată cu pitiriazis versicolor și Malassezia foliculită. Curele sunt individualizate în funcție de funcția hepatică, medicamentele administrate concomitent și potențialele interacțiuni. Tratamentul sistemic este de obicei combinat cu terapie topică și tratament de susținere ulterior. [58]
O nouă tendință o reprezintă agenții antiinflamatori non-hormonali și medicamentele combinate. Au apărut creme și spume care combină acțiunea antifungică cu efectele antiinflamatorii și keratolitice, precum și noi inhibitori topici ai fosfodiesterazei 4, cum ar fi spuma de roflumilast pentru scalp și față. Studiile clinice sugerează că astfel de agenți pot fi o opțiune de tratament de primă linie pentru dermatita seboreică moderată, în special la pacienții care doresc să evite steroizii. [59]
O componentă importantă a tratamentului este îngrijirea pielii. Se recomandă utilizarea unor șampoane și produse de curățare blânde, fără surfactanți agresivi, evitarea apei excesiv de fierbinți și a acțiunii mecanice dure și selectarea unor produse cosmetice non-comedogenice și nu prea grase. Pentru descuamarea severă a scalpului, se pot utiliza agenți keratolitici blânzi care conțin acid salicilic sau uree în concentrații scăzute. [60]
Se discută și alte abordări, cum ar fi utilizarea uleiului de arbore de ceai, nicotinamidei și acizilor blânzi, precum și fototerapia pentru cazurile severe, rezistente. Datele privind aceste abordări sunt încă limitate, așa că sunt considerate măsuri adjuvante terapiei standard. De asemenea, se studiază preparate topice probiotice și postbiotice care pot modula ușor microbiomul pielii și pot reduce activitatea Malassezia. [61]
Tabelul 12. Principalele direcții de terapie pentru bolile asociate cu Malassezia
| Situaţie | Abordări recomandate |
|---|---|
| Mătreață ușoară | Șampoane antifungice în cure și întreținere |
| Dermatita seboreică a feței | Creme care conțin preparate azolice, inhibitori de calcineurină |
| Forme severe și răspândite | Medicamente antifungice sistemice plus terapie topică |
| Dermatita seboreică la copii | Îngrijire delicată, șampoane delicate și cure scurte de medicamente, după cum este indicat |
| Carcase rezistente | Medicamente combinate, agenți noi non-hormonali, fototerapie |
Prevenirea
Prevenirea bolilor asociate cu Malassezia se bazează pe două principii: controlul factorilor care promovează creșterea activă a fungilor și menținerea unei bariere cutanate sănătoase. Spălarea regulată, dar nu excesivă, a părului și a scalpului cu șampoane blânde ajută la îndepărtarea excesului de sebum și a descuamărilor fără a usca excesiv pielea. Pentru persoanele predispuse la dermatită seboreică, utilizarea periodică a șampoanelor medicamentoase o dată pe săptămână sau mai rar este adesea recomandată pentru a menține remisiunea. [62]
Evitați procedurile cosmetice agresive, inclusiv colorarea frecventă a părului, produsele de styling dure și loțiunile care conțin alcool, care perturbă funcția de barieră a pielii și pot declanșa erupții cutanate. Purtarea pălăriilor strâmte și a hainelor sintetice groase, în special în climatele calde, crește umiditatea și temperatura pielii, creând condiții favorabile pentru creșterea rapidă a Malassezia. [63]
Stilul de viață joacă un rol cheie: gestionarea stresului, normalizarea somnului, corectarea dezechilibrelor hormonale și tratarea adecvată a oricăror afecțiuni subiacente. În cazurile de infecție cu HIV și alte imunodeficiențe, tratamentul cu succes al afecțiunii subiacente duce adesea la o reducere a severității dermatitei seboreice. [64]
Se recomandă atenție la alegerea produselor cosmetice pentru față și scalp. Se preferă produsele non-comedogenice, fără cantități excesive de uleiuri și parfumuri. În perioadele de remisie, utilizarea cremelor hidratante ușoare ajută la menținerea funcției de barieră a pielii și la reducerea riscului de pusee, în special în lunile mai reci, când aerul este mai uscat. [65]
Pentru pacienții cu pusee recurente, este important să existe un plan clar de gestionare pe termen lung: ce tratamente să se utilizeze la primul semn al unei pusee, cât de des să se aplice șampoane și creme medicamentoase și cum se trece la terapia de întreținere. Acest plan personalizat este elaborat în consultare cu un dermatolog și poate reduce semnificativ frecvența și severitatea puseelor. [66]
Tabelul 13. Recomandări preventive de bază pentru persoanele predispuse la seboree
| Direcţie | Măsuri practice |
|---|---|
| Îngrijirea scalpului | Șampoane blânde, spălare regulată, dar nu excesivă |
| Alegerea produselor cosmetice | Produse non-comedogenice fără componente agresive |
| Îmbrăcăminte și articole de acoperit capul | Evitați hainele strâmte și foarte izolante |
| Stil de viață | Gestionarea stresului, normalizarea somnului |
| Controlul bolilor concomitente | Tratamentul imunodeficiențelor și al tulburărilor hormonale |
Prognoză
Prognosticul pentru bolile asociate cu Malassezia furfur este favorabil în marea majoritate a cazurilor. Dermatita seboreică și mătreața nu pun viața în pericol și nu provoacă leziuni ireversibile ale pielii și părului, ci sunt afecțiuni cronice cu tendință de recidivă. Cu o îngrijire adecvată și utilizarea la timp a agenților antifungici și antiinflamatori, se pot obține perioade lungi de remisie. [67]
La sugari, dermatita seboreică infantilă se rezolvă de obicei complet în primele luni sau ani de viață, pe măsură ce pielea se maturizează și funcția glandelor sebacee revine la normal. Ulterior, pielea poate deveni fie normală, fie predispusă la alte dermatoze, dar forma infantilă de dermatită seboreică rareori persistă până la vârsta adultă. [68]
La adulți, evoluția bolii este determinată în mare măsură de predispoziția genetică, tipul de piele, nivelul de stres și prezența comorbidităților. În cazurile de patologii neurologice și imunodeficiențe, dermatita seboreică poate fi mai severă și poate necesita cure de tratament regulate; cu toate acestea, chiar și în aceste cazuri, o abordare cuprinzătoare poate controla simptomele. [69]
Prognosticul pentru pitiriazis versicolor este, de asemenea, favorabil. Terapia antifungică poate elimina infecția activă, dar modificările pigmentare pot persista timp de câteva luni după tratament. Recidivele sunt posibile, în special în climatele calde, așa că uneori se recomandă cure profilactice cu agenți antifungici topici în timpul sezonului cald. [70]
Astfel, Malassezia furfur și speciile înrudite cauzează de obicei dermatoze benigne, dar cronice. Tratamentul cu succes și calitatea vieții pacientului depind de consultarea timpurie a unui dermatolog, de diagnosticul corect, de tratamentul adecvat și de angajamentul față de un plan individualizat de îngrijire și prevenție. [71]
Tabelul 14. Factorii care influențează prognosticul bolilor asociate cu Malassezia
| Factor | Impactul asupra prognosticului |
|---|---|
| Vârstă | Sugarii sunt mai predispuși la un rezultat favorabil |
| Boli concomitente | Imunodeficiențele și bolile neurologice agravează evoluția bolii |
| Respectarea terapiei | O bună complianță îmbunătățește controlul simptomelor |
| Îngrijire a pielii | Îngrijirea adecvată reduce frecvența recidivelor |
| Climă și stil de viață | Clima caldă și stresul cresc riscul de exacerbări |
FAQ
Întrebarea 1: Este Malassezia furfur o „ciupercă contagioasă” care poate fi transmisă de la o altă persoană?
Malassezia furfur este în primul rând un locuitor normal al pielii umane, prezent la majoritatea oamenilor. Mai degrabă decât o „infecție” directă, aceasta este mai degrabă un caz în care un comensal normal devine patogen în condiții favorabile: creșterea sebumului pielii, alterarea microbiomului și scăderea imunității. Prin urmare, este mai important să controlați factorii de risc și să vă îngrijiți corespunzător pielea decât să vă temeți de contactul cu gospodăria. [72]
Întrebarea 2. Este posibilă vindecarea dermatitei seboreice odată pentru totdeauna?
Dermatita seboreică este o afecțiune cronică, recurentă, asociată cu răspunsul cutanat al unei persoane la Malassezia și cu cantitatea de sebum produsă. Eliminarea completă a predispoziției este de obicei imposibilă, dar se pot obține remisiuni pe termen lung și simptome minime prin îngrijire adecvată și utilizarea de produse moderne. Este important să înțelegem că scopul terapiei este controlul bolii, nu un „curs” unic urmat de dispariție. [73]
Întrebarea 3: Poate duce dermatita seboreică la căderea permanentă a părului?
În majoritatea cazurilor, căderea părului asociată cu dermatita seboreică este temporară și asociată cu inflamație și leziuni mecanice ale scalpului. După un tratament reușit și o îngrijire normalizată, creșterea părului revine de obicei. Căderea permanentă a părului este posibilă doar din alte cauze, cum ar fi alopecia androgenetică, dermatozele cicatriciale și bolile sistemice. [74]
Întrebarea 4. Este suficient șamponul medicamentos sau sunt necesare produse suplimentare?
Pentru mătreața ușoară și simptomele minime, un singur șampon medicamentos cu o componentă antifungică este adesea suficient. Pentru dermatita seboreică severă a feței și a pliurilor, cu mâncărime sau inflamație severă, este de obicei necesară o combinație: un șampon pentru scalp plus o cremă antifungică și, dacă este necesar, antiinflamatoare pentru față și alte zone. Cel mai bine este să discutați alegerea regimului cu un dermatolog. [75]
Întrebarea 5. Are sens să schimbăm dieta pentru a trata dermatita seboreică?
Studiile clinice clasice nu confirmă o legătură strictă între dermatita seboreică și anumite alimente, așa cum este cazul, de exemplu, al alergiilor alimentare. Cu toate acestea, o dietă generală sănătoasă, cu suficiente legume, surse de acizi grași omega-3 și un consum moderat de zaharuri simple, ajută la menținerea stării normale a pielii și la reducerea inflamației. Este mai important să se evite deficiențele de vitamine și minerale decât să se elimine complet orice aliment. [76]
Cine să contactați?

