Expert medical al articolului
Noile publicații
Enteropatii
Ultima examinare: 07.06.2024

Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
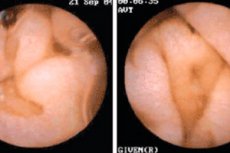
Enteropatia este un termen general utilizat pentru a descrie diverse boli și tulburări asociate cu modificările patologice ale mucoasei tractului gastrointestinal (GI). Enteropatiile pot avea cauze diferite și manifestă cu o varietate de simptome. Unele dintre cele mai cunoscute forme de enteropatii includ:
- Boala celiacă (Coliacia): o boală autoimună în care membrana mucoasă a intestinului subțire este deteriorată de o reacție la glutenul proteic. Boala celiacă poate duce la absorbția de nutrienți afectată și are o varietate de simptome, inclusiv diaree, balonare abdominală, oboseală și pierdere în greutate.
- Boala Crohn și colita ulcerativă: acestea sunt boli inflamatorii cronice ale tractului GI care pot afecta diferite părți ale tractului GI. Ele implică inflamația mucoaselor și pot provoca dureri abdominale, diaree, sângerare și alte simptome.
- Deficit de lactază: În această afecțiune, organismul nu produce suficientă lactază, o enzimă necesară pentru digerarea laptelui și a produselor lactate. Deficitul de lactază poate provoca balonare, gaz și diaree după ce a consumat produse lactate.
- Enterită eozinofilă: Aceasta este o tulburare rară în care mucoasa GI este afectată de reacțiile alergice, care poate duce la inflamație și alte simptome, cum ar fi durerea abdominală și diareea.
- Colită microscopică: Acesta este un grup de boli care includ colită colagenă și colită limfocitară. Acestea sunt caracterizate prin modificări inflamatorii cronice ale mucoasei care pot provoca diaree și dureri abdominale.
Tratamentul enteropatiei depinde de tip și cauză. Poate include modificări dietetice, medicamente, controlul simptomelor și, în unele cazuri, chirurgie. Enteropatiile sunt de obicei diagnosticate și tratate de un gastroenterolog.
Cauze Enteropatii
Cauzele și factorii de risc pentru diferite forme de enteropatii pot fi variate și depind de tipul specific de enteropatie. Mai jos sunt câteva dintre cele mai frecvente cauze și factori de risc asociați cu diferite tipuri de enteropatii:
Boala celiacă:
- Genetică: Predispoziția ereditară a bolii celiace joacă un rol important în dezvoltarea sa.
- Aportul de gluten: Boala celiacă este asociată cu intoleranță la gluten, o proteină găsită în grâu, orz și secară.
- Factori de mediu: Unii factori de mediu pot contribui la dezvoltarea bolii celiace.
Boala Crohn:
- Genetică: factorul genetic joacă un rol în apariția bolii Crohn.
- Inflamarea și aspectele imunologice: inflamația și aspectele imunologice sunt esențiale în această boală.
Colită ulcerativă:
- Genetică: Predispoziția genetică joacă, de asemenea, un rol important în dezvoltarea colitei ulcerative.
- Factori imunologici: Tulburările imunologice pot contribui la inflamația mucoasei.
Boala inflamatorie a intestinului (IBD):
- Genetică: Predispoziția genetică poate fi un factor de risc.
- Factorii de mediu: Factorii de mediu, cum ar fi infecțiile și nutriția, pot juca un rol în dezvoltarea IBD.
Infecții intestinale:
- Agenții patogeni: o varietate de bacterii, viruși și paraziți pot provoca infecții intestinale.
Medicamente și suplimente:
- Unele medicamente și suplimente pot provoca iritații și deteriorare a mucoasei gastrointestinale.
Alergii alimentare și intoleranțe:
- Intoleranța la lactoză, gluten sau alte alimente poate provoca inflamație și disconfort.
- Tulburări genetice și boli rare: Unele tulburări genetice rare pot fi asociate cu enteropatii.
- Boli autoimune: Unele boli autoimune pot afecta mucoasa gastrointestinală.
- Factorii psihosociali: stresul și aspectele psihosociale pot influența, de asemenea, dezvoltarea unor forme de enteropatie.
Patogeneza
Patogeneza enteropatelor poate fi variată și depinde de tipul specific de enteropatie și de boala sa de bază. Iată câteva puncte generale cu privire la patogeneza enteropatelor:
- Inflamație: Multe enteropatii sunt asociate cu inflamația mucoasei gastrointestinale. Inflamarea poate apărea din cauza diferitelor cauze, cum ar fi tulburări imune, infecții, reacții alergice sau boli autoimune.
- Mecanisme imune: Unele enteropate, cum ar fi boala celiacă, sunt asociate cu tulburări imune. În cazul bolii celiace, sistemul imunitar are un efect agresiv asupra propriilor țesuturi, în special a mucoasei intestinale subțiri, ceea ce duce la inflamație și deteriorare.
- Reacții alergice: în unele cazuri, enteropatii se pot dezvolta ca urmare a reacțiilor alergice la anumite alimente sau alți alergeni. Acest lucru poate provoca inflamație și deteriorare a mucoaselor.
- Factori genetici: Unele enteropate pot avea o predispoziție genetică. De exemplu, unele forme de boală celiacă sunt asociate cu mutații genetice moștenite.
- Infecții: Unele infecții, cum ar fi infecția cu Helicobacter pylori, pot provoca gastrita cronică și alte enteropatii prin mecanisme de inflamație și efecte toxice.
- Deteriorarea mucoasei: Deteriorarea mecanică a mucoasei tractului gastrointestinal, cum ar fi utilizarea prelungită a anumitor medicamente, poate duce la dezvoltarea enteropatiei.
Patogeneza enteropatiilor poate fi complexă și multifactorială și poate varia de la boală la boală. Pentru a identifica și trata cu exactitate enteropatii, este important să diagnosticați și să consultați cu un medic care poate sugera cel mai bun plan de tratament pentru situația dvs. specifică.
Simptome Enteropatii
Simptomele enteropatelor pot varia în funcție de tipul specific de enteropatie și de cauza acesteia. Cu toate acestea, unele simptome comune care pot fi observate în diferite forme de enteropatii includ următoarele:
- Diaree: Aceasta este unul dintre cele mai frecvente simptome ale enteropatiilor. Diareea poate fi caracterizată ca lichid, frecventă sau prelungită.
- Durerea abdominală: durerea abdominală poate fi acută, plictisitoare, spasmodică sau persistentă. Acestea pot apărea în diferite zone ale abdomenului și pot fi însoțite de balonare sau disconfort.
- Bloat abdominal: Pacienții cu enteropatii se confruntă adesea cu balonare abdominală și disconfort.
- Sânge în scaun: Unele enteropate pot provoca sângerare din tractul GI, care se poate manifesta ca sânge în scaun sau prin sângerare rectală.
- Oboseală: Pacienții cu enteropatii pot prezenta slăbiciune generalizată, oboseală și pierderea de energie.
- Pierderea în greutate: pierderea în greutate poate fi rezultatul digestiei afectate și al absorbției de nutrienți.
- Modificări ale apetitului: enteropatiile pot afecta pofta de mâncare, provocând fie o creștere sau o scădere a apetitului.
- Modificări ale obiceiurilor intestinale: pot exista modificări ale regularității și modelului de defecare, inclusiv constipație sau diaree.
- Simptome de alergie: Unele forme de enteropatii pot avea simptome alergice precum mâncărime, erupții cutanate și angioedem.
Simptomele pot varia în severitate și durată și pot varia de la caz la caz.
Sindroamele enteropate
Există mai multe sindroame diferite de enteropatie, fiecare cu propriile simptome și caracteristici caracteristice. Următoarele sunt unele dintre cele mai cunoscute sindroame enteropate:
- Sindromul intestinului iritabil (IBS): Acest sindrom se caracterizează prin dureri abdominale cronice, diaree, constipație și/sau modificări alternative ale scaunului. Simptomele pot fi agravate de stres și pot persista pentru perioade lungi de timp.
- Sindromul simptomelor gastroenterologice slab explicate (SMGEC): Acest sindrom descrie o situație în care pacienții au simptome gastrointestinale cronice, dar investigațiile și examenele nu arată anomalii structurale sau biochimice evidente.
- Enteropatie post-infecțioasă: Acest sindrom se poate dezvolta după o infecție gastrointestinală și se caracterizează prin diaree prelungită și alte simptome.
- Enteropatia eozinofilă: granulocite eozinofile se acumulează în membrana mucoasă a tractului gastrointestinal, provocând inflamație și simptome precum durerea abdominală și diaree.
- Sindromul de digestie lentă: Acest sindrom se caracterizează prin trecerea lentă a alimentelor prin tractul digestiv, care poate duce la constipație, balonare și disconfort.
- Sindromul de frecvență de diaree: Pacienții cu acest sindrom prezintă adesea o frecvență excesivă de defecare și diaree.
- Sindromul de absorbție imperfectă: Acest sindrom este asociat cu absorbția afectată a anumitor nutrienți în tractul gastrointestinal, ceea ce poate duce la deficiențe dietetice.
- Enteropatie postoperatorie: Acest sindrom se poate dezvolta după o intervenție chirurgicală gastrointestinală și se caracterizează prin modificări ale scaunului, durerii abdominale și altor simptome.
Este important de menționat că fiecare dintre aceste sindroame are propriile caracteristici unice și necesită o abordare individualizată a diagnosticului și a tratamentului. Se recomandă ca pacienții cu simptome de enteropatie să consulte un medic pentru a determina un diagnostic specific și pentru a dezvolta un plan de tratament adecvat.
Enteropatie la copii
Acesta este un grup de boli și afecțiuni diferite asociate cu modificările patologice ale tractului gastrointestinal (GI) al copiilor. Aceste condiții pot avea cauze și manifestări diferite. Este important să ne dăm seama că enteropatia la copii poate fi cauzată de o varietate de factori și necesită diagnostic și tratament atent. Iată câteva dintre cele mai frecvente tipuri de enteropatii la copii:
- Boala celiacă: boala celiacă este unul dintre cele mai cunoscute tipuri de enteropatie la copii. Este o boală autoimună cauzată de o intoleranță la gluten, o proteină găsită în grâu, orz și secară. Copiii cu boală celiacă pot prezenta simptome precum diaree, balonare abdominală, absorbție deficitară a nutrienților și creștere cascadorizată.
- Deficit de lactază: Această afecțiune apare atunci când copiii nu produc suficientă lactază, o enzimă necesară pentru a digera laptele și produsele lactate. Simptomele pot include diaree, dureri abdominale și gaz după ce au consumat produse lactate.
- Enteropatii infecțioase: diverse infecții, cum ar fi viruși, bacterii și paraziți, pot provoca enteropatii la copii. Simptomele depind de tipul de infecție, dar pot include diaree, vărsături, dureri abdominale și febră.
- Enteropatia eozinofilă: Aceasta este o afecțiune în care mucoasa GI suferă o inflamație cauzată de acumularea de eozinofile. Copiii cu această enteropatie pot experimenta dureri abdominale, diaree și vărsături.
- Alte enteropatii: Există și alte forme de enteropatii la copii, inclusiv reacții alergice la anumite alimente, tulburări genetice, boli inflamatorii GI și alte afecțiuni.
Tratamentul pentru enteropatie la copii va depinde de tipul de enteropatie și de cauza. Poate include modificări dietetice, medicamente, controlul simptomelor și, în cazuri rare, chirurgie. Pentru a diagnostica și trata copiii cu enteropatie, este important să vedem un medic, de obicei un pediatru sau un gastroenterolog pediatric, să efectueze teste adecvate și să dezvolte un plan de tratament.
Enteropatia la copii are propriile caracteristici care trebuie luate în considerare în diagnosticul, tratamentul și gestionarea acestor afecțiuni. Iată câteva dintre principalele caracteristici ale enteropatiei la copii:
- O varietate de cauze: enteropatia la copii poate fi cauzată de o varietate de factori precum infecții, alergii, tulburări genetice, boli autoimune, intoleranță alimentară și alte afecțiuni. Este important să efectuați un diagnostic pentru a determina cauza de bază.
- Dezvoltare și creștere: Copiii sunt într-o etapă de dezvoltare fizică și psihologică activă. Aceasta înseamnă că enteropatia poate avea un impact negativ asupra creșterii și dezvoltării normale a copilului, astfel încât detectarea și tratamentul timpuriu sunt foarte importante.
- Simptome și manifestări: Simptomele enteropatiei pot apărea diferit la copii, în funcție de vârsta lor și de tipul de enteropatie. La sugari și copii mici, acestea pot include dureri abdominale, diaree, vărsături, creștere în greutate slabă și iritabilitate. Copiii mai mari pot prezenta simptome similare, precum și oboseală, probleme de concentrare și creșterea și dezvoltarea întârziată.
- Diagnostic: diagnosticarea enteropatiei la copii necesită o abordare specială. Aceasta poate include teste de sânge, biopsii ale mucoasei GI, studii imunologice și alte metode.
- Tratament și dietă: Copiii cu enteropatie pot necesita o dietă specială, inclusiv restricționarea anumitor alimente sau introducerea de formule alimentare speciale. Medicamentele, inclusiv antibiotice, medicamente antiinflamatorii și alte medicamente, pot fi, de asemenea, prescrise în funcție de tipul de enteropatie.
- Sprijin și educație: Părinții copiilor cu enteropatie pot necesita educație și sprijin în dietă, îngrijire și gestionarea simptomelor. Consultarea cu medicii, dieteticienii și alți profesioniști poate ajuta la gestionarea acestor provocări.
Formulare
Enteropatiile pot lua multe forme în funcție de cauza, caracteristicile și simptomele lor. Iată câteva dintre cele mai frecvente forme de enteropatii:
- Boala celiacă (intoleranța produsului la gluten): aceasta este o boală autoimună cronică în care sistemul imunitar este uimit de ingestia de gluten, o proteină găsită în grâu, orz și secară. Acest lucru poate duce la deteriorarea membranei mucoase a intestinului subțire și a absorbției afectate de nutrienți.
- Boala Crohn și colita ulcerativă: acestea sunt boli inflamatorii cronice care pot afecta diferite părți ale sistemului digestiv. Acestea pot provoca inflamație, ulcere și alte complicații.
- Ulcerul colorectal nespecific: Aceasta este o altă boală inflamatorie a intestinului care poate provoca inflamație și ulcere în intestinul gros.
- Colită microscopică: Aceasta este o afecțiune în care inflamația intestinului nu este vizibilă la examenul endoscopic de rutină, dar este vizibilă pe analiza microscopică a epruvetelor de biopsie.
- Alergii alimentare: Unele persoane pot avea reacții alergice la anumite alimente, ceea ce poate provoca simptome enteropate precum diaree și dureri abdominale.
- Enteropatii infecțioase: Enteropatiile pot fi cauzate de o infecție precum inflamația bacteriană sau virală a intestinelor.
- Colită pseudomembranoasă: aceasta este o boală inflamatorie acută inflamatorie, care este adesea asociată cu utilizarea antibioticelor și poate duce la creșteri pseudomembranoase pe mucoasa colonică.
Diferite tipuri de enteropatii pot avea cauze și simptome diferite. Iată o scurtă descriere a fiecăreia dintre aceste enteropate:
- Enteropatia de gluten (boala celiacă): cunoscută și sub denumirea de boala celiacă, este o boală autoimună cronică în care pacienții dezvoltă o intoleranță la glutenul proteic, care se găsește în grâu, orz și securi. Simptomele includ diaree, balonare abdominală, oboseală și pierdere în greutate. Boala poate provoca, de asemenea, deteriorarea membranei mucoase a intestinului subțire.
- Enteropatie proteică: Acest termen se poate referi la diverse forme de enteropatii legate de proteine din alimente. Poate include adesea o reacție alergică la proteine din alimente, cum ar fi laptele de vacă, proteinele de soia și altele. Simptomele pot varia, dar de obicei includ diaree, dureri abdominale și alte reacții alergice alimentare.
- Enteropatie exudativă: Aceasta este o afecțiune în care membrana mucoasă a tractului gastrointestinal secretă exudat (plasmă sau alte lichide) în stomac sau intestine. Acest lucru se poate datora unei varietăți de cauze, inclusiv boli inflamatorii, infecții sau efecte de medicamente.
- Cronenteropatie: Termenul „enteropatie cronică” descrie orice enteropatie pe termen lung sau prelungită care durează mult timp. Cauzele pot varia și includ boli inflamatorii cronice, afecțiuni autoimune și alți factori.
- Enteropatie alergică: Aceasta este o afecțiune în care membrana mucoasă a tractului gastrointestinal este afectată de o reacție alergică la anumiți alergeni din alimente sau alte substanțe. Simptomele pot include diaree, dureri abdominale, vărsături și alte simptome alergice.
- Enteropatia diabetică: Aceasta este o complicație a diabetului în care nivelul ridicat de zahăr din sânge poate deteriora nervii și vasele de sânge, inclusiv cele din tractul gastrointestinal. Enteropatia diabetică poate duce la probleme digestive și simptome precum diaree, constipație și dureri abdominale.
- Enteropatie autoimună: Aceasta este o afecțiune în care sistemul imunitar al organismului începe să-și atace propria mucoasă în tractul gastrointestinal. Un exemplu de astfel de enteropatie este boala celiacă.
- Enteropatii secundare: aceste enteropate se dezvoltă ca urmare a altor condiții sau boli. De exemplu, infecțiile virale sau condițiile de imunodeficiență pot duce la enteropatie.
- Enteropatia indusă de proteinele alimentare: Această formă de enteropatie se poate dezvolta ca răspuns la o alergie alimentară sau la intoleranță la anumite proteine sau componente alimentare. Un exemplu este enteropatia indusă de lactoză în intoleranță la lactoză.
- Enteropatie funcțională: Aceasta este o afecțiune în care pacienții prezintă simptome legate de tractul gastrointestinal, dar nu se detectează o anomalie structurală sau biochimică. Un exemplu este sindromul intestinului iritabil (IBS).
- Enteropatie alcoolică: Acest tip de enteropatie este asociat cu un consum prelungit și excesiv de alcool. Alcoolul poate deteriora mucoasa tractului gastrointestinal, ceea ce duce la inflamație, ulcere și alte modificări. Acest lucru poate provoca simptome precum dureri abdominale, diaree și tulburări digestive.
- Enteropatia enzimatică: Acest tip de enteropatie este asociat cu o deficiență de enzime necesare pentru digestia normală. De exemplu, boala celiacă este o formă de enteropatie enzimatică în care sistemul imunitar atacă agresiv mucoasa intestinului subțire atunci când se consumă gluten, o proteină găsită în grâu, orz și secară.
- Enteropatie dependentă de steroizi: Această afecțiune este asociată cu utilizarea pe termen lung a glucocorticosteroizilor (steroizi), ceea ce poate provoca o varietate de efecte secundare gastrointestinale, inclusiv ulcere, sângerare și anomalii mucoase.
- Enteropatie uremică: Acest tip de enteropatie este asociat cu insuficiența renală cronică și acumularea de produse reziduale în organism. Acest lucru poate duce la diverse tulburări și simptome gastrointestinale, cum ar fi greață, vărsături și diaree.
- Enteropatie digestivă membranoasă: Acest termen poate descrie enteropatii asociate cu digestia afectată în mucoasa tractului gastrointestinal, care poate include absorbția afectată a nutrienților.
- Enteropatie proliferativă: Aceasta este o afecțiune în care mucoasa tractului gastrointestinal suferă o proliferare celulară anormală sau excesivă. Acest lucru poate duce la formarea de polipi sau alte neoplasme. Modificările proliferative pot fi asociate cu diverse boli și pot necesita intervenție chirurgicală.
- Enteropatie congenitală a pachetului: Această enteropatie genetică rară se caracterizează prin intoleranță la lactoză (un zahăr găsit în lapte și produse lactate) de la naștere. Pacienții cu această enteropatie nu pot digera lactoza, ceea ce poate provoca diaree, balonare abdominală și alte simptome.
- Enteropatie necrotizantă: Aceasta este o afecțiune în care membrana mucoasă a tractului gastrointestinal suferă necroză (moarte celulară) din cauza diverșilor factori, cum ar fi infecții, hemoragie sau ischemie (afectarea de sânge).
- Enteropatia glicină: Aceasta este o tulburare moștenită asociată cu un metabolism anormal al glicinei aminoacizilor. Poate duce la o varietate de tulburări neurologice și psihomotorii, precum și la alte probleme, inclusiv enteropatia glicinuronuropatică, care poate afecta sistemul digestiv.
- Enteropatia limfoidă: Aceasta este o afecțiune în care mucoasa intestinală conține cantități excesive de țesut limfoid. Poate fi asociat cu o varietate de afecțiuni, inclusiv boala Crohn, colita ulcerativă și alte boli inflamatorii ale tractului GI.
- Enteropatie reactivă: Aceasta este o afecțiune în care membrana mucoasă a tractului gastrointestinal devine inflamată sau iritată ca răspuns la anumiți factori. Aceasta poate include infecția (cum ar fi virală sau bacteriană), o reacție alergică la alimente sau medicamente și alte influențe iritante. Enteropatia reactivă se poate prezenta cu simptome similare cu enterită sau gastroenterită.
- Enteropatie toxică: Aceasta este o afecțiune în care membrana mucoasă a tractului gastrointestinal este deteriorată sau distrusă prin expunerea la toxine sau otrăvuri, cum ar fi anumite medicamente, substanțe chimice sau infecții. Exemple includ gastroenterita toxică, cauzată de bacteriile Clostridium difficile sau enteropatia toxică din cauza utilizării greșite a anumitor medicamente.
- Enteropatie atrofică: Aceasta este o afecțiune în care mucoasa tractului gastrointestinal suferă atrofie, adică reducerea dimensiunii și modificările funcționale. Exemple de astfel de afecțiuni sunt boala celiacă și gastrită atrofică, ceea ce poate duce la absorbția de nutrienți afectată și alte probleme digestive.
- Enteropatii cu deficiență de enzimă: Aceste enteropate sunt asociate cu o deficiență de anumite enzime necesare funcției digestive normale. Exemple din aceste afecțiuni sunt deficiența de lactază (intoleranță la lactoză), în care organismul nu poate digera în mod corespunzător lactoza de zahăr din lapte și alte condiții de deficiență de enzime.
Complicații și consecințe
Complicațiile și consecințele enteropatelor pot varia în funcție de cauza și gravitatea lor. Unele dintre complicațiile și consecințele comune ale enteropatelor includ:
- Diaree: Unul dintre cele mai frecvente simptome ale enteropatelor este diareea, care poate fi cronică sau rămâne mult timp.
- Deficiențe de nutrienți: Datorită funcției intestinale afectate, absorbția de nutrienți, cum ar fi vitamine, minerale și proteine poate fi afectată. Acest lucru poate duce la lipsa elementelor importante și la dezvoltarea deficiențelor de nutrienți.
- Pierderea în greutate: diaree persistentă și deficiențe de nutrienți pot duce la pierderea în greutate și debilitatea.
- Anemie: Unele enteropate pot duce la deficiență de fier și anemie din cauza lipsei globulelor roșii.
- Retardarea creșterii la copii: Copiii cu enteropatii cronice pot fi întârziate creșterea și dezvoltarea.
- Complicații medicamente: Tratamentul enteropatelor poate implica utilizarea medicamentelor care pot provoca, de asemenea, diverse efecte secundare și complicații.
- Complicații autoimune: Unele forme de enteropatii pot fi asociate cu procese autoimune care pot afecta alte organe și sisteme din organism.
- Complicații dacă nu sunt tratate corect: Dacă enteropatia este diagnosticată greșit sau tratată, aceasta poate duce la agravarea afecțiunii și la dezvoltarea unor complicații mai grave.
Diagnostice Enteropatii
Diagnosticul enteropatiei implică o serie de metode și teste care permit medicului să determine tipul și cauza enteropatiei. Abordarea diagnosticului va depinde de simptomele specifice și de suspiciunea bolii. Iată câteva metode comune de diagnostic:
- Istoric medical: medicul intervievează pacientul pentru a afla despre simptomele, durata și natura bolii, precum și prezența altor afecțiuni medicale, factori ereditari și factori de risc.
- Examen fizic: Medicul efectuează o examinare fizică a pacientului, inclusiv evaluarea abdomenului și a altor organe pentru a căuta semne care ar putea indica enteropatia.
- Teste de sânge de laborator: se efectuează diverse teste de sânge de laborator, inclusiv teste de inflamație (de exemplu, proteine C-reactive și număr de globule roșii), teste de anticorpi, valori biochimice (de exemplu, glucoză, proteine și alte markeri) și alte teste care pot indica prezența enteropatiei.
- Investigații instrumentale:
- Gastroenteroscopie: Aceasta este o procedură în care un tub subțire, flexibil, cu o cameră (endoscop) este introdus prin gură sau nas pentru a vedea mucoasa tractului gastrointestinal și a lua biopsii pentru analiza de laborator.
- Studii radiologice: Când gastroenteroscopia nu este adecvată, tehnicile radiologice, cum ar fi studiile de bariu, pot fi utilizate pentru a evalua structura și funcția tractului gastrointestinal.
- Tomografie computerizată (CT) sau imagistică prin rezonanță magnetică (RMN): Uneori, aceste tehnici sunt folosite pentru a privi mai detaliat organele abdominale și țesuturile din jur.
- Biopsiile endoscopice: în timpul unei gastroenteroscopii sau colonoscopie, țesutul (biopsia) poate fi luat din mucoasă pentru analiza de laborator pentru a detecta modificări anormale, inflamație sau prezența unor boli specifice.
- Teste pentru alergii sau intoleranțe alimentare: În unele cazuri, se fac teste specifice pentru a detecta reacții alergice la anumite alimente.
- Teste genetice: Testele genetice pot fi efectuate pentru a diagnostica forme moștenite de enteropatii, cum ar fi boala celiacă.
Diagnosticul de enteropatie necesită colaborare între medici de diferite specialități, inclusiv gastroenterologi, alergoziști-imunologi, chirurgi și patologi.
Sunt efectuate diverse teste și teste de laborator pentru a diagnostica enteropatia de gluten. Iată principalele teste și investigații care pot fi utilizate pentru a diagnostica boala celiacă:
- Anticorpi la transglutaminază (anticorpi TTG): Acest test de anticorpi este unul dintre cele mai frecvent utilizate teste pentru diagnosticarea bolii celiace. Niveluri ridicate de anticorpi TTG pot indica prezența unei reacții autoimune la gluten. Acest test este de obicei efectuat pe sânge.
- Imunoglobulina A (IgA): Nivelurile de IgA în sânge pot fi, de asemenea, măsurate, deoarece nivelurile scăzute de IgA pot afecta exactitatea rezultatelor testelor de anticorpi. Dacă nivelurile de IgA sunt scăzute, medicul dumneavoastră vă poate sugera utilizarea altor metode de diagnostic.
- Anticorpi de endomisiu (anticorpi EMA): Acest test de anticorpi poate fi efectuat pentru a confirma un diagnostic de boală celiacă. Un rezultat pozitiv al testului EMA indică o probabilitate crescută de boală celiacă.
- Gastroscopie (endoscopie): gastroscopia permite medicului să evalueze vizual starea mucoasei intestinului subțire și să ia o biopsie pentru analiza de laborator. În boala celiacă, inflamația și leziunile pot fi observate pe mucoasă.
- Biopsia mucoasei intestinale subțiri: Acesta este standardul de aur pentru diagnosticarea bolii celiace. În timpul gastroenteroscopiei, este preluată o probă mică de țesut din intestinul subțire pentru a analiza modificări caracteristice, cum ar fi inflamația și deteriorarea vilozilor.
- Alte teste: testele suplimentare pot include teste genetice pentru a detecta o predispoziție moștenită la boala celiacă și teste pentru nivelul de fier seric și feritină pentru a evalua deficiența de fier care poate rezulta din absorbția slabă în intestinul subțire.
Diagnostic diferentiat
Diagnosticul diferențial de enteropatii implică procesul de identificare și distincție între diferite forme de enteropatii, deoarece acestea pot avea simptome similare. Acest lucru este important pentru a determina diagnosticul corect și pentru a prescrie un tratament adecvat. Iată câțiva pași în diagnosticul diferențial al enteropatelor:
- Istoric de adunare și medical: medicul începe prin colectarea informațiilor detaliate despre istoricul medical și medical, inclusiv simptomele, durata simptomelor, obiceiurile dietetice, istoricul medical și aportul de medicamente.
- Examen fizic: medicul efectuează o examinare fizică a pacientului pentru a căuta semne precum dureri abdominale, balonare abdominală, erupții cutanate și alte simptome fizice.
- Teste de laborator: Se fac diverse teste de laborator pentru a evalua starea intestinelor și a corpului în ansamblu. Aceasta poate include teste de sânge, teste de scaun, teste de urină și altele.
- Examene instrumentale: Examinările endoscopice, cum ar fi gastrofibroscopia sau colonoscopia pot fi utilizate pentru a inspecta vizual structurile interne ale intestinului și a prelua probe de biopsie.
- Teste imunologice: Testele imunologice, cum ar fi testele de anticorpi, pot fi efectuate pentru a determina enteropatii autoimune.
- Testare genetică: pentru a diagnostica boala celiacă, testarea genetică este efectuată pentru a căuta gene asociate cu boala.
- Excluderea altor boli: Diagnosticul diferențial include, de asemenea, excluderea altor boli care pot imita simptomele enteropatiei, cum ar fi sindromul intestinului iritabil (IBS), gastrita, boala ulcerului peptic, bolile infecțioase și altele.
- Răspunsul de monitorizare la tratament: Odată ce se face un diagnostic și începe tratamentul, este important să monitorizăm modul în care pacientul răspunde la terapie pentru a se asigura că este eficient.
Tratament Enteropatii
Tratamentul pentru enteropatie depinde de tipul, cauza și simptomele sale. Enteropatiile pot fi cauzate de o varietate de factori, inclusiv infecții, inflamație, alergii, tulburări genetice și alte condiții. Tratamentul este de obicei prescris de un medic și poate include următoarele:
Tratamentul medicamentelor:
- Antibiotice: Dacă enteropatia este cauzată de o cauză bacteriană sau infecțioasă, pot fi prescrise antibiotice.
- Antiinflamatorii: medicamente antiinflamatorii, cum ar fi mesalamina sau steroizii, pot fi utilizate pentru a trata forme inflamatorii de enteropatie, cum ar fi boala Crohn sau colita ulcerativă.
- Imunomodulatori și biologici: În cazurile de boală GI inflamatorie cronică, medicul dumneavoastră poate prescrie medicamente imunomodulatoare sau biologice pentru a suprima simptomele inflamației și controlului.
Terapie nutrițională:
- În cazul alergiilor alimentare sau intoleranței la anumite alimente, poate fi necesară eliminarea acestor alimente din dietă. De exemplu, în cazul bolii celiace, glutenul trebuie eliminat complet din dietă.
- Restricția de lactoză poate fi necesară la pacienții cu deficiență de lactază.
Tratament simptomatic:
- Medicamentele pentru ameliorarea simptomelor, cum ar fi medicamentele pentru durere, antispasmodicele sau antiemetica, pot fi utilizate pentru a îmbunătăți confortul pacientului.
Tratamentul cauzei de bază:
- Atunci când enteropatia se datorează unei afecțiuni de bază, cum ar fi o boală autoimună sau o tulburare genetică, este important să tratăm și să gestionăm acea condiție de bază.
Intervenție chirurgicală:
- În unele cazuri, cum ar fi masele externe, polipii sau anumite complicații, poate fi necesară o intervenție chirurgicală pentru a elimina zonele afectate ale tractului GI.
Dieta pentru enteropatie
Depinde de tipul și cauza specificului afecțiunii. Pentru o terapie nutrițională eficientă, trebuie determinat un diagnostic specific și trebuie elaborat un plan de dietă pe baza acestui diagnostic. Iată câteva recomandări generale pentru dietă în diferite tipuri de enteropatii:
Enteropatia de gluten (boala celiacă):
- Principalul lucru în acest caz este eliminarea completă a glutenului din dietă. Glutenul se găsește în grâu, orz și secară.
- Alimente pe care le puteți mânca: porumb, orez, cartofi, cartofi, hrișcă, ovăz (dacă este etichetat fără gluten), carne, pește, fructe, legume, lapte și produse lactate (dacă nu conțin aditivi de gluten).
- Evitați alimentele și vasele care conțin făină de grâu, orz, secară, maltodextrină și alte ingrediente cu gluten.
Enteropatie enzimatică:
- Pentru a ajuta la digestie, suplimentele enzimatice (cum ar fi pentru lactoză sau bromelain) pot fi utilizate pentru a ajuta organismul să digere alimentele.
- Evitați alimentele care pot provoca fermentare severă în stomac, cum ar fi leguminoase, varză, sodă și băuturi carbogazoase.
Enteropatie alcoolică:
- Este important să evitați complet alcoolul.
- Acordați atenție stării ficatului și a sistemului digestiv.
Enteropatie uremică:
- Dieta pentru insuficiența renală cronică poate include restricții de proteine, fosfor și potasiu.
- Aportul de sodiu și lichid poate fi restricționat în funcție de stadiul bolii.
Enteropatie cu digestie a membranei afectate:
- Suplimentele enzimatice pot fi utilizate pentru a îmbunătăți digestia.
- Evitați alimentele care pot irita membranele mucoase, cum ar fi condimentele fierbinți și alimentele acide.
Este important de menționat că recomandările de dietă pot varia foarte mult în funcție de diagnosticul specific și de stadiul bolii. Înainte de a face modificări la dieta dvs., asigurați-vă că vă consultați cu medicul sau dieteticianul pentru a obține recomandări personalizate și pentru a urma recomandările potrivite pentru dvs.
Orientări clinice
Ghidurile clinice pentru gestionarea enteropatelor depind de forma specifică a acestei boli și pot include diferite metode de diagnostic, tratament și îngrijire. Iată orientări clinice generale care pot fi aplicabile în contextul enteropatelor:
Diagnostic și evaluare:
- Evaluarea istoricului medical și familial al pacientului.
- Colectarea simptomelor și reclamațiilor detaliate.
- Efectuarea unui examen fizic.
- Teste de laborator de sânge, scaun, urină și alții pentru a evalua funcția intestinului și a detecta procesele inflamatorii sau autoimune.
- Investigații instrumentale, cum ar fi endoscopia cu biopsie pentru vizualizarea și evaluarea sănătății intestinului.
Tratament:
- Tratamentul depinde de forma specifică de enteropatie și poate include următoarele:
- Utilizarea terapiei medicamentoase, cum ar fi antibiotice, medicamente antiinflamatorii, medicamente imunosupresive și altele, în funcție de diagnostic.
- Recomandări dietetice și modificări dietetice. De exemplu, în boala celiacă, este important să se elimine glutenul din alimente.
- Controlul simptomelor precum diaree sau dureri abdominale.
- Intervenția chirurgicală poate fi necesară în unele cazuri, mai ales dacă există complicații sau deteriorare a intestinelor.
Monitorizare și urmărire a tratamentului:
- Monitorizare medicală regulată și examene pentru a evalua eficacitatea tratamentului și modificările stării pacientului.
- Modificați tratamentul după cum este necesar pe baza rezultatelor monitorizării.
Stil de viață și sprijin:
- Pacienții cu enteropatii pot primi îndrumări cu privire la menținerea unui stil de viață sănătos, inclusiv nutriție adecvată, niveluri de activitate fizică și gestionarea stresului.
- Sprijinul din partea unui psiholog sau a unui psihiatru poate fi util, în special în formele cronice de enteropatii precum boala Crohn.
Investigarea cauzelor și prevenirii: în unele cazuri, cum ar fi boala celiacă, este important să se stabilească cauzele bolii și să ia măsuri pentru a preveni aceasta în rudele pacientului.
Educația pacientului: educarea pacientului despre boala sa, restricțiile dietetice și practicile de îngrijire adecvate poate fi un aspect cheie al gestionării cu succes a enteropatiei.
Orientările clinice pot varia în funcție de diagnosticul și starea specifică a pacientului, de aceea este important să se obțină sfaturi medicale de la specialiști, cum ar fi gastroenterologi sau alergiști, pentru o abordare individualizată a diagnosticului și tratamentului enteropatiei.

