Expert medical al articolului
Noile publicații
Sindromul compartimental
Ultima examinare: 07.06.2024

Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
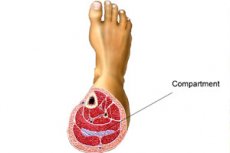
Sindromul compartimentului este o afecțiune patologică care se dezvoltă pe fondul presiunii crescute în interiorul unui anumit spațiu limitat. Pot exista multe cauze, dar esența se reduce la faptul că în interiorul unei anumite cavități se formează o presiune parțială crescută, datorită căreia se exercită presiunea pe pereții cavității, există o întindere mecanică a membranelor și a stratului muscular, durerea se dezvoltă, diverse tulburări funcționale și structurale. Subiectiv în etapele inițiale este perceput ca un sentiment de presiune și întindere în zona unei anumite cavități, după care se alătură alte simptome ale patologiei. Deseori necesită intervenție chirurgicală. Cu toate acestea, există și metode tradiționale de tratament. [1]
Sindromul de compresie abdominală în chirurgie
Este un set de factori, inclusiv procesele structurale și fiziologice patologice din organism, care implică o creștere a presiunii în regiunea abdominală. Cea mai severă condiție este considerată o creștere accentuată a presiunii intraabdominale. În acest caz, o persoană simte presiunea din ce în ce mai mare asupra pereților cavității abdominale, asupra organelor interne. La început există doar presiune și disconfortul asociat, dar treptat simptomele cresc, apare durerea.
Starea este periculoasă, deoarece cavitatea se poate rupe, precum și perturbarea sistemică a circulației sângelui și a tensiunii arteriale, până la accident vascular cerebral și necroză. O astfel de afecțiune în chirurgie se numește sindrom de compresie abdominală, deoarece patologia este localizată în cavitatea abdominală (abdominală). Puteți încerca metode tradiționale de tratament, dar cel mai adesea sunt ineficiente, așa că trebuie să recurgeți la metode radicale de tratament. [2]
Epidemiologie
Conform statisticilor, sindroamele miofasciale și abdominale sunt diagnosticate cel mai adesea. Primul este observat în aproximativ 45% din cazuri, al doilea - în 50%. Unii cercetători și clinicieni disting alte forme de sindrom de compartiment, dar reprezintă nu mai mult de 5%. În aproximativ 30% din cazuri, cauza este diverse boli interne, factori predispozanți. În 15% cauza este tumorile, hematoamele, edemul sever. Aproximativ 40% din patologie se datorează diferitelor traume, leziuni, compresie mecanică a cavității sau mușchiului. Restul de 15% se datorează diferitelor alte cauze, care pot fi multe, de exemplu, o presiune crescută pe fondul hipertensiunii arteriale, încălcări ale stării funcționale a rinichilor, ficatului, splinei, inimii. [3]
Statisticile arată că aproximativ 40% din patologie sfârșesc cu diverse complicații, în 10% din cazuri peritonită și tulburări severe ale stării funcționale a ficatului și a tractului GI se dezvoltă. În 9% din cazuri, se dezvoltă patologia ficatului și rinichilor, care progresează adesea și se încheie în moarte. Insuficiența cardiacă cronică se dezvoltă în aproximativ 11% din cazuri, aproximativ 12% sunt patologie hepatică, 8% - patologie splinei, 10% - insuficiență renală. Adesea, aceste patologii se dezvoltă în complex. În toate cele 100% din cazuri dezvoltă o încălcare a homeostazei, funcția de barieră a mucoaselor. [4], [5]
Cauze Sindromul compartimental
Există un număr destul de mare de motive pentru care se poate dezvolta sindromul compartimentului. În primul rând, este determinată de forma patologiei. Deci, forma abdominală se dezvoltă în principal ca urmare a parezei intestinului, dezvoltarea obstrucției. Încălcarea stării sale funcționale, Atony. Adesea se dezvoltă ca efect secundar după diverse proceduri invazive terapeutice și de diagnostic, cum ar fi laparoscopia, mai ales dacă a fost efectuată în caz de urgență, fără pregătirea prealabilă a pacientului. De asemenea, este adesea cauzată de terapia de perfuzie abundentă, ceea ce duce la o creștere a volumului de lichid interstițial.
Adesea, motivul dezvoltării sindromului compartimentului este trauma, în special traumatismele multiple către cavitatea abdominală, rezultate din traume, compresia zidurilor cavității abdominale. Adesea, accidentele auto, accidentele industriale fac ca lichidul să se acumuleze în cavitatea retroperitoneală și să dezvolte o presiune crescută. Deteriorarea diafragmei, a coloanei vertebrale, a organelor interne din jur și a regiunii pelvine, poate determina dezvoltarea sindromului compartimentului. Există, de asemenea, mulți factori congenitali, anatomici, care predispun la dezvoltarea patologiei.
În forma miofascială (mușchi) a sindromului compartimentului, cauza constă de obicei în încărcarea necorespunzătoare a mușchiului, traumei, deteriorării mecanice. În plus, deteriorarea se poate datora factorilor genetici, predispoziției, leziunilor congenitale. Adesea, aplicarea necorespunzătoare a unui turniquet, bandaj, distribuție, implică o creștere a presiunii în interiorul mușchiului. Trebuie luat în considerare faptul că presiunea poate continua să crească numai până la anumiți indicatori limitați, după care se rup cavitatea. Pentru a reduce efectul traumatic, se utilizează medicamente speciale. Dacă nu sunt eficiente, se recurg la metode de tratament chirurgical.
Presiunea poate fi, de asemenea, exercitată de o tumoră, hematom, înconjurătoare de țesuturi deteriorate, oase deplasate și dislocate și umflare severă. [6]
Factori de risc
Toți factorii care pot exercita presiune asupra corpului uman sunt considerați ca factori de risc majori. Acestea includ factori mecanici care sunt în contact direct corporal cu structurile corpului uman (turneete, corsete, bandaje sub presiune, oase deplasate).
Factorii externi care provoacă o creștere a tensiunii arteriale și apoi presiunea altor fluide din organism pot fi, de asemenea, un factor de risc. Aceasta poate fi presiunea sub apă (adesea experimentată de scafandri, scafandri, salvamari, oameni care se scufundă până la adâncimi destul de mari). Adesea, o astfel de patologie se dezvoltă la toți oamenii angajați în scufundări în mare parte, scufundând în adâncimi mari, angajați în sporturi extreme.
Este demn de remarcat faptul că presiunea parțială a fluidului poate crește în condiții de climă de mare altitudine, aer subțire, într-o stare de greutate. Poate fi numită o boală profesională a piloților, piloților de luptă, alpinistilor, astronauților, diverselor testeri. Deseori se dezvoltă în condiții de laborator la angajații centralelor nucleare și termice.
Persoanele care au suferit recent intervenții intra-abdominale sau intramusculare, cum ar fi intervenția chirurgicală, diagnosticul laparoscopic sau procedurile de tratament, sunt, de asemenea, în pericol. Anumite medicamente grele și produse farmaceutice pot acționa ca factori de risc. Există, de asemenea, un risc semnificativ crescut la persoanele care primesc chimioterapie, pacienții cu tumori cu tract digestiv, anomalii în tonus vascular, tensiune arterială, boli de inimă, boli renale și edem. [7]
Patogeneza
În prezent, se crede că patogeneza se bazează pe o încălcare a tensiunii arteriale, precum și pe o încălcare a presiunii în cavitatea anumitor organe. În funcție de forma de patologie. Deci, în forma abdominală, încălcările apar în cavitatea abdominală. Cu forma miofascială, presiunea lichidului în mușchi crește. Procesul începe ca urmare a creșterii presiunii cu cel puțin 15 unități, după care procesele patologice cresc și progresează, condiția se agravează.
O creștere a presiunii față de 30 de unități este foarte periculoasă, deoarece se pot dezvolta tulburări suplimentare, până la eșecul multi-organ. Este periculos să menținem o presiune intra-abdominală ridicată pentru o zi, deoarece implică o încălcare a stării funcționale a organelor, precum și necroza lor, perturbarea fluxului de sânge sistemic, a aprovizionării cu sânge către organe. Dezvoltă un astfel de fenomen precum ACS și IAH, care declanșează o serie de alte modificări patologice ale organismului, care afectează întregul corp, toate sistemele de organe. De regulă, simptomatologia progresează treptat, pe măsură ce presiunea crește și procesele metabolice se deteriorează.
Deci, în primul rând, există tulburări la nivel local. Acestea pot fi tulburări în stratul muscular sau în cavitatea abdominală. Presiunea crește, fluxul sanguin local este compromis. Schimbul dintre lichidul de țesut și sânge și limfa se deteriorează. Acest lucru duce la faptul că metaboliții rămân în lichidul țesutului, otrăvind corpul. De asemenea, hipoxia crește și simultan cu Hypercapnia (ca urmare a căreia există o scădere accentuată a oxigenului și o creștere a nivelului de dioxid de carbon mai întâi în lichidul țesut, apoi, în sânge, în fluxul sanguin sistemic total).
Este demn de remarcat faptul că pe măsură ce tensiunea arterială crește, tensiunea arterială crește, apare treptat sindromul durerii. Procesul se răspândește dincolo de cavitatea afectată prin arterele și venele din apropiere, alimentarea cu sânge către țesuturile din jur este perturbată, starea membranelor mucoase este perturbată, oxigenarea peretelui la perete scade.
Este deosebit de periculos pentru cavitatea abdominală, deoarece imediat peristaltismul, motilitatea intestinală este perturbată, stagnarea se dezvoltă, nivelul de aciditate scade atât direct în cavitatea stomacului, cât și în mucoasele. Aceasta reduce reactivitatea intestinului, receptorii, încalcă procesele digestive. Chiar dacă patologiile pronunțate nu sunt încă observate, iar bunăstarea nu s-a deteriorat, la nivelul histologiei, patogeneza este deja destul de pronunțată.
În primul rând, atrage atenția asupra faptului că, pe fondul acidității reduse, crește în mod repetat riscul de procese de cancer, respectiv, poate dezvolta tumori maligne (canceroase), care sunt adesea inoperabile. Mai ales atunci când este localizat în regiunea stomacului. Scăderea treptată a motilității și peristaltiei, dezvoltarea congestiei, presupune un risc crescut de congestie, care agravează doar situația și contribuie la o creștere suplimentară a presiunii intra-abdominale.
Se dezvoltă procese purulent, purulent-septice, care pot progresa spre necroza tisulară și dezvoltarea peritonitei. Patogeneza peritonitei este asociată cu dezvoltarea inflamației, în care întreaga cavitate abdominală este infectată. Adesea se termină cu sepsis (intoxicații cu sânge) și implică moartea țesuturilor din jur. Este însoțit de o intoxicație severă, în care endo- și exotoxine se răspândesc în tot corpul.
Ulterior, există o dezvoltare a proceselor patologice care afectează toate zonele intestinului, inclusiv intestinul mic și gros. Toate acestea implică o sarcină crescută asupra organelor sistemului urinar, ficatului, care încetează să facă față cantității din ce în ce mai mari de endotoxine, susținute de un proces patologic infecțios și purulent-septic. Intoxicația crește, sarcina pe ficat și alte sisteme implicate în neutralizarea toxinelor.
Este demn de remarcat faptul că există o dezvoltare concomitentă a bolilor hepatice, a patologiilor autoimune, a hepatomegaliei, splenomegaliei. La mulți pacienți există o dezvoltare combinată de hepatomegalie și splenomegalie. Etapa finală a patogenezei poate fi o insuficiență renală și hepatică severă, care implică debit cardiac afectat, insuficiență cardiacă și tulburări multi-organ. Și acest lucru acționează deja ca un criteriu prognostic negativ, care se încheie la moarte dacă nu sunt luate măsuri adecvate. [8]
Simptome Sindromul compartimental
În etapele inițiale ale dezvoltării sindromului de compartiment, o persoană este deranjată de un sentiment de presiune din interior, care se dezvoltă în cavitatea organelor interne. Cel mai adesea, patologia este supusă tractului GI și mușchilor. Treptat, pe măsură ce procesul patologic crește, senzația de întindere, presiunea din interior crește. Mulți oameni observă că au sentimentul că sunt pe cale să „izbucnească” din interior sau „izbucnesc ca un balon”. Durerea se dezvoltă apoi, care se poate răspândi în toată zona afectată. De multe ori există deteriorarea sistemică a vaselor de sânge și o creștere generală a tensiunii arteriale și a presiunii venoase.
Unul dintre simptomele comune ale sindromului compartimentului este un ritm cardiac anormal. Acest lucru se manifestă printr-un sentiment de respirație, care este combinat cu un sentiment de hipertensiune arterială, aritmii, tahicardie, mai rar - bradicardie. Poate fi, de asemenea, durere în zona rinichilor, ficatului, inimii. Funcția respiratorie este perturbată, mai ales dificil de expirat. Dispneea se poate dezvolta, frecvența mișcărilor respiratorii poate scădea. Principalele modificări apar în sistemele respiratorii și cardiovasculare, presiunea intratoracică crește.
Primul semn care indică dezvoltarea patologiei este un sentiment de presiune pe pereții organelor goale din interior. Acest lucru provoacă disconfort, care crește treptat și este însoțit de diverse senzații neplăcute, până la dezvoltarea sindromului de durere.
Etape
Procesul patologic se desfășoară în mai multe etape. În prima etapă, precursorii și simptomele timpurii se dezvoltă, ceea ce indică o creștere a tensiunii arteriale, lichid în cavitățile corpului (în funcție de zona de vătămare). În același timp, senzațiile nu dau confort, sunt destul de neplăcute. Există o tendință ca aceștia să crească și să se intensifice.
În a doua etapă a sindromului compartimentului, homeostazia este perturbată și procesul patologic începe să se răspândească. Poate fi încă insuficient pronunțat și perceptibil, iar singurul simptom poate fi în continuare presiunea. Dar în parametrii de laborator există deja semne de tulburări de biochimie din sânge, semne timpurii ale endotoxemiei.
La inspecția vizuală, se observă umflarea și hiperemia marcată a țesuturilor. De asemenea, la palpare, există o îngroșare și inflamație a ganglionilor limfatici, dureri. Fluxul de sânge crește în medie de la 10 la 20 de unități, iar acest lucru este destul de periculos pentru organism. În special, creează o sarcină nesustenabilă pe ficat și presupune daune necrotice ale ficatului, aproximativ 15% din hepatocite mor, ceea ce este destul de periculos pentru ficat. Acest lucru este clar vizibil în analizele biochimice și este diagnosticat, în primul rând, printr-o creștere a nivelului de ALAT și fosfatază alcalină.
Dacă este netratat, are loc a treia etapă a procesului patologic. Dacă este tratat în timp util, reduceți presiunea la indicatorii normelor fiziologice a unei persoane, starea este adesea normalizată. Dar în cazul morții celulelor hepatice, recuperarea lor nu este observată. Hepatocitele deteriorate sunt înlocuite cu țesutul conjunctiv, ceea ce crește semnificativ riscul de ciroză hepatică și creează o sarcină suplimentară pe rinichi, inimă, sistem respirator.
A treia etapă a sindromului compartimentului este asociată cu încălcările stării funcționale a rinichilor, ficatului, inimii, plămânilor. În consecință, probabilitatea dezvoltării insuficienței acestor organe crește brusc. Cardiocitele, hepatocitele, nefrocitele încep să moară. Moartea unei mari proporții de celule este însoțită de o încălcare a stării fiziologice naturale a acestor organe. De asemenea, este demn de remarcat faptul că, în cele mai multe cazuri, a treia etapă se încheie odată cu dezvoltarea eșecului multi-organ.
A patra etapă este cea mai severă și se încheie adesea în moarte. Astfel, ficatul încetează să facă față toxinelor, simptomele intoxicației cresc. Tensiunea arterială continuă să crească, starea se agravează, imaginea clinică a intoxicației continuă să crească. Apare necroza tisulară. Sarcina pe țesuturile care au rămas vii, crește semnificativ, ceea ce duce la un risc crescut de eșec. În rinichi, filtrarea tubulară este perturbată, procesele necrotice se dezvoltă în rinichi, ca urmare a căreia rinichii pot eșua. Treptat, patologia crește, iar acest lucru creează deja eșec multi-organ, deoarece reglementarea hormonală este, de asemenea, perturbată. În special, sistemul renină-aldosteron este perturbat, funcționarea sistemului de aldosteron. Redus și uneori dispare complet diureză. Persoana poate deveni comatoasă sau moare.
Cea de-a cincea etapă a sindromului compartimentului, ca atare, nu există, dar unii clinicieni îl disting. Această etapă este de obicei severă și ireversibilă, însoțită de o intoxicație severă, eșec multi-organ. O persoană poate fi inconștientă, într-o stare comatoasă. Edemul creierului, plămânii se dezvoltă și totul se termină în moarte. Dacă o persoană se află în această a cincea etapă, nu au existat cazuri de recuperare. Dacă excludem cazurile când o persoană este pe sprijinul vieții artificiale. [9]
Formulare
Există mai multe tipuri de sindrom de compartiment. Cel mai adesea, diviziunea se bazează pe imaginea clinică și pe acele simptome de bază care formează principalele plângeri ale unei persoane, din particularitățile patogenezei și ale organelor afectate.
Cel mai frecvent tip de sindrom al compartimentului este sindromul abdominal, care este însoțit de o creștere a presiunii intraabdominale, precum și de tulburări sistemice de flux sanguin. De asemenea, este demn de remarcat faptul că această formă de patologie este cea mai adesea se termină într-un rezultat fatal, deoarece implică o încălcare a întregului tract digestiv și contribuie, de asemenea, la dezvoltarea neoplasmelor maligne în stomac. Se formează congestie, care formează o sursă de infecție și toxine, care este însoțită de intoxicația corpului, atrofia stratului muscular, pareza intestinului, peritonită.
A doua formă, care este destul de frecventă în practica medicală - forma miofascială, care este însoțită de tulburări ale sistemului muscular. Presiunea din interiorul mușchiului crește, starea fibrelor musculare este perturbată. O caracteristică distinctivă este aceea că acest sindrom este cel mai adesea însoțit de dureri severe în zona musculară și, treptat, durerea progresează, până la leziunea întregii musculaturi scheletice. O caracteristică caracteristică este o scădere progresivă a tonusului muscular, care se poate încheia în cele din urmă în paralizia mușchilor, eșecul complet al membrelor.
Cel mai periculos punct este înfrângerea musculaturii musculare netede, în care tonul mușchilor netezi care formează organe interne, straturi mucoase și submucoase este redus. De asemenea, este demn de remarcat faptul că, în acest caz, poate exista chiar și moartea subită din stop cardiac sau stop respirator, ca urmare a paraliziei complete a musculaturii respiratorii.
Tipul mai puțin obișnuit de sindrom de compartiment este forma intratoracică, în care presiunea crește în zona sternului, în cavitatea pleurală. Principala consecință negativă este o creștere a presiunii intracraniene. Acest lucru se datorează faptului că creșterea presiunii în cavitatea toracică, presupune presiune asupra zonelor intercostale, a coloanei vertebrale toracice, precum și a măduvei spinării. Treptat, presiunea crește și pe coloana vertebrală cervicală, structurile subcostale. În consecință, presiunea intracraniană crește și ea.
Procesul invers este, de asemenea, observat adesea, în care trauma craniocerebrală este însoțită de o creștere a presiunii intracraniene. Procesul este însoțit de presiunea asupra structurilor tulpinii și a diferitelor părți ale măduvei spinării. În interiorul cavității toracice, există și o creștere a presiunii. Există edem al creierului și măduvei spinării, blocajul cortexului cerebral și riscul leziunilor creierului ischemic crește.
Cu leziuni combinate ale creierului și abdomenului, organe interne, există o creștere a presiunii în cavitatea toracică. Edemul crește și creierul suferă modificări disfuncționale suplimentare. Presiunea începe să crească, atât în zona creierului, cât și în peritoneu. În același timp, presiunea în regiunea sternului crește. Aceasta este însoțită de leziuni cardiovasculare pronunțate, în care edem continuă să crească. Edemul pulmonar este destul de periculos, deoarece aproape întotdeauna se termină în moarte.
Chiar și mult mai rar sunt astfel de tipuri de patologie precum sindromul compartimentului tibiei, coapsei, fesei, antebrațului, cotului. În cele mai multe cazuri, leziunea este însoțită de o leziune a sistemului muscular. Majoritatea cercetătorilor nu disting aceste tipuri într-o categorie separată, ci fac referire la toate aceste leziuni la sindromul miofascial.
Sindromul compartimentului abdominal
Sub forma abdominală a sindromului compartimentului înseamnă o leziune abdominală, care este însoțită de o creștere intensă a presiunii în zona peritoneului. Este însoțit de senzații neplăcute, un sentiment de presiune în interiorul cavității abdominale. Starea este destul de severă și periculoasă. Periculos, în primul rând, cu complicațiile sale. Dezvoltați destul de repede complicații care afectează ficatul, rinichii, inima. Eșecul multiorgan se dezvoltă, care este însoțit de comă și moarte.
Tratamentul este adesea medicament, tradițional, dar metodele radicale sunt, de asemenea, recurionate. Dar acestea sunt măsuri extreme care sunt utilizate dacă alte metode sunt ineficiente. Tratamentul are ca scop în principal reducerea presiunii în cavitatea abdominală, reducerea edemului, ameliorarea durerii. [10]
Sindromul de compartiment al tibiei
Adesea, sub sindromul compartimentului piciorului inferior, se înțelege forma miofascială a acestui sindrom, care este însoțită de o presiune crescută în mușchii care formează glezna. Articulația gleznei cedează, de asemenea, la o deformare semnificativă. Tratamentul are ca scop reducerea presiunii, eliminarea durerii și umflarea, prevenirea paraliziei și a atoniei musculare. [11]
Sindromul compartimentului gluteal
Este o vătămare a mușchilor gluteali, în care presiunea fascială din fibra musculară crește. Aceasta este o combinație de factori care sunt însoțiți de un set de modificări, fenomene patologice care apar într-un spațiu muscular limitat. De regulă, începe cu o leziune locală a unui singur mușchi și o creștere a presiunii în acesta, care este însoțită de ischemie și hipertensiune, cu paralizie treptată și pareză.
Această afecțiune destul de periculoasă datorită faptului că perfuzia musculară, edem sever se dezvoltă. Hipertensiune arterială. O parte a mușchilor devin hipertrofiați, partea, dimpotrivă, în rate accelerate progresive, pierde tonul. Cel mai adesea sindromul compartimentului în mușchiul gluteal se dezvoltă în legătură cu deteriorarea traumatică atât a mușchiului, cât și a stratului său fascial.
Simptomele obișnuite includ dezvoltarea edemului post-traumatic, hipertensiune arterială severă, hematom, edem și compresie pozițională. Adesea, o tumoră progresivă și în creștere rapidă pune presiune asupra mușchiului, ceea ce duce la creșterea tensiunii arteriale în mușchi. Adică, patogeneza de bază este o compresie pozițională treptată a mușchiului, dar, în același timp, volumul său rămâne același. Mușchiul poate rezista la această contracție progresivă doar până la anumite limite. În același timp, creșterea tensiunii arteriale continuă să progreseze până când apare rupturile musculare sau necroza necrotică.
Principalele semne sunt durerea, care este însoțită de un sentiment de presiune, compresie, pulsiune constantă a naturii crescânde. Durerea crește seara și scade ușor dimineața. Îmbinarea deteriorată are, de asemenea, daune semnificative, devine mai puțin mobil, nutriția sa este perturbată, cantitatea de lubrifiant sinovial, responsabilă pentru siguranța și integritatea articulației, scade. De asemenea, o caracteristică caracteristică este aceea că durerea este redusă semnificativ cu mișcările active ale zonei afectate și a crescut semnificativ cu mișcări pasive, mai ales atunci când se întinde un mușchi, compresia acestuia. De asemenea, dacă poziția genunchiului în raport cu fesa este schimbată, durerea crește și ea. Pacienții cu fenomen destul de neplăcut numesc tensiune de caracter în creștere, umflare, flexie, parestezii, hiperestezii. Există, de asemenea, o sensibilitate crescută pe piele. [12]
Sindromul compartimentului antebrațului
Destul de des, după diverse accidente și dezastre, sindromul compartimentului se dezvoltă în antebraț. Aceasta este o afecțiune în care mușchiul este comprimat sau deteriorat mecanic, care este însoțit de o presiune crescută în fascia musculară. O caracteristică distinctivă a acestei afecțiuni este durerea unui caracter moderat, precum și progresia rapidă a procesului patologic, care afectează rapid alte părți ale corpului. De exemplu, deseori în procesul patologic implică atât departamentul de umăr, cât și întregul brâu al extremităților superioare. Astfel, o complicație a patologiei antebrațului este sindromul compartimentului umărului, clavicula și uneori regiunea toracică. [13]
Sindromul compartimentului în peritonită
Sindromul compartimentului este adesea însoțit de peritonită, la fel cum peritonita dezvoltă adesea acest sindrom. Deci, cu o presiune crescută în cavitatea abdominală, staza se dezvoltă adesea, peristaltismul și motilitatea sunt perturbate, ceea ce duce la o scădere a tonului, crescând riscul de complicații, cum ar fi procese inflamatorii, procese infecțioase. Ca etapă finală de deteriorare severă a peritoneului, se poate dezvolta peritonită.
De asemenea, este obișnuit să vedem cazuri în care se dezvoltă peritonita (de exemplu, inflamație severă, stază fecală, pareză intestinală, obstrucție). În acest caz, peritonita duce la o creștere bruscă a presiunii în cavitatea abdominală, rezultând sindromul compartimentului. O caracteristică caracteristică este că acest proces se dezvoltă rapid. Dacă în primul caz este un proces treptat, treptat, însoțit de o creștere treptată a presiunii. În cel de-al doilea caz, se dezvoltă un proces rapid și rapid, care este însoțit de o creștere accentuată a presiunii în peritoneu. [14]
Complicații și consecințe
Complicațiile și diverse consecințe negative se dezvoltă destul de repede. Sunt severe și se termină adesea în moarte. Deci, de exemplu, cu sindromul compartimentului abdominal, dezvoltă destul de rapid o scădere a peristaltismului, motilitatea, scăderea acidității. Funcționarea completă a tractului digestiv este perturbată: congestia se dezvoltă, atonul intestinului mare și subțire, procesele inflamatorii și infecțioase se dezvoltă, peritonită. Pe fondul acidității reduse este destul de des dezvoltarea tumorilor maligne. Cele mai periculoase sunt considerate tumori localizate în stomac, deoarece majoritatea sunt nefuncționale.
Complicațiile sindroamelor compartimentului miofascial sunt, de asemenea, considerate periculoase. Adesea, astfel de complicații sunt consecințele tulburărilor de tonus muscular, presiunea crescută în fascia. Deci, destul de periculos este starea în care tonul musculaturii respiratorii scade. În cele din urmă, acest lucru se poate încheia în paralizia centrului respirator, absența proceselor respiratorii, stop respirator. De asemenea, destul de des dezvoltă patologii ale activității cardiace, funcționarea normală a rinichilor, ficatului, splinei este perturbată. Reglarea hormonală a organismului, statutul imunitar este perturbat, intensitatea metabolismului scade.
Sindromul compartimentului este adesea însoțit de edem pulmonar și cerebral. Cele mai periculoase consecințe pot fi considerate eșec cardiac, respirator, renal, hepatic, care în cele din urmă se dezvoltă în eșec multi-organ și duce la dezvoltarea comelor, confuziei și morții.
Sindromul compartimentului este o afecțiune patologică specială în care există o creștere a presiunii în cavitatea organelor. În acest caz, pereții organelor sunt întinși, receptorii sunt iritați și se dezvoltă o serie de patologii asociate. Principalul simptom este un sentiment persistent de presiune, care este neapărat în creștere. Pe măsură ce patologia progresează, durerea se dezvoltă. În funcție de forma sindromului, procesul patologic poate afecta mușchii sau cavitatea abdominală. Cea mai frecventă cauză este traumatizarea sau deteriorarea mecanică, stoarcerea zonei afectate. Dar pot exista și alte cauze.
Patogeneza se bazează pe presiunea crescută a fluidelor interne pe pereții organelor goale. De exemplu, o creștere a presiunii intra-abdominale, intratoracice, pleurale. Afecțiunea necesită diagnostic și tratament imediat, deoarece este periculos cu complicațiile sale. Una dintre principalele complicații este pareza intestinală (sub formă abdominală), paralizie musculară (sub formă miofascială). Peritonita, intoxicația, accidentele vasculare cerebrale, necroza tisulară, care se termină în eșecul multi-organ, comă, edem cerebral și pulmonar și moarte sunt, de asemenea, frecvente. [15]
Diagnostice Sindromul compartimental
Pentru a diagnostica sindromul compartimentului, ar trebui să consultați un medic generalist, care la rândul său se va referi la specialistul potrivit. În cazul unui curs acut, ar trebui să se cheme o ambulanță. Cu cât se face mai devreme diagnosticul și este oferit îngrijiri de urgență, cu atât starea este mai sigură, cu atât este mai mic riscul de rezultat fatal. În cazul traumei, diagnosticul este făcut de un traumatolog.
Metodele de diagnosticare a sindromului compartimentului sunt determinate în principal de forma patologiei. În forma miofascială, în scopul diagnosticului, se efectuează o examinare fizică standard, în timpul căreia sunt utilizate metode standard de investigare, cum ar fi auscultarea, palparea, percuția. Acest lucru face posibilă identificarea edemului, hematomului, hiperemiei, posibilelor rupturi, îngroșării țesuturilor. Este important să urmăriți rata de dezvoltare a edemului, creșterea simptomelor. În sindromul compartimentului traumatic, edemul maxim pronunțat este observat la 5-12 ore după accidentare. De asemenea, etapa sindromului compartimentului este judecată de cât timp a fost aplicată un turniquet (dacă este disponibil).
Analize
Testele clinice standard sunt neinformative și sunt rareori utilizate. Cu toate acestea, chiar și testele clinice de urină, sânge, fecale pot spune foarte mult unui diagnostic cu experiență. De exemplu, ele pot arăta direcția aproximativă a proceselor patologice care sunt observate în corp. Și pe ele este deja posibil să se judece despre modificări suplimentare, este posibil să se prezice rezultatul bolii, să evaluăm eficacitatea tratamentului, să determinăm schema cercetărilor ulterioare.
Diagnostic instrumental
În zilele noastre, există metode speciale de măsurare a presiunii subfasciale care vă permit să determinați cu exactitate nivelul de presiune. În acest scop, se folosește dispozitivul Riva-Rocci, care este un manometru special de mercur cu un ac de injecție. Medicina modernă are numeroase metode inovatoare care permit monitorizarea pe termen lung a presiunii subfasciale și intra-abdominale. Fără îndoială, metodele instrumentale de diagnostic rămân în continuare cele mai fiabile.
O creștere o singură dată și ocazională a tensiunii arteriale, sau o ușoară creștere a tensiunii arteriale, nu este încă motive pentru un diagnostic de sindrom al compartimentului. Pentru a face acest diagnostic, tensiunea arterială trebuie să crească cu 40 de unități. În acest caz, trebuie să se acorde îngrijiri de urgență imediat, deoarece dacă această presiune persistă timp de 5-6 ore, mușchii vor suferi leziuni ischemice cu dezvoltarea ulterioară a necrozei tisulare.
Există, de asemenea, metode deschise de măsurare a presiunii intra-abdominale. Acestea sunt disponibile dacă există o cavitate deschisă. De exemplu, o vătămare severă. Sau o astfel de procedură se face în timpul laparoscopiei și a altor proceduri invazive. De asemenea, posibilitatea utilizării metodelor de măsurare directă apare în prezența drenurilor, în timpul dializei peritoneale. Fără îndoială, aceste metode sunt cele mai precise. Dar sunt, de asemenea, periculoase. Prin urmare, acestea sunt efectuate foarte rar și numai dacă implementarea lor este justificată și adecvată. Este demn de remarcat faptul că procedura necesită o precizie ridicată și o abilitate a specialistului care o va efectua. Este întotdeauna necesar să țineți cont de riscul ridicat de complicații. Prin urmare, dacă există o astfel de posibilitate, se realizează diagnosticul indirect.
În cazul sindromului compartimentului abdominal, diagnosticul se bazează pe măsurarea presiunii vezicii urinare. Acest lucru se datorează faptului că presiunea se răspândește la toate punctele din cavitatea abdominală fără schimbare (conform legii lui Pascal). Prin urmare, va fi același lucru în vezică și în toate punctele din abdomen și retroperitoneu, precum și în vena cava inferioară. Monitorizarea zilnică a presiunii vezicii urinare este considerată a fi cea mai eficientă și exactă metodă de investigare. În plus, este sigur și inofensiv, nu există consecințe negative asupra sănătății.
În scopul unei astfel de monitorizări, se folosește un urimetru, care este un sistem închis cu un dispozitiv de măsurare și un filtru hidrofob încorporat. Dar această metodă are propriile sale contraindicații. De exemplu. Nu poate fi utilizat cu deteriorarea vezicii urinare, stoarcerea acestuia cu un hematom, tumoră. În acest caz, pentru a măsura recurgerea la presiune la un tub gastric, măsurând presiunea intragastrică. În cazuri extreme, atunci când este imposibil să se utilizeze alte metode, presiunea intraabdominală este măsurată prin cateterizarea vena cava inferioară. Cateterul este introdus prin vena femurală.
Diagnostic diferentiat
Diagnosticul diferențial se bazează pe necesitatea diferențierii semnelor sindromului de compartiment de semnele altor afecțiuni patologice similare. Durerea poate fi un criteriu de diagnostic important. Personajul său este, de asemenea, judecat pe multe caracteristici ale cursului patologiei. Dezvoltarea sindromului de compartiment este indicată de durerea caracterului pulsant, care este urmărit destul de profund, în straturile interioare ale mușchiului, organ. Cu o vătămare normală, durerea este de obicei superficială și nu se simte pulsația. De asemenea, creșterea presiunii este indicată de durere cu întindere pasivă și compresie. Cu mișcări active, durerea este redusă semnificativ, starea este ușurată. Odată cu imobilizarea, durerea dimpotrivă scade.
Sindromul lui Zudek
Este o afecțiune patologică care apare ca urmare a compresiei sau a traumelor. Adesea este rezultatul unei îngrijiri de urgență necorespunzătoare sau în absența îngrijirii calificate pentru fracturile membrelor. În acest sindrom, neurodistrofia se dezvoltă, urmată de slăbirea și moartea ulterioară a stratului muscular.
Cel mai adesea sindromul Zudek se vede după fracturi (după ce distribuția este îndepărtată). Osul poate să nu contopească corect, punând presiune asupra țesuturilor din jur. Principalele simptome sunt dezvoltarea umflăturii, a durerii, a marmurii pielii și a răcelii zonei afectate. Uneori, în zona afectată, dimpotrivă, se dezvoltă o temperatură locală crescută. Adesea există furnicături, arzătoare, mâncărime în zona zonei afectate.
În viitor, necroza fibrelor musculare se dezvoltă, iar țesuturile musculare mor. Starea se poate încheia cu paralizie. De asemenea, se dezvoltă pe fondul osteoporozei, proceselor distrofice și necrotice. În primul rând, patogeneza se bazează pe o tulburare neurogenă, în care există o încălcare a conducției nervoase, o scădere a sensibilității, reactivității și răspunsului la stimul.
Metodele de diagnostic includ ecografia, radiografia și determinarea temperaturii corpului folosind un imagist termic. Tratamentul are ca scop ameliorarea sindromului durerii, eliminarea umflăturii, prevenirea morții țesuturilor. Dacă există semne de sindrom Zudek, trebuie să vedeți un medic cât mai curând posibil și să efectuați tratamentul necesar. În caz contrar, a treia etapă este practic de neatins și se încheie în moarte.
Sindromul de accident
Este o patologie care apare ca urmare a unui singur impact intensiv asupra mușchiului diferiților factori traumatici. În acest caz, există o distrugere accentuată a țesutului muscular odată cu eliberarea de produse de descompunere a țesutului muscular (mioglobină, metaboliți celulari) în sânge. Toate acestea sunt însoțite de o intoxicație severă. Fenomenul se numește rabdomioliză. În acest caz, există otrăvire prin produse ale degradării țesutului muscular. Există un eșec treptat al rinichilor odată cu dezvoltarea insuficienței renale, deoarece încărcarea pe rinichi și întregul sistem urinar este semnificativ crescută. Simptomele intoxicației cresc, are loc eșecul multi-organ și decesul.
Cea mai frecventă cauză a sindromului de accident este un impact unic dăunător de intensitate ridicată. Aproximativ 50% din toate cazurile apar în zone în care ostilitățile, conflictele localizate, atentatele, atacurile teroriste, exploziile. De asemenea, este adesea observat în zona de urgență, dezastre (cutremure, tsunami, inundații, incendii în masă, prăbușiri, sub clădiri distruse). Patogeneza se poate baza nu numai pe încălcarea integrității țesutului muscular, ci și pe blocajul vaselor de sânge, ocluzia lor, compresia sau tromboza, ceea ce duce la o circulație a sângelui afectată, iar țesutul muscular nu primește nutriția necesară. Intoxicație, distrofie, hipoxie cu hipercapnie. După distrugerea țesuturilor, elementele structurale sunt eliberate în sânge, răspândite în tot corpul, iar starea structurală și funcțională a întregului organism este perturbată.
Sindrom de compresie prelungit
Ca urmare a faptului că mușchiul este într-o stare de compresie prelungită, se poate dezvolta un sindrom, căruia i s-a dat numele sindromul de compresie prelungit. După cum se poate observa din numele în sine, patogeneza se bazează pe o încălcare a trofiei în țesutul muscular, care se dezvoltă ca urmare a faptului că fibrele musculare sunt supuse compresiei de mult timp. Procesele de circulație a sângelui, inervația mușchiului sunt, de asemenea, perturbate. Ieșirea metaboliților de produse secundare din corp este perturbată, există un obstacol în calea penetrării oxigenului și nutrienților în țesutul muscular.
Drept urmare, conținutul de dioxid de carbon crește în țesutul muscular, se acumulează produsele metabolice, nutriția și alimentarea cu sânge la mușchi sunt perturbate. Navele sunt, de asemenea, supuse ocluziei, modificărilor distrofice. În consecință, există mai întâi modificări funcționale, apoi - structurale ale țesutului muscular, până la dezintegrarea elementelor structurale, necroza tisulară. Rămășițele de țesut muscular sunt excretate în fluxul sanguin, transportate în întregul corp, ceea ce duce la deteriorarea ulterioară a organelor interne de către substanțele toxice.
Simptomele sunt amorțeală, roșeață a zonei afectate, dureri, palpitante. La început, există o creștere locală a temperaturii, umflăturii, hiperemiei. Apoi, pielea începe să devină albastră, mâncărimea se dezvoltă. Pielea devine rece, ceea ce indică o încălcare gravă a proceselor metabolice, o scădere a aportului de sânge al mușchiului. Sensibilitatea, procesele trofice sunt încălcate, simptomele de intoxicație cresc. Alături de aceasta, se dezvoltă și patologia organelor interne.
Este demn de remarcat faptul că sindromul de compresie prelungit se poate încheia în paralizie, handicap și, prin urmare, necesită asistență medicală urgentă. Este necesar să îndepărtați umflarea cât mai curând posibil, să normalizați nutriția și circulația sângelui în țesuturi și apoi să eliminați simptomele de intoxicație.
Tratament Sindromul compartimental
Tratamentul etiologic al sindromului compartimentului este cel mai eficient. Aceasta implică faptul că, în primul rând, este necesar să se elimine cauza care provoacă compresie și provoacă o creștere a presiunii cavității. Este necesară restabilirea circulației sângelui perturbat cât mai repede posibil, normalizați conductivitatea țesutului muscular. Pentru a face acest lucru, frecați zona afectată cu mișcări rapide de lumină. Mai întâi faceți acestea cu lovituri superficiale ușoare, tremurând. Mișcările profunde pot fi periculoase, deoarece vor duce la o încălcare a integrității vaselor deteriorate. Îndepărtați toate bandajele, disecați distribuția dacă este necesar, eliminați sau slăbiți echipamentul pentru tracțiune scheletică. Membrul este plasat la nivelul inimii. Pentru a normaliza procesele metabolice și circulația sângelui.
După restabilirea circulației sângelui, se aplică remedii care vor menține nivelul optim de nutriție a țesuturilor deteriorate. Este important să se asigure circulația normală a sângelui, ceea ce va permite eliminarea în timp util a produselor secundare, metaboliții din corp, precum și menținerea unui nivel optim de oxigen, troficitate normală. Pentru a face acest lucru, se folosesc anticoagulanți, antispasmodici, care contribuie la eliminarea hipercaogulării și a spasmului vascular. În plus, prescriu medicamente care îmbunătățesc proprietățile reologice ale sângelui. Cel mai adesea prescris reosorbilac și pentoxifilină. Cu dureri severe, se folosesc agenți anestezici. În primul rând, sunt prescrise analgezice narcotice. De obicei, nevoia acestor medicamente rămâne pentru primele 3 zile de la vătămare. Treptat, pe măsură ce presiunea scade, durerea scade. Puteți trece la analgezice non-narcotice.
Este obligatoriu să se utilizeze mijloace care vizează ameliorarea edemului, deoarece edemul continuă să agraveze situația prin perturbarea circulației sângelui. Cu ajutorul bicarbonatului de sodiu și a altor mijloace, se efectuează terapia care vizează eliminarea acidozei.
Aproape întotdeauna tratamentul începe cu mijloace conservatoare. Și numai dacă este ineficient, recurgeți la metode radicale.
În plus, sunt utilizate medicamente, metode fizioterapeutice, remedii populare, homeopatie și fitoterapie. În cazuri rare, se utilizează, de asemenea, terapia cu vitamine și terapia cu hormoni.
Terapia cu antibiotice, poate fi necesar tratament antiviral. De asemenea, este important să mențineți o dietă adecvată, un nivel suficient de activitate fizică și să observați regimul zilnic.
Medicamente
Când utilizați orice medicament, trebuie observate cu precauții. Acest lucru este valabil mai ales dacă se dezvoltă tensiunea arterială ridicată. Ca o măsură de precauție de bază, ar trebui să luăm în considerare necesitatea de a consulta un medic în orice moment și de a-și urma recomandările. De asemenea, este important, înainte de a începe tratamentul, eliminarea cauzei care a provocat sindromul compartimentului. Aceasta este o regulă de bază, deoarece fără ea, niciun remediu nu va fi eficient și există un risc de complicații și efecte secundare. Principalele reacții adverse sunt agravarea afecțiunii, creșterea durerii, răspândirea acesteia în alte zone, dezvoltarea umflăturii, sensibilității afectate, acidozei. Cel mai sever efect secundar este tulburarea trofic, necroza tisulară, toxicoza.
Remediile locale care vizează ameliorarea durerii și inflamației la nivel local funcționează destul de bine. De exemplu, unguentul de condroitină este utilizat atunci când există dureri severe, cu riscul de a dezvolta procese infecțioase și inflamatorii. Folosiți de până la 5-6 ori pe zi, totul depinde de intensitatea sindromului compartimentului și de gradul de progresie a acestuia. Trebuie menționat că cursul tratamentului este în medie de 10-15 zile. Folosit în toate etapele procesului patologic, dar cel mai mare efect este obținut în tratamentul etapelor timpurii, atunci când nu a existat încă o perturbare puternică a circulației și trofismului sângelui.
Diverse analgezice sunt prescrise pentru a ameliora durerea. Analgin este considerat cel mai eficient și sigur. Este prescrisă o tabletă de 2-3 ori pe zi. Cursul tratamentului este de la 3 până la 7 zile, în funcție de severitatea patologiei, de gradul de severitate al durerii și sindromului umflături. Este necesar cu precauție să luați pacienții cu tendința de sângerare, deoarece analina subțire puternic sângele. Nu este combinat cu anticoagulante.
Spasmalgon este utilizat pentru a ameliora spasmele, clemele musculare, durerea. Luați 1-2 comprimate (50-100 mg) de 3-4 ori pe zi. Durata terapiei variază de la 7 zile la o lună.
În cazul edemului local pronunțat, hiperemia țesuturilor, circulația sângelui local afectat, se prescriu menovazina. Este disponibil ca gel, spray sau unguent. Forma medicamentului este aleasă de medic. Are un efect analgezic și antiinflamator. Mulți specialiști optează pentru un spray, deoarece spray-ul este pulverizat pe suprafața corpului în locul în care se observă severitatea maximă a sindromului compartimentului. După aplicare, așteptați până când spray-ul este absorbit, după care puteți aplica căldură uscată pe suprafață. Acesta este cel mai convenabil remediu care poate fi utilizat în diferite situații. Este utilizat în cazuri de creștere a durerii, precum și în atacuri severe, după cum este necesar. Mai mult, spray-ul nu necesită frecarea și pregătirea specială a corpului. Cursul tratamentului poate varia de la 5 la 60 de zile.
Vitamine
Ajutați la ameliorarea simptomelor de intoxicație, ameliorarea durerii, aduceți mușchiul pe un ton optim. Pentru a elimina sindromul compartimentului necesită cel puțin 60 mg pe zi de diferite vitamine B, C - 1000 mg, A - 420 mg, E - 45 mg.
Vitamina C este deosebit de importantă, deoarece ameliorează durerea, spasmul, intoxicația, efectele rabdomiolizei și intoxicația severă. Este necesar în special în faza de recuperare sau în etape severe ale dezvoltării patologiei.
Tratament de fizioterapie
Sunt utilizate diverse metode de tratament fizioterapeutic. Ele permit îmbunătățirea trofilor, normalizarea proceselor metabolice, restabilirea sensibilității, normalizarea circulației sângelui. Sunt deosebit de eficiente în tratamentul complex, precum și în perioada de recuperare. Principalele metode de tratament fizioterapeutic sunt tratamentul cu ecografie, microcurnte, unde de lungimi diferite, electroforeză.
Aceste proceduri funcționează bine dacă sunt alternate cu sesiuni de masaj și terapie manuală. Scopul principal al acestor proceduri ar trebui să fie controlul durerii, să asigure relaxarea completă a zonelor tensionate ale corpului, tonificarea zonelor atonice, relaxate, crescând capacitatea mușchilor de a răspunde la stimuli, senzații tactile. Este important să se restabilească sensibilitatea proprioreceptorului.
Se folosește electroforeza, cu care medicamentele sunt injectate direct în țesutul deteriorat. Adâncimea penetrării lor este reglementată de microcurent. Sunt indicate crioproceduri, proceduri de căldură. Uneori sunt utilizate electroproceduri. Electromiostimularea este importantă, cu care microcurntele cresc activitatea electrică a mușchilor scheletici și netezi, normalizează potențialul electric și reactivitatea fibrelor musculare.
Acupunctura, cunoscută și sub denumirea de acupunctură, are proprietăți similare. Îmbunătățește semnificativ microcirculația, normalizează procesele metabolice din țesuturi. Nici o procedură nu va fi eficientă fără exerciții terapeutice, gimnastică activă și pasivă. Aceste metode vă permit să obțineți starea dorită a mușchilor, să oferiți mobilitate, nutriție, normalizați procesele metabolice în țesuturile din jur, circulația sângelui, inervația.
De asemenea, pot fi utilizate și alte tratamente de fizioterapie, în funcție de prescripția medicului.
Tratament popular
- Rețeta #1.
Unguentul de casă este utilizat pentru lubrifiere și frecarea în zona în care durerea, umflarea sau scăderea sensibilității sunt cele mai pronunțate. Destul de des, acest unguent este utilizat în timpul masajului în loc de ulei de masaj. Efectul principal este obținut datorită efectului de încălzire și stimulare.
Pentru a pregăti un unguent, trebuie să pregătiți baza în avans. Poate fi un beluga obișnuit, vândut într-o farmacie. Este îmbogățit prin adăugarea de componente auxiliare: puțin rozmarin și eucalipt. Amestecați până când unguentul devine omogen, chiar. Apoi îl folosim pentru aplicație externă.
- Rețeta #2.
Aplicați balsam: într-o sticlă de litru de alcool turnați încet pulberea de material vegetal la sol: Cystoseira Barded, Fucus Vesicular, Sf. Ioan's Wust, Bark Oak, Herb of the Mountain Bird, Lavander Flowers. Toate acestea sunt alcoolul turnat, insistați cel puțin 3-4 zile. Folosiți nu mai mult de 50 de grame pe zi.
- Rețeta #3.
În zona zonelor afectate sunt adesea aplicate comprese și loțiuni. În acest caz, se folosește următoarea compoziție: 5-10 grame de semințe de hrișcă, Plaunus pinnae, cargazonă comună, pinushion și urzică turnați un litru de apă clocotită, acoperiți cu un capac.
Tratament pe bază de plante
În orice moment, sindromul compartimentului a fost eliminat eficient prin tratamentul cu ierburi. Deci, pentru a ameliora afecțiunea cu dureri severe și inflamație va ajuta înțelepciunea. Decoctul este modalitatea optimă de a-l folosi. Raportul aproximativ este 1: 100 cu apă clocotită, unde 1 parte - plantă, 100 de părți - apă.
Puteți elimina umflarea cu un decoct de mușețel. Florile sunt folosite ca materie primă medicinală. Pregătiți o decoct în aceeași concentrație ca SAGE. Luați 2-3 linguri de flori pe pahar cu apă clocotită. Puteți bea într-o formă pură, puteți adăuga miere (după gust). Într-o zi trebuie să bei întregul volum.
Lavanda - efect calmant, este responsabil pentru ameliorarea iritației, scutește durerea. O lingură de flori a turnat un pahar cu apă clocotită. Infuzie a folosit, pentru prepararea căreia flori, frunze și rădăcini de lavandă au turnat alcool, insistă 24 de ore și beți o lingură de trei ori pe zi. Decoct bea un pahar pe zi. Decoctul poate fi folosit și pentru a face loțiuni, mai ales atunci când se dezvoltă durerea și umflarea.
Tratament chirurgical
Metodele de tratament chirurgical sunt utilizate numai dacă metodele tradiționale nu sunt eficiente. Principala metodă de tratament chirurgical este fasciotomia. Scopul operației este de a reduce presiunea intracavitară.
Fasciotomie pentru sindromul compartimentului
Când vine vorba de fasciotomie ca metodă de tratament chirurgical pentru sindromul compartimentului, primul lucru de analizat este anatomia normală. De exemplu, în mod normal, mușchiul este împărțit de fascia în segmente separate. În sindromul compartimentului, există o creștere a presiunii în mușchi. Fasciotomia are ca scop disecarea fasciei. Astfel, suprafața este crescută, respectiv, există o scădere a presiunii. Operația este efectuată sub anestezie generală.
Profilaxie
Baza de prevenire este prevenirea presiunii crescute în organele de cavitate, mușchii. Pentru a face acest lucru, este necesar să se evite trauma, deteriorarea oaselor, structurilor musculare, proceselor inflamatorii, hipotermiei, proiectelor. Un mijloc important de prevenire este exercițiul regulat, un stil de viață mobil, respectarea regulilor de igienă, muncă și odihnă. Este necesar să se supună examenelor medicale regulate, examen medical. Dacă sunt detectate simptome timpurii, este necesar să se ia măsuri terapeutice cât mai curând posibil. De asemenea, este important să mâncați corect, să includeți în dietă cantitatea necesară de vitamine, minerale.
Prognoză
Dacă identificați în timp util cauza sindromului de compartiment și efectuați tratamentul necesar, prognosticul va fi favorabil. În același timp, este necesar să urmați recomandările necesare ale medicului. Dacă diagnosticul și tratamentul sunt întârziate, prognosticul poate fi imprevizibil. În absența tratamentului, sindromul compartimentului se încheie adesea în handicap și chiar în moarte.

