Expert medical al articolului
Noile publicații
Blefaroconjunctivită
Ultima examinare: 18.08.2024

Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
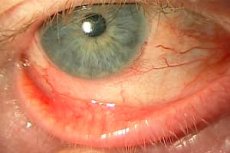
Blefaroconjunctivita este o boală inflamatorie a ochilor, a cărei esență este inflamația mucoasă a ochiului (conjunctiva) și a pleoapelor. Simptomele tipice sunt durerea, inflamația, arderea, uscăciunea ochiului. Boala poate avea o etiologie diferită, dar patogeneza se bazează pe procesul inflamator. Pericolul acestei boli este că poate tinde spre progresie și dezvoltarea rapidă a complicațiilor. Cel mai adesea, pe fondul inflamației, se dezvoltă un proces infecțios, care ulterior duce la faptul că ochiul începe să se dezvolte, se dezvoltă patologii asociate.
Epidemiologie
Statistic, procesul inflamator din regiunea ochilor este aproape întotdeauna însoțit de infecție. Studii bacteriologice efectuate de o serie de autori-cercetători cu participarea pacienților cu blefaroconjunctivită au permis să stabilească următoarea structură etiologică a patologiei: asociații reprezentate de 2 și 3 tipuri de microorganisme prevalează la pacienți (46%). Dintre ei: S. aureus + E. coli - 12%; S. aureus + C. albicans - 8%; S. aureus + S. pneumoniae - 8%; S. aureus + S. pneumoniae - 8%.aureus + s.pneumoniae s.pyogenes - 8%; S. aureus + S.Pyogenes + Streptococcus spp. - 8%; S. aureus + Streptococcus spp. + Bacteroides spp. - La grupul de pacienți cu patologii severe ale ochilor și blefaroconjunctivită complicată, asociații reprezentate de 4 și 5 tipuri de microorganisme prevalează (55%). Dintre acestea: S. aureus + E. coli + Peptostreptococcus spp + Monococcus spp - 16,5%; S. aureus + C.Albicans + E. coli + S.Epidermidis - S. aureus + C. albicans + E. coli + S. epidermidis - 16,5%.epidermidis - 16,5%; S. aureus + E. coli + Klebsiella pneumonia + C.Albicans + Enterococcus spp - 11%; S. aureus + s.epidermidis + h.influenzae + s.pyogenes + E. coli - 11%.
Atunci când analizăm indicatorii de vârstă, am constatat că în 30-35% din cazuri sunt observate blefaroconjunctivită la copiii din primul an de viață, în 25-30% din cazuri-la copii de la 1 la 12 ani. La persoanele cu vârsta cuprinsă între 12 și 35 de ani, puroiul în ochi este observat mult mai rar - nu mai mult de 5% din cazurile înregistrate de patologie. Restul de 35-40% scad la persoane cu vârsta peste 35 de ani. După ce am analizat factorii etiologici care stau la baza dezvoltării blefaroconjunctivitei, am ajuns la concluzia că cauza dezvoltării acestei patologii în 95% din cazuri este un proces inflamator complicat de infecția bacteriană.
Cauze Blefaroconjunctivită
Pot exista multe cauze: dezvoltarea inflamației, infecției (bacteriene, virale). Unele tipuri de blefaroconjunctivită se dezvoltă pe fondul reacțiilor alergice, infecția fungică. Cauza blefaroconjunctivită poate fi spasm, intoxicație, precum și o încălcare a proceselor metabolice și a circulației locale ale sângelui, atât în mucoasele ochiului, cât și la nivelul retinei, creierului. Blefaroconjunctivita poate fi o consecință a unei boli somatice generale sau a unei boli infecțioase. Adesea se dezvoltă cu o frig, hipotermie, după operație, în special în ochi, creier.
Factori de risc
Diferite categorii de oameni se încadrează în grupul de risc. În primul rând, aceștia sunt oameni care au o istorie de boli cronice, mai rar - oculare acute. Diverse traume, intervenții chirurgicale, mai ales dacă sunt însoțite de încălcarea integrității ochiului, au un impact negativ. Patologii concomitente, în special, diverse tulburări metabolice, cum ar fi ateroscleroza, diabetul zaharat, anorexia, obezitatea pot fi considerate ca factori de risc. La dezvoltarea patologiei organelor de vedere poate duce la o încălcare a metabolismului carbohidraților, proteinelor, grăsimilor, lipsei sau excesului de vitamine, minerale. Mai ales importante pentru sistemul senzorial vizual sunt vitaminele B, vitamina K, vitamina A, E, precum și minerale precum sulf, zinc, cupru, fier.
Factorii de risc includ diverse focare de infecție în organism, infecție virală persistentă, tulburări de microfloră. Există cazuri cunoscute de dezvoltare a blefaroconjunctivită pe fondul paraziților, în prezența acarienilor de piele (demodex). Acest lucru este asociat cu un risc ridicat de penetrare a acestor microorganisme în ochi. În consecință, în locul penetrării agenților patogeni, se dezvoltă un proces inflamator și infecțios, care este adesea însoțit de formarea de puroi. Lentilele de contact pot fi, de asemenea, considerate ca un factor de risc, deoarece contactul dintre membrana mucoasă a ochiului și obiectivul creează un mediu fără oxigen. În acest mediu există condiții optime pentru reproducerea microorganismelor (anaerobe), care pot provoca inflamație și formare de puroi.
Bolile generale concomitente pot fi, de asemenea, considerate ca factori de risc. În special, afectează negativ astfel de boli în care o persoană ia antibiotice, antivirale sau antiinflamatorii. Acest lucru se datorează faptului că aceste medicamente perturbă imunitatea locală, încalcă rezistența de colonizare a mucoaselor, ceea ce duce la un risc crescut de contaminare a ochiului cu agenți patogeni.
Blefaroconjunctivita este adesea diagnosticată la nou-născuți, copii din primul an de viață, în special cei născuți prematur sau cu greutate corporală scăzută. Acest lucru se datorează faptului că copiii de la această vârstă nu sunt încă microflora complet formată, ochiul este în stadiul de adaptare la noi condiții. În consecință, factorii de mediu au un efect dăunător atât asupra ochiului în sine, cât și asupra membranei sale mucoase. Factorii de risc potențiali, pe fondul căruia se poate dezvolta un proces patologic în sistemul vizual, includ suprasolicitarea, încălcarea igienei vizuale, creșterea tulpinii oculare.
Riscul crește, de asemenea, dacă o persoană suferă modificări legate de vârstă, fondul biochimic și hormonal este perturbat, imunitatea scade.
Patogeneza
Patogeneza se bazează în principal pe procesul inflamator din membrana mucoasă a ochiului (conjunctiva) și a pleoapei. Patogeneza este determinată în mare măsură de factorii de cauză și declanșatori care declanșează în sine procesul inflamator. Treptat, se poate alătura o infecție bacteriană, deoarece procesul aseptic (neinflamator) în organism este rar observat. Treptat, poate apărea puroi, care este adesea văzut ca un semn al infecției bacteriene. Toate acestea duc la perturbarea ulterioară a microflorei, reducerea mecanismelor de apărare și compensatorie, perturbarea fondului hormonal.
Procesul inflamator se dezvoltă într-un mod standard: leucocite, limfocite, neutrofile ajung la focalizarea infecției. Toate aceste celule produc activ factori inflamatori. De asemenea, produc mediatori, interleukine, citokine și alți mediatori care activează destul de rapid imunitatea locală, se dezvoltă diverse reacții compensatorii și de protecție. Sunt adesea însoțiți de arsuri, sfâșiere.
Simptome Blefaroconjunctivită
Simptomele depind de natura cursului patologiei. Deci, simptomele blefaroconjunctivitei pot fi atât manifestări acute, cât și cronice. În primul rând, există semne de tulburări ale membranei mucoase, care se manifestă sub formă de friabilitate, roșeață a mucoaselor. Pe acest fundal, durerea, arderea se dezvoltă, apare uscăciunea ochiului. Treptat, simptomele se intensifică, există lacrimare, uneori - externare purulentă grea. În al doilea rând, capacitățile funcționale ale ochiului sunt semnificativ afectate. În special, există semne de oboseală, viziunea poate fi afectată, apare fotofobia.
Primele semne ale blefaroconjunctivitei sunt plângerile unui sentiment de blocare în ochi, mâncărime, ardere, sfâșiere, durere, Fatigue Toate aceste simptome tind să crească semnificativ spre seară. Adesea, pe suprafața ochiului sau pe pleoapă, se formează un film, prin care este imposibil să vezi imaginea în mod clar. Se pare că ochiul este acoperit cu un voal alb. Acuitatea vizuală scade, toate siluetele sunt percepute estompate.
Primul semn poate fi apariția puroi, cu care începe toată simptomatologia principală a patologiei. Mai ales vizibil este formarea de puroi dimineața. Acest lucru se datorează faptului că noaptea aparatul lacrimal nu este activ, puroiul nu este spălat de lacrimi. În consecință, dimineața, acumularea sa intensă se manifestă. Trebuie luat în considerare faptul că PUS se acumulează direct pe suprafața membranei mucoase, sub pleoapă, care susține inflamația membranei mucoase în sine și a pleoapei. În această perioadă, de obicei este destul de dificil să deschizi ochiul, deoarece pleoapele sunt blocate împreună și adesea dezvoltă edemul.
Blefaroconjunctivită la copii
Una dintre cele mai frecvente boli la copii este blefaroconjunctivita, ceea ce se datorează unui număr de factori. Astfel, la nou-născuții și copiii din primul an de viață, patologia este observată cel mai des și se desfășoară cel mai grav. Acest lucru se datorează imaturității ochiului și nepregătinței sale funcționale pentru funcționarea activă, rezistența la factori infecțioși. La copiii vârstei preșcolare timpurii, patologia este asociată în principal cu un nivel ridicat de activitate, cu nerespectarea normelor sanitare și igienice. Astfel, copiii de la această vârstă sunt caracterizați de curiozitate, dorință ridicată de a învăța și de a studia totul nou. Copiii se joacă adesea în cutia de nisip, pământul, pun mâinile murdare în față, cu ochii. Îngrăirea corpurilor străine, contaminanților, poate provoca o reacție corespunzătoare, care este însoțită de dezvoltarea unui proces inflamator și infecțios.
La copiii din vârsta școlară primară, blefaroconjunctivita este asociată în principal cu creșterea tulpinii oculare, adaptarea ochiului la sarcini noi și mari. Astfel, activitatea de frunte a copilului devine educativă și nu se joacă. Aceasta este asociată cu o creștere a încărcării pe sistemul vizual, cu supravegherea sa, adaptarea crescută.
În adolescență, copiii au adesea blefaroconjunctivită, dezvoltându-se pe fondul sensibilizării crescute a corpului, pe fondul bolilor infecțioase și somatice frecvente. În această perioadă, copiii, de regulă, au redus capacitățile de adaptare ale organismului, starea de imunitate, microflora, există modificări hormonale active. De asemenea, la adolescenți sunt adesea observate reacții alergice, autoimune, sensibilizare crescută.
Deoarece primele simptome alarmante care indică dezvoltarea blefaroconjunctivită la copii pot fi dureri de ochi, arsuri, lacrimare crescută, oboseală crescută.
Auto-tratamentul nu trebuie practicat niciodată, deoarece poate perturba în mod semnificativ homeostazia întregului sistem vizual, poate provoca complicații grave.
Formulare
În funcție de criteriile care stau la baza clasificării, există mai multe tipuri de blefaroconjunctivită. Astfel, în funcție de natura manifestării bolii se disting, blefaroconjunctivita acută și cronică se disting. Odată cu patologia acută se dezvoltă deficiențe de vedere acut, simptomele cresc brusc, există durere, arsură, lacrimare crescută. Blefaroconjunctivita cronică se caracterizează prin semne precum cursul latent, latent, creșterea treptată a simptomelor patologiei. În funcție de factorul etiologic care a provocat dezvoltarea patologiei, puteți distinge alergic, demodectic, viral, herpetic, meibomian și purulent blefaroconjunctivită.
Blefaroconjunctivită acută.
Este o inflamație care afectează pleoapele și conjunctiva ochiului, provocând roșeață, mâncărime, umflare și uneori descărcarea de mucus sau puroi din ochi. Această afecțiune poate fi cauzată de o varietate de factori, inclusiv infecții bacteriene, virale, reacții alergice sau expunere la iritanți externi.
Semnele caracteristice și simptomele blefaroconjunctivitei acute includ:
- Roșeața și umflarea pleoapelor și conjunctivei. conjunctiva este membrana limpede care acoperă albul ochiului și interiorul pleoapelor. Inflamația o face roșie și umflată.
- Mâncărime și ardere. Senzații comune care pot fi destul de iritante.
- Descărcarea din ochi, care poate fi mucoasă sau purulentă în funcție de cauza inflamației. Dimineața, pleoapele pot fi lipicioase din cauza uscării descărcării în timpul somnului.
- Senzația de corp străin în ochi și creșterea producției de lacrimi.
- Sensibilitatea ușoară, sau fotofobia, poate fi, de asemenea, observată, mai ales dacă inflamația este severă.
Tratamentul blefaroconjunctivitei acute depinde de cauză. Infecțiile bacteriene pot necesita antibiotice sub formă de picături sau unguente pentru ochi. Infecțiile virale, cum ar fi virusul herpes, pot fi tratate cu medicamente antivirale. Reacțiile alergice sunt adesea controlate cu antihistaminice și evitând contactul cu alergenii.
Blefaroconjunctivită cronică.
Blefaroconjunctivita cronică este o afecțiune inflamatorie pe termen lung și recurentă a marjelor pleoapelor și a conjunctivei ochiului. Această afecțiune se caracterizează printr-un proces inflamator prelungit care poate dura luni sau chiar ani, cu perioade de exacerbare și reducerea simptomelor.
Iată câteva caracteristici ale blefaroconjunctivitei cronice:
- Simptome recurente: Pacienții cu blefaroconjunctivită cronică pot prezenta exacerbări periodice ale simptomelor precum mâncărime, arsuri, ochi nisipos, pleoape grele și lacrimare crescută.
- Modificări marginale ale pleoapelor: Inflamarea marjelor pleoapelor poate duce la diverse schimbări, cum ar fi roșeața, umflarea, crusta, îngroșarea marjelor și pierderea genelor.
- Apariția caviarului și a camedonelor: caviar gălbuie (descărcare uleioasă de pe glandele meibomiene) și comedone (blocajul tuburilor meibomiene) se poate forma pe marginile pleoapelor, ceea ce poate duce la disconfort și în agrava inflamația.
- Dezvoltarea conjunctivitei cronice: inflamația conjunctivei ochiului poate deveni, de asemenea, cronică, ceea ce se manifestă prin roșeață, umflare și hiperplazie a vaselor de sânge pe suprafața globului ocular.
- Afecțiuni asociate: Blefaroconjunctivita cronică poate fi asociată cu alte afecțiuni, cum ar fi rozacee, dermatită seboreică, demodecoză și reacții alergice.
- Tratamentul pe termen lung necesar: Tratamentul blefaroconjunctivitei cronice necesită adesea o abordare pe termen lung și sistematică, inclusiv igiena regulată a pleoapelor, aplicarea medicamentelor topice (de exemplu, picături sau unguente) și tratamentul afecțiunilor asociate.
Blefaroconjunctivita cronică poate reduce semnificativ calitatea vieții unui pacient, de aceea este important să se controleze regulat cu un oftalmolog și să urmeze recomandările de tratament pentru a gestiona simptomele și a preveni exacerbările.
Blefaroconjunctivită alergică.
Este o inflamație alergică a pleoapelor și conjunctivei care poate apărea din cauza expunerii corpului la diverși alergeni. Este una dintre cele mai frecvente boli alergice ale ochilor.
Caracteristicile blefaroconjunctivitei alergice includ:
- Mâncărime și iritație: pacienții se plâng adesea de mâncărime severă și disconfort la pleoape și conjunctiva.
- Roșeața ochilor și a pleoapelor: Ochii pot fi roșii, iar pielea din jurul pleoapelor poate fi, de asemenea, inflamată și roșie.
- Producție de lacrimă: Creșterea producției de lacrimi este unul dintre semnele tipice ale inflamației alergice ale ochilor.
- Umflarea pleoapelor și a țesuturilor înconjurătoare: sub influența procesului alergic, pleoapele se pot umfla și devin mai groase.
- Fotoreacția: sensibilitatea la lumină poate fi crescută, ceea ce poate provoca dureri și disconfort în condiții de lumină strălucitoare.
- Secreția mucopurulentă: În unele cazuri, pacienții au o secreție de mucopurulenizată din ochi.
- Senzația de nisip în ochi: pacienții pot simți că au ceva în ochi, cum ar fi nisipul sau un corp străin.
- Insuficiență vizuală: poate apărea deficiențe vizuale temporare din cauza umflăturii și a iritației ochilor.
Tratamentul pentru blefaroconjunctivita alergică include de obicei utilizarea picăturilor sau unguentelor antihistaminice, picăturilor antiinflamatorii și aplicarea compreselor reci pentru a ameliora simptomele. În cazurile de răspuns alergic sever, pot fi necesare antihistaminice sistemice sau corticosteroizi sub supraveghere medicală.
Blefaroconjunctivită demodectică
Cauzate de reproducerea demodexurilor, care sunt acarieni microscopici care trăiesc de obicei în glandele meibomiene în marjele pleoapelor la om. Iată principalele caracteristici ale acestei boli:
- Cauză: Demodecoza Blefaroconjunctivita este cauzată de parazitizarea demodexurilor în glandele meibomiene, care este locul în care acești acarieni se hrănesc și se reproduc.
- Simptome: Simptomele caracteristice ale blefaroconjunctivitei demodectice includ roșeața marginilor pleoapelor, mâncărimea, arsura, o senzație de nisip în ochi, descărcarea din ochi, deseori dimineața după somn și posibile cruste la baza genelor.
- Diagnostic: Pentru a diagnostica blefaroconjunctivita demodectică, este comun să răzuie suprafața marjelor pleoapelor să examineze conținutul sub un microscop pentru prezența demodexilor.
- Tratament: Tratamentul blefaroconjunctivitei demodectice include utilizarea medicamente anti-demodectice, cum ar fi permetrină sau ivermectină, care pot fi aplicate ca picături topice sau unguente. De asemenea, pot fi recomandate masajul și masajul pleoapelor pentru a șterge glandele acarienilor și a evita reapariția lor.
- Prevenire: prevenirea blefaroconjunctivită demodectică implică igiena regulată a pleoapelor și a ochilor, inclusiv curățarea pleoapelor de machiaj și a altor contaminanți și evitarea contactului cu suprafețele contaminate.
- Condiții asociate: Demodecoză Blefaroconjunctivita poate fi asociată cu alte afecțiuni ale pielii, cum ar fi rozacee sau dermatită seboreică, astfel încât tratamentul necesită uneori o abordare cuprinzătoare pentru gestionarea acestor afecțiuni.
Blefaroconjunctivită virală.
Este o afecțiune inflamatorie cauzată de viruși care afectează conjunctiva (membrana mucoasă a ochiului) și marginile pleoapei. Această afecțiune poate fi cauzată de o varietate de viruși, inclusiv adenovirusuri, herpesvirusuri și altele. Iată principalele caracteristici ale blefaroconjunctivitei virale:
- Natura infecțioasă: Blefaroconjunctivita virală este o boală infecțioasă transmisă prin contact. Poate apărea prin atingerea suprafețelor contaminate sau a transportatorilor virusului, precum și prin transmiterea aerosolului.
- Simptome: Simptomele caracteristice ale blefaroconjunctivitei virale includ roșeața conjunctivei și a marjei pleoapelor, umflarea, arderea, mâncărimea, o senzație de nisip în ochi, sensibilitatea la lumină, lacrimarea și producția de lacrimă copioasă. Pacienții pot avea, de asemenea, descărcare din ochi care poate fi tulbure sau conțin puroi.
- Perioada de incubație: Perioada de incubație pentru blefaroconjunctivita virală poate varia în funcție de tipul de virus, dar de obicei variază de la câteva zile la o săptămână.
- Răspândire: Blefaroconjunctivita virală se poate răspândi cu ușurință de la persoană la persoană, în special în setări strânse de contact, cum ar fi grupurile de copii, interacțiunea familială și locurile publice.
- Agenți virali: Blefaroconjunctivita virală poate fi cauzată de o varietate de viruși, dar cele mai frecvente sunt adenovirusurile (în special tipurile 3, 4 și 8) și herpesvirusurile (HSV-1 și HSV-2).
- Tratament: Tratamentul blefaroconjunctivitei virale implică, de obicei, utilizarea de măsuri simptomatice, cum ar fi compresele reci, pentru a ameliora umflarea și iritarea și utilizarea de picături antivirale topice sau unguente pentru a scurta perioada de boală și a reduce riscul de a răspândi virusul.
- Prevenire: Măsuri importante pentru prevenirea blefaroconjunctivitei virale includ spălarea regulată a mâinilor, evitarea contactului cu suprafețele contaminate și prevenirea transmiterii către alții.
Blefaroconjunctivită herpetică.
Blefaroconjunctivita herpetică este o formă de boală inflamatorie cauzată de virusul herpes care afectează marja pleoapei și conjunctiva ochiului. Această afecțiune poate fi cauzată fie de herpes de tip 1 (HSV-1), care este asociat în mod obișnuit cu buze și herpes facial, sau herpes tip 2 (HSV-2), care este mai frecvent asociat cu herpesul genital. Iată principalele caracteristici ale blefaroconjunctivitei herpetice:
- Implicarea virală: Blefaroconjunctivita herpetică este cauzată de virusul herpes, care poate infecta marja pleoapelor și conjunctiva ochiului, provocând inflamație și diverse manifestări clinice.
- Simptomfeaturi: Simptomele blefaroconjunctivitei herpetice pot include roșeața pleoapei și/sau conjunctiva, umflarea, mâncărimea, arderea, o senzație de nisip în ochi, sensibilitate la lumină și blistering sau ulcerație a marjei pleoapei și a suprafeței conjunctivale.
- Recurențe: Blefaroconjunctivita herpetică se caracterizează de obicei prin exacerbări periodice, care pot apărea pe fondul imunității slăbite, stresului sau altor factori provocatori.
- Răspândirea virusului: virusul herpes poate fi răspândit în zonele vecine ale ochiului și ale pielii faciale, provocând alte forme de leziuni virale, cum ar fi keratita herpetică (inflamația corneei) sau dermatita herpetică (inflamația pielii).
- Tratament: Tratamentul pentru blefaroconjunctivita herpetică include utilizarea medicamentelor antivirale sub formă de picături topice sau unguente pentru ochi pentru a ajuta la reducerea inflamației și a recurențelor de control. Cazurile severe sau recurente pot necesita un tratament antiviral sistemic sub îndrumarea unui medic.
- Prevenirea transmisiei: Deoarece herpesul este un virus contagios, este important să se ia măsuri de precauție pentru a preveni transmiterea către alții, inclusiv evitarea contactului ochilor și pielii în timpul unei exacerbări și practicarea unei igiene bune.
- Examen regulat: Pacienții cu blefaroconjunctivită herpetică trebuie examinați în mod regulat de un oftalmolog pentru evaluarea ochilor și recomandări pentru tratament și îngrijire suplimentară.
Blefaroconjunctivită purulentă.
Este o formă de boală inflamatorie care se caracterizează prin prezența descărcării purulente în zona marjei pleoapelor și/sau pe suprafața conjunctivei. Iată principalele caracteristici ale blefaroconjunctivitei purulente:
- Descărcare purulentă: Unul dintre principalele semne ale blefaroconjunctivitei purulente este prezența descărcării purulente la marginea pleoapei și/sau pe suprafața ochiului. Aceasta poate apărea ca o descărcare gălbui sau verzuie.
- Roșeață și umflare: inflamația care însoțește blefaroconjunctivita purulentă poate duce la roșeață și umflarea marjelor pleoapelor și conjunctivei.
- Durere și disconfort: Pacienții cu blefaroconjunctivită purulentă pot prezenta durere, senzație de arsură sau mâncărime în zona marjei și ochiului pleoapei.
- Formarea unui bulla internațională (perie) înaripată: În unele cazuri de blefaroconjunctivită purulentă, poate apărea o formare internațională cu bule aripă, care este un abces care se formează la marginea pleoapei. De obicei este umplut cu puroi și poate necesita drenaj.
- Posibilă deficiență vizuală: în cazurile de blefaroconjunctivită purulentă severă și prelungită, în special în absența unui tratament adecvat, a deficienței vizuale din cauza complicațiilor sau a infecției cu rădăcina corneei.
- Tratament: Tratamentul blefaroconjunctivitei purulente, include de obicei utilizarea medicamentelor topice antibiotice sub formă de picături sau unguente, aplicarea compreselor calde pentru a ameliora umflarea și a reduce inflamația și procedurile igienice pentru a curăța pleoapele și a elimina descărcarea purulentă.
Blefaroconjunctivită meibomiană.
Este o afecțiune inflamatorie care afectează glandele meibomiene (sebacee) în marginile pleoapei superioare și inferioare, precum și conjunctiva. Această afecțiune este adesea însoțită de afecțiuni precum dermatita seboreică, rozacee sau blefarita cronică. Iată principalele caracteristici ale blefaroconjunctivitei meibomiene:
- Boala glandei meibomiene: Blefaroconjunctivita meibomiană se caracterizează prin inflamația glandelor meibomiene, care secretă o secreție uleioasă necesară pentru a proteja și hidrata ochiul.
- Chisturi și comegone: Inflamarea glandelor meibomiene poate duce la formarea de chisturi și comedone (blocajul conductelor de ieșire ale glandelor meibomiene). Acest lucru poate provoca blocarea fluxului de secreție și secreție redusă.
- Simptome: Simptomele blefaroconjunctivitei meibomiene pot include o senzație de nisip sau un corp străin în ochi, arsuri, mâncărime, roșeață a marjelor pleoapelor și umflarea. În unele cazuri, poate apărea o producție crescută de lacrimă sau simptome de iritație a ochilor.
- Exacerbări recurente: Blefaroconjunctivita meibomiană este adesea o afecțiune cronică cu perioade de exacerbări și reducerea simptomelor.
- Tratament cuprinzător: Tratamentul pentru blefaroconjunctivita meibomiană include adesea aplicarea compreselor calde pentru a înmuia și lichefia uleiul din glandele meibomiene, masarea marjelor de la pleoapă pentru a ameliora blocajele și a stimula eliberarea de secreție uleioasă, aplicând medicamente de top (cum ar fi picături sau oentinguri) pentru a reduce inflamația și combaterea infecției și hygiene-regulat a ochilor.
- Condiții asociate: Blefaroconjunctivita meibomiană este adesea asociată cu alte condiții, cum ar fi dermatita seboreică, rozacee sau demodecoză.
- Sfatul medicului: Dacă se suspectează blefaroconjunctivita meibomiană, este important să vedem un oftalmolog sau un specialist oftalmic pentru evaluare și tratament eficient.
Meibomit
Este o boală inflamatorie a glandelor meibomiene, care sunt localizate în pleoapele ochiului. Aceste glande secretă o secreție uleioasă care ajută la ungerea suprafeței ochiului și la prevenirea evaporării lichidului lacrimal. Inflamarea glandelor meibomiene poate fi cauzată de o varietate de factori, inclusiv infecția, blocajul conductelor de ieșire ale glandelor și caracteristicile anatomice.
Caracteristicile meibomitei includ:
- Umflarea și roșeața pleoapei: boala este de obicei însoțită de umflare și roșeață în zona pleoapei, în special în marja bazală.
- Durere: Glandele meibomiene inflamate pot fi dureroase atunci când sunt atinse sau presate.
- Roșeața marjei pleoapelor: inflamația poate duce la roșeața marjei pleoapelor, ceea ce uneori provoacă disconfort și mâncărime.
- Secreția: Uneori, o secreție gălbui sau albicioasă poate fi secretată de glandele meibomiene, mai ales atunci când pleoapa este presată.
- Formarea chalazionului: în cazurile de meibomită prelungită și tratată inadecvat, se poate dezvolta o chalazion, un chist mai mare care se formează din glanda meibomiană.
- Disconfort Când clipesc: unii pacienți pot avea disconfort sau durere atunci când clipesc din cauza inflamației glandelor meibomiene.
Tratamentul pentru meibomită implică de obicei proceduri igienice, cum ar fi aplicarea compreselor calde și masajul pleoapelor, precum și luarea de picături sau antibiotice sau unguente antiinflamatorii sau antibiotice.
Chalazion
O chalazion este o boală inflamatorie a glandei meibomiene, care se manifestă prin formarea unui chist în pleoapa superioară sau inferioară. Iată principalele caracteristici ale unui chalazion:
- Formarea chistului: o chalazion începe de obicei cu formarea unei mase mici sau a forței la marginea pleoapei superioare sau inferioare. Poate fi dureros sau incomod de atins.
- Dezvoltare lentă: o chalazion se poate dezvolta lent în timp. Chistul poate fi mic și nedureros la început, dar pe măsură ce crește, poate deveni mai palpabil.
- Roșeață și umflare: pot exista roșeață și umflare în jurul unui chist format, mai ales dacă inflamația crește.
- Secreția: grăsimea se poate acumula în interiorul chistului, care poate ieși uneori ca o secreție uleioasă.
- Disconfortul migrației: În funcție de dimensiunea și locația chistului, poate provoca disconfort atunci când migrarea pleoapei superioare sau inferioare migrează, în special atunci când este masată sau presată.
- Posibilă formare de cicatrici: Dacă un chalazion persistă pentru o perioadă lungă de timp sau dacă se recurge, țesutul cicatricial se poate dezvolta în zona pleoapelor.
- Rareori infectat: o chalazion nu se infectează de obicei, dar în cazuri rare poate deveni o sursă de infecție, mai ales dacă este deschisă sau deteriorată de unul singur.
O chalazion se poate rezolva de la sine, dar dacă este de lungă durată, recurentă sau semnificativ incomodă, este recomandat să se vadă un oftalmolog pentru evaluare și tratament. Tratamentul poate include aplicarea compreselor calde, masajul pleoapelor, aplicarea medicamentelor topice sau, în unele cazuri, îndepărtarea chirurgicală a chistului.
Complicații și consecințe
Blefaroconjunctivita poate fi însoțită de consecințe și complicații nefavorabile, în special în absența unui tratament adecvat sau dacă este tratat incomplet. Întrucât principalele complicații ar trebui considerate keratita, care este o boală în care se dezvoltă inflamația corneei ochiului. În absența tratamentului, viziunea scade treptat, există o înnodări a corneei. Printre cele mai periculoase complicații, trebuie atribuită conjunctivita unghiulară. Această boală, a cărei semn specific este inflamația membranei mucoase a ochiului, stratul vascular situat sub conjunctiva. În cazuri rare, se pot dezvolta tumorile ochiului, stratul vascular. Nervul ocular poate fi afectat, care se termină adesea în necroza și orbirea țesutului.
Diagnostice Blefaroconjunctivită
Baza pentru diagnosticarea oricărei boli ale ochilor este un examen oftalmologic. Se realizează în biroul unui oftalmolog, folosind echipamente și instrumente speciale. În procesul de examinare, evaluați vizual starea membranelor mucoase ale ochiului, structurile sale vizibile, starea pleoapelor, vasculatura, notează procese inflamatorii, traumatice, distrofice, alte modificări. Este obligatoriu să examinăm fondul ochilor cu ajutorul echipamentelor speciale (echipamente, cameră întunecată, lupă, lentilele sunt necesare). Poate fi necesar să verificați viziunea folosind metode standard. Există multe alte metode de examinare a ochilor, care sunt utilizate în condițiile clinicilor și departamentelor specializate în caz de indicații pentru examinare suplimentară.
Diagnostic de laborator
Se utilizează în oftalmologie în principal metode microbiologice (bacteriologice, virologice), imunologice, serologice, imunohistochimice. Sunt utilizate atunci când există indicații și suspiciune de patologii bacteriene, virale, imunologice, dezvoltarea procesului oncologic în zona ochilor. În ceea ce privește metodele standard, cum ar fi testele de sânge clinice, analiza urinară, analiza fecală, studiile biochimice și imunologice, acestea sunt, de asemenea, deseori necesare. Dar sunt eficiente și informative în principal în procesele inflamatorii și bacteriene, cu o scădere a imunității, inclusiv imunitatea locală. Aceste analize vă permit să evaluați imaginea de ansamblu a patologiei, pentru a evalua ceea ce este exact perturbat în corp, vă permite să vă asumați cauza procesului patologic, severitatea acestuia, vă permite să evaluați eficacitatea tratamentului, procesele în dinamică, pentru a prezice durata și rezultatele tratamentului. De exemplu, o schimbare a formulei leucocitice care indică dezvoltarea infecției virale, bacteriene, sugerează că procesul inflamator al ochilor este o consecință a tulburărilor generale din organism, care rezultă pe fondul activării microflorei virale, bacteriene. Atunci poate fi necesară o examinare oftalmologică extrem de specifică pentru a clarifica datele.
Analizele specifice utilizate în oftalmologie includ studiul secrețiilor pentru ochi, resturi și frotiuri din membrana mucoasă a ochiului, pleoapă, studiul lacrimilor, apă de spălare, genele, secreții purulente, exudat, studii histologice ale probelor de țesut.
Diagnostic instrumental
Diverse tipuri de echipamente sunt utilizate pentru a evalua starea fondului ocular, structura țesuturilor, mucoaselor ochiului, pentru a examina vasculatura ochiului, pentru a detecta reacția la un anumit stimul. Cu ajutorul reactivilor speciali creează acest sau acest efect, în special, dilatați elevii, vasele de contrast, vizualizați obiectivul sau alte structuri individuale ale ochiului. Metodele sunt utilizate pentru a măsura presiunea intraoculară și intracraniană.
Metodele instrumentale includ metode care permit obținerea unei imagini și evaluarea stării ochiului sau a structurilor sale individuale în statică sau în dinamică. Anumite metode fac posibilă înregistrarea modificărilor care au loc în ochi într-o stare normală, în repaus, atunci când efectuați anumite acțiuni. Puteți analiza mișcările ochilor, contracția musculară, reacția elevului la lumină, întuneric, introducerea substanțelor chimice, contrast. Există, de asemenea, numeroase metode pentru a evalua activitatea funcțională nu numai a sistemului senzorial vizual, ci și a elementelor conductive, inclusiv a nervului optic, a arcului reflex, precum și a părților relevante ale creierului responsabile de procesarea semnalelor vizuale.
Diagnostic diferentiat
Baza diagnosticului diferențial este necesitatea diferențierii între afecțiuni diferite și boli care dezvoltă simptome similare. În primul rând, este necesar să se diferențieze blefaroconjunctivita de alte boli bacteriene și virale. Este important să excludeți modificări maligne, degenerative, distrofice în structurile de bază ale ochiului. Este important să se diferențieze blefaroconjunctivita de blefarita adecvată, conjunctivită, keratită, keratoconjunctivită, patologii unghiulare. Dacă este necesar, medicul va prescrie consultări suplimentare de specialitate, precum și metode auxiliare de cercetare (laborator, instrumental).
O procedură populară este examinarea descărcării oculare, aceasta va arăta natura procesului inflamator, care determină în mare măsură un tratament suplimentar. Pentru studiu, în condiții sterile speciale, se ia o cantitate mică de detașare a mucoasei (tampon de pe suprafața conjunctivală). Apoi, materialul este ambalat steril și, în conformitate cu toate condițiile de transport necesare, livrate pentru studii suplimentare în laborator, unde este evaluat.
Se efectuează alte examinări bacteriologice, virologice, ceea ce permite identificarea cauzei blefaroconjunctivitei. Astfel, în procesul inflamator de origine bacteriană, bacteria corespunzătoare, care este agentul cauzal al bolii, va fi izolată și identificată. Cu un proces viral, virusul este izolat, sunt date caracteristicile sale cantitative și calitative. În plus, este posibil să selectați un medicament antiseptic eficient, să selectați doza, concentrația, care va avea efectul dorit.
Diagnosticul diferențial între blefaroconjunctivită și alte afecțiuni oculare implică luarea în considerare a diferitelor semne și caracteristici clinice ale fiecărei afecțiuni. Iată cum puteți face un diagnostic diferențial între blefaroconjunctivită și aceste afecțiuni:
-
- Iridociclita este o inflamație a irisului și a corpului ciliar.
- Principalele simptome includ dureri oculare, fotofobie, roșeață a ochiului și vedere încețoșată.
- Diferențierea se face prin oftalmoscopie și evaluarea modificărilor inflamatorii din ochi.
-
- Keratoconjunctivita este o inflamație a corneei și a conjunctivei, adesea cauzată de o reacție alergică.
- Simptomele includ roșeață, mâncărime, rupere și o senzație de nisip în ochi.
- Diferențierea se face prin evaluarea corneei folosind tehnici specializate, cum ar fi scanarea tomografiei laser (OCT) sau angiografia fluoresceină.
Conjunctivită unghiulară:
- Conjunctivita unghiulară se caracterizează prin inflamație în colțurile ochilor, adesea cauzată de infecția bacteriană sau de dermatita seboreică.
- Principalele simptome includ roșeață, umflare și descărcare muco-purulentă din colțurile ochilor.
- Diferențierea se poate baza pe natura descărcării și rezultatul analizei bacteriologice.
-
- Blefarita este o inflamație a marjei pleoapelor, de obicei cauzată de o infecție bacteriană sau de demodectoză.
- Simptomele includ roșeață, mâncărime, iritații și scale de separare grasă la marginea bazală a pleoapelor.
- Diferențierea poate include evaluarea marjei pleoapelor, tipul de secreție și răspunsul la tratament.
-
- Keratita este o inflamație a corneei care poate fi cauzată de infecție, traume, alergii sau alte cauze.
- Principalele simptome includ dureri oculare, vedere încețoșată, fotofobie și roșeață corneei.
- Diferențierea include evaluarea naturii inflamației corneene, a rezultatelor testelor bacteriologice și virologice și răspunsul la tratamentul cu antibiotice.
Dacă există îndoieli sau incertitudine cu privire la diagnostic, este important să vedem un oftalmolog cu experiență pentru evaluarea și tratamentul ulterior.
Cine să contactați?
Tratament Blefaroconjunctivită
Tratamentul pentru blefaroconjunctivită poate implica mai multe metode și etape care variază în funcție de cauza și severitatea afecțiunii. Iată principiile și pașii generali de tratament care pot fi aplicate:
- Curățare și igienă: Primul pas în tratament este curățarea pleoapelor și a capacelor ochilor. Aceasta poate include utilizarea compreselor calde pentru a înmuia crustele și a le separa de marginile pleoapelor și utilizarea produselor igienice pentru a îndepărta uleiul, machiajul și alți contaminanți de pe pielea pleoapelor.
- Aplicarea compreselor: compresele calde pot ajuta la ameliorarea inflamației, la reducerea umflăturii și la îmbunătățirea fluxului de frotiu. Acest lucru se poate face cu o cârpă caldă, umedă sau cu măști speciale de căldură.
- Tratamentul infecției: Dacă blefaroconjunctivita este cauzată de o infecție bacteriană, medicul dumneavoastră poate prescrie antibiotice sub formă de picături topice sau unguente care sunt aplicate pe marginile pleoapelor.
- Utilizarea picăturilor anti-infecțioase și antiinflamatorii: pe lângă antibiotice, se pot recomanda picături care conțin antiseptice și/sau componente antiinflamatorii pentru a elibera inflamația și mâncărimea.
- Îndepărtarea iritanților mecanici: Dacă blefaroconjunctivita este cauzată de alergii sau iritații, este important să se identifice și să se evite contactul cu alergenii sau iritanții.
- Tratamentul afecțiunilor asociate: Dacă blefaroconjunctivita este un simptom al unei alte afecțiuni, cum ar fi dermatita seboreică sau rozacee, tratarea stării de bază poate ajuta, de asemenea, la îmbunătățirea sănătății ochilor.
- Corecția echilibrului hormonal: În cazul în care blefaroconjunctivita este asociată cu dezechilibrul hormonal, așa cum se poate recomanda și cu rozacee, se poate recomanda și utilizarea remediilor hormonale.
- Verificări periodice: Odată ce a început tratamentul, este important să vă monitorizați ochii în mod regulat și să faceți verificări cu oftalmologul sau medicul general.
Tratamentul eficient pentru blefaroconjunctivită poate necesita o combinație de metode diferite în funcție de circumstanțele dvs. specifice. Este important să discutați cu medicul dvs. cele mai bune opțiuni de tratament pentru cazul dvs. particular.
Profilaxie
Baza de prevenire este menținerea imunității normale, starea normală a mucoasei, microflora, pentru a opri focurile de infecție. Este important să observăm regulile igienei. Nu este permis să intre în ochi, apa murdară, transpirația, nu ar trebui să intre în ochi cu mâinile murdare, obiecte, chiar dacă ceva a ajuns acolo. Pentru a menține starea normală a corpului, necesită o dietă hrănitoare, respectarea regimului zilei, a muncii și a odihnei, a consumului suficient de vitamine, în special a vitaminei A. Este important să vă oferiți ochii de odihnă, mai ales dacă lucrarea este asociată cu încordarea constantă a ochilor (șoferi, lucrați la un computer, cu un microscop). Este necesar să relaxați ochii periodic pe tot parcursul zilei. Pentru a face acest lucru, există exerciții speciale, complexe gimnastice pentru ochi. De asemenea, este necesar să efectuați pur și simplu exerciții de relaxare, inclusiv trataka, meditație, contemplare, concentrare, privirea în întuneric, concentrându-se pe un obiect staționar sau luminos. Acestea sunt toate tehnici specializate pentru a menține ochii sănătoși. În plus, este necesar ca alimentele să fie bogate în caratinoizi (vitamina A). Este important să consumați suficiente lichide.
Prognoză
Dacă vedeți un medic la timp, luați măsurile necesare - prognosticul poate fi favorabil. În alte cazuri, dacă nu urmați recomandările medicului, nu tratați și nu tratați incorect - blefaroconjunctivita este severă și poate ajunge la diverse complicații, până la sepsis și pierderea completă a vederii și chiar ochiul în sine.

