Expert medical al articolului
Noile publicații
Maturarea placentei: mai târziu, prematură
Ultima examinare: 23.04.2024

Tot conținutul iLive este revizuit din punct de vedere medical sau verificat pentru a vă asigura cât mai multă precizie de fapt.
Avem linii directoare de aprovizionare stricte și legătura numai cu site-uri cu reputație media, instituții de cercetare academică și, ori de câte ori este posibil, studii medicale revizuite de experți. Rețineți că numerele din paranteze ([1], [2], etc.) sunt link-uri clickabile la aceste studii.
Dacă considerați că oricare dintre conținuturile noastre este inexactă, depășită sau îndoielnică, selectați-o și apăsați pe Ctrl + Enter.
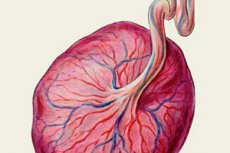
Maturarea placentei este una din etapele importante în dezvoltarea unui copil sănătos în viitor, deoarece placenta asigură activitatea vitală a copilului dumneavoastră. Este necesar să se înțeleagă modul în care placenta se maturizează în condiții normale și care sunt funcțiile sale pentru a ști ce schimbări patologice și semnele lor pot fi.
Pentru ce este placenta?
Funcția placentei umane este de interes, atât din punct de vedere științific, cât și din punct de vedere clinic. Studiul placentei umane este foarte dificil, deoarece metodologia prezintă riscuri inacceptabile atât pentru mamă, cât și pentru făt.
Placenta joacă un rol vital în toate trimestrele de sarcină și asigură faptul că bebelușul se va dezvolta în siguranță. Ea îndeplinește multe funcții, cum ar fi:
- Placenta funcționează în principal pentru a oferi o nutriție adecvată copilului dumneavoastră. Înainte ca sângele de la tine să ajungă la copilul tău, acesta se deplasează prin placentă pentru a ajunge la cordonul ombilical care te conectează la copilul tău. Placenta este singurul organ din organism cu două surse separate de sânge, fiecare provenind dintr-un organism separat. Deoarece placenta este un organ temporar, fluxul sanguin se schimbă rapid cu fiecare etapă a sarcinii.
Circulația uteroplacentă este un sistem cu rezistență scăzută la organismul maternal. Scurgerea sanguină arterială uterină într-o stare non-gravidă este în medie de la 1% până la 2% din debitul cardiac la mamă. În timpul sarcinii, fluxul sanguin uterin crește brusc până când crește până la 17% din cantitatea cardiacă maternă.
Circulația placentară a fătului primește aproximativ două treimi din capacitatea cardiacă totală a fătului. Această rată de debit mare este importantă atunci când se transportă oxigen și substanțe nutritive de la mamă la făt și este susținută de o serie de diferențe anatomice în circulația fetală. Deoarece plămânii plămânului nu au nici o funcție respiratorie, rezistența vasculară crescută este menținută în acest organ datorită efectelor mecanice ale alveolelor neexpandate pe pereții vaselor și efectului vasoconstrictor al tensiunii scăzute a oxigenului care predomină în sângele fetal. Acești doi factori se combină cu eliminarea a aproximativ două treimi din ieșirea ventriculului drept din plămâni până la circulația sistemică prin conducta arterială.
Aceasta este una dintre cele mai importante funcții ale placentei.
- O altă funcție importantă pe care placenta o exercită este aceea că acționează ca un rinichi; Se filtrează sânge pentru a elimina substanțele nocive care pot fi periculoase pentru sănătatea bebelușului.
- Placenta, de asemenea, servește ca un plămân pentru copii și vă permite să transmită oxigen la copilul dumneavoastră.
- Placenta returnează deșeurile biologice ale bebelușului în sistemul de circulație al mamei, care este ulterior scos din corp prin urină.
- Pe tot parcursul sarcinii, placenta păstrează rolul principal al tuturor membranelor biologice (adică permeabilitatea selectivă). Cu particule, cum ar fi celulele sangvine și macromoleculele, transportul este sever limitat, oferind o "barieră placentară". La celălalt capăt al spectrului, transferul multor substanțe nutritive esențiale este accelerat de diferite mecanisme de transport. Acest lucru vă va salva copilul de infecțiile posibile prin separarea sângelui de copilul dvs., acționând ca filtru.
- Mulți hormoni sunt produși din placenta din corp cu cantitatea maximă de lactoză, care asigură un nivel adecvat de glucoză în sânge, ceea ce îi permite să se răspândească la copil.
- Placenta distruge, de asemenea, particulele de alimente pe care le consumați pentru a asigura o nutriție adecvată a copilului dumneavoastră.
- Acesta capturează oxigenul pe care îl inhalați pentru a se dispersa în sânge pentru a vă ajuta să ajungă la sistemul circulator al copilului, trecându-l prin cordonul ombilical. Aceasta este una dintre funcțiile importante pe care le îndeplinește placenta, deoarece împiedică probabilitatea ca bebelușul să poată inhala lichide amniotice, care pot fi catastrofale.
- Placenta secretă o cantitate uriașă de hormoni feminini, cum ar fi progesteronul și estrogenul, care asigură tonul uterin, creșterea placentei, întârzie următoarea ovulație și susțin sarcina în sine. De asemenea, deschide calea pentru prepararea țesuturilor materne și a uterului pentru nașterea unui copil.
- În timpul sarcinii, placenta se mișcă în timp ce uterul se extinde și crește. Aceasta este funcția globală a placentei de a rămâne în primele etape ale sarcinii, însă în etapele ulterioare ale sarcinii se trece în partea de sus a uterului pentru a deschide colul uterin pentru nașterea unui copil.
Maturarea normală a placentei
Placenta este cel mai rapid organ în corpul uman. Placenta creste de la o celula la aproximativ 5 × 10 pana la gradul 10 de celule in 38 de saptamani. Implantarea unui ovul fertilizat are loc în a șaptea și a zecea zi după concepție. Stratul de celule care formează suprafața germenului se dezvoltă în membrana corionică, iar celulele citotrofoblastelor provin din acesta. Celulele de tromboblast sunt agregate multinucleare ale celulelor citotrofoblaste și sunt formate în mod constant din ele. Aceste celule, plus vilii, sunt trăsături caracteristice și unice ale viitoarei placente umane.
Sinusurile venoase din interiorul endometrului invadează foarte devreme celulele trofoblastice. În câteva zile, se dezvoltă lacune, înconjurate de celule sincițiale și pline de sânge venos matern și lichid tisular. Arterele spirală arteriale sunt distruse în ziua a 14-a sau a 15-a, iar sângele arterial matern intră în spațiul în curs de dezvoltare. Vasele fetale se formează in situ în interiorul miezurilor mezenchimale, iar villile rezultate sunt denumite vilii terțiare. La aproximativ ziua a 17-a după concepție, funcționează atât vasele de sânge fetale cât și cele materne și se stabilește o circulație placentară adevărată. Aceasta este baza formării placentei viitoare.
Vărsăturile fetale și materne ale placentei sunt finalizate până în ziua 17-20, iar eritrocitele fetale pot fi detectate în interiorul vaselor fătului după a 21-a zi după concepție. Placenta continuă să crească în grosime și circumferință până la sfârșitul celei de-a patra luni. O creștere a grosimii placentei este o consecință a unei creșteri a lungimii și dimensiunii bolilor cu o expansiune însoțitoare a spațiului intervertebral. După a patra lună, nu se înregistrează o creștere semnificativă a grosimii, dar creșterea pe circumferință continuă pe toată perioada sarcinii.
Placenta umană este o placentă hemochronică, ceea ce înseamnă că sângele matern este în contact direct cu trofoblastul fetal. Sângele matern circulă liber în spațiu. Villusul poate fi considerat o unitate funcțională a placentei, aici este la nivel molecular faptul că are loc schimbul de materie între mamă și făt. Prin urmare, dezvoltarea vilii placentare este baza dezvoltării și maturării corespunzătoare a placentei.
În placenta timpurie, fiecare villus placentar trece printr-un program similar de dezvoltare inițială. În placenta târzie, vilii sunt diferențiate morfologic într-o gamă limitată de schimbări funcționale în villi, reflectând specializarea lor. Principala contribuție inițială constă în membrana trofoblastică care înconjoară embrionul și apoi prin dezvoltarea mezodermei extraembrionice și diferențierea vaselor de sânge, își îndeplinește funcția.
Există trei tipuri principale de celule trophoblastice: citotrofoblaste fuzzy, citotrofoblaste extravital și sincitirofoblaste care sunt formate prin fuziunea citotrofoblastelor fuzzy.
Stratul syncytiotrofoblast formează acoperirea epitelială a întregului copac fleecy. Aceste celule sunt synctium multiinucleat, diferențiat termic format prin fuziunea celulelor progenitoare citotrofoblaste. Diferențierea este reglată de gonadotropină corionică, iar fuziunea celulelor citotrofoblaste continuă în timpul dezvoltării placentei.
Părțile celulare derivate din sincitiotrofoblaste (nuclee apoptotice și microparticule) pot fi aruncate în sângele matern.
Vilele mezenchimale sunt formate în mod continuu din trophoblastic în timpul sarcinii și sunt considerate baza pentru creșterea și diferențierea copacilor de scutece. Acestea vor constitui baza unității funcționale a placentei viitoare.
Inițial se formează vilii primari. Deci, în cea de-a doua săptămână de dezvoltare a placentei, apare prima etapă de dezvoltare a vililor corieni, a celulelor trophoblastice ale cochiliei (sincytrophoblasts și citotrofoblaste), care formează extensii de deget la decidusul matern.
Vilele secundare se dezvoltă în a treia săptămână - aceasta este a doua etapă a dezvoltării vililor corionici. În același timp, mezodermul extraembrionic se transformă în villi și acoperă întreaga suprafață a sacului corionic.
Vilele terțiare se formează timp de 4 săptămâni - aceasta este a treia etapă a dezvoltării vililor corionice. În această etapă, mezenchimul se diferențiază în vasele sanguine și celulele, formează o rețea arteriocapilară.
În primele două trimestre, vitele terțiare sunt precursorii vililor intermediari imaturi, în timp ce în ultimul trimestru, vilele mezenchimale sunt transformate în vile intermediare mature. Fibrele intermediare imature formate în timpul primelor două trimestre sunt etape de dezvoltare în raport cu vilii de tulpină.
Vilele intermediare mature se dezvoltă în ultimul trimestru, produc numeroase vilii terminale. Vilele terminale nu sunt protuberanțe active cauzate de proliferarea trofoblastelor, ci mai degrabă proeminențe pasive cauzate de răsucirea capilară datorită creșterii excesive longitudinale a capilarelor fătului în vilele intermediare mature.
Dezvoltarea placentei corespunde perioadei de gestație. În săptămâna 4-5, se formează inițial o rețea complexă de corzi și vase cu conexiuni redundante. Această rețea conține în majoritate cabluri deja conectate împreună. Navele și cordurile sunt conectate între ele fără întrerupere.
La 6-7 săptămâni, vilele, în care predomină rețeaua capilară de vase și corzi, formează baza vililor.
În săptămâna 8-9, vilele au două vase mari centralizate care sunt înconjurate și conectate la rețeaua capilară periferică. Rețeaua capilară conține vase cu lumen în contact strâns cu stratul trophoblactic suprapus. Aceasta asigură dezvoltarea rețelei vasculare placentare.
Maturarea placentei începe de la primul moment de dezvoltare a primelor vilii și durează nu mai puțin de treizeci de săptămâni.
Rata de maturare a placentei are etape succesive la nivel macroscopic. Cunoașterea și distincția acestor etape este foarte importantă pentru evaluarea stării fătului și a dezvoltării funcționale a placentei în sine. Gradul de maturare a placentei pe săptămână distinge următoarele:
Gradul 0 (zero) se caracterizează prin formarea unei structuri clare, în care toate segmentele placentei sunt complet formate. Mai mult, fiecare villus a atins gradul final de creștere, are greutatea celulelor și vaselor necesare schimbului de gaz. Acest grad este tipic pentru finalizarea completă a formării placentei și, în mod normal, trebuie să fie în cea de-a treizecea săptămână de sarcină. O astfel de placentă în acest moment poate oferi toate funcțiile și nevoile copilului în această perioadă de gestație.
- gradul este caracterizat de o schimbare a omogenității țesutului placentar și formarea unor situsuri diferite de ecogenitate. Acesta este un proces normal și se vorbește despre dezvoltarea consistentă a diferitelor părți ale placentei. Acest grad este caracteristic pentru a treizeci și treizeci și treia săptămână de sarcină. Poate exista o variație de o săptămână.
- gradul se dezvoltă în săptămâna treizeci și patru până la treizeci și șapte. În acest caz, placa corionică devine convoluționată, regiuni de ecou-genă apar în numere mai mari. Acest grad este considerat cel mai matur și funcțional activ. Grosimea placentei în această etapă variază de la 29 la 49 de milimetri. O astfel de activitate funcțională a placentei permite copilului să obțină cele mai multe substanțe nutritive pentru a le depozita pe perioada nașterii.
- gradul de maturitate indică disponibilitatea completă a placentei la procesul de muncă fiziologică. În același timp, încep procesul de divizare a placentei și formarea capului său apical și distal. Acest grad se dezvoltă înainte de nașterea în sine și trebuie observat cel puțin 39 de săptămâni.
Cauze perturbarea maturării placentei
Deși placenta este un organ de încredere, diferiți factori pot afecta starea de sănătate a placentei în timpul stadiilor de sarcină, ceea ce face ca mama gravidă să devină predispusă la patologia sarcinii și a fătului. Deși unele dintre aceste probleme pot fi luate în considerare și modificate, principalele cauze ale maturării depreciate a placentei sunt următoarele:
- Traumatism abdominal la o femeie însărcinată în toamnă sau orice altă formă de șoc.
- Probleme cu coagularea sângelui. Unele afecțiuni medicale pot interfera cu capacitatea sângelui de a se îngroșa, ceea ce încalcă fluxul sanguin uterin și placentar.
- Nivelurile ridicate de tensiune arterială pot dăuna în mare măsură sănătății placentei. La urma urmei, o schimbare a presiunii conduce la o schimbare a curentului și a forței sângelui în placentă, astfel încât viliile placentei nu se pot dezvolta așa cum era de așteptat.
- Vârsta mare a mamei: acesta este un factor de risc pentru încălcarea formării placentei, deoarece la această vârstă se reduc procesele de diferențiere și divizare a celulelor.
- Sarcini multiple: mamele care sunt însărcinate cu gemeni sau tripleți dezvoltă de obicei o placentă slabă, deoarece toate substanțele nutritive trebuie distribuite corespunzător.
- Ruptura prematură a membranei: o membrană umplută cu un lichid, cunoscut ca un sac amniotic, se poate rupe într-o stare precoce, ceea ce perturbă structura și poate duce la complicații.
- O femeie însărcinată care are o istorie a problemei placentei în timpul unei sarcini anterioare are factori de risc pentru aceeași problemă la fiecare sarcină ulterioară.
- Chirurgia uterului: orice operație efectuată anterior pe uter, poate duce la o implantare defectuoasă și la o întrerupere suplimentară a formării placentei.
Patogeneza
Patogenia maturării anormale poate fi observată în mai multe condiții diferite. Accelerarea maturării prematură a placentei, adică formarea prematură a vililor terminali, poate fi considerată o reacție sau adaptare a placentei la perfuzia maternă-placentară redusă. Din punct de vedere histologic, aceasta poate fi recunoscută ca o scădere a diametrului vililor și o formare accelerată a membranelor sinci-vasculare.
Maturizarea târzie a placentei, când începe munca, iar placenta nu este încă coaptă, sugerează că a existat un act de factori in utero care a oprit maturarea placentei. Prin urmare, atunci când vârsta gestațională este târzie, placenta nu este încă coaptă pentru a asigura fluxul sanguin normal. O astfel de maturizare târzie poate fi observată în mai multe situații clinice diferite. Acest lucru se întâmplă la femeile cu diabet zaharat de pe partea maternă. Acest lucru poate fi observat în legătură cu anomalii congenitale sau cromozomiale, cu Willitis cronică (inflamația vililor) cu etiologie necunoscută.
Simptome perturbarea maturării placentei
Simptomele maturării prematură a femeii din placentă nu pot simți pentru tine. Deoarece placenta este organul care asigură activitatea vitală a fătului, primele semne de maturare a placentei vor apărea din partea schimbărilor în activitatea funcțională a fătului. O femeie poate observa că fătul a început să se miște mai puțin, iar sănătatea ei nu va fi afișată.
Diagnosticul maturării accelerate a placentei se bazează în principal pe date din metode de cercetare suplimentare. Diagnosticarea instrumentală a maturării placentei permite determinarea grosimii și a naturii structurii plăcii coronare. Dacă, de exemplu, în a treia săptămână de sarcină se determină gradul III de maturitate al placentei, atunci aceasta poate fi considerată maturitate accelerată sau prematură. Această patologie este confirmată de ultrasunete. Deoarece copilul nu este încă pregătit pentru naștere în acest moment, o astfel de îmbătrânire a placentei poate avea consecințe. Se pot dezvolta complicații, deoarece, datorită maturării accelerată a placentei, se formează calcificarea în placentă, iar procesele de circulație sanguină sunt perturbate. Ce amenință maturarea prematură a placentei? Acest lucru poate duce la muncă prematură sau, dacă procesul se formează treptat, se dezvoltă hipoxie fetală cronică.
Semnele clinice ale maturizării târzii a placentei sunt, de asemenea, dificil de diagnosticat fără teste și metode instrumentale. Dacă, înainte de naștere, la treizeci și șapte și treizeci și nouă săptămâni, gradul de maturitate al placentei este mai mic decât cel de-al doilea, atunci aceasta indică o întârziere sau o maturare tardivă. În astfel de cazuri, dezvoltarea anastomozelor vasculare uterine și placentare este întârziată, precum și insuficiența funcției hormonale a placentei. Consecințele și complicațiile acestei afecțiuni pot fi grave, chiar și la anomaliile congenitale la un copil.
Diagnosticarea anomaliilor de maturare a placentei este, mai presus de toate, ultrasunete. Semnele ultrasonice de maturizare prematură a placentei sunt o îngroșare a lățimii placentei de peste 35 de milimetri, apariția calcificărilor sau incluziunilor în grosimea placentei, precum și creșterea valorii plăcii choriale.
Analizele care pot confirma unul sau alt diagnostic de patologie nu sunt specifice. În anumite cazuri, sunt necesare teste suplimentare pentru a identifica cauza care a condus la astfel de încălcări.
Diagnostic diferentiat
Diagnosticul diferențial al maturării depreciate a placentei trebuie efectuat în stadiul diagnosticului cu ultrasunete. Ar trebui să excludă leziunile infecțioase ale placentei, care necesită tratament imediat în stadiul de detectare.
Tratament perturbarea maturării placentei
Ce să faci cu maturizarea prematură a placentei? Tratamentul patologiilor de maturare a placentei are o mulțime de condiții. Problema importantă aici este cât de multă schimbare este exprimată. Dacă maturizarea prematură este observată doar cu un grad, atunci terapia medicală și terapia de așteptare sunt posibile pe fondul monitorizării stării.
Terapia medicamentoasă este utilizată pentru a îmbunătăți circulația uterină, care suferă în contextul acestor patologii.
Curantil este utilizat ca mijloc de terapie patogenetică în astfel de cazuri. Medicamentul îmbunătățește proprietățile reologice ale sângelui și nu formează cheaguri de sânge. Dozaj și administrare: oral. Dozaj - de la 75 miligrame pe zi, dacă este necesar, doza poate fi crescută. Efectele secundare pot fi sub formă de hemoragie post-livrare dacă medicamentul este utilizat mult timp.
Alte medicamente în tratamentul femeilor gravide cu maturizare prematură a placentei nu au eficacitate dovedită, deci trebuie utilizate cu prudență.
Dacă vorbim despre metode alternative de tratament, precum și despre remedii homeopate, ele pot fi utilizate numai la recomandările medicului. Având în vedere posibilele riscuri pentru făt, când și astfel există încălcări ale maturării placentei, este important să se mențină funcționalitatea maximă până la momentul nașterii. Prin urmare, este necesar să folosiți cu atenție mijloace alternative.
Profilaxie
Prevenirea maturării anormale a placentei constă în măsurile generale care asigură o sarcină sănătoasă. Este important să planificați sarcina și să tratați boala înainte de a se produce. Dacă există patologii cronice la o femeie, atunci acestea pot provoca încălcări ale formării placentei, astfel încât aceste patologii trebuie tratate în timp.
Prognoză
Prognosticul pentru naștere, cu maturizarea întârziată a placentei sau cu maturarea accelerată a placentei este în general satisfăcător. Datorită circulației uterine afectate, pot exista riscuri de a avea copii cu întârziere de creștere intrauterină. Anomalii congenitale mai grave în aceste patologii sunt foarte rare.
Maturarea placentei este un proces lung și foarte important pentru dezvoltarea copilului. Acest organism are o structură unică care oferă multe funcții de bază pentru făt. Prin urmare, orice încălcare a maturării placentei ar trebui prevenită, deoarece acestea pot avea consecințe.


 [
[